FARMACI ANTITROMBOTICI Anticoagulanti Antipiastrinici Trombolitici FARMACI ANTITROMBOTICI Sommario

FARMACI ANTITROMBOTICI Anticoagulanti - Antipiastrinici - Trombolitici

FARMACI ANTITROMBOTICI Sommario Ø Obiettivo della terapia con i farmaci anticoagulanti, antiaggreganti piastrinici e trombolitici è (interferendo sul processo emostatico) di ridurre la morbilità e mortalità da patologie tromboemboliche. Ø Il beneficio dei farmaci antitrombotici nel trattamento della trombosi e dell’embolismo è oggi ben documentato. Ø La terapia con anticoagulanti e antiaggreganti è di tipo profilattico tesa a prevenire la formazione di un trombo o limitare la sua estensione e frammentazione (embolizzazione). Ø I farmaci trombolitici, se somministrati precocemente, possono accelerare la lisi di un trombo preformato.

FARMACI ANTITROMBOTICI: Sommario Ø Gli antiaggreganti piastrinici sono potenzialmente utili nel prevenire la formazione di trombi primariamente nelle arterie ma anche nella circolazione venosa. Ø Particolare enfasi va posta nel riconoscimento dei pazienti a rischio di trombosi, nella diagnosi precoce e nel sollecito trattamento delle trombosi venose profonde (TVP) Ø L’efficacia e la sicurezza degli anticoagulanti dipende dall’attenta regolazione dell’intensità della risposta farmacologica, infatti il margine tra terapia adeguata e rischio emorragico è relativamente ristretto. Ne consegue che la scelta del farmaco e i dosaggi vanno valutati a seconda delle caratteristiche del paziente da trattare. Ø Nei pazienti in trattamento con farmaci anticoagulanti, antipiastrinici o trombolitici gli infermieri devono porre particolare attenzione nel rilevare segni e sintomi indicativi di eventi emorragici,

TROMBOSI Ø Coagulazione del sangue che avviene nel tempo e nel luogo sbagliato Ø Trombi venosi, i cosiddetti trombi rossi, con poche piastrine e molti GR Ø Trombi arteriosi, i cosiddetti trombi bianchi, composti prevalentemente da piastrine
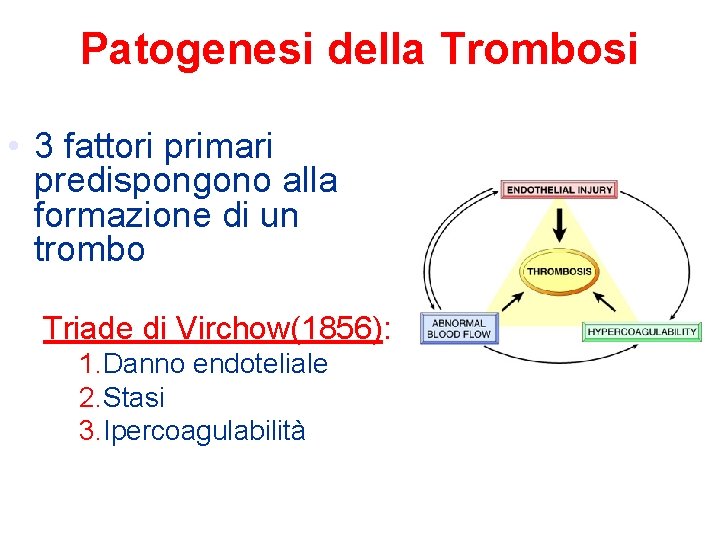
Patogenesi della Trombosi • 3 fattori primari predispongono alla formazione di un trombo Triade di Virchow(1856): 1. Danno endoteliale 2. Stasi 3. Ipercoagulabilità

Conseguenze cliniche della trombosi 1. Ostruzione di arterie e vene – Ischemia o necrosi dei tessuti vascolarizzati 2. Embolizzazione Angina Infarto del miocardio Stroke Trombosi vene profonde
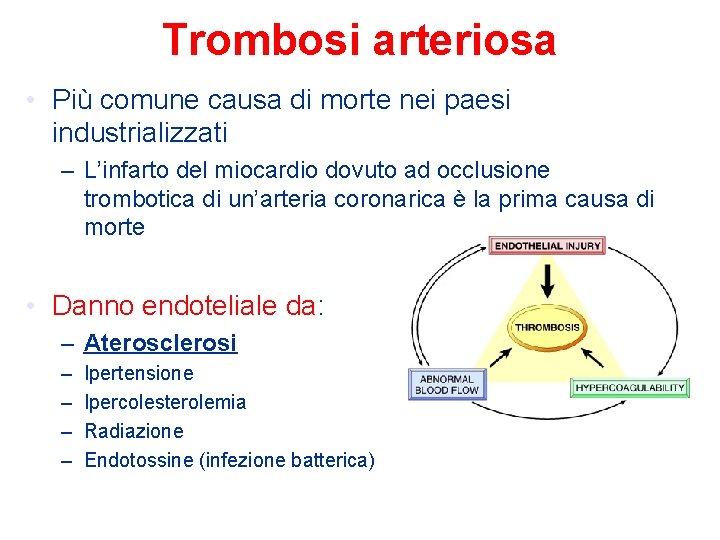
Trombosi arteriosa • Più comune causa di morte nei paesi industrializzati – L’infarto del miocardio dovuto ad occlusione trombotica di un’arteria coronarica è la prima causa di morte • Danno endoteliale da: – Aterosclerosi – – Ipertensione Ipercolesterolemia Radiazione Endotossine (infezione batterica)
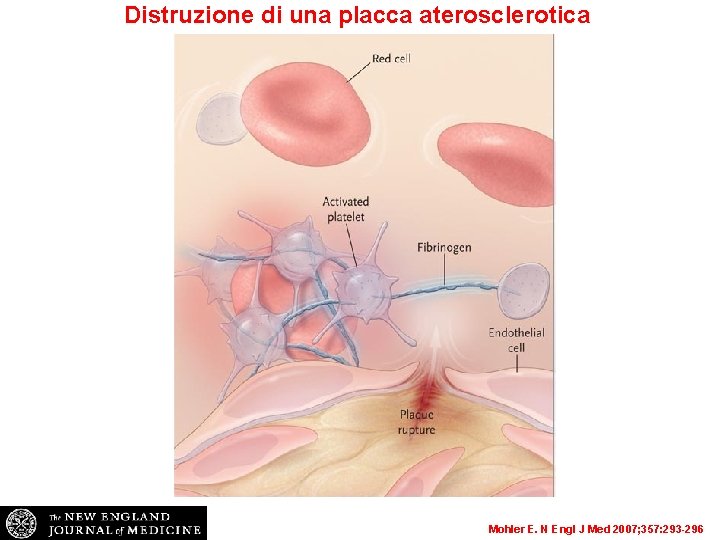
Distruzione di una placca aterosclerotica Mohler E. N Engl J Med 2007; 357: 293 -296

Trombo venoso • Principalmente si verifica nelle vene superficiali o profonde (TVP) della gamba • Trombi superficiali – Gonfiore e dolore – Raramente embolizzano • TVP – Dolore, rossore e gonfiore – Asintomatici nel 50% casi
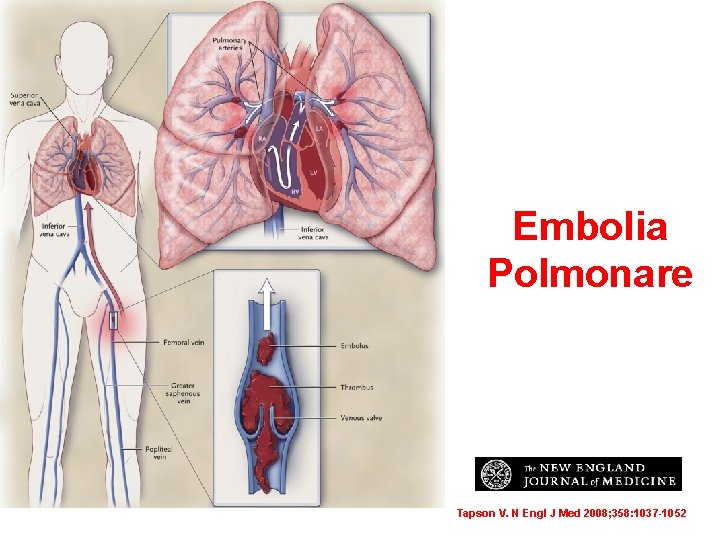
Embolia Polmonare Tapson V. N Engl J Med 2008; 358: 1037 -1052

CAUSE DI TROMBOSI Ereditarie Acquisite Fattore V di Leiden Deficit Antitrombina III Deficit proteina C Deficit proteina S Omocisteinuria LES Neoplasie Malattie ematologiche Diabete Mellito Scompenso Cardiaco Gravidanza Postoperatorio Immobilizzazione
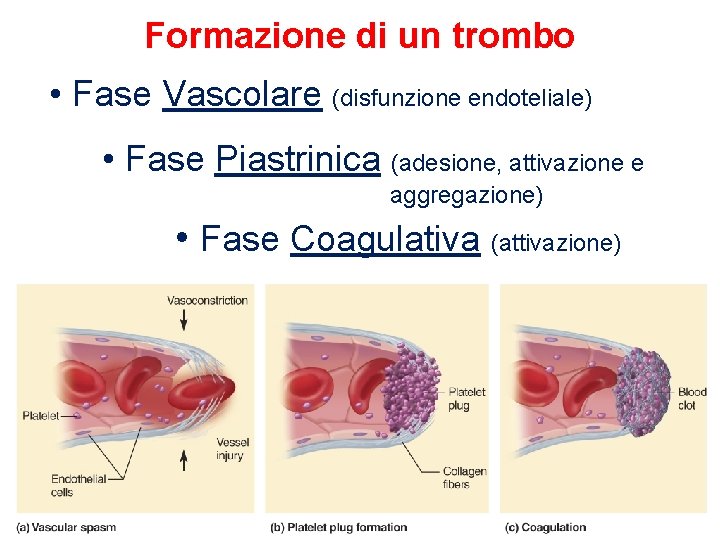
Formazione di un trombo • Fase Vascolare (disfunzione endoteliale) • Fase Piastrinica (adesione, attivazione e aggregazione) • Fase Coagulativa (attivazione)

Terapia antitrombotica Trombogenesi Terapia Danno vascolare Ridurre fattori rischio Adesione, attivazione aggregazione piastrine Antiaggreganti piastrinici Generazione trombina e formazione fibrina Anticoagulanti Generazione plasmina e fibrinolisi Fibrinolitici

Fase piastrinica ü Le piastrine sono cellule anucleate che derivano dai megacariociti. Vita media 7 -10 gg. 250. 000/µl (150. 000 -450. 000) ü L’integrità vascolare (endotelio) ne previene l’adesione e la attivazione ü Dopo danno vascolare (meccanico o chimico) le piastrine aderiscono al sottoendotelio o all’endotelio ü Subiscono quindi un cambiamento di forma (shape change), il rilascio del contenuto degli alpha-granuli (ADP) e aggregano
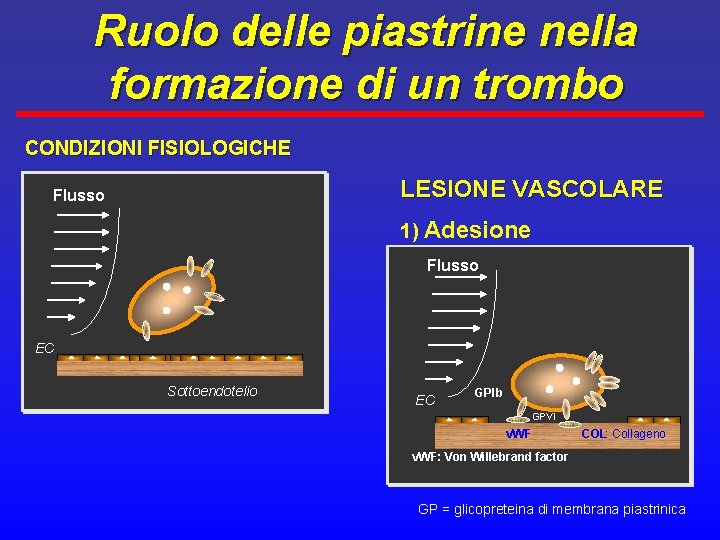
Ruolo delle piastrine nella formazione di un trombo CONDIZIONI FISIOLOGICHE LESIONE VASCOLARE Flusso 1) Adesione Flusso EC EC Sottoendotelio EC GPIb GPVI v. WF COL: Collageno v. WF: Von Willebrand factor GP = glicopreteina di membrana piastrinica

Flusso 2) Attivazione TXA 2 EC ADP GPIIb. IIIa GPIb GPVI v. WF COL v. WF Sottoendotelio 3) Aggregazione Flusso TXA 2 ADP GPIIb. IIIa EC GPIb GPVI v. WF COL v. WF Sottoendotelio

ANTIAGGREGANTI PIASTRINICI Ø Aspirina (ac. Acetilsalicilico, ASA) (Ascriptin®, Cardioaspirin®, Cardirene®, Aspirinetta®) ü L’aspirina esplica la sua azione antiaggregante bloccando la sintesi del trombossano A 2 (aggregante piastrinico). ü L’effetto antiaggregante si ottiene con dosi da 75 a 325 mg/die. ü Dosi superiori sono potenzialmente meno efficaci in quanto si aumenta l’inibizione della prostaciclina (antiaggregante piastrinico), inoltre dosi superiori incrementano la tossicità.

Meccanismo antiaggregante dell’Aspirina TXA 2 Acetilazione irreversibile della cicloossigenasi-1 Blocco biosintesi piastrinica di TXA 2 v. WF, Fn Vn, Tsp Collagene PDGF, ßTG, PF 4 Blocco dell'amplificazione della aggregazione piastrinica da TXA 2 e da endoperossidi ciclici

Meccanismo e limiti dell’ aspirina v L’aspirina è l’unico FANS utilizzato come antiaggregante in quanto è l’unico che provoca inibizione irreversibile della cicloossigenasi, la cui conseguenza a livello delle piastrine (prive di nucleo e che quindi non possono sintetizzare COX) è una inibizione dell’attività del TXA 2 che permane per ~10 giorni (emivita piastrinica) v Non inibisce l’aggregazione indotta da agenti che non utilizzano il metabolismo dell’ac. arachidonico v Ipersensibilità e “resistenza” v Sanguinamenti gastrointestinali v Interazioni con altri farmaci con aumento rischio emorragico
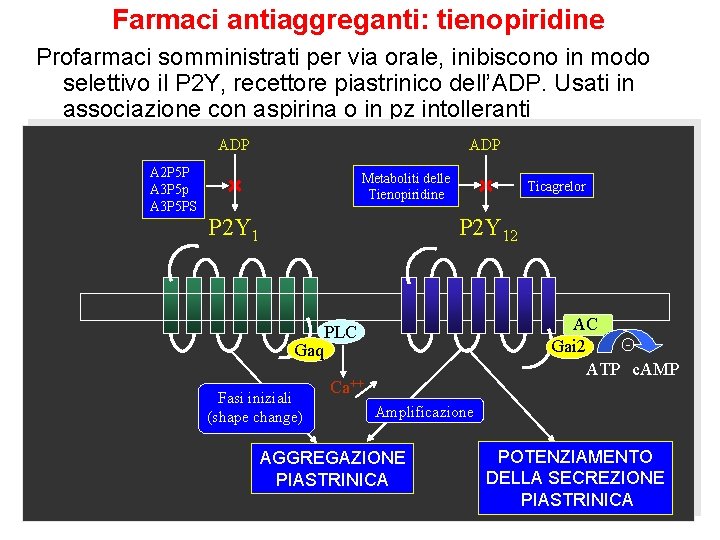
Farmaci antiaggreganti: tienopiridine Profarmaci somministrati per via orale, inibiscono in modo selettivo il P 2 Y, recettore piastrinico dell’ADP. Usati in associazione con aspirina o in pz intolleranti ADP A 2 P 5 P A 3 P 5 p A 3 P 5 PS ADP Metaboliti delle Tienopiridine P 2 Y 1 Ticagrelor P 2 Y 12 Gaq Fasi iniziali (shape change) AC Gai 2 ATP c. AMP PLC Ca++ Amplificazione AGGREGAZIONE PIASTRINICA POTENZIAMENTO DELLA SECREZIONE PIASTRINICA

Antiaggreganti piastrinici tienopiridine Ø Ticlopidina (Generici, Anagregal®, Aplaket®, Tiklid®, etc. ) § Impedisce il legame del fibrinogeno alle piastrine attivate. Dovrebbe essere usata unicamente nei pazienti intolleranti all’aspirina. Somministrata per via orale. Il suo uso si è notevolmente ridotto per via dei nuovi composti (clopidogrel, prasugrel, ticagrelor, ecc. ) § Gli effetti avversi più importanti, oltre il rischio emorragico, sono nausea e diarrea (circa 10% dei pazienti) e gravi reazioni ematologiche (neutropenia, porpora trombocitopenica)

Antiaggreganti piastrinici tienopiridine Ø Clopidogrel (Generici, Plavix®, etc. ) § Appartiene alla stessa famiglia della ticlopidina, sicuramente minori effetti avversi a carico della crasi ematica. Inibizione irreversibile P 2 Y 12 § Profarmaco: la frazione attiva (via CYP 2 C 19) è circa il 3% della dose somministrata. Problema interazioni con inibitori dei CYP Ø Prasugrel (Efient®) profarmaco, più potente del clopidogrel, sempre inibizione irreversibile Ø Elinogrel, non ancora in commercio farmaco attivo inibizione reversibile

Altri antiaggreganti piastrinici agenti su recettore dell’ADP P 2 Y 12 Ø Ticagrelor (Brilique®) non è una tienopiridina e non è un profarmaco, ha lo stesso meccanismo d’azione delle tienopiridine. Inibitore selettivo e reversibile del recettore ha rapida insorgenza d’azione. Potenzialmente meno effetti emorragici rispetto a clopidogrel e pasugrel. Via orale Ø Cangrelor (Kengrexal®) come ticagrelor via parenterale nei pazienti adulti con cardiopatia coronarica sottoposti a intervento coronarico percutaneo che non possono assumere quelli orali

Antiaggreganti piastrinici antagonisti del recettore della glicoproteina IIb/IIIa (usati in associazione con ASA ed eparina) Ø Abciximab: forma chimerica dell’anticorpo monoclonale murino c 7 E 3 Fab diretto contro il complesso glicoproteico IIb/IIIa Ø Eptifibatide: antagonista peptidico della sequenza RGD del fibrinogeno Ø Tirofiban: composto peptidomimetico che inibisce in modo competitivo il complesso GP IIb/IIIa

Antiaggreganti piastrinici antagonisti del recettore della glicoproteina IIb/IIIa (usati in associazione con ASA ed eparina) ü Abciximab (Reopro®), ev ü Eptifibatide (Generici, Integrilin®), ev ü Tirofiban (Generico, Aggrastat®), ev

Antiaggreganti piastrinici inibitori del recettore PAR-1 Nell’uomo il principale recettore che media l’attivazione piastrinica in risposta alla trombina è la proteina PAR-1. Antagonisti di questo recettore della trombina bloccano questa via di attivazione con effetto antiaggregante ma non interferiscono con le vie dell’ADP e dell’acido arachidonico o del collagene, hanno così potenzialmente meno effetti di sanguinamento ü Vorapaxar (Zontivity®), potente antagonista orale ü Atopaxar non ancora in commercio
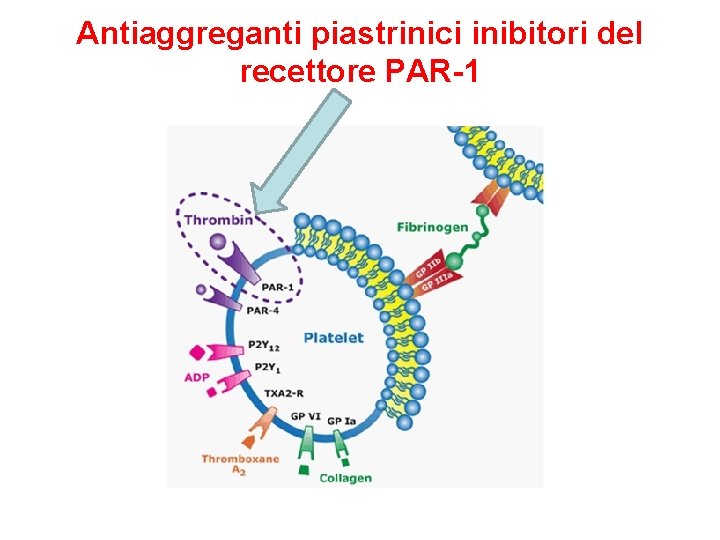
Antiaggreganti piastrinici inibitori del recettore PAR-1

Indicazioni per la terapia antiaggregante v Prevenzione secondaria dell’infarto miocardico (ASA, clopidogrel, prasugrel, ticagrelor) v Prevenzione dell’infarto miocardico in pazienti con angina stabile o vasculopatie periferiche, soprattutto in quei pazienti con molti fattori di rischio (ASA, clopidogrel, prasugrel, ticagrelor) v Prevenzione dell’ictus e dei TIA (ASA usato spesso in associazione con dipiridamolo) v Dopo fibrinolisi o angioplastica percutanea (prasugrel, abciximab ed altri inibitori dei recettori GPIIb/IIIA)

Farmaci antipiastrinici • Reazioni avverse: – Emorragie Cefalea – Vomito – Rash cutanei – Vertigini – Diarrea • Ticlopidina e clopidogrel (prasugrel più raramente) possono causare: – Trombocitopenia


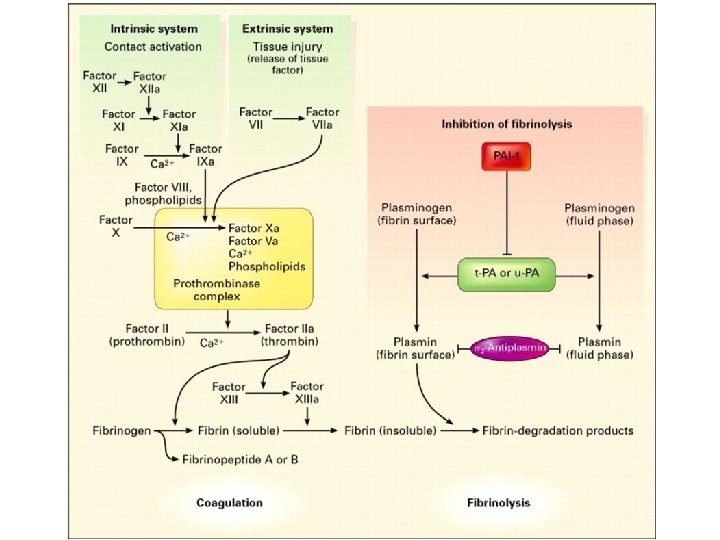
FASE COAGULATIVA DELL’EMOSTASI Ø Subito dopo che si è formato il tappo piastrinico viene attivata la cascata coagulativa. Ø Questa porta alla conversione del fibrinogeno in fibrina. Ø Questa via è regolata da cofattori cellulari e plasmatici.

Produzione di eparina
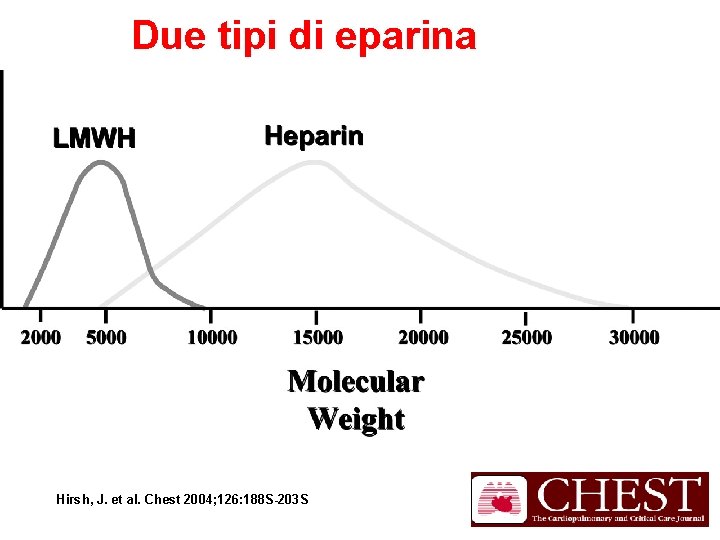
Due tipi di eparina Molecular weight distributions of LMWHs and heparin Hirsh, J. et al. Chest 2004; 126: 188 S-203 S
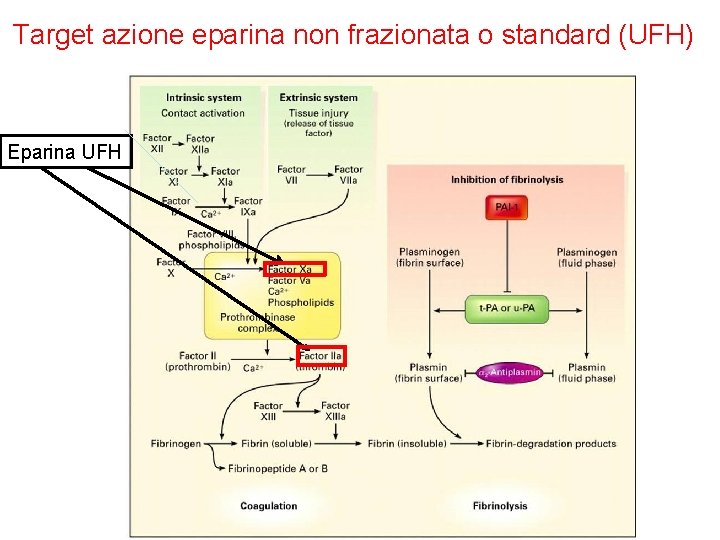
Target azione eparina non frazionata o standard (UFH) Eparina UFH
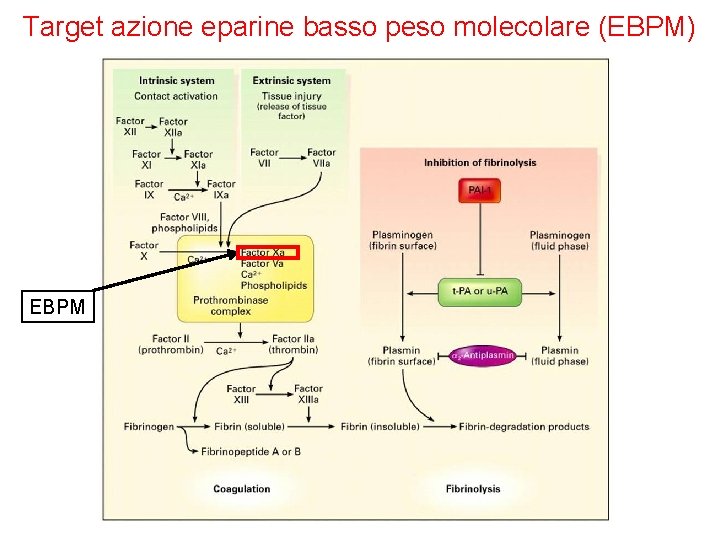
Target azione eparine basso peso molecolare (EBPM) EBPM
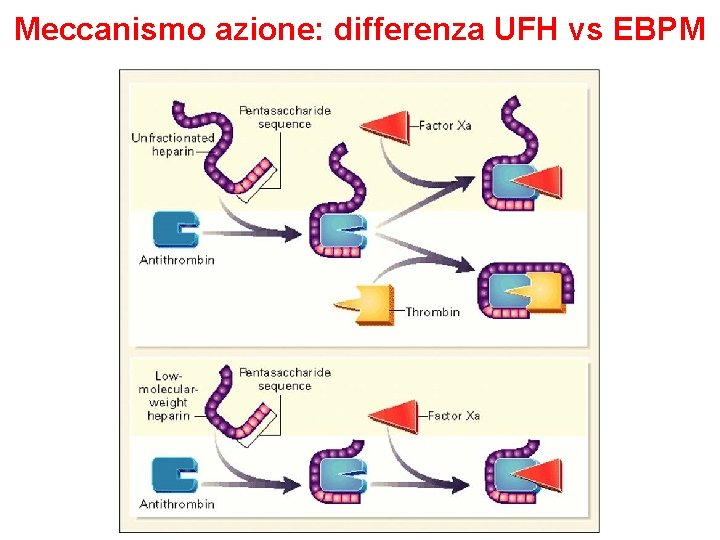
Meccanismo azione: differenza UFH vs EBPM

Eparina non frazionata Generici, Calciparina®, Reoflus®, Ateroclar®, Clarisco®, etc. Ø Mucopolisaccaride acido ad alto peso molecolare. L’eparina convenzionale viene estratta dall’intestino del maiale o dal polmone bovino. Nei preparati commerciali si trova sotto forma di sale sodico o calcico. Ø L’eparina viene misurata in unità mediante dosaggio biologico (1 unità di eparina è quella quantità che impedisce ad 1 ml di plasma di montone di coagulare, per 1 ora, dopo aggiunta di 0. 2 ml di Ca. Cl 2 all’ 1%). Ø L’eparina agisce aumentando l’effetto dell’inibitore plasmatico ANTITROMBINA III. L’antitrombina III inibisce diversi fattori della coagulazione in particolare la trombina (fatt. IIa) e il fattore Xa. Il legame dell’eparina con l’antitrombina aumenta di 1000 volte la velocità della reazione trombina-antitrombina

Eparina non frazionata Ø L’eparina standard non viene assorbita per via orale e si somministra per via endovenosa (bolo o infusione) o sottocutanea. Ø Quando somministrata per e. v. l’azione anticoagulante dell’eparina compare immediatamente, quando si somministra per via s. c. l’insorgenza dell’azione è ritardata di 1 -2 ore. Ø Non supera la barriera emato-encefalica e difficilmente quella placentare, pertanto l’eparina non è controindicata durante la gravidanza. Ø La terapia con eparina standard per via ev va monitorizzata tramite la misurazione del tempo di tromboplastina parziale attivata (a. PTT). I valori normali di a. PTT sono generalmente tra i 24 e 37 secondi (possono variare da pz). Durante terapia con eparina l’a. PTT deve essere mantenuto in un range di 1, 52, 5 volte i valori di controllo.

Eparina non frazionata Ø Oltre ai fenomeni emorragici, che sono i principali e più frequenti (5 -20%) eventi avversi dell’eparina, altre reazioni avverse da ricordare sono: trombocitopenia, febbre, orticaria, alopecia transitoria, iperlipidemia, priapismo, alterazioni test epatici. Più raramente può provocare asma, riniti, reazioni anafilattiche ed osteoporosi (solo a dosi elevate) Ø Si ricorda che pazienti a maggior rischio emorragico sono quelli con età superiore ai 60 anni, con patologie concomitanti, forti bevitori di alcool. Ø Nel caso di emorragie da eparina generalmente può essere sufficiente interrompere la terapia, tuttavia nei casi più gravi si può somministrare l’antagonista chimico specifico: il solfato di protamina

Eparine a basso peso molecolare (EBPM) Ø Dalteparina (Fragmin®) Ø Enoxaparina (Clexane®) Ø Nadroparina (Fraxiparina®, Fraxodi®, Seledie®, Seleparina®) Ø Parnaparina (Fluxum®) Ø Reviparina (Clivarina®) Ø Bemiparina (Ivor®)

Eparine a basso peso molecolare (EBPM) Ø Le eparine a basso peso molecolare sono isolate dall’eparina standard. Differiscono da questa sia per le proprietà farmacocinetiche per il meccanismo d’azione (azione solo sul fattore Xa). Ø Sono misurate in unità di attività anti-fattore Xa Ø Si somministrano per via sottocutanea. Hanno un’emivita più lunga rispetto all’eparina standard e questo riduce il numero di iniezioni/die (generalmente 1 o 2 al giorno). Ø Con le eparine a basso peso molecolare non è necessario monitorare il tempo di tromboplastina parziale. Ø Dimostrano pari efficacia rispetto all’eparina standard ma con minore rischio di eventi emorragici.

Sintesi differenze UFH vs EBPM Caratteristica UFH EBPM Peso molecolare 15. 000 Attività anti-Xa/anti-IIa 1/1 2 -4/1 Monitoraggio a. PTT SI NO Inattivazione Xa legato alle piastrine Biodisponibilità NO SI 20% 90% Clearance dose dipendente SI NO Emivita eliminazione 30 -150 min 2 -5 volte più lunga

Usi terapeutici dell’eparina Usata per: Ø Trattamento acuto di (eparina UFH ev) § Trombosi Venose Profonde § Embolia Polmonare Ø Profilassi di (EBPM sottocute) § Trombosi Venose Profonde § Embolia Polmonare § Post-PTCA (Angioplastica Coronarica Transluminale Percutanea)
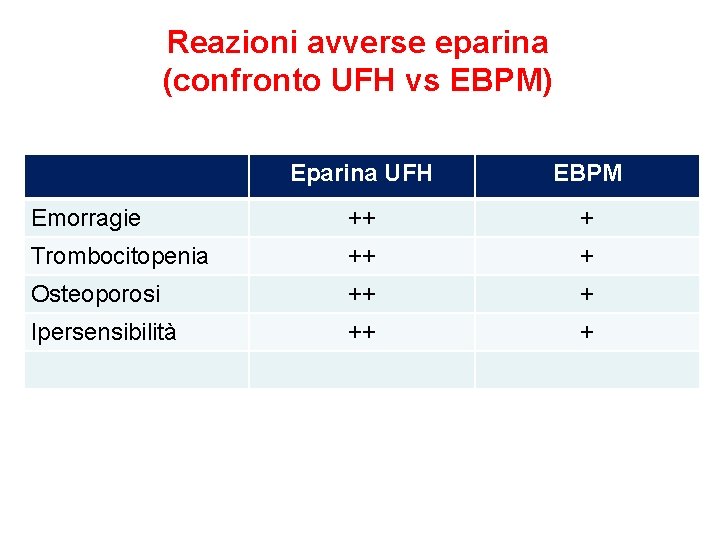
Reazioni avverse eparina (confronto UFH vs EBPM) Eparina UFH EBPM Emorragie ++ + Trombocitopenia ++ + Osteoporosi ++ + Ipersensibilità ++ +

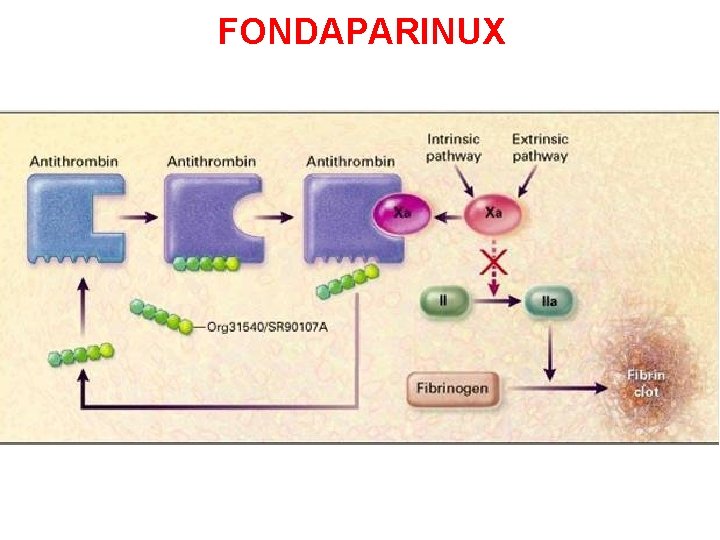
FONDAPARINUX (Arixtra®) v v v Porzione pentasaccaridica dell’eparina Via somministrazione: sottocutanea Inibitore fattore Xa Non inattiva trombina Trattamento e profilassi TVP e infarto del miocardio v Monitoraggio non richiesto
FONDAPARINUX

Anticoagulanti Orali Antagonisti Vit. K (AVK) Ø Appartengono alla famiglia dei cumarinici. Il meccanismo d’azione consiste nel blocco dell’attivazione della vitamina K a livello epatico e impedendo quindi la sintesi dei fattori della coagulazione vitamino-K dipendenti (II, VII, IX, X) Ø Warfarin (Coumadin®) Ø L’azione anticoagulante non è immediata ma si osserva dopo 3672 ore (tempo necessario alla scomparsa dei fattori coagulazione già presenti nel plasma). La durata dell’effetto è di 2 -5 giorni. Non possono essere usati per una scoagulazione immediata del paziente ma utilizzati per terapie a lungo termine Ø I livelli terapeutici si valutano con l’International Normalized Ratio (INR) che vanno mantenuti entro l’intervallo 2 -3. Ø Acenocumarolo (Sintrom®) stesso meccanismo d’azione con efficacia e rischi comparabili, è meno utilizzato rispetto al warfarin che avendo un’emivita più lunga ha una maggiore stabilità d’azione

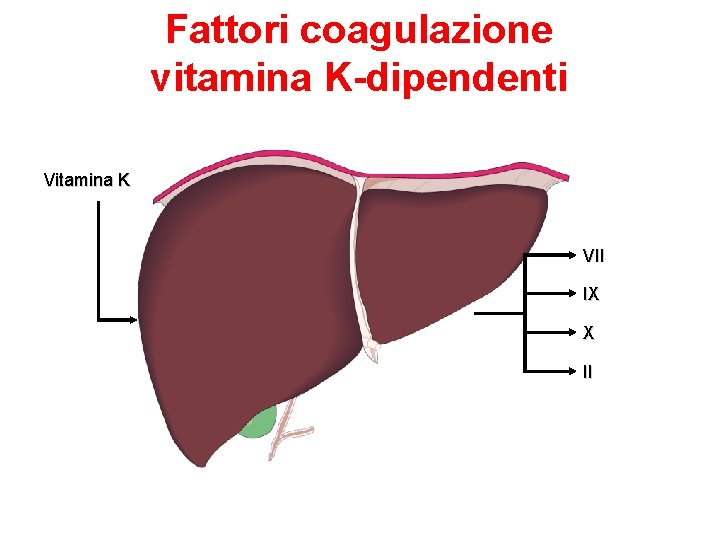
Fattori coagulazione vitamina K-dipendenti Vitamina K VII IX X II
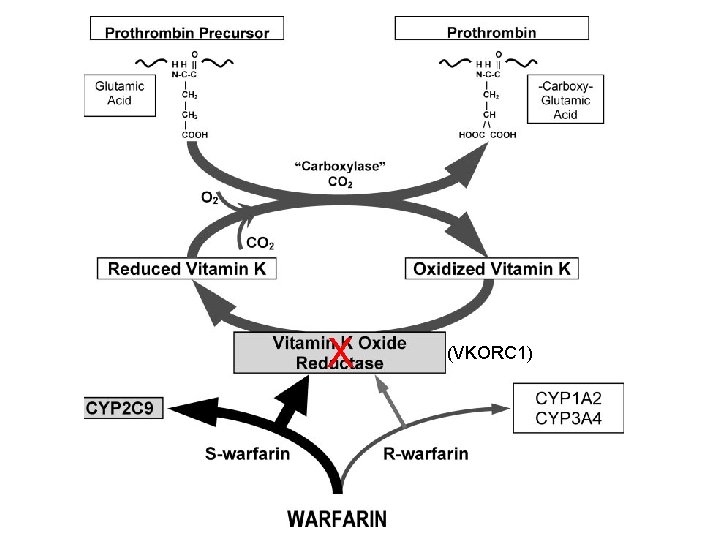
X (VKORC 1)

Warfarin e INR Ø La prima tappa è misurare il tempo di protrombina (PT), che viene misurato aggiungendo calcio e tromboplastina tissutale al plasma del paziente (dopo centrifugazione per eliminare le piastrine). Il PT normale è di circa 12 secondi. L’INR si calcola secondo la seguente formula che tiene in considerazione l’indice di sensibilità della tromboplastina impiegata (ISI), in modo da potere normalizzare i dati tra laboratori diversi:

Indicazione INR

Gestione terapia warfarin v INR elevato, senza emorragia, aggiustare dosaggio v EMORRAGIA stop warfarin somministrare vitamina K 1 trasfusioni somministrare fattori coagulazione v INR sottoterapeutico aumentare lentamente dose warfarin

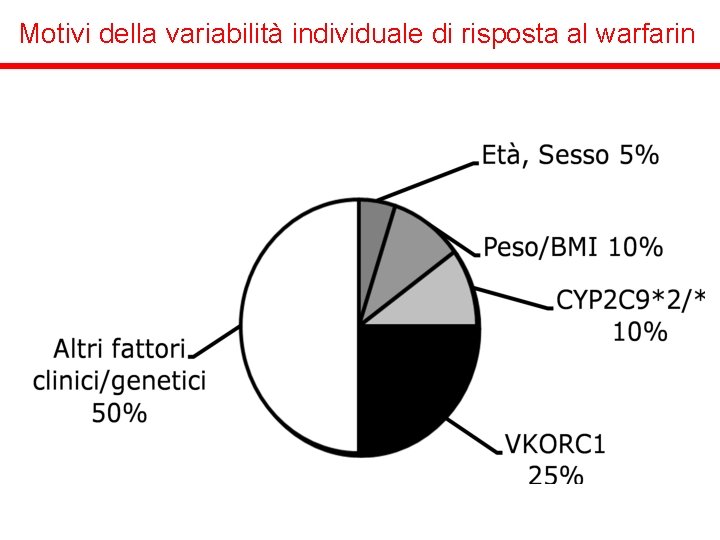
Warfarin v Non esiste una dose fissa, la dose iniziale generalmente è tra 2, 5 -5 mg/die, dose che va aggiustata in base ai valori di INR, da monitorare costantemente. v Obiettivo della terapia mantenere i pazienti almeno per il 60 -70% del tempo entro il range terapeutico v Esistono varianti genetiche del CYP 2 C 9 (enzima che metabolizza il warfarin). Nei pazienti con dette varianti alleliche (10 -20% caucasici), la dose deve essere diminuita per ottenere un INR tra 2 e 3. In questi pazienti aumenta il rischio di emorragie. v Altro rilevante polimorfismo che influenza l’azione del warfarin è legato al gene VKORC 1. Persone con un polimorfismo (37% caucasici, 14% africani) di questo tipo devono avere una dose di warfarin più bassa.
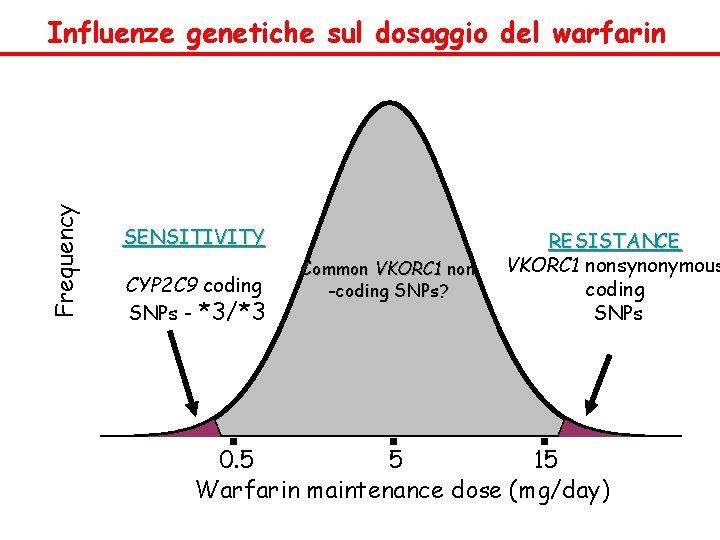
Frequency Influenze genetiche sul dosaggio del warfarin SENSITIVITY CYP 2 C 9 coding SNPs - *3/*3 Common VKORC 1 non -coding SNPs? RESISTANCE VKORC 1 nonsynonymous coding SNPs 0. 5 5 15 Warfarin maintenance dose (mg/day)
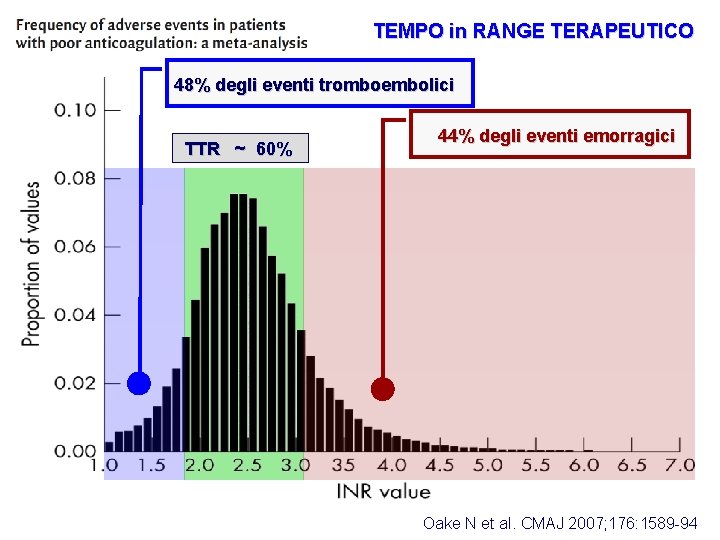
TEMPO in RANGE TERAPEUTICO 48% degli eventi tromboembolici TTR ~ 60% 44% degli eventi emorragici Oake N et al. CMAJ 2007; 176: 1589 -94
Motivi della variabilità individuale di risposta al warfarin
Indicazioni terapeutiche warfarin

Incidenza Fibrillazione Atriale (FA) Ø Incidenza FA: 2, 4 nuovi casi ogni 1000 persone (> con età) Ø Prevalenza FA: 1 -2% della popolazione generale Ø Aumento del rischio tromboembolico di 5 volte: varia da 0, 4% a 12% a seconda del profilo di rischio del paziente Ø Fattori di rischio e disturbi Cardiovascolari (CV) o non CV, che incrementano il rischio di complicanze (ipertensione arteriosa, insufficienza cardiaca congestizia, valvulopatie, disfunzione del nodo SA, pericardite, cardiomiopatie) Ø Cause extracardiache di FA (diabete mellito, patologie polmonari, ipertiroidismo, obesità, abuso di alcol e fumo)


Indicazioni terapeutiche warfarin • Profilassi trombosi venosa profonda ed embolismo polmonare • Tromboembolie arteriose • Profilassi trombosi nei pazienti con valvole cardiache o malattie valvolari • Infarto miocardio acuto (esteso) • Ictus tromboembolico • Cardiomiopatia dilatativa

Reazioni avverse warfarin – Emorragie (5%) – Nausea e diarrea – Ipotensione – Fatica – Alopecia • Attraversa la placenta: – Può provocare emorragie nel feto

Controindicazioni warfarin – Emorragie in atto – Discrasie ematiche – Chirurgia maggiore (es. SNC, occhio) – Ulcere attive – Punture spinali – Gravidanza – Impossibilità test laboratorio – Alcolismo

Interazioni warfarin Potenziano azione warfarin Ø Inibitori enzimi citocromo P 450 es. (cimetidina, cotrimoxazolo, imipramina, amiodarone) Ø Antiaggreganti (aspirina, etc. ) Ø Cefalosporine III generazione Ø Farmaci con elevato legame proteico (FANS) Ø Farmaci riducenti la disponibilità vitamina K Ø Malattie epatiche, ipertiroidismo (↑ metabolismo basale) § § Inibiscono azione warfarin Vitamina K in nutrizione enterale Diuretici Ipotiroidismo Induttori enzimi citocromo P 450 (rifampicina, fenitoina, carbamazepina, etc. )

Nuovi anticoagulanti orali (NAO o in inglese NOA) o Anticoagulanti Orali Diretti (in inglese DOAC)
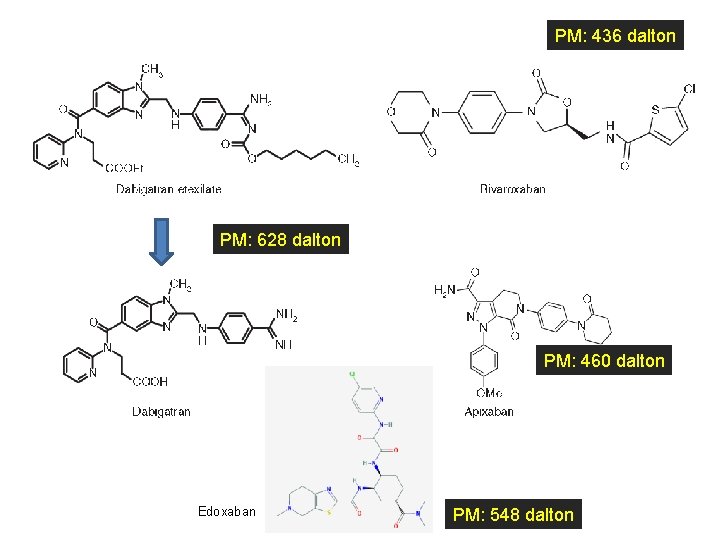
PM: 436 dalton PM: 628 dalton PM: 460 dalton Edoxaban PM: 548 dalton
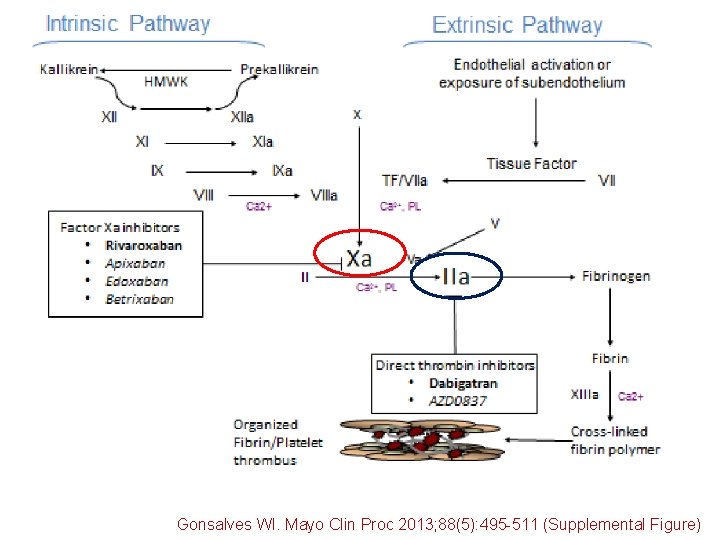
Gonsalves WI. Mayo Clin Proc 2013; 88(5): 495 -511 (Supplemental Figure)
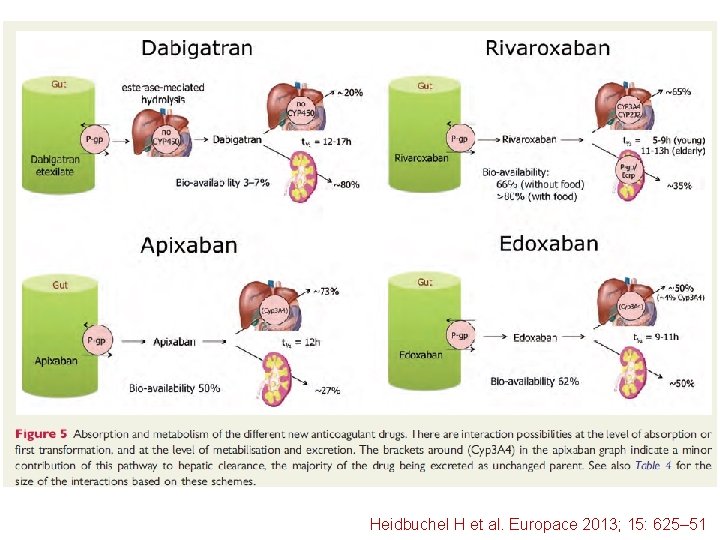
Heidbuchel H et al. Europace 2013; 15: 625– 51
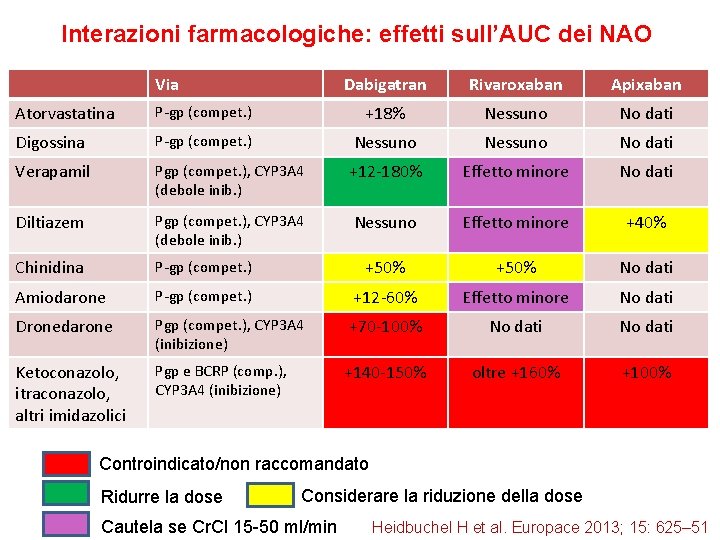
Interazioni farmacologiche: effetti sull’AUC dei NAO Via Dabigatran Rivaroxaban Apixaban Atorvastatina P-gp (compet. ) +18% Nessuno No dati Digossina P-gp (compet. ) Nessuno No dati Verapamil Pgp (compet. ), CYP 3 A 4 (debole inib. ) +12 -180% Effetto minore No dati Diltiazem Pgp (compet. ), CYP 3 A 4 (debole inib. ) Nessuno Effetto minore +40% Chinidina P-gp (compet. ) +50% No dati Amiodarone P-gp (compet. ) +12 -60% Effetto minore No dati Dronedarone Pgp (compet. ), CYP 3 A 4 (inibizione) +70 -100% No dati Ketoconazolo, itraconazolo, altri imidazolici Pgp e BCRP (comp. ), CYP 3 A 4 (inibizione) +140 -150% oltre +160% +100% Controindicato/non raccomandato Ridurre la dose Considerare la riduzione della dose Cautela se Cr. Cl 15 -50 ml/min Heidbuchel H et al. Europace 2013; 15: 625– 51
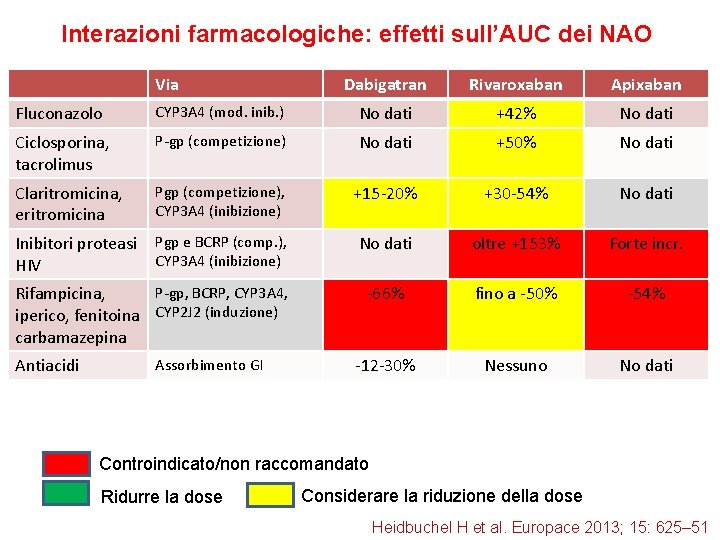
Interazioni farmacologiche: effetti sull’AUC dei NAO Via Dabigatran Rivaroxaban Apixaban Fluconazolo CYP 3 A 4 (mod. inib. ) No dati +42% No dati Ciclosporina, tacrolimus P-gp (competizione) No dati +50% No dati Claritromicina, eritromicina Pgp (competizione), CYP 3 A 4 (inibizione) +15 -20% +30 -54% No dati Inibitori proteasi Pgp e BCRP (comp. ), CYP 3 A 4 (inibizione) HIV No dati oltre +153% Forte incr. P-gp, BCRP, CYP 3 A 4, Rifampicina, iperico, fenitoina CYP 2 J 2 (induzione) carbamazepina -66% fino a -50% -54% -12 -30% Nessuno No dati Antiacidi Assorbimento GI Controindicato/non raccomandato Ridurre la dose Considerare la riduzione della dose Heidbuchel H et al. Europace 2013; 15: 625– 51
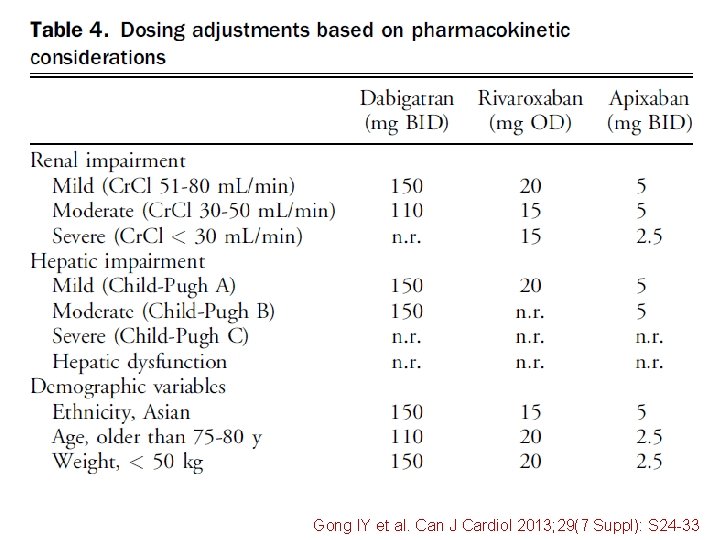
Gong IY et al. Can J Cardiol 2013; 29(7 Suppl): S 24 -33
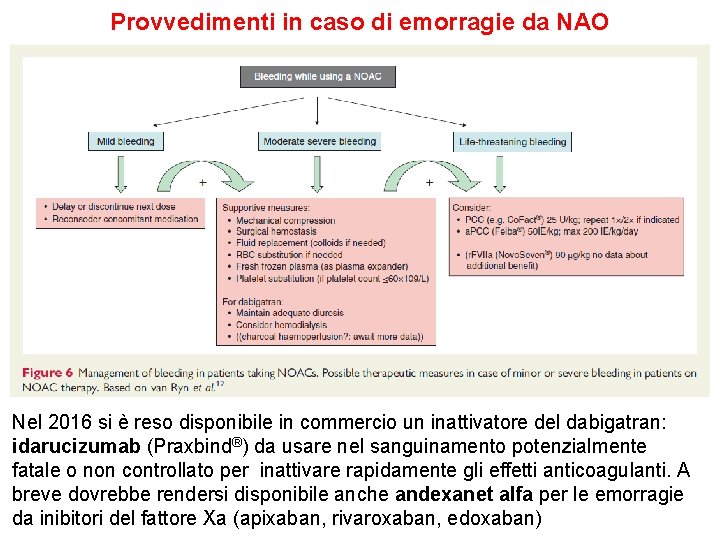
Provvedimenti in caso di emorragie da NAO Nel 2016 si è reso disponibile in commercio un inattivatore del dabigatran: idarucizumab (Praxbind®) da usare nel sanguinamento potenzialmente fatale o non controllato per inattivare rapidamente gli effetti anticoagulanti. A breve dovrebbe rendersi disponibile anche andexanet alfa per le emorragie da inibitori del fattore Xa (apixaban, rivaroxaban, edoxaban)

Indicazioni terapeutiche registrate e modalità di prescrizione dei DOAC

Indicazioni terapeutiche registrate Principio attivo Specialità Prevenzione di ictus e embolia sistemica in Dabigatran pazienti adulti con fibrillazione atriale nonvalvolare (FANV), con uno o più fattori di rischio, quali un precedente ictus o attacco ischemico transitorio (TIA), età ≥ Rivaroxaban 75 anni, ipertensione, diabete mellito, insufficienza cardiaca sintomatica (Classe NYHA ≥ II) Apixaban Trattamento della trombosi venosa profonda (TVP) e dell’embolia polmonare (EP) e prevenzione delle recidive di TVP e Edoxaban EP negli adulti. Pradaxa cps 110 -150 mg Prevenzione primaria di episodi tromboembolici in pazienti adulti sottoposti a chirurgia sostitutiva elettiva totale dell’anca o del ginocchio Dabigatran Pradaxa cps 75 -110 Rivaroxaban Xarelto cpr 10 mg Apixaban Eliquis cpr 2, 5 Classe SSN A (h-t)* Xarelto cpr 15 -20 mg Eliquis cpr 2, 5 -5 mg Lixiana cpr 60 mg * Prontuario Distribuzione diretta per continuità assistenziale Ospedale-Territorio A (h-t)

Modalità di prescrizione dei DOAC (SSN) La prescrizione a carico del SSN dei DOAC prevede la compilazione on-line, da parte dei medici specialisti operanti nei Centri autorizzati dalle Regioni, di: Ø scheda raccolta dati di arruolamento che indica i pazienti eleggibili Ø piano terapeutico della validità di 1 anno Ø scheda di follow-up obbligatoria per il rinnovo del piano terapeutico stesso I criteri che determinano l'eleggibilità al trattamento con i DOAC per i pazienti con FA differiscono a seconda dei singoli principi attivi e prevedono che: ü il punteggio CHA 2 DS 2 -VASc sia > 1 per Pradaxa® (> 3 per Xarelto®) e il punteggio HAS-BLED sia > 3; oppure ü nei pazienti già in terapia con AVK il TTR (tempo in range terapeutico) negli ultimi 6 mesi sia < 70% per Pradaxa® ( < 60% per Xarelto®); oppure ü il trattamento anticoagulante non sia attuabile per difficoltà oggettiva ad eseguire i controlli di INR.
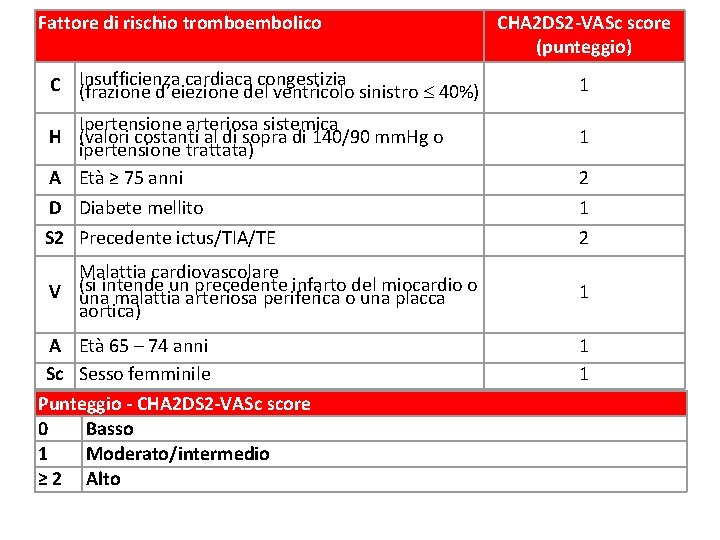
Fattore di rischio tromboembolico C Insufficienza cardiaca congestizia (frazione d’eiezione del ventricolo sinistro 40%) Ipertensione arteriosa sistemica H (valori costanti al di sopra di 140/90 mm. Hg o ipertensione trattata) A Età ≥ 75 anni CHA 2 DS 2 -VASc score (punteggio) 1 1 2 D Diabete mellito 1 S 2 Precedente ictus/TIA/TE 2 Malattia cardiovascolare V (si intende un precedente infarto del miocardio o una malattia arteriosa periferica o una placca aortica) 1 A Età 65 – 74 anni Sc Sesso femminile 1 1 Punteggio - CHA 2 DS 2 -VASc score 0 Basso 1 Moderato/intermedio ≥ 2 Alto

Fattore di rischio emorragico H Ipertensione sistolica ≥ 160 mm. Hg Funzione epatica e renale anormali qualsiasi malattia epatica cronica (es. cirrosi), squilibri A biochimici epatici (es. bilirubina >2 x rispetto ai valori normali associata ad AST, ALT e ALP >3 x rispetto ai limiti normali), dialisi cronica, trapianto renale, creatinina sierica ≥ 200 μmol/L HAS-BLED score (punteggio) 1 1 o 2* S Precedente ictus 1 che richiede ospedalizzazione o una B Sanguinamento trasfusione o che causa una diminuzione di Hb >2 g/d. L 1 labile con tempo medio trascorso nel range L INR terapeutico <60% E Età >65 anni 1 e alcool ovvero assunzione di antipiastrinici o D Farmaci FANS e/o abuso di alcool 1 1 o 2* *1 punto se presente un fattore di rischio, 2 punti se presenti entrambi i fattori di rischio Punteggio - HAS-BLED 0 - 2 Basso ≥ 3 Alto

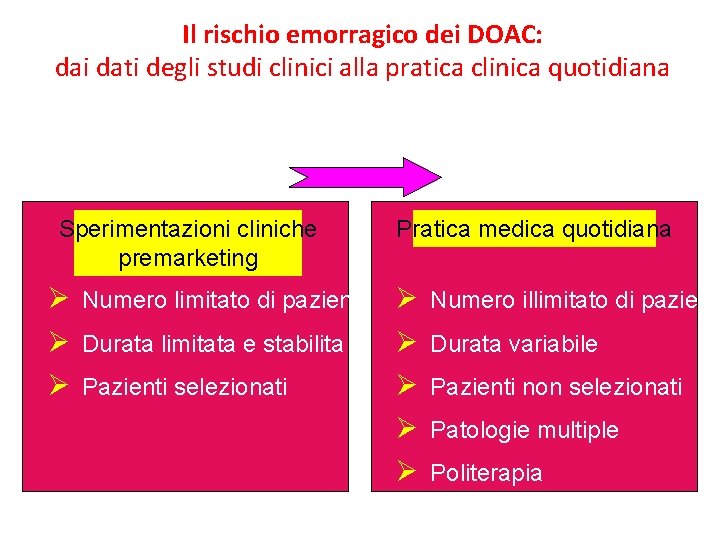
Il rischio emorragico dei DOAC: dai dati degli studi clinici alla pratica clinica quotidiana MONDO IRREALE MONDO REALE Sperimentazioni cliniche premarketing Pratica medica quotidiana Ø Numero limitato di pazienti Ø Durata limitata e stabilita Ø Pazienti selezionati Ø Ø Ø Numero illimitato di pazienti Durata variabile Pazienti non selezionati Patologie multiple Politerapia



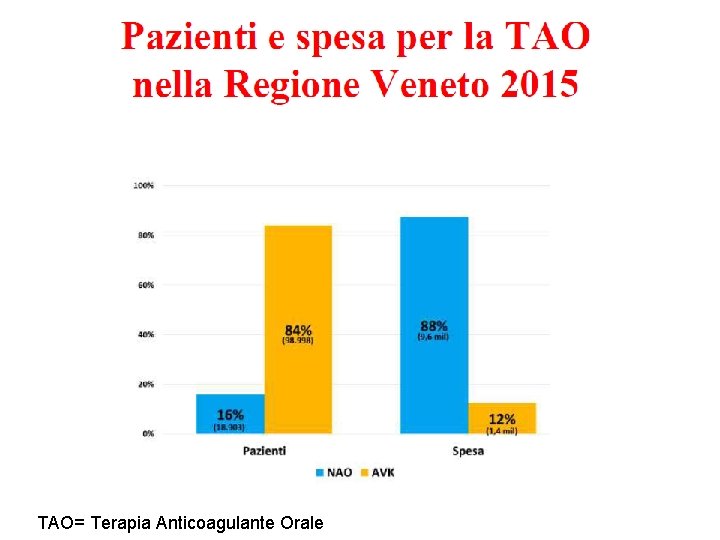
TAO= Terapia Anticoagulante Orale

Alcune considerazioni finali v I DOAC sono una delle poche interessanti novità terapeutiche degli ultimi anni (a parte gli anticorpi monoclonali e gli anti-epatite C) v Hanno vantaggi e svantaggi rispetto alla terapia anticoagulante tradizionale che vanno attentamente valutati v Un eccessiva fiducia sulla loro sicurezza con una mancata attenzione nel monitoraggio dei pazienti (che non è solo attività anticoagulante) potrebbe “rovinare” dei farmaci importanti

Inibitori diretti trombina parenterali

Inibitori diretti trombina parenterali (ev) Ø Inibizione trombina indipendentemente da altri fattori Ø Inibiscono la trombina sia libera che legata al coagulo Ø Non hanno effetti diretti sulla funzione piastrinica Ø Ø Monitoraggio tramite a. PTT Nessun antidoto disponibile (finora ma ci sono ricerche in atto)

Inibitori diretti trombina parenterali: ARGATROBAN (Novastan®) Ø Derivato sintetico della L-arginina Ø Indicazioni terapeutiche: anticoagulazione in pz adulti con trombocitopenia indotta da eparina che necessitano di terapia antitrombotica Ø La diagnosi deve essere confermata mediante il test HIPAA (test dell’attivazione delle piastrine indotta da eparina) o da un test equivalente. Ø Dosaggio variabile in base al peso corporeo. Mantenere a. PTT tra 1, 5 -2, 5 Ø Reazioni avverse più frequenti sono le emorragie maggiori (5, 5%) e minori (38, 9%). Altre ADR: nausea, porpora, anemia, rash cutaneo

Inibitori diretti trombina parenterali: BIVALIRUDINA (Generici, Angiox®) Ø Indicazioni terapeutiche: trattamento pazienti con sindrome coronarica acuta (angina instabile/infarto miocardio) nel caso di intervento di urgenza ed immediato, in associazione con aspirina e clopidogrel. Anche indicato in pazienti sottoposti ad intervento coronarico percutaneo. Ø Reazioni avverse: emorragie (minori e gravi), cefalea, ipersensibilità con shock anafilattico, trombocitopenia
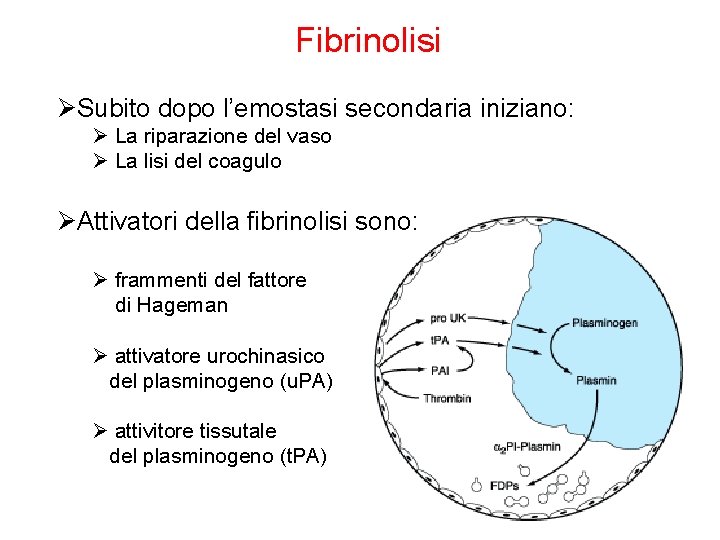
Fibrinolisi ØSubito dopo l’emostasi secondaria iniziano: Ø La riparazione del vaso Ø La lisi del coagulo ØAttivatori della fibrinolisi sono: Ø frammenti del fattore di Hageman Ø attivatore urochinasico del plasminogeno (u. PA) Ø attivitore tissutale del plasminogeno (t. PA)

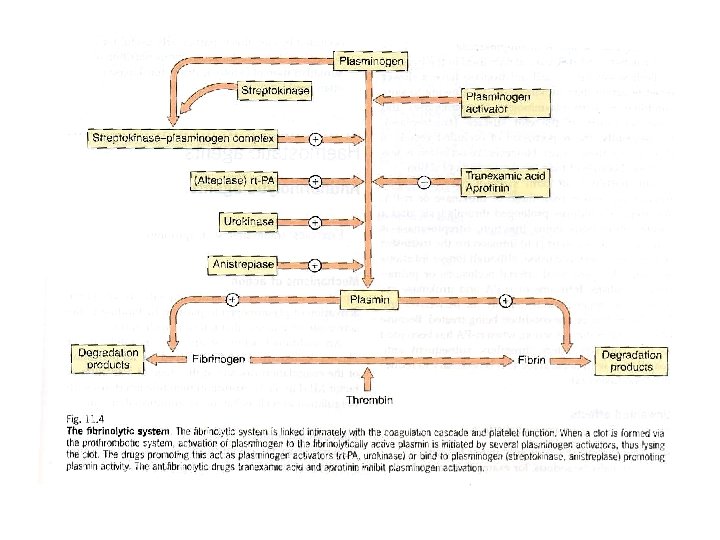
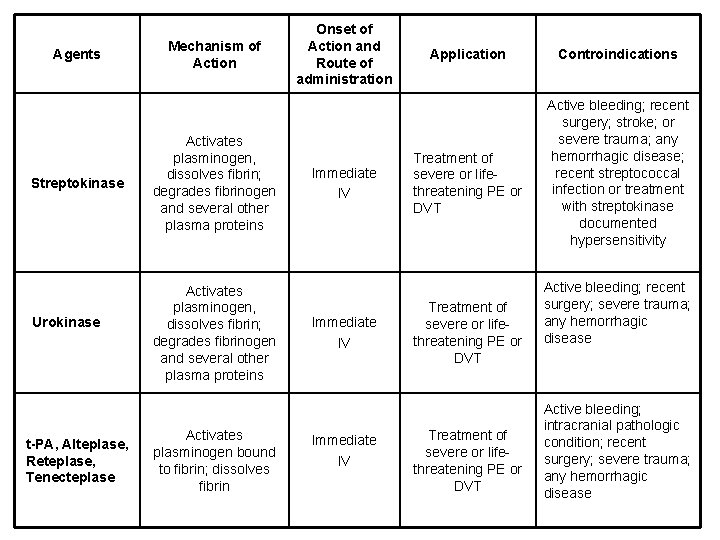
Agents Streptokinase Urokinase t-PA, Alteplase, Reteplase, Tenecteplase Mechanism of Action Activates plasminogen, dissolves fibrin; degrades fibrinogen and several other plasma proteins Activates plasminogen bound to fibrin; dissolves fibrin Onset of Action and Route of administration Immediate IV Application Treatment of severe or lifethreatening PE or DVT Controindications Active bleeding; recent surgery; stroke; or severe trauma; any hemorrhagic disease; recent streptococcal infection or treatment with streptokinase documented hypersensitivity Active bleeding; recent surgery; severe trauma; any hemorrhagic disease Active bleeding; intracranial pathologic condition; recent surgery; severe trauma; any hemorrhagic disease

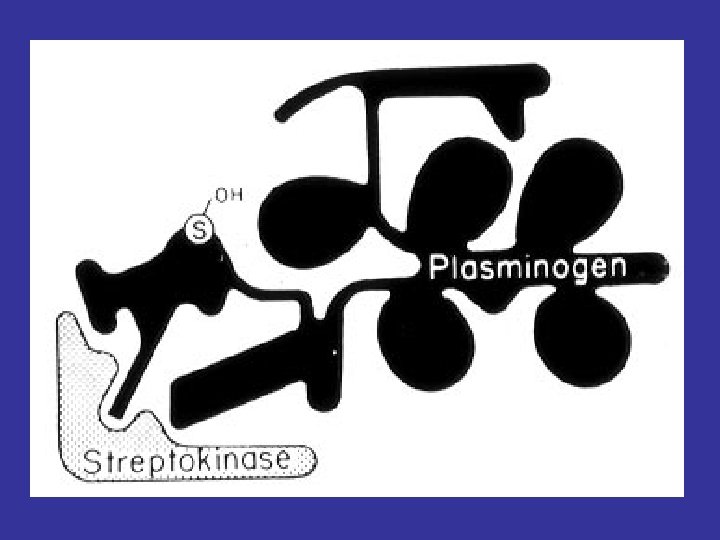
FIBRINOLITICI Ø Urochinasi (Generico, Actosolv®, ecc. ) Alteplasi (Actilyse®, Actiplas®) Reteplasi (Ecokinase®, Rapilysin®) Tenecteplase (Genrico, Metalyse®) Streptokinasi (Kabikinase®, Streptase®) Ø CONTROINDICAZIONI AI TROMBOLITICI § Intervento chirurgico nei 10 giorni precedenti § Emorragia intestinale importante nei tre mesi precedenti § Anamnesi di ipertensione (diastolica > 110 mm. Hg) § Emorragia in atto o malattia emorragica § Pregresso incidente cerebrovascolare § Dissezione aortica § Pericardite acuta

Possibili indicazioni fibrinolitici • Occlusione acuta coranarie (IM, stroke ischemico) • Occlusione acuta arterie periferiche • Embolia polmonare grave con ipotensione e ipossia severa • Trombosi venosa (ascellare, ileofemorale) • Occlusione di cannule arteriose o venose (basse dosi diretta infusione nella cannula) • Malattie veno-occlusive epatiche

Reazioni avverse fibrinolitici • Emorragie e sanguinamento • Ipotensione • Reazioni allergiche (streptochinasi)
- Slides: 98