C I Promozione della Salute e della Sicurezza













![Le 5 indicazioni (momenti) x il lavaggio delle mani [Linee guida OMS, 2009] Le 5 indicazioni (momenti) x il lavaggio delle mani [Linee guida OMS, 2009]](https://slidetodoc.com/presentation_image_h/8637dd130f7527d5e9aa2c8df166dd09/image-15.jpg)























- Slides: 40

C. I. Promozione della Salute e della Sicurezza “IGIENE E SANITA’ PUBBLICA” Docente: Prof. Massimiliano Panella “Gestione del rischio clinico e sicurezza dei pazienti e degli operatori” Lezione n° 6

Argomenti della lezione ² Risk management in ospedale ² Igiene ospedaliera: o Ambiente ospedaliero; o Prevenzione e controllo delle principali infezioni ospedaliere; o Microrganismi multi-resistenti; o Rifiuti ospedalieri.

Risk management in ospedale § Rischi: clinici, biologici, chimici, fisici connessi con attività assistenziali (malattie e/o infezioni ospedaliere vs occupazionali) § Risk assessment: valutazione/stima del rischio § Risk management: misure di tutela o gestione del rischio azioni x: miglioramento qualità prestazioni sanitarie, limitazione rischio clinico, tutelare sicurezza di pazienti e operatori sanitari § Gestione del rischio: cultura dell’”apprendere dagli errori” [To Err is Human: building a safer health system; IOM, 1999] § Pericolo x la salute: circostanze o agenti che causare danno alla salute di pazienti, di operatori o loro prole, attualmente o nel futuro § Pericolo x la sicurezza: condizioni che possono causare incidenti con danni alla persona

Igiene ospedaliera Ambiente ospedaliero: aria e clima § Qualità dell’aria indoor: benessere termico individuale; veicolazione di microrganismi (rischio biologico in infezioni associate ad assistenza), di inquinanti chimici (es. anestetici, disinfettanti, antineoplastici) e fisici (onde elettromagnetiche, radiazioni, radioisotopi, rumore). § Confort microclimatico: temperatura aria; temperatura media radiante; umidità relativa; purezza aria; inquinamento aria; velocità aria; grado illuminazione.

Condizioni microclimatiche in ambiente ospedaliero

Ambiente ospedaliero: Rischio fisico: meccanico, elettrico, magnetico, termico, rumore, illuminazione, videoterminale, radiazioni non-ionizzanti (elettromagnetiche), radiazionizzanti (ionizzazione della materia) Prevenzione delle esposizioni a radiazionizzanti: 3 fattori fondamentali: 1. Distanza maggiore è la distanza dalla sorgente di radiazione, minore è l'esposizione; 2. Tempo meno tempo si trascorre vicino alla fonte di radiazione, minore è l'esposizione; 3. Protezioni la protezione personale da adottare dipende dal tipo di radiazioni emesse dalla sorgente.

Ambiente ospedaliero: Rischio chimico: sostanze con molecole chimiche a > rischio: § Gas anestetici (nelle sale operatorie) § Antineoplastici/antiblastici (nei reparti) § Detergenti e disinfettanti (in ambulatori) § Solventi e reagenti (in laboratori di analisi)

Ambiente ospedaliero: Rischio biologico (1) § Rischio biologico in ambito sanitario: associato a stretto contatto diretto con materiali biologici (sangue, saliva, altri fluidi, aerosol respiratori, tessuti, materiali o strumenti contaminati da sangue o sostanze potenzialmente infette) § Rischi >: trasmissione prevalentemente ematica di HBV, HCV, HDV, HIV/AIDS § Ag. Biologico: “qualsiasi microrganismo, anche se geneticamente modificato, coltura cellulare ed endoparassita in grado di provocare infezioni, allergie o intossicazioni” [DLgs 626/1994]

Normativa e classificazione Ag. Biologici: Gruppo 1 -4, in base a > rischio d’infezione x uomo e < possibilità di misure profilattiche e/o terapeutiche [Direttiva CE 679/1990; DLgs 81/2008, DLgs 106/2009

Ambiente ospedaliero: Rischio biologico (2) Precauzioni standard e precauzioni aggiuntive per prevenire la trasmissione delle infezioni § Precauzioni standard: misure universali che gli operatori sanitari devono applicare di routine nell’assistenza a tutti i pazienti (raccomandate) § Precauzioni aggiuntive: misure ulteriori calibrate sulle differenti modalità di trasmissione delle infezioni (da contatto, da droplet, aeree, per pz. immunocompromessi)

P R E C A U Z I O N I S T A N D A R D

P R E C A U Z I O N I A G G I U N T I V E

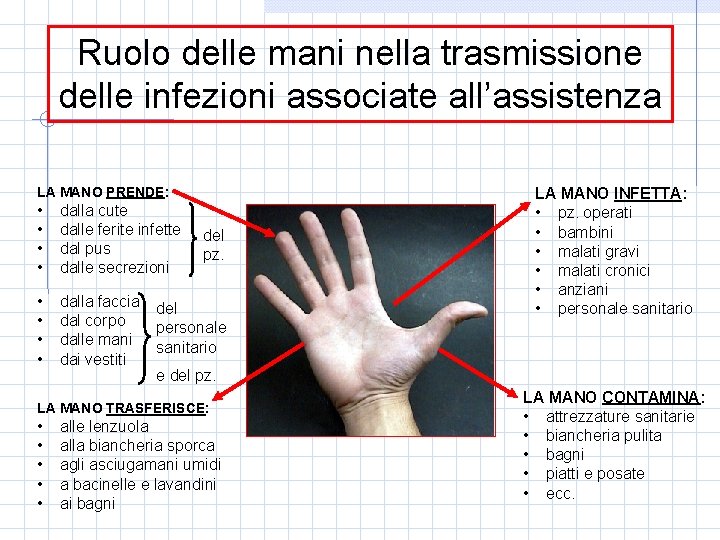
Ruolo delle mani nella trasmissione delle infezioni associate all’assistenza LA MANO PRENDE: • • dalla cute dalle ferite infette dal pus dalle secrezioni • • dalla faccia dal corpo dalle mani dai vestiti del pz. del personale sanitario e del pz. LA MANO TRASFERISCE: • • • LA MANO INFETTA: • pz. operati • bambini • malati gravi • malati cronici • anziani • personale sanitario alle lenzuola alla biancheria sporca agli asciugamani umidi a bacinelle e lavandini ai bagni LA MANO CONTAMINA: • attrezzature sanitarie • biancheria pulita • bagni • piatti e posate • ecc.

Quali microrganismi alberghiamo sulla cute? Microrganismi Residenti Microrganismi Transitori/Occasionali Vivono normalmente sulla cute, Acquisiti con il contatto, vi crescono e si moltiplicano sopravvivono meno di 24 ore e usano le mani come modo di trasporto vs ospite suscettibile o un serbatoio dove sopravvivere Non facilmente rimossi dal semplice lavaggio mani Facilmente rimossi dal lavaggio mani Rare infezioni a meno del introduzione con tecniche invasive Facile infezione una volta in contatto con ospite suscettibile/immunocompromesso Sono generalmente Gram + e aerobi (Staphylococcus aureus) Generalmente Gr – e anaerobi (Escherichia coli)
![Le 5 indicazioni momenti x il lavaggio delle mani Linee guida OMS 2009 Le 5 indicazioni (momenti) x il lavaggio delle mani [Linee guida OMS, 2009]](https://slidetodoc.com/presentation_image_h/8637dd130f7527d5e9aa2c8df166dd09/image-15.jpg)
Le 5 indicazioni (momenti) x il lavaggio delle mani [Linee guida OMS, 2009]

Come ci si lava le mani in ambito ospedaliero-sanitario? Ø LAVAGGIO SOCIALE come Ø LAVAGGIO ANTISETTICO Ø LAVAGGIO CHIRURGICO quando IL LAVAGGIO DELLE MANI VA FATTO PRIMA E DOPO OGNI MANOVRA, scegliendo il tipo idoneo alla situazione

LAVAGGIO SOCIALE DELLE MANI SCOPO: allontanare fisicamente lo sporco e la maggior parte della flora transitoria/occasionale della cute APPLICABILITÀ: la gestione dell’attività descritta è applicata, quali prassi ordinaria, da tutti gli operatori sanitari a garanzia delle igiene personale e dell’assistito per la prevenzione delle infezioni Quando: ad inizio e fine turno, prima e dopo la distribuzione degli alimenti, prima e dopo l’uso dei servizi igienici, prima e dopo il rifacimento dei letti, dopo ogni contatto con i pazienti, prima e dopo l’uso dei guanti, prima e dopo la somministrazione di terapie Modalità operative: • Bagnare ed insaponare le mani con sapone liquido; • Strofinare accuratamente con particolare attenzione agli spazi ungueali e interdigitali, per almeno 30 secondi - 1 minuto; • Risciacquare abbondantemente con acqua corrente; • Asciugare bene con salviette monouso, o con carta o con asciugamano monodipendente; • Utilizzare l’ultima salvietta per chiudere eventualmente il rubinetto. NB: può essere sostituito da frizione con soluzione/gel antisettico su base alcolica, se mani non visibilmente sporche (Linee guida OMS, 2009)

LAVAGGIO ANTISETTICO DELLE MANI SCOPO: Prevenire le infezioni ospedaliere § Distruggere rapidamente tutta la flora occasionale e di ridurre la carica microbica della flora residente APPLICABILITÀ: usi diversi da quelli indicati di seguito o utilizzo dell’antisettico dove non sia richiesto, non solo non danno vantaggi dal punto di vista microbiologico, ma possono procurare anche dermatiti da contatto e concomitanti variazioni della flora residente Modalità operative: Materiale: detergente antisettico: Iodopovidone (sol. detergente) o Clorexidina (sol. detergente) o Alcol etilico (con ag. protettivi) o Alcol con ag. protettivi e Clorexidina (Tricolosan); Salviette monouso Quando: prima e dopo procedure invasive, in occasione di tecniche richiedano l’utilizzo di guanti sterili, prima di assistere pazienti immunodepressi, dopo il contatto con pazienti contagiosi, dopo l’esecuzione di medicazioni infette o dopo manipolazione di secreti, escreti, sangue o altri materiali biologici, dopo contatto accidentale con materiale biologico.

LAVAGGIO CHIRURGICO DELLE MANI SCOPO: Prevenire le infezioni ospedaliere § Rimuovere lo sporco e la flora transitoria da unghie, mani e avambracci. § Ridurre al minimo la flora residente § Inibire la rapida crescita dei microrganismi APPLICABILITÀ: La corretta esecuzione della procedura descritta è applicata da parte di tutta l’équipe chirurgica prima di interventi chirurgici o metodiche invasive MODALITÀ OPERATIVE: specifiche da procedura di sala operatoria (lavaggio e risciacquo completo ripetuto x almeno 2 -5 min. ) Materiale: • Detergente associato a disinfettante antisettico: Iodopovidone o Clorexidina • Spazzole monouso sterili • Telini sterili monouso

Fattori di rischio per l’insorgenza di IO Fattori intriseci Fattori estrinseci associati alle condizioni del -associati a procedure invasive e assistenziali paziente -associati alla mancata adozione delle misure generali di prevenzione -associati a caratteristiche organizzative dell’ospedale

Prevenzione delle principali infezioni ospedaliere § Prevenzione infezioni vie urinarie (IVU) § Prevenzione infezioni sito chirurgico (ISC) § Prevenzioni polmoniti correlate ai processi assistenziali § Prevenzione infezioni correlate a dispositivi intravascolari § Infezioni in ospiti immunocompromessi

Infezioni delle vie urinarie (IVU o UTI) Cecondo uno dei criteri del CDC (1988), USA per parlare di infezioni delle vie urinarie “sintomatiche” è necessario che vi sia la presenza di almeno uno dei seguenti sintomi/ segni, in assenza di altre possibili cause: - febbre (>38°C); - urgenza a urinare; - pollachiuria; - disuria; - tensione sovra-pubica.

Vie trasmissive delle IVU I microrganismi causa di infezione delle vie urinarie (Escherichia coli, Pseudomonas aeruginosa, Klebsielle pneumoniae, Proteus mirabilis, Staphylococcus epidermidis, Enterococcus) possono avere accesso alla vescica: 1. al momento dell’inserzione del catetere 2. attraverso il lume del catetere 3. sulla superficie esterna del catetere 4. dopo la rimozione del catetere

Determinanti delle IVU § Tra i principali fattori che favoriscono lo sviluppo di I. V. U. associate a cateterismo vi è la “suscettibilità intrinseca del catetere alla contaminazione”. § Negli ultimi anni, inoltre, è stato messo in evidenza come alcuni patogeni urinari, quali Pseudomonas e Proteus, abbiano la capacità di produrre una matrice extracellulare di glicocalice batterico che consente loro di aderire alla superfice plastica (silicone) del catetere.

Prevenzione infezioni vie urinarie Prevenzione: evitare cateterismo vescicale (CV) in casi non necessari, preferendo terapie alternative farmacologiche, o terapia rieducative, limitazione tempo permanenza CV (<4 gg), inserzione (in materiale sterile)/rimozione CV in condizioni asettiche, preferire uso di CV con sacca di drenaggio con rubinetto “a ciclo chiuso”

Infezioni del sito chirurgico (ISC o SSI) Per definire l’infezione della ferita chirurgica secondo il CDC USA (1999), è necessario che vi siano i seguenti criteri: • L’infezione si sviluppa entro 30 gg dall’intervento; • L’infezione interessa soltanto la cute o il tessuto sottocutaneo dell’incisione; Presenza di almeno uno dei seguenti criteri: - secrezione purulenta dall’incisione superficiale; - isolamento di un m. o. da una coltura ottenuta con tecniche asettiche dai fluidi o dai tessuti dell’incisione superficiale; - presenza di almeno uno dei seguenti sintomi/segni: dolore, tensione superficiale, gonfiore localizzato, eritema, ecc.

Determinanti delle ISC (1) La maggior parte delle infezioni della ferita chirurgica viene acquisita durante l’intervento chirurgico: se una ferita è pulita e asciutta, infatti, nell’arco di poche ore dall’intervento non è più suscettibile all’aggressione da parte di microrganismi.

Determinanti delle ISC (2) In fase post-operatoria, le infezioni possono essere acquisite attraverso i drenaggi chirurgici o, nel caso di infezioni non ancora ben rimarginate al momento della medicazione. Le più comuni fonti per l’infezione chirurgica sono: • flora cutanea residente del pz. ; • tessuti dell’ospite infetti o contaminati nel corso di interventi; • mani del personale; drenaggi chirurgici.

Prevenzione infezioni del sito chirurgico Prevenzione: 3 fasi “critiche” operatorie: 1. Pre-operatoria preparazione pz. , evitare tricotomia, antibiotico-profilassi (somministrazione 1 ora prima e stop 24 -48 ore dopo intervento); 2. Intra-operatoria lavaggio chirurgico mani, abbigliamento adeguato/DPI, teli chirurgici, sterilizzazione strumenti chirurgici, pulizia e disinfezione superfici lavoro, riduzione accesso sala, pressione positiva e adeguata ventilazione in sala, asepsi, pulizia e disinfezione sala post -intervento; 3. Post-operatoria controllo livelli glicemici, protezione ferita chiusa con medicazione sterile x 24/48 h, lavaggio mani prima e dopo medicazione ferita chirurgica.

Polmoniti correlate ai processi assistenziali (1) Secondo protocollo HELICS (1997) la polmonite definita o probabile deve corrispondere al seguente criterio: Presenza di infiltrato polmonare nuovo (progressivo) o persistente, Secrezioni tracheali purulente; Almeno uno dei seguenti criteri: - evidenza radiografica di ascesso polmonare e coltura positiva dell’agoaspirato dell’ascesso; - evidenze patologiche di polmonite all’esame istologico ottenuto con biopsia del polmone a cielo aperto o durante il riscontro autoptico subito dopo il decesso, che dimostrino la formazione di un ascesso, oppure un’area di consolidamento con intenso accumulo di leucociti PNM, in associazione a coltura quantitativa positiva del parenchima polmonare; - coltura quantitativa positiva di un campione di secrezioni del tratto respiratorio inferiore; - emocoltura positiva, non correlata ad alcuna fonte di infezione ottenuta entro 48 h dall’isolamento dello stesso ceppo dalle secrezioni del tratto respiratorio inferiore e mediante aspirato tracheale; - isolamento dello stesso ceppo da campioni di liquido pleurico e tratto respiratorio inferiore; e non deve essere stata effettuata alcuna procedura invasiva precedente sulla pleura; - isolamento di Legionella dall’espettorato e sierologia specifica positiva.

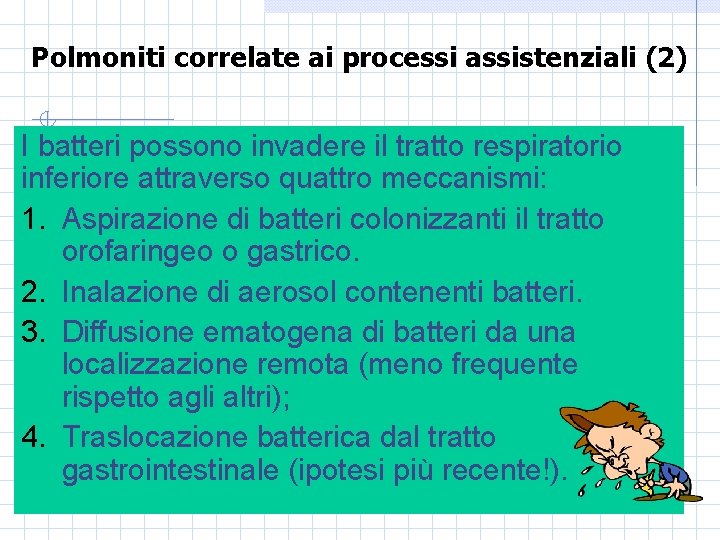
Polmoniti correlate ai processi assistenziali (2) I batteri possono invadere il tratto respiratorio inferiore attraverso quattro meccanismi: 1. Aspirazione di batteri colonizzanti il tratto orofaringeo o gastrico. 2. Inalazione di aerosol contenenti batteri. 3. Diffusione ematogena di batteri da una localizzazione remota (meno frequente rispetto agli altri); 4. Traslocazione batterica dal tratto gastrointestinale (ipotesi più recente!).

Prevenzioni polmoniti correlate ai processi assistenziali (3) Prevenzione: § polmoniti post-operatorie mobilizzazione precoce pz. chirurgico, stimolazione a tossire; § polmoniti in pz. in ventilazione assistita meccanica (VPP) sterilizzazione e disinfezione attrezzature e dispositivi, riduzione aspirazione secrezioni da parte del pz. , prevenzione contaminazione “crociata” (mani e dispositivi medici infetti!)

Infezioni correlate a dispositivi intravascolari (1) Fattori di rischio estrinseci, associati a procedure invasive e assistenziali: Presenza di cateteri intravascolari Si ricorre al loro impianto, nel corso della degenza, nel 30 -50% dei pazienti ospedalizzati.

Infezioni correlate a dispositivi intravascolari (2) § Fattori di rischio: corpo estraneo per l’organismo. Rappresentano, un substrato ideale per la colonizzazione microbica. § Cateteri venosi centrali (CVC); Cateteri venosi periferici (CVP) (PIC; Mid. Line) § Materiale: Cateteri polietilene (flebite purulenta e flogosi del sito di inserzione: eritema edema dolore e vena palpabile). Oggi vengono usati cateteri in poliuretano (> biocompatibilità, < colonizzazione microbica, < trombogenicità ). § Manipolazione e tempo di permanenza in sede … § Rischio di infezioni basso se il catetere subisce poche manipolazioni ed è mantenuto in situ per meno di tre giorni.

Prevenzione infezioni correlate a dispositivi intravascolari Prevenzione: lavaggio mani + tecnica asettica in inserzione e gestione CVC + antisepsi cute con clorexidina (2%) prima di inserimento CVC + scelta sede appropriata (CP: < rischio infezione in vene della mano; CVC: > rischio in giugulare; < rischio in succlavia e femorale) + guanti puliti o sterili x sostituzione medicazione catetere.

Microrganismi multi-resistenti MRM: multi-drug-resistant microrganisms Fattori favorenti: Trasmissione attraverso le mani del personale sanitario! Non-aderenza personale sanitario a misure preventive! Uso massivo e protratto di chemio-antibiotici; Pz. suscettibili a infezioni; colonizzazione e infezione pz. con ceppi MRM. Tipi di MRM: Enterobatteri (ESBL, extended spectrum beta-lactamases); Enterococchi (VRE, vancomycin-resistant enterococci); MRSA (methicillin -resistant Staphylococcus aureus); batteri Gram-neg. multiresistenti (es. Pseudomonas aeruginosa).

Microrganismi multi-resistenti Misure generali di prevenzione (protocolli): § screening (colture batteriche) x individuare i pz. colonizzati; § isolamento pz. e uso di attrezzature e presidi dedicati; § limitazione accesso persone in stanza degenza infetto; § lavaggio mani con antisettico (o almeno soluzioni alcoliche) operatori sanitari; § precauzioni da contatto (DPI) verso pz. infetti/colonizzati; § pulizia e disinfezione di unità pz. , superfici e suppellettili; § precauzioni da contatto in ambulatori a rischio spandimento sangue e essudati.

Rifiuti ospedalieri (1) 2 tipologie generali di rifiuti: 1. Origine: Urbani (prodotti da insediamenti civili) e Speciali (da attività d’impresa, anche sanitaria-ospedaliera); 2. Pericolosità: Pericolosi (a rischio infettivo; non a rischio infettivo) e Non pericolosi. DLgs 152/2006: inserisce i rifiuti sanitari ospedalieri fra i rifiuti “speciali” “Regolamento recante la disciplina della gestione dei rifiuti ospedalieri” [DPR 254/2003]: rifiuti sanitari non pericolosi; rifiuti sanitari assimilabili ai rifiuti urbani; rifiuti sanitari pericolosi non rischio infettivo; rifiuti sanitari pericolosi a rischio infettivo; rifiuti sanitari che richiedono modalità di smaltimento specifiche; rifiuti da esumazioni e da tumulazioni (e altre attività cimiteriali).

Rifiuti ospedalieri (2) q Rifiuti sanitari pericolosi non rischio infettivo: rifiuti a rischio chimico (sostanze chimiche di scarto da attività ospedaliera: reagenti chimici dei laboratori, alcuni disinfettanti, medicinali tossici e citostatici; oli minerali e sintetici; soluzioni fissative; materiali isolanti; lampade fluorescenti; batterie; rifiuti di amalgama) vanno smaltiti in discarica controllata e raccolti da ditte autorizzate. q Rifiuti sanitari pericolosi a rischio infettivo: rifiuti provenienti da ambienti di isolamento infettivo; rifiuti contaminati da sangue visibile; rifiuti contaminati da feci o urine provenienti da pazienti con malattie trasmissibili attraverso gli escreti; rifiuti contaminati da liquido seminale, da secrezioni vaginali, da liquido cerebrospinale, sinoviale, pleurico, peritoneale, pericardico, amniotico; cannule e drenaggi; cateteri; deflussori; set d’infusione; materiale monouso contaminato; materiale da medicazione; sonde rettali, gastriche, x broncoscopia smaltimento in specifici sacchi rossi (contenitore in cartone con sacco in plastica, contenitori rigidi x taglienti).

Fonte bibliografica (tabelle e figure) Per approfondimenti vedi capitolo 6 del testo consigliato: Eudes Lanciotti. Igiene per le professioni sanitarie. Mc. Graw-Hill (2012)