Sndrome de Lisis Tumoral Dr Lars Solano Jimnez






















- Slides: 25


Síndrome de Lisis Tumoral Dr. Lars Solano Jiménez – Noviembre 2014

Introducción • El Síndrome de Lisis Tumoral (SLT) fue descrito por primera vez por Bedrna y Polcak en 1929 en pacientes con leucemia crónica. • Fue reconocido como entidad clínica hasta 1980 a raíz de la publicación de Cohen y col. sobre las alteraciones observadas en ocho pacientes con linfoma de Burkitt en quimioterapia. • Al introducir el tratamiento con quimioterapia citotóxica a la práctica clínica de la oncología y la hematología se han observado varias alteraciones metabólicas importantes.

Definición • Es un conjunto de anormalidades metabólicas (hiperuricemia, hiperfosfatemia, hiperkalemia e hipocalcemia) con riesgo potencial de fallo renal y muerte. • Constituye una emergencia clínica y oncológica desencadenada por la destrucción espontánea o inducida de células malignas. • Es una de las emergencias oncológicas más importantes actualmente y conocer su desarrollo y fisiopatología es crítico en el manejo.

• El conocimiento del síndrome de lisis tumoral es fundamental para intentar mejorar la supervivencia y el manejo de los pacientes con enfermedades hematooncológicas. • Se origina por la súbita liberación de elementos intracelulares con la destrucción del tumor, y las manifestaciones clínicas aparecen al exceder la capacidad renal de excreción de varios iones y cationes, entre ellos potasio, calcio, ácido úrico, magnesio y fósforo, y su subsecuente elevación en sus concentraciones séricas.

• Aunque esta situación puede ocurrir en forma espontánea, y eventualmente antes de conocerse la existencia de una patología oncológica, es más frecuente que ocurra en el período posterior al inicio de la terapia citotóxica de un cáncer. • Se observa con más frecuencia en pacientes con leucemia linfoblástica aguda (LLA) y linfoma de Burkitt luego de iniciada la quimioterapia. • En tumores sólidos es infrecuente, en parte porque se hacen sintomáticos más precozmente, la resección quirúrgica de estos disminuye importantemente su masa tumoral, o son menos sensibles a la terapia citotóxica que los tumores hematológicos.

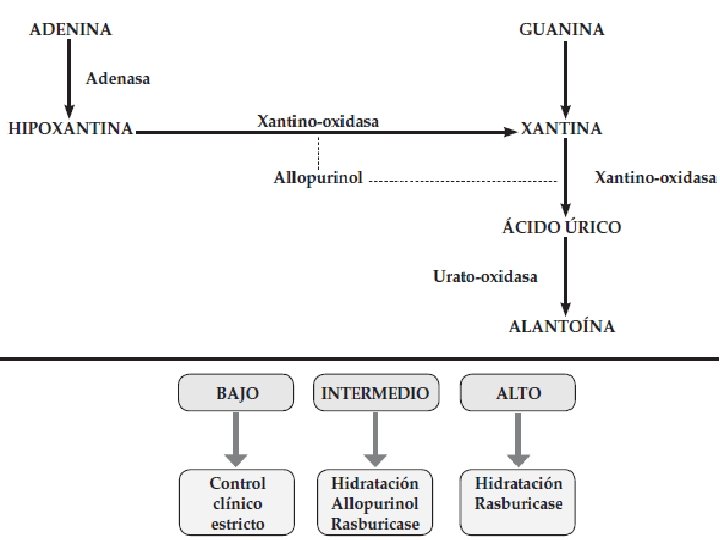
Fisiopatología • El factor desencadenante es la liberación de grandes cantidades de potasio, fosfatos y ácidos nucleicos secundaria a la destrucción de las células neoplásicas. • Hiperuricemia: Ø Producto de la degradación metabólica de las purinas intracelulares liberadas por la fragmentación de los ácidos nucleicos de las células tumorales. Ø A un p. H fisiológico, el acido úrico es soluble, pero es posible que en el ambiente ácido de los túbulos colectores del riñón se cristalice y lleve entonces a fallo renal por nefropatía obstructiva.

• Hiperfosfatemia e Hipocalcemia: Ø Se debería a una rápida liberación sin reutilización del fosforo, así como también a la disminución de la eliminación renal. Ø Como consecuencia de la hiperfosfatemia se produce precipitación de sales de fosfato de calcio y secundariamente hipocalcemia. Ø Disminución de la reabsorción proximal de fosfatos debido al aumento de la hormona paratiroidea inducido por la hipocalcemia. Ø Se incrementa la excreción urinaria de fosfatos, lo cual aumenta el riesgo de nefrocalcinosis u obstrucción tubular a partir de la precipitación de fosfato de calcio.

• Hiperkalemia: Ø Es la consecuencia más peligrosa. Ø Producido por la liberación del potasio intracelular. Ø El ascenso del potasio sérico ocurre 6 a 72 horas post inicio de la quimioterapia, y sus consecuencias agudas son las más temidas en este síndrome. Ø Puede producirse letargia, debilidad muscular, parestesia o parálisis, y manifestaciones electrocardiográficas que van desde cambios leves en la ondas T y P, hasta arritmias ventriculares mortales.

S. L. T. : las “ 4 H” Rev Chil Pediatr 2011; 82 (4): 344 -350

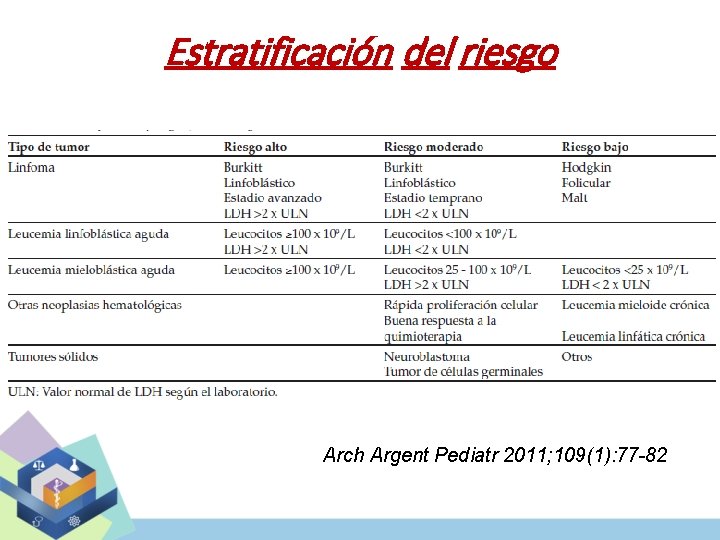
Estratificación del riesgo Arch Argent Pediatr 2011; 109(1): 77 -82

Factores de riesgo

Criterios de Laboratorio • Presencia de 2 o más de los siguientes criterios de laboratorio entre los 3 y los 7 días de iniciado el tratamiento: ü Ac. Úrico >8 mg/ml ó aumento superior a 25% del basal ü Potasio >6 m. Eq/L ó aumento superior a 25% del basal. ü Fosfato >5 mg/dl ó aumento superior a 25% del basal. • En las recomendaciones del año 2010 ya no se utiliza como criterio diagnóstico la hipocalcemia ≤ 1, 75 mmol/L o disminución del 25% del basal.

Criterios de Clínicos • El daño tisular se define por la presencia de alguno de los siguientes criterios: ü Falla renal evidenciada por Creatinina >1, 5 veces el valor normal superior para la edad. ü Convulsiones focales o generalizadas. ü Arritmia y muerte súbita.

Estudios Complementarios • Hemograma • Gases Arteriales (estado acidobásico) • Calcio iónico y total • Fósforo • LDH (deshidrogenasa láctica) • Urea • Creatinina • Acido Úrico • Examen General de Orina (interesa la densidad y el p. H urinario) • Ecografia renal y abdominal • Ecocardiograma • Electrocardiograma (hiperkalemia) • Radiografía de tórax • Balance ingresos-egresos cada 6 hrs • Ritmo diurético cada 6 hrs • Tensión arterial y signos de sobrecarga de volumen cada 6 hrs • Control de peso cada 12 hrs

Manifestaciones Clínicas • Náuseas, vómitos, diarrea • Anorexia Los síntomas pueden • Letargo aparecer antes del • Hematuria, fallo renal comienzo de la • Retención hídrica, quimioterapia, pero hipervolemia se observan más • Convulsiones frecuentemente • Fallo cardiaco, arritmias, entre 12 y 72 horas hipotensión arterial después de iniciada • Tetania, calambres • Muerte súbita.

Medidas Generales ØAumento del flujo urinario: • Hiperhidratación con 2 -3 L/m 2/día, ó , en menores de 10 kg, 200 ml/kg/día (ritmo diurético de 3 ml/kg/hora ó 100 ml/m 2/hora). • Si la diuresis no es adecuada pueden utilizarse diuréticos, excepto en el caso de que exista uropatía obstructiva o hipovolemia. ØAlcalinización urinaria: • El uso de bicarbonato de sodio para el tratamiento y prevención del SLT no esta recomendado debido a las complicaciones asociadas (alcalosis metabólica, precipitación de fosfato de calcio) y a la falta de evidencia de beneficio demostrado.

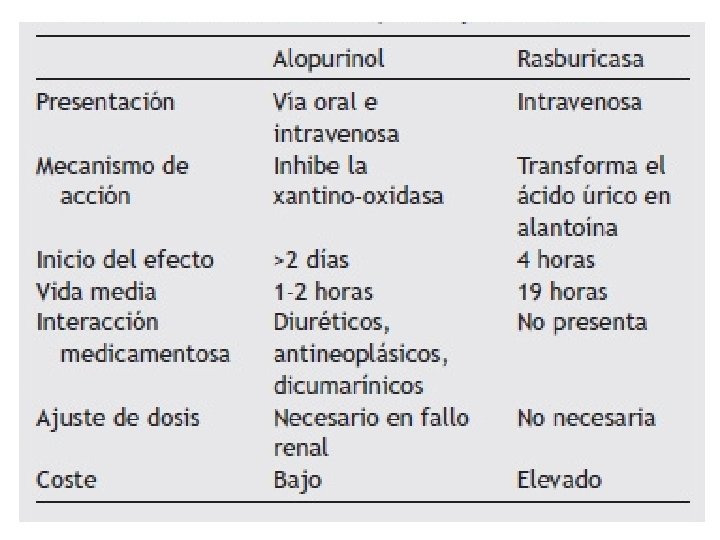
Abordaje de Hiperuricemia • Allopurinol: • Es un inhibidor competitivo de la xantino oxidasa. • Disminuye la formación de acido úrico y reduce el riesgo de uropatía obstructiva. • Aumenta las concentraciones de xantina e hipoxantina. • Efectos adversos: erupción cutánea, hepatotoxicidad, hipereosinofilia. • Debe iniciarse 12 -24 h antes de comenzar la quimioterapia y mantenerse por 3 -7 días (según evolución y resultados de laboratorio) hasta la normalización de los valores de acido úrico y glóbulos blancos. • Dosis: Ø Vía oral: Dos esquemas terapéuticos posibles: - 100 mg/m 2/dosis, 3 veces por día. - 5 -10 mg/kg/día dividido en 3 dosis diarias (máximo 800 mg/día). Ø Vía endovenosa: - 200 -400 mg/m 2/día en 1 -3 dosis diarias (máximo 600 mg/día).

Abordaje de Hiperuricemia • Urato Oxidasa (Rasburicase): • Enzima que cataliza la oxidación de ácido úrico a alantoína. • Disminuye 2, 5 mg de ácido úrico en 4 h. • Contraindicado en déficit de la enzima glucosa-6 -fosfato deshidrogenasa. • Efectos adversos: anafilaxia, erupción cutáneo, hemólisis, fiebre, neutropenia, dificultad respiratoria. • Recomendada en pacientes con ácido úrico >8 mg/ml. • Dosis: Ø Vía endovenosa: - 0, 05 -0, 2 mg/kg a pasar en 30 minutos, durante 1 -5 días.



Abordaje de Hiperfosfatemia • Restricción dietética de fosfatos. • Hidratación adecuada. • Quelantes intestinales de fosfato: Ø Carbonato de Calcio: Es el tratamiento inicial. Debe administrarse con las comidas a dosis de 50 mg/kg/día de calcio elemental. Ø Hidróxido de Aluminio: La dosis es 50 -100 mg/kg/día, vía oral, cada 6 hrs durante dos días como máximo (para evitar la toxicidad acumulativa del aluminio). • En caso de hiperfosfatemia grave se recomienda hemodiálisis o diálisis peritoneal.

Abordaje de Hiperpotasemia • Paciente Asintomático: Ø Suspender cualquier aporte de potasio. Ø Kayexalate 1 g/kg/dosis cada 6 h, vía oral o rectal. • Paciente Sintomático: Ø Bicarbonato de Sodio: 1 -2 m. Eq/kg, vía intravenosa. Ø Glucosa: 0, 5 -1 g/kg + insulina 0, 3 U/g de glucosa, vía intravenosa, a pasar en 2 h. Ø Gluconato de Calcio 10%: 0, 5 ml/kg, vía intravenosa, a pasar en 15 minutos, control electrocardiográfico permanente. Ø Agonistas beta-2: en nebulizaciones por 10 minutos.

Abordaje de Hipocalcemia • Paciente Asintomático: Ø No se recomienda suplementar con calcio • Paciente Sintomático: Ø Gluconato de Calcio 10% a 1 -2 ml/kg, vía intravenosa, a pasar en 10 minutos.

Muchas Gracias Dr. Lars S. J. - larssoljim@gmail. com