Prvention de la Transmission Mre Enfant du VIH

























- Slides: 31

Prévention de la Transmission Mère Enfant du VIH (PTME) Dr Patricia Fassinou Ekouévi Directeur Technique Elizabeth Glaser Pediatric AIDS Foundation (EGPAF) pfassinou@pedaids. org

Définition de la PTME Prévention de la Transmission de la Mère à l’ Enfant Définition: C’est l’ensemble des mesures mises en œuvre pour réduire la transmission du VIH d’une mère à son enfant, durant la grossesse, l’accouchement ou l’allaitement But: TME < 10% sur 100 nés de de mère VIH+ minimum 90 non infectés Et à terme, éradiquer le VIH pédiatrique issu de ce mode de transmission

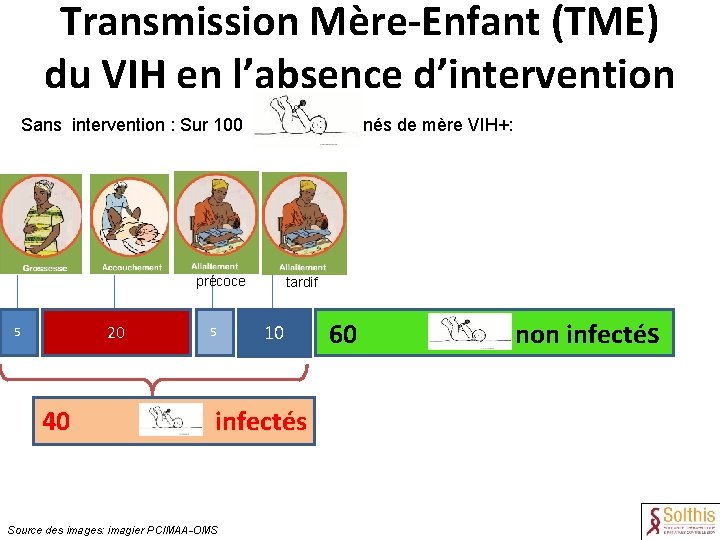
Transmission Mère-Enfant (TME) du VIH en l’absence d’intervention Sans intervention : Sur 100 nés de mère VIH+: précoce 20 5 40 5 tardif 10 infectés Source des images: imagier PCIMAA-OMS 60 non infectés

Transmission du VIH de la mère à l’enfant • Plus de 90% des cas de VIH chez l’enfant sont la résultante de la transmission de la mère à l’enfant (TME) • Dans les pays développés, la TME est rare – Traitement antirétroviral disponible – Césarienne élective – Alimentation de remplacement systématique Risque de TME estimé à 1, 6% (Mandelbrot, JAMA 2002) • En Afrique, le VIH est un problème de santé publique – 2, 6 millions de nouvelles infections dont 370 000 enfants au cours de l’année 2009 (rapport ONUSIDA 2010) – 2, 5 millions d’enfants vivant avec le VIH (rapport ONUSIDA 2010)

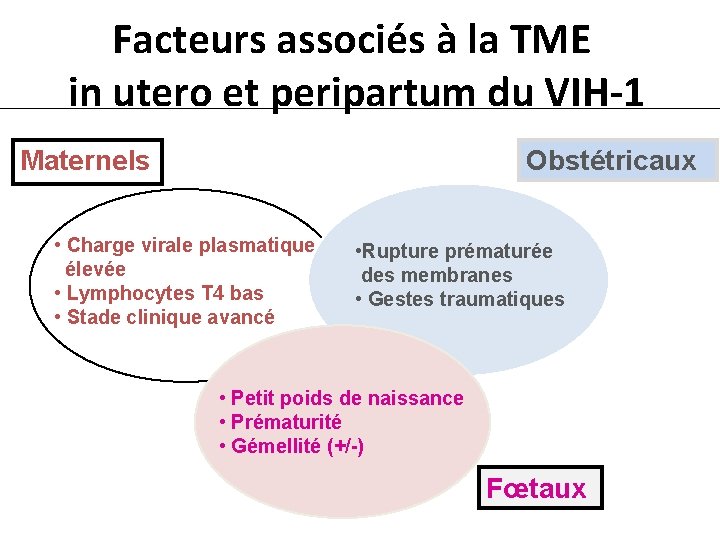
Facteurs associés à la TME in utero et peripartum du VIH-1 Maternels Obstétricaux • Charge virale plasmatique élevée • Lymphocytes T 4 bas • Stade clinique avancé • Rupture prématurée des membranes • Gestes traumatiques • Petit poids de naissance • Prématurité • Gémellité (+/-) Fœtaux

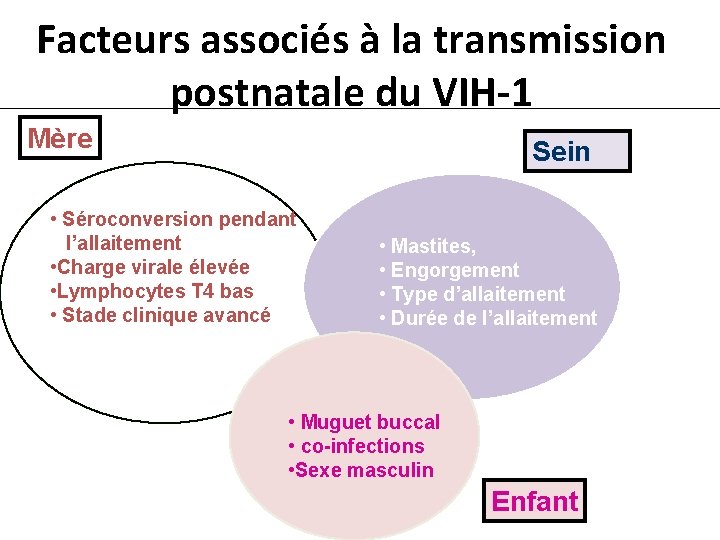
Facteurs associés à la transmission postnatale du VIH-1 Mère Sein • Séroconversion pendant l’allaitement • Charge virale élevée • Lymphocytes T 4 bas • Stade clinique avancé • Mastites, • Engorgement • Type d’allaitement • Durée de l’allaitement • Muguet buccal • co-infections • Sexe masculin Enfant

Prévention peripartum de la transmission mère-enfant du VIH en Afrique Des contextes différents, Des approches biomédicales différentes par rapport aux pays développés mais les médicaments antirétroviraux (ARV) sont au centre de toutes les stratégies

Prophylaxies ARV de PTME Les différents protocoles de prophylaxie ont eu pour but : • La simplicité : approche de santé publique (facilité d’application et administration aux femmes et enfants) : névirapine monodose, option B+ • L’éfficacité : combinaisons d’antirétroviraux • Zidovudine + lamivudine • Zidovudine + monodose névirapine • Zidovudine + lamivudine + monodose névirapine

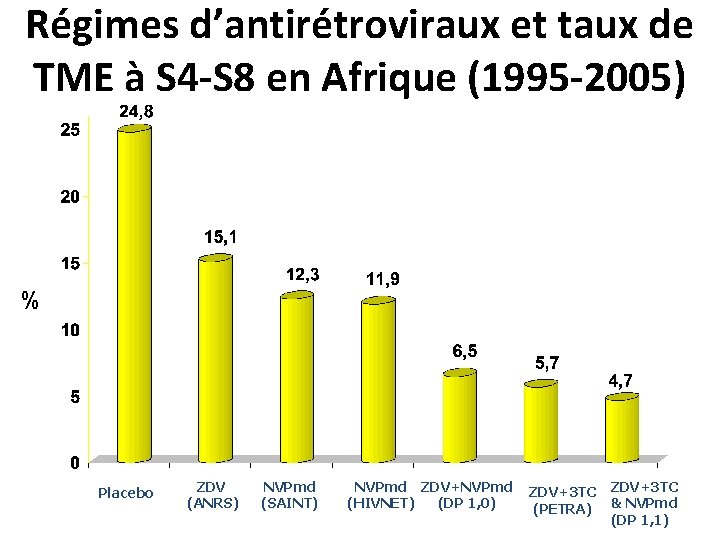
Régimes d’antirétroviraux et taux de TME à S 4 -S 8 en Afrique (1995 -2005) % Placebo ZDV (ANRS) NVPmd (SAINT) NVPmd ZDV+NVPmd (HIVNET) (DP 1, 0) ZDV+3 TC (PETRA) ZDV+3 TC & NVPmd (DP 1, 1)

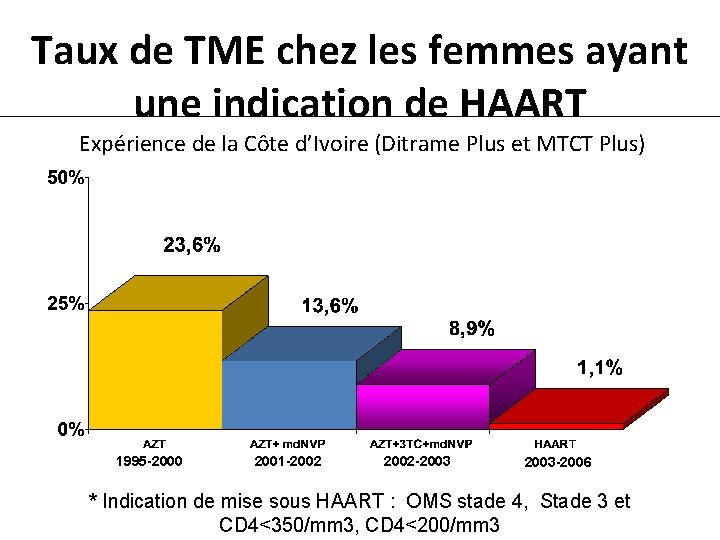
Taux de TME chez les femmes ayant une indication de HAART Expérience de la Côte d’Ivoire (Ditrame Plus et MTCT Plus) 1995 -2000 2001 -2002 -2003 -2006 * Indication de mise sous HAART : OMS stade 4, Stade 3 et CD 4<350/mm 3, CD 4<200/mm 3

Limites des ARV utilisés pour la PTME • Zidovudine (ZDV) – Tolérance clinique bonne – Anémie – Mutation de résistance virale nulle (Ekpini, AIDS 2002) • Névirapine (NVP) – Mutation de résistance à la névirapine (19%-50%) – Conséquence clinique à long terme pour le traitement du VIH • Lamivudine (3 TC) – Utilisée en association avec la ZDV (Combivir®) – Fréquence modérée de mutation de résistance virale

Prévention la transmission du VIH par l’allaitement Réduire le risque de transmission du VIH au nourrisson tout en évitant autant que possible les autres causes de morbidité et de mortalité Les antirétroviraux sont aux centre de toutes les stratégies

Quelles stratégies pour réduire TME postnatale du VIH en Afrique • Alternatives à l'allaitement prolongé – Allaitement au sein exclusif de courte durée – Alimentation de remplacement exclusive depuis la naissance – Banques de lait, pasteurisation du lait, nourrices : interventions ciblées envers certains groupes de population • Traitement ARV de la mère par ARV: option B ou option B+ • Traitement ARV de l’enfant : option A

Aspects opérationnels de la PTME

Stratégies de mise en place d’un programme PTME 4 étapes • Analyse de la situation – Identification du centre ou des centres – Recueil d’informations : Populations cibles, personnel existant et niveau de formation, plateau technique et liens entre les différents services – Estimation des besoins • Préparation de la mise en œuvre – Information de la population générale sur la PTME, possibilité de dépistage et PEC – Au sein de la structure: Elaboration circuit du patient et des données – Mise en place du réseau d’intervenants

Stratégies de mise en place d’un programme PTME • Mise en œuvre – Formation des intervenants – Equipement/approvisionnement – Mise à disposition des outils de gestion et de collecte d’information – Développement des activités – Organisation des liens avec les autres interventions – Coordination • Suivi-Evaluation – Suivi des activités : processus continu de collecte et d’analyse d’informations pour mesurer les progrès du programme – Revue des activités: 6 mois après démarrage des activités puis tous les ans permet réorientation des activités pour l’année suivante

Quels sont les facteurs-clé d’un programme de PTME réussi ? • Proposer une approche globale – au-delà des ARV • Proposer le Conseil dépistage (CDIP) à toute femme enceinte se présentant en CPN – respecter l’éthique et l’échange • Intégrer les services dans une même structure et déléguer les tâches – renforcer le lien • Impliquer le partenaire dans le dépistage du VIH et les activités PTME – une histoire de famille • Collecter les données et les analyser – identifier les progrès et préparer l’avenir

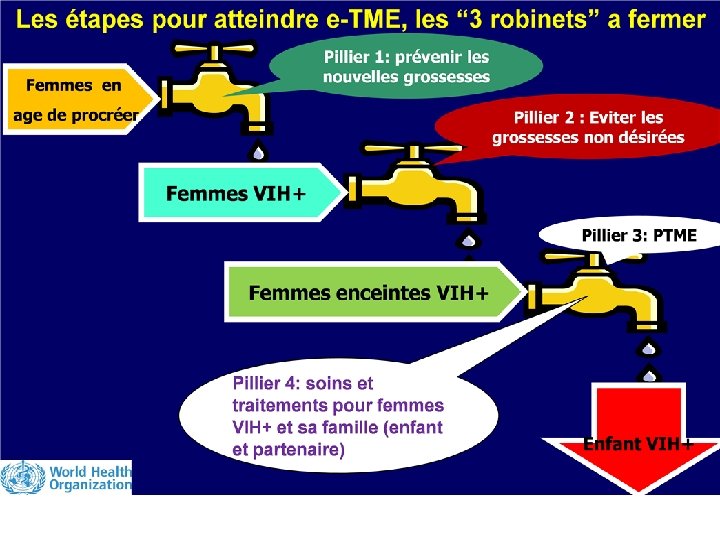
Assurer une approche globale de la PTME 1. Prévention primaire de l’infection par le VIH 2. Prévention de grossesses non désirées chez la femme infectée par le VIH 3. Prévention de la transmission du VIH des femmes infectées à leurs enfants 4. Traitement, soins et soutien de la femme infectée par le VIH et de sa famille Associations communautaires Equipe soignante Associations de Pv. VIH

Élimination de la transmission mère enfant du VIH (e-TME) Objectifs de e-TME d’ici 2015 • Réduire <5% la Transmission Mère Enfant du VIH • Réduire de 90% le nombre d’enfants infectés au VIH


Le conseil dépistage en PTME Pour réduire la TME, il faut dépister plus • Intégrer le conseil dépistage à l’initiative du prestataire (CDIP) dans les activités de routine: CPN, accouchement , suites de couches et PF • ça marche et bénéfices notables à titre individuel (pour le client) et collectif (en terme de santé publique) • Dépistage OUI, MAIS PAS DANS N’IMPORTE QUELLES CONDITIONS • Attention aux dérives possibles: –Respecter la qualité éthique du CDIP –Assurer une qualité dans les échanges avec chacune des femmes

Intégration des services liés au VIH Il s’agit au sein d’une même structure de regrouper le maximum de services en lien avec le VIH = Défi majeur de la PTME si l’on veut conserver les femmes dans le programme du début de la grossesse jusqu'au statut définitif de l’enfant • Pour éviter les PDV • Intégration de la PTME dans les services de santé maternelle et infantile : CPN, PF, laboratoire, consultation adulte, consultation/suivi des enfants, vaccination, pesée, diététique… • Intégration des activités en lien avec le VIH: CDIP, suivi clinique (stadification), suivi biologique, dispensation ARV…

Intégration des services liés au VIH • Délégation /partage des tâches avec les non médecins et les communautaires formés : CDIP, prescription de la trithérapie maternelle et des ARV de l’enfant par les infirmiers ou sages femmes • Bonne communication intrasite, intersites PTME et entre sites PTME et sites de PEC adultes et enfants du VIH

Etude sur l’amélioration des services PTME après la délégation des tâches aux paramédicaux dans la région de Ségou, Mali Comparaison avant/après délégation des tâches dépistage + trithérapie (fin 2006) Indicateurs Avant (2005 -2006) Après (1 er semestre 2009) Acceptation du dépistage 76% 92% Initiation sous ARV des femmes enceintes VIH+ 7% 55% Accouchements à la maternité des femmes 48% enceintes VIH+ sous ARV pendant al grossesse 55% Femmes enceintes ayant reçu une prophylaxie complète 68% Conférence VIH – Casablanca 2010 32% DRS Ségou

Là où cela peut « coincer » : exemples • Intégration de la PTME mais pas de labo pour le bilan initial et le suivi biologique de la femme enceinte. Solution possible: organiser un circuit d’acheminement des prélèvements MAIS ne pas déplacer la femme, option B+ • Médecin-prescripteur ARV: inexistant (centre rural) ou exerçant dans un service autre que PTME Solution possible: délégation des tâches aux sages-femmes et infirmières pour prescrire et suivre la trithérapie • Suivi de l’enfant doit être fait par un pédiatre compétent en VIH Solution possible: -déléguer le suivi de l’enfant exposé au personnel non médecin formé à l’identification des signes d’alertes nécessitant de référer l’enfant vers un médecin

Impliquer le partenaire dans le dépistage et les activités de PTME Les pères, autant que les mères, ont une responsabilité dans la transmission du VIH à l’enfant et sa prévention Les deux partenaires doivent • Faire un test de dépistage et recevoir des conseils sur le VIH • être conscients de l’importance de rapport sexuel sûr pendant la grossesse et l’allaitement maternel • Avoir conscience du caractère familial de l’infection à VIH, de sa prise en charge et de sa prévention Source des images: imagier PCIMAA-OMS et B. A. BA du VIH www. aidsmap. org

Impliquer le partenaire dans le dépistage et les activités de PTME • A certes un impact positif mais peut être source de « danger » parfois • Questions de réflexion: – Comment faire venir les partenaires – Comment dépister le plus grand nombre de partenaires – Comment réduire l’impact des résultats discordants au sein du couple –Assurer la PEC familiale

Collecter les données La collecte puis l’analyse des données des activités PTME permet de: - Démontrer la qualité de votre travail - Objectiver la réduction de la transmission du VIH - Quantifier les besoins en lien avec la PTME - Améliorer les services Comment le faire? - Responsabiliser des membres de l’équipe à cette activité REGISTRE DEPISTAGE Code PTME Femm e VIH+

Interventions possibles pour une meilleure acceptabilité des interventions de PTME • Lutte contre la stigmatisation Mobilisation communautaire Implication des partenaires • Réalisation des tests de dépistage jusqu’en salle d’accouchement « Late HIV testing » • Approche Opt-out (Perez, JAIDS 2006) • Névirapine de masse : à toutes les femmes enceintes dans les pays où la prévalence est >5%? ? • Rendre le dépistage VIH obligatoire ? ? (problème éthique…)

Conclusions • Efficacité des régimes d’antirétroviraux dans la PMTE • Accès encore très insuffisant au dépistage et aux antirétroviraux pour réduire les nouveaux cas d’infection pédiatrique • Intégrer la PTME dans un contexte familial : prise en charge familiale: femme, partenaire, enfants • Insuffisance des moyens : nécessité de fournir un effort national et international de solidarité Nous devons atteindre l’e-TME

"Le sida n'est pas une affaire de statistiques mais de souffrance individuelle" Nelson Mandela, Prix Nobel de la paix 16 Juillet 2004, Bangkok, Thaïlande