Pancratite aigue DR M CHADLI Service des urgences





























- Slides: 34

Pancréatite aigue DR M CHADLI Service des urgences C. H. U Sidi-Bel-Abbès

Intérêt de la question: -Diagnostiquer une pancréatite aiguë. -Identifier les situations d'urgence et planifier leur prise en charge.

PLAN Intérêt de la question Définition-généralités Anatomie du pancréas Epidémiologie Physiopathologie Diagnostic positif 1 -clinique 2 -biologie 3 -imagerie Diagnostic differenciel Diagnostic de gravité Etiologie Evolution Formes cliniques Traitement 1 -Le traitement médical 2 -traitement chirurgical 3 -traitement radiologique 4 -traitement endoscopique Pronostic

Définition-généralités: q. La pancréatite aigue (PA)est définie comme une inflammation aigue pancréatique qui touche plus ou moins les organes de voisinage ou à distance q. Il existe deux formes de pancréatite aigue: la pancréatite aiguë bénigne, dite œdémateuse, et la pancréatite aiguë sévère qui est définie par l’existence d’une ou plusieurs défaillances d’organes (selon les classifications de réanimation)ou d’une complication locale comme une nécrose, un abcès ou un pseudokyste. q. La lithiase biliaire et l’intoxication alcoolique sont les deux causes les plus fréquentes de PA, mais de très nombreuses autres étiologies sont décrites

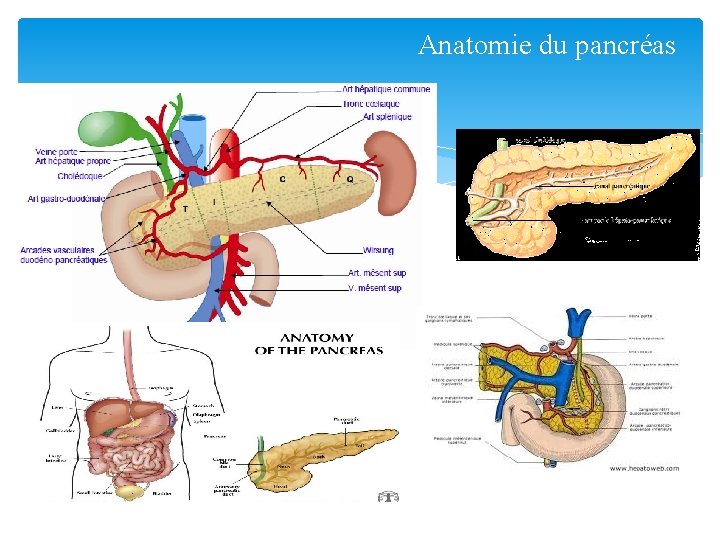
Anatomie du pancréas Le pancréas est un organe profondément situé dans la cavité abdominale. Il comporte plusieurs parties qui sont de droite à gauche : la tête dont la partie inférieure et gauche est le crochet ou uncus, l’isthme, le corps et la queue. structure: il est constitué de parenchyme exocrine formé d’acini (lobules pancréatiques) , le parenchyme endocrine formé d ilots de Langerhans et de canaux excréteurs principaux : le canal de Wirsung et le canal de Santorini Vascularisation: au niveau de la tète du pancréas: -les arcades artérielles pancréatico-duodénales supérieure et inferieure -l’artère pancréatique dorsale -les arcades veineuses pancréatico-duodénales supérieure et inferieure Le pancréas gauche: l'artère splénique , l’artère pancréatique transverse et la veine splénique. Les rapports: le duodenum, la rate, l’estomac, le colon transverse, le cholédoque, les vx mésentériques supérieures et les vx spléniques.

Anatomie du pancréas

Epidémiologie L’incidence varie entre 5 et 50 pour 100 000 habitants avec une moyenne à 30 pour 100 000 chez l’homme et de 20 pour 100 000 habitants chez la femme. Les formes sévères représentent : 10 à 30 % des pancréatites. USA: 4 % douleurs abdominales hospitalisées GB : 25/100 000 hbts France : 22 /100 000 hbts >15 ans H/F = 1, 5 Age médian = 54 ans 30% vont en réanimation

Physiopathologie 1 q. Physiologiquement, les enzymes pancréatiques sont synthétisées et transportées dans la cellule puis secrétées dans les canaux pancréatiques jusqu'à la lumière duodénale sous forme inactive (pro enzyme). C'est seulement dans le duodénum que l'entérokinase, localisée dans la bordure en brosse de celui-ci, va activer ces pro enzymes. q. En cas d'activation intracellulaire ou intra-canalaire de ces proenzymes, il y a une digestion du pancréas par ses propres enzymes aboutissant à une inflammation aiguë qce mécanisme peut être due à: - une surpression canalaire induite par un obstacle biliaire - une activation anormale des proenzymes par des hydrolases lysosomiales d'origine toxique, ischémique ou autre.

Physiopathologie 2 q Dans les PA bénignes, l'inflammation se traduit par un œdème interstitiel de la glande, aboutissant le plus souvent vers la guérison sans complication. q Dans les PA graves, la propagation des enzymes pancréatiques dans la circulation systémique et des cytokines pro-inflammatoires secondaire au syndrome de réponse inflammatoire systémique (SIRS) est à l'origine de la formation de microthromboses disséminés, d'une augmentation de la perméabilité vasculaire et d'une toxicité cellulaire directe. Ces phénomènes expliquent les dysfonctions d'organes observées à la phase initiale.

Diagnostic positif Clinique : Principaux signes cliniques de pancréatite aiguë : fréquence et risque de mortalité Forme typique: Signes fonctionnels : la douleur abdominale/vomissements/iléus reflexe(arrét de matières et gaz Signes généraux: : état de choc/polypnée/signe de déshydratation extracellulaire/ désorientation. Signes physiques : un météorisme abdominal/une défense abdominale diffuse ou localisée à l’épigastre et à l’hypochondre droit.

Biologie : Diagnostic positif la lipasémie> 3 N ( l’élévation de la lipasémie est précoce, parfois fugace, pour atteindre un maximum en 24 à 48 heures). l’hyperamylasémie (> 3 à 5 N) (accompagnée d’hyperamylasurie) Autres paramètres biologiques utiles au diagnostic étiologique et au pronostic - la glycémie - la calcémie, - le dosage sérique des TGO, TGP, LDH, Gamma GT, bilirubine et phosphatases alcalines - le ionogramme avec urée et créatinine, - la formule numération sanguine et les plaquettes - la recherche d’une CIVD, - l’étude des gaz du sang (O 2, CO 2, réserve alcaline), -CRP élevée(Un taux supérieur à 150 mg/L à la quarante-huitième heure est retenu comme facteur d’aggravation locale)

Diagnostic positif IMAGERIE: L’ ASP montre : une anse grêle dilatée ("sentinelle"), parfois un épanchement pleural gauche , calcifications vésiculaires et/ou pancréatiques et surtout l’absence de pneumopéritoine (élimine une perforation d’ulcère gastroduodénal TTX: épanchements pleuraux et ou pneumopathie (sévérité de la PA) L’échotomographie abdominale/ un intérêt diagnostique montrant l’hypertrophie de la glande, hypoéchogène en cas d’œdème / de réalisation difficile compte tenu de l’iléus paralytique / a un intérêt étiologique du fait de la visualisation de calculs vésiculaires ou plus rarement de la VBP. Cette dernière est dilatée dans 40 à 50% des cas de PA biliaire. / plus tard le dépistage des pseudokystes. Elle ne visualise cependant pas le pancréas dans sa totalité dans près d’un tiers des cas.

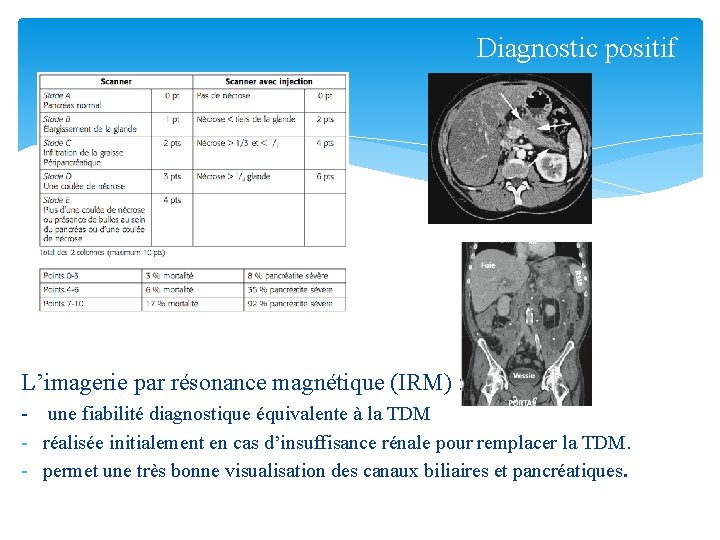
Diagnostic positif La tomodensitométrie (TDM) abdominale: avec produit de contraste -réalisée 48 h/72 h du début de la symptomatologie -un bilan lésionnel complet pancréatique et extra pancréatique -C’est l’examen de référence pour le diagnostic de PA - un élargissement pancréatique focal ou diffus -une hétérogénéité du parenchyme pancréatique -une densification de la graisse péri-pancréatique -visualiser la nécrose pancréatique sous la forme d’une zone d’hypoperfusion avec une Sensibilité de 80 à 90 % et une Spécificité de 95 à 100 %

Diagnostic positif Score de Balthazar L’imagerie par résonance magnétique (IRM) : - une fiabilité diagnostique équivalente à la TDM - réalisée initialement en cas d’insuffisance rénale pour remplacer la TDM. - permet une très bonne visualisation des canaux biliaires et pancréatiques.

Diagnostic differenciel § § § Pneumopathie aigue, pleurésie infarctus du myocarde surtout dans sa forme inférieure, péricardite rupture d’anévrisme de l’aorte abdominale, pyélonéphrite Cholécystite aigue, angiocholite péritonite biliaire ; ulcère perforé , occlusion, infarctus du mésentère, appendicite § Sigmoïdite diverticulaire.

Diagnostic de gravité § Il est essentiel pour déterminer le lieu d’hospitalisation adapté à l’état du malade et poser un pronostic. § Dans 70 à 80 % des cas, la pancréatite est bénigne, œdémateuse et guérit en quelques jours. Dans § 20 -30 % des cas, la pancréatite est sévère (nécrosante) et met en jeu le pronostic vital (hospitalisation en unités de soins intensifs) q Clinique: La présence d’une défaillance viscérale au stade initial de la poussée traduit une forme d’emblée grave que ce soit une détresse respiratoire, une défaillance cardiovasculaire (choc) ou une oligoanurie. Cette situation est cependant rare (environ 15 % des cas) mais est associée à une mortalité de plus de 50 % des cas. Les défaillances viscérales sont dues à un syndrome de réponse inflammatoire systémique (SIRS) caractérisé par une sécrétion massive de cytokines

Diagnostic de gravité Biologie et score biocliniques: CRP>150 mg/l (son élévation au delà de 48 h d’évolution de la PA est prédictive de sévérité ) le score de Ranson: Score de Glasgow modifié La pancréatite est considérée comme sévère si le score est supérieur ou égal à 3 (score de Ranson) Chaque variable est relevée dans les 48 premières heures. La pancréatite est considérée comme sévère si au moins 3 variables sont présentes. (score de Glasgow modifié )

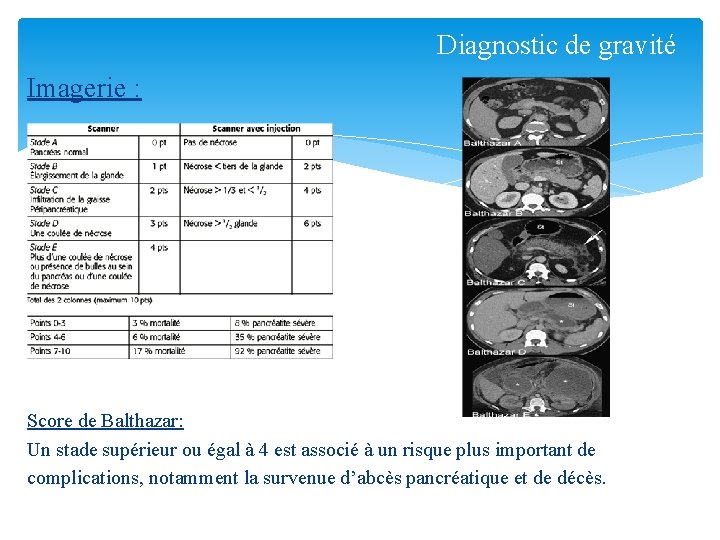
Diagnostic de gravité Imagerie : Score de Balthazar: Un stade supérieur ou égal à 4 est associé à un risque plus important de complications, notamment la survenue d’abcès pancréatique et de décès.

Etiologies § Pancréatite aigue d’origine biliaire: âge > à 50 ans, sexe féminin, surcharge pondérale, multiparité, antécédents familiaux de lithiase biliaire. Lithiase biliaire à l’échographie/dosage des transaminases/dosage de bilirubine. § Pancréatite aiguë alcoolique: homme âgé de 40 ans/alcoolisme chronique/ § Pancréatite aigue d’origine tumorale: d’un adénocarcinome comprimant le canal pancréatique principal ou d’une tumeur bénigne plus rare comme la tumeur intracanalaire papillaire mucineuse/interet de TDM ou IRM. § L’hypertriglycéridémie: >10 mmol/l. § L’hypercalcémie quelle qu’en soit la cause. § L’origine médicamenteuse. § Les pancréatites aiguës infectieuses: infections virales, bactériennes, parasitaires et mycosiques. § Les pancréatites post-opératoires § pancréatite auto-immune § la pancréatite aiguë idiopathique.

Evolution § Pancréatite aigue œdémateuse : les signes cliniques et biologiques s’amendent rapidement et la tomodensitométrie montre un pancréas subnormal, la guérison survient dans 70 à 80 % des cas. § Les complications: sont l’apanage de PA sévère : -les complications générales 1 -Pleuro-pulmonaires : de l’hypoxémie isolée à la détresse respiratoire aiguë par oedème lésionnel, mais aussi épanchement pleural riche en amylase 2 - Cardio-vasculaires : choc hypovolémique ou hémorragique. 3 -Rénales : insuffisance rénale aiguë : fonctionnelle de bon pronostic ou organique avec mortalité de 80%. 4 -Infectieuses : nécrose infectée, septicémie, abcès, faisant recher devant tout syndrome infectieux clinique et biologique une infection des collection liquidiennes ou nécrotiques par ponction dirigée sous échographie ou sous scanner. 6 -Métaboliques et nutritionnelles: hyperglycémie, Hypocalcémie, dénutrition. 8 - Hépato-biliaires : insuffisance hépatique, ictère compressif. 9 - Troubles de l'hémostase : CIVD.

Complications 10 -Neuropsychiques : troubles du comportement, confusion, coma. 11 - diffusion de la cytostéatonécrose : au niveau cutané et ostéoarticulaire (syndrome de Weber Christian). -Complications locales: Infectieuse = surinfection de coulée de nécrose pancréatique Signes cliniques en faveur d’une infection (fièvre ++) Dans les 1ères semaines de la PA Diagnostic de certitude par hémocultures et ponction de la coulée pour culture bactériologique Parfois très sévère (décès) Hémorragique = érosion vasculaire des vaisseaux de contiguité Pseudoanévrysmes artériels Hémorragie digestive, hémopéritoine Thrombose = thrombose veineuse mésentérique Par compression d’une coulée Par inflammation Risque = infarctus veineux mésentérique et extension de la thrombose

Complication s Complications locales: • Pseudokystes pancréatiques Pseudokystes cicatriciels Fistulisation pleurale (pleurésie) Compression gastrique (intolérance alimentaire) • Perforation digestive Nécrose colique, péritonite • Syndrome du compartiment abdominal Augmentation de la pression abdominale (coulée, œdème viscéral et interstitiel, distension gazeuse = « 3ème secteur » ) Diminution de la pression de perfusion viscérale Insuffisance rénale, ischémie mésentérique, compression de la cage thoracique => dyspnée

Formes cliniques Formes anatomo-pathologiques: -la pancréatite aiguë œdémateuse (œdème affectant uniquement la glande pancréatique), d’évolution habituellement bénigne, plusfréquente (80%). - la pancréatite aiguë nécrotico-hémorragique (20%), plus rare, mais qui peut être mortelle. Elle se caractérise par la nécrose de tout ou partie de la glande pancréatique et par des coulées inflammatoires extra-pancréatiques Le risque est alors l’infection de cette nécrose qui est la principale cause de mortalité. Formes étiologiques: -Pancréatite d’origine métabolique: 1, 3 à 3, 5% sont dues à une hypertriglycéridémie, moins de 1% sont secondaires à une hypercalcémie, elle même principalement secondaire à une hyperparathyroïdie. - Pancréatite d’origine infectieuse: infections virales s’agit du virus ourlien, du virus de l’hépatite virale A, du cytomégalovirus, des entérovirus coxsackie B et échovirus, de l’ adénovirus. Les parasites incriminés sont les helminthiases. infections bactériennes à mycoplasme pneumoniae, campylobacter jéjuni, légionella, leptospirora -Obstruction des voies excrétrices pancréatiques : Le pancréas divisum, le pancréas annulaire, les tumeurs intra-canalaires

Formes cliniques -Pancréatites aiguës iatrogènes: Post-opératoires, Post CPRE -Cas particulier des patients infectés par le HIV: par inoculation microbienne et/ou agression médicamenteuse. Formes compliquées: -L'insuffisance pancréatique exocrine : provoque une stéatorrhée (définie par un débit fécal de graisses supérieur à 7 g/j pour un régime apportant 100 g de graisses) et un amaigrissement modéré/selles claires, mastic, très nauséabondes, flottantes et tachant le papier hygiénique comme un corps gras. -L'insuffisance pancréatique endocrine : le diabète/Le risque d'apparition d'un diabète est de 30 % à 5 ans, 50 % à 10 ans et 70 % à 15 ans. -Des atteintes digestives : ulcères multiples du deuxième duodénum, parfois hémorragiques, colites ischémiques imputées à l’état de choc, fistules internes avec perforation duodénale, gastrique, grêlique, biliaire, colique ou avec la plèvre. - L’atteinte cutanée: tuméfactions sous cutanées, douloureuses, érythémateuses diffuses. /panniculite associées à une atteinte articulaire entrant dans le cadre d’une cytostéatonécrose systémique ou maladie de Weber Christian.

Traitement Le traitement médical: les mesures de réanimation symptomatique: -les formes non compliquées: compliquées A jeun strict , réalimentation orale progressive après 48 h sans douleur, sans antalgique, lipase <3 N Sonde naso gastrique si vomissements répétés Nutrition artificielle si jeun >7 j Antalgiques: Paracétamol , néfopam, titration de morphine+++ Réequilibration hydro-électrolytique Prévention du DT Pas d’indication pour les antibiotiques, IPP, extraits pancréatiques

Traitement Les formes compliquées: compliquées Complications générales : défaillance viscérale Rein: insuffisance rénale aiguë fonctionnelle le plus souvent Nécrose corticale mauvais pn malgré dialyse Poumon: Épanchement pleural : ponction/drainage Syndrome de détresse respiratoire: l’oxygénothérapie voire assistance ventilatoire Neuro: « encéphalopathie pancréatique » Traitement symptomatique avec transfert en réanimation si nécessaire Prise en charge nutritionnelle d’une forme compliquée Nutrition artificielle le plus tôt possible Entérale en site jéjunal Parentérale si intolérance 30 à 35 kcal/kg/j Complications locales : la nécrose pancréatique Risque d’infection (par translocation digestive, contiguïté, voie sanguine) Antibiothérapie préventive non recommandée. Antibiothérapie en cas d’infection documentée.

Traitement chirurgical voies d’abord: -LMSO -incision bi-sous costale : qui donne un large jour sur la cavité péritonéale -lombotomie : si les foyers sont localisés aux espaces rétropéritonéaux -Cœlioscopie : 3à 4 trocarts/ Optique/Opérateurs/ Insufflation de CO 2 (VERESS/open COELIO) av: diminuer le traumatisme pariétal et semble réduire le taux de fistules post opératoires. Techniques : Necrosectomie –lavage-drainage Cholécystectomie(PA biliaire) drainage trancystique Jejunostomie d’alimentation :

Traitement Indications: Qui opérer ? 1 -la surinfection de la nécrose pancréatique : Cette surinfection peut être prouvée par une ponction radioguidée à l’aiguille fine, permettant une analyse bactériologique et mycologique, mais qui n’est positive que dans 34 à 50% des cas /. Un signe radiologique indirect de surinfection est la présence de bulles de gaz extra digestives notamment au sein de foyers de nécrose ou de collections liquidiennes. 2 -persistance ou l’aggravation de défaillances viscérales malgré une réanimation maximale: ATBthérapie adaptée/peut découvrir une perforation colique en concomitance. /abcès pancréatique 3 - l’apparition d’un syndrome du compartiment abdominal détecté par la mesure de la pression vésicale 4 -tardivement: un pseudo kyste du pancréas ou une lithiase vésiculaire. Quand opérer ? - Apres la 4 eme semaine: organisation de la nécrose/étude américaine. - Tardivement : un pseudo kyste du pancréas (symptomatique), une lithiase vésiculaire Comment opérer ? La technique associant débridement, nécrosectomie, drainage et irrigation-lavage continue intra abdominal

Traitement -cholécystectomie en cas de cause biliaire à la PA. -éventuel drainage biliaire transcystique, la confection d’une jéjunostomie d’alimentation très utile pour la longue période post opératoire. -traiter d’éventuelles complications digestives associées à type de perforations ou nécroses intestinales parfois passées inaperçues et découvertes en per opératoire. -faire l’hémostase en urgence en cas d’hémorragie interne.

Traitement radiologique Voie d’abord: voie d’abord transpéritonéale voie d’abord retro péritonéale: évitant contamination, fistule digestive et facilitant l’approche « pas à pas » . Principe : ponction aspiration sous guidage échographique ou scannographique Indication : nécrose infectée, pseudokyste

traitement endoscopique Voie d’abord: transgastrique ou transduodenale Objectif: est de contrôler le sepsis en débridant les tissus pancréatiques et péripancréatiques, évacuant le matériel purulent, et drainant la collection sans toutefois obtenir un débridement total Principe: créer un accès transgastrique (idéalement à la face postérieure) ou plus rarement transduodénal à la cavité rétropéritonéale par ponction sous échoendoscopie/mise en place un drain nasokystique pour le lavage/une prothèse métallique pour le drainage/plusieurs séances (en moyenne 1 à 4) séparées de 2 à 4 jours/une durée de drainage de 6 à 12 semaines. Indication : nécrose infectée, pseudokyste , sphincterotomie endoscopique dans les 48 h (angiocholite, calcul enclavé ds papille.

Pronostic q. La mortalité de toutes les formes confondus de PA st de l’ordre de 5 à 10 % q. La mortalité des formes sévères est de 20 à 70 % q. Soixante pour cent des décès surviennent dans la première semaine et sont le fait de détresse respiratoire et/ou de défaillances polyviscérales, alors que les décès tardifs sont le plus souvent liés à une surinfection de nécrose

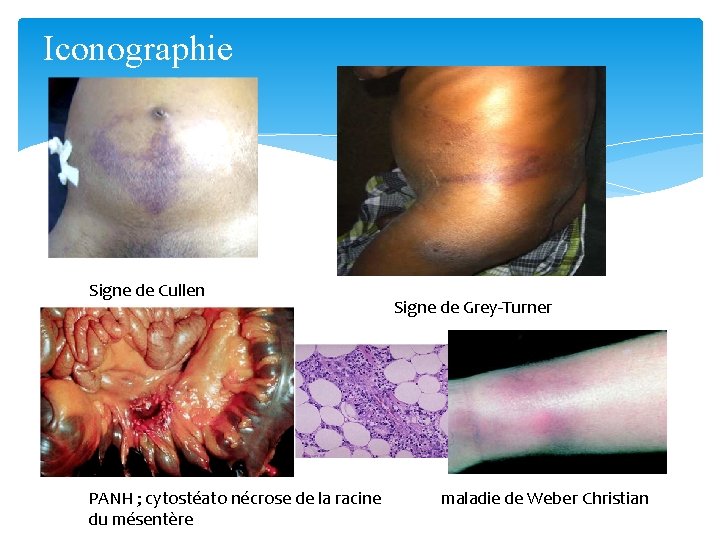
Iconographie Signe de Cullen PANH ; cytostéato nécrose de la racine du mésentère Signe de Grey-Turner maladie de Weber Christian

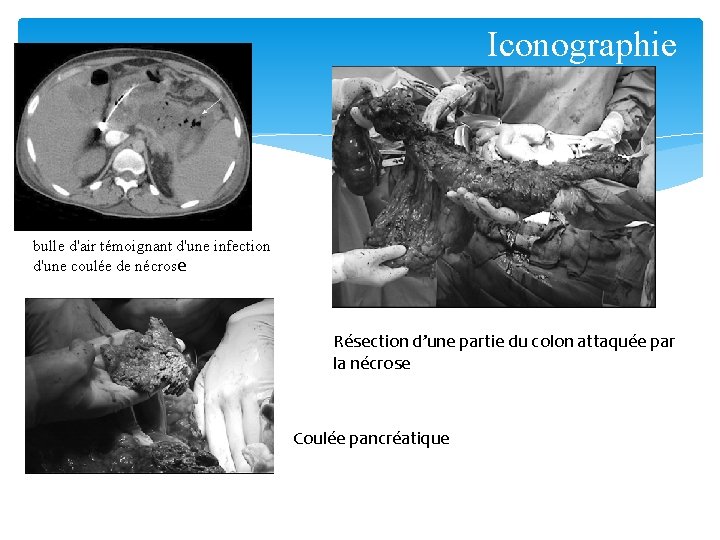
Iconographie bulle d'air témoignant d'une infection d'une coulée de nécrose Résection d’une partie du colon attaquée par la nécrose Coulée pancréatique