BACTERIES ET PEAU Flore cutane normale Portage bactrien

BACTERIES ET PEAU

Flore cutanée normale • • • Portage bactérien physiologique – couches supfl de l’épiderme et des annexes pilaires – + marqué dans les plis, mains, fosses nasales Flore permanante : – cocci gram + (staph epidermidis et doré, strepto) – BG+ Propionobacterium acnes et G- neisseria et acinetobacter, proteus Flore transitoire le + svt staph dorée Variation en fonction de : – qualité de l’épiderme – interaction entre germes – facteurs environnementaux – l’hote – utilisation antiseptique Notion de gite staphylococcique + fqt chez le diabétique, la dermatite atopique, hémodyalysé

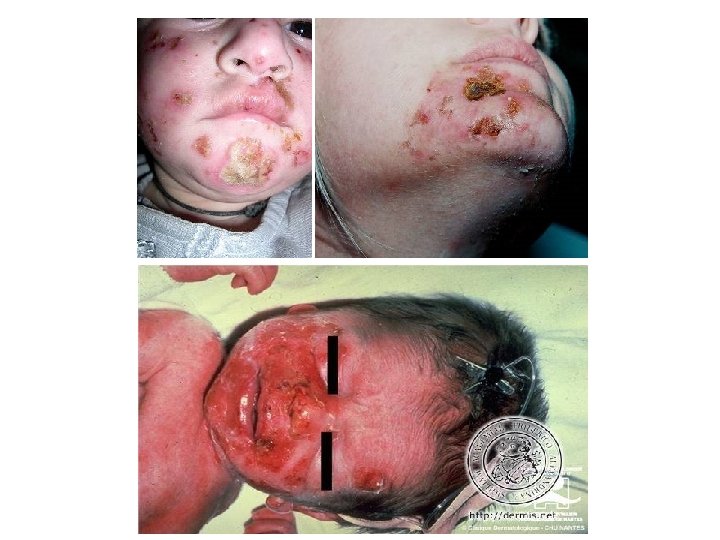
Impétigo • • Infection des couches supfl de l’épiderme par strepto B hémolytique du groupe A ou staph doré Autoinoculable, non immunisant, surtout enfant, contagiosité et petites épidémies bulles supfl sous cornée, flasque, fragile => croutes mellicérique, périorificielle puis extension, pas de fièvre sd des enfants ébouillantés = Staphylococcal Scaled Skin Syndrome – début autour d’un foyer infectieux parfois minime – puis érythrodermie à signe de Nikolsky + (exfoliatine) – histologie ex tempo : décollement corné différent du Lyell Ecthyma : forme creusante d’impétigo surtout les MI et strptocoque pyogène sur terrain immunodéprimé Impétiginisation Pvmt bactério confirme le dg Evolution : – favorable majorité des cas – glomérulonéphrite post strepto à 3 semaines et infection systémique

Traitement • Local : – lavage biquotidien à l’eau savonneuse – atb locaux et antiseptique • Général : en cas de lésion extensive et de soins locaux mal réalisés, pdt 10 jours – Péni M – Synergistine – Ac fusidique • Mesures associées : • Eviction scolaire • Ttmt de la fratrie • Ongles coupés courts, sous vêtements propres • Pvmt bacterio et ttmt des gites du sujet et de sa famille en cas de récidive

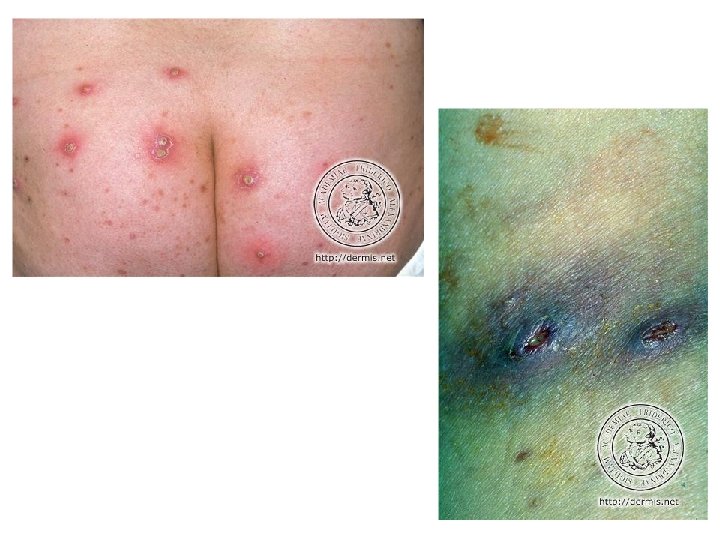
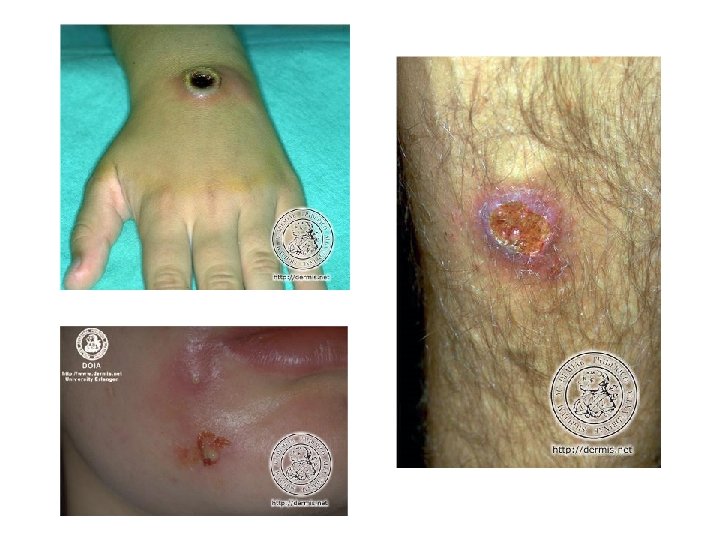
Furoncle • • • Infection profonde du follicule pilo-sébacé du à staph doré évolution en 5 à 10 jours vers la nécrose, favorisé par gites staph, prévalence augmente en cas de diabète, d’ID, atopie et carence martiale Anthrax = agglomérat de furoncles : placard inflammatoire hyperalgique parsemé de pustules : – siège cou et haut du dos – fièvre, ADP, fusées purulentes sous jacentes Furonculose : répétition d’épisodes de furoncle avec passage à la chronicité sur facteurs favorisants – obésité, frottement, gite, hypersudation, défaut d’hygiène Dg diff : acné, myiase, maladie de Verneuil, folliculite supfl Evolution vers furonculose, rarement infection systémiques et staphylococcie maligne de la face (thrombophlébite du sinus caverneux) Ttmt : – furoncle isolé : antisepsie, hygiène – si centrofacial, multiples, anthrax, fièvre, terrain particulier : ATB générale – furonculose : hygiène, antisepsie, désinfection des gites, arrêt de travail si contact avec aliments, ATB si centrofaciale ou récidivant

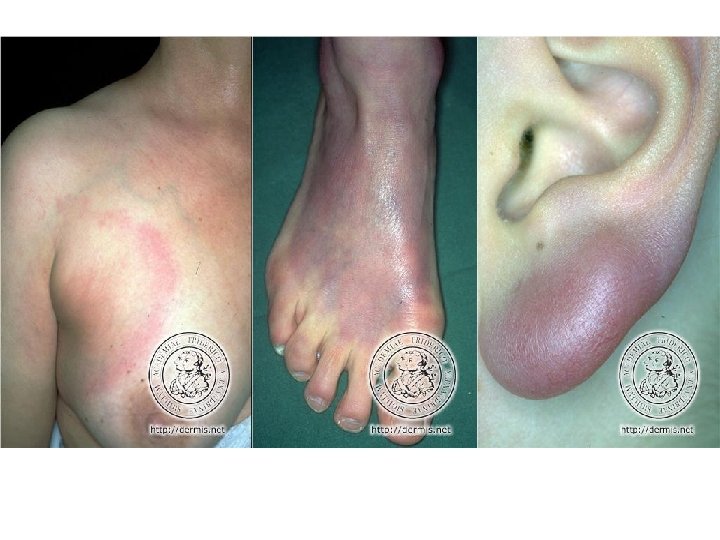
Erysipèle • Infection dermohypodermique non nécrosante à strepto Bhémolytique du groupe A, (rarement G ou C), en constante croissance • Dg : – grosse jambe rouge aigue fébrile unilatérale – début brutal, fièvre élevée, frissons, plaque oedémateuse érythémateuse douloureuse bien circonscrite, bourrelet péripherique, parfois décollement mécanique, ADP locorégionale trainée de lymphangyte , porte d’entrée (IIO, ulcère, plaie) – biologie : hyperleucocytose à PNN, CRP, hémoculture – forme topographique : visage (bourrelet +++), MS, fesse, abdomen, thorax – forme subaigue (fièvre et hyperleucocytose modérées ou absente) • Dg dif : phlébite, eczéma aigu, fasciite nécrosante au début
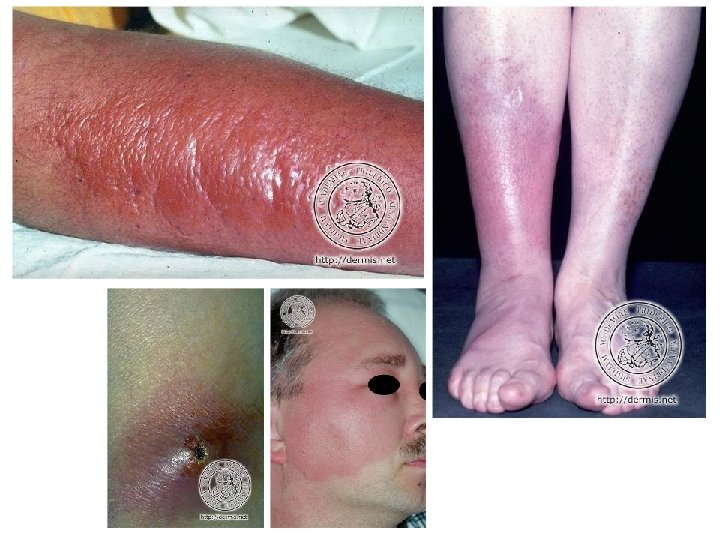

Evolution et traitement • Favorable : apyrexie en 72 h, desquamation • Défavorable : septicémie, abcès, récidive, insuf veinolymphatique • Ttmt : – hospitalisation si signes généraux marqués, complications, comorbidité, absence d’amélioration – ATB 10 à 20 jours : Blactamine péni G injectable, peni V orale, péni A, synergistine, clindamycine, glycopeptide – repos au lit strict jusqu’à régression des signes inflammatoires locaux – pas d’AINS, AG si facteur de risque de thrombose, antalgique – ttmt de la porte d’entrée, amélioration des troubles circulatoires (bandes de contention, drainage lymphatique), hygiène – si récidive trop fréquente : pénicillinothérapie au long court

Scarlatine • Enfant de 2 à 10 ans • Toxines érythrogènes A, B, C des streptocoques • Eruption : – Énanthème pharyngé rouge écarlate, langue framboisée – Exanthème scarlatiniforme sans espace de peau saine, respect palmo-plantaire et du visage sauf les joues, prédominant dans les grands plis et le périnée desquamation en lambeau et en doigt de gant après 1 semaine

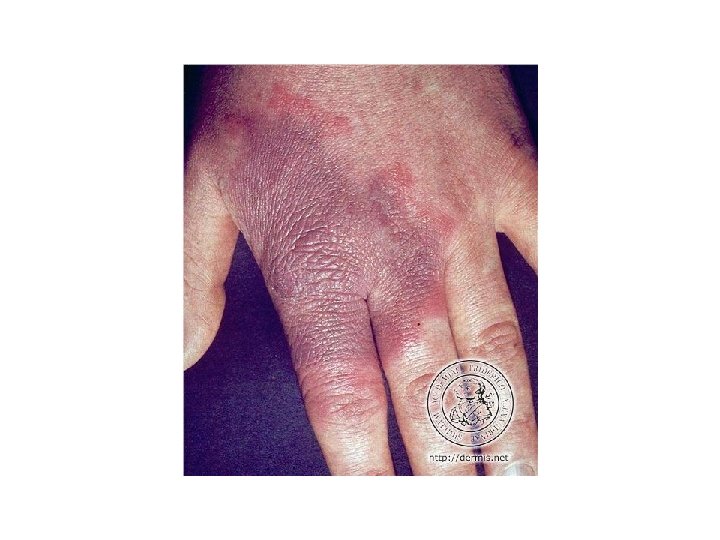
Erysipélatoïde • Bacille du rouget de porc = Erysipelothrix rhusiopathiae • Placard infiltré rouge violacé à bordure extensive • Siège : doigt et main • Inoculation après manipulation poisson volaille

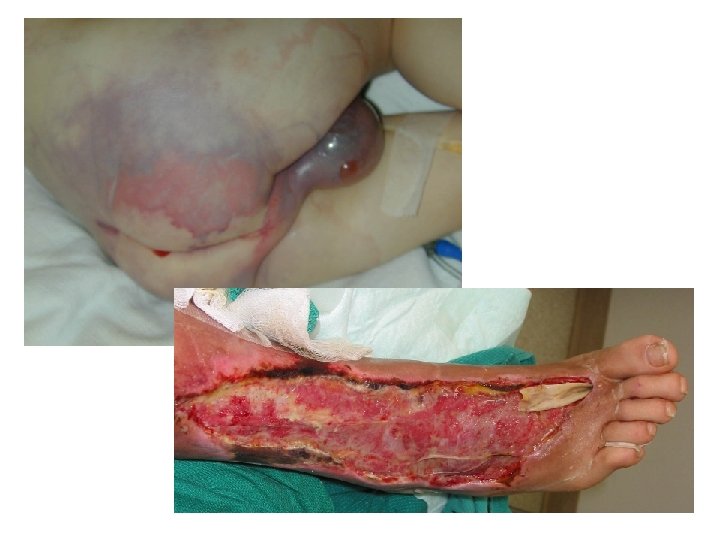
Fasciite nécrosante • Début brutale avec AEG profonde et fébrile • Œdème + bulles + gangrène • Crépitation neigeuse = anaérobies • IRM et échographie cutanée • Gangrène de Fournier = localisation périnéale • Urgence médicochirurgicale

Ricketsioses • • • Nombreuses espèces Rickettsia conorii = fièvre boutonneuse méditerranéenne Transmission par la tique du chien Incubation de 4 à 10 jours Début brutale à fièvre élevée + myalgies + arthralgies + céphalées Exanthème maculo-papuleux épargant la face à tendance purpurique Escarre d’inoculation Diagnostic sérologique Ttmt : cyclines et quinolones

Borrélioses • • • Plusieurs espèces différentes Transmission par morsure de tique Manifestations dermatologiques : – Érythème migrant chronique – Acrodermatite atrophiante chronique – Lymphocytome borrélien • Manifestations extra-dermatologiques : – Neurologiques : méningoradiculites, paralysie faciale – Articulaires : mono ou oligoarthrite – Cardiaques : BAV • Diagnostic : – Sérologique – Culture – PCR • Traitement : – Préventif : protection vestimentaire, examen après chaque situation à risque, vaccination au E-U, ATB prophylaxie – Curatif : doxycycline ou amoxicilline

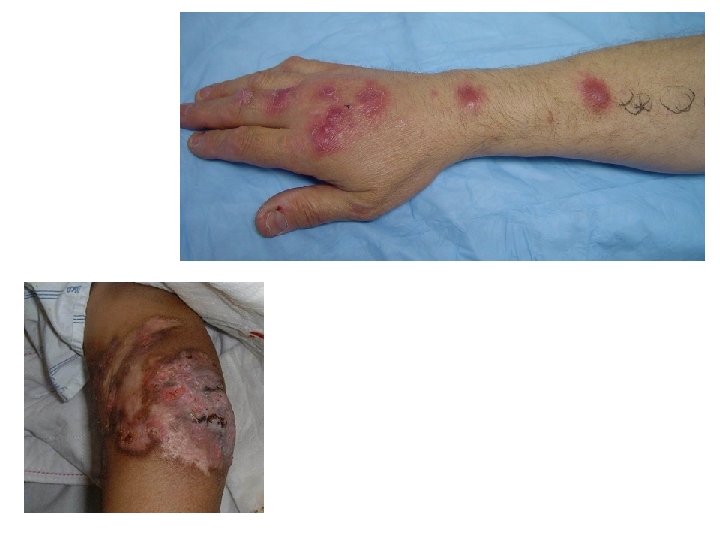
Bartonelloses • Nombreuses espèces • Fièvre des tranchées transmises par poux • Maladies des griffes du chat (B. henselae) : – – Atcd de griffure ou morsure de chat Papule transitoire sur le trait de griffure ADP de drainage Angiomatose bacillaire chez ID • Diagnostic – Sérologique – Coloration de Warthin-Starry – PCR • Traitement : efficace chez l’ID – Érythromycine, rifampicine, doxycycline pendant 6 semaines

Mycobactéries atypiques • Quinzaines d’espèces • M. ulcérans ulcère de Buruli – Excision greffe + antibiothérapie • M. marinum granulome des piscines – Antibiothérapie multiples +/- excision chiruricale • M. chelonae tellurique • M. fortuitum mésothérapie
- Slides: 22