Nowotwory wieku dziecicego Centrum OnkologiiInstytut Zakad Radioterapii Warszawa


























- Slides: 30

Nowotwory wieku dziecięcego Centrum Onkologii-Instytut Zakład Radioterapii Warszawa, ul. Wawelska 15

Radioterapia • Niezależnie od postępów w rozwoju leczenia chirurgicznego i chemioterapii, radioterapia jest ważną metodą leczenia miejscowego w wielu nowotworach wieku dziecięcego. • Radioterapia pediatryczna wymaga szczególnie starannego planowania leczenia, wiedzy o sposobach dawkowania czy tolerancji tkanek prawidłowych u dzieci.

Najczęstsze nowotwory u dzieci • • • Białaczka-30% Guzy mózgu-18% Chłoniaki-13% Neuroblastoma-8% Mięsaki tkanek miękkich-6% Guz Wilmsa-6% Guzy kości-5% Siatkówczak-2% Hepatoblastoma-1%

Nowotwory OUN Epidemiologia: • 2 -3 zachorowania/100. 000/rok (300 zachorowań/rok) • Szczyt zachorowań 5 -10 r. ż. Lokalizacja: w 60% przypadków podnamiotowo Histopatologia – odmienna niż u dorosłych: • Astrocytoma-30%, Glioblastoma-5% • Medulloblastoma-20% • Ependymoma-10% • Craniopharyngeoma-10% • Glioma nervi optici-4% Badania: CT, MR; w guzach z tendencją do rozsiewu drogą płynu mózgowo rdzeniowego MR kanału kręgowego i płyn m-r na obecność komórek nowotworowych; w guzach zarodkowych markery AFP i B-HCG

Gwiaździaki( Astrocytoma LG) • Lokalizacja: móżdżek, półkule, wzgórze, drogi wzrokowe, pień mózgu • Histopatologia: astrocytoma pilocyticum, fibrillare, diffusum • Leczenie: • Obserwacja w bezobjawowych guzach nerwów wzrokowych • Operacja radykalna – leczenie samodzielne • Radioterapia na obszar guza pierwotnego z 1 cm marginesu w przypadku operacji częściowej, nawrotu, lokalizacji nieoperacyjnej guza • Chemioterapia u małych dzieci < 5 lat jako odroczenie leczenia napromienianiem

Glejaki złośliwe (Astrocytoma HG) • • Hist-pat: częściej astrocytoma anaplast. Leczenie: Zabieg chirurgiczny –radykalny u ¼ Radioterapia: obligatoryjna – na obszar guza sprzed operacji z 2 -2, 5 cm marginesem tkanek zdrowych do dawki 54 - 60 Gy Chemioterapia: stosowana, ale brak potwierdzenia wpływu na wyniki odległe Wyniki: 40 -50% przeżycie>3 lata po zabiegu radykalnym i RT 10 -15% przeżycie >3 lata po zabiegu częściowym i RT

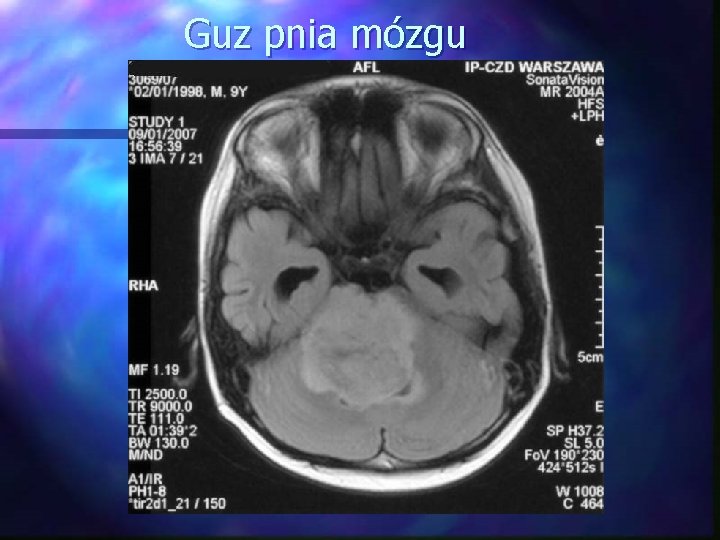
Guzy pnia mózgu Około 10 -20 % nowotworów OUN u dzieci Hist-pat. najczęściej gwiaździaki Leczenie: 15 -20% guzy ogniskowych i egzofityczne – chirurgia 80% guzy nieoperacyjne rozlane - radioterapia Chemioterapia: brak poprawy nawet po agresywnej chemioterapii GTV: guz pnia CTV: margines 1. 5 -2. 0 cm Dawki: 54 Gy/30 frakcji/1 x dz. Radioterapia hiperfrakcjonowana nie poprawia wyników 5 -letnie przeżycie 15 -20%

Guz pnia mózgu

Medulloblastoma (rdzeniak płodowy) • Guz móżdżku, w którym występuje rozsiew drogą płynu mózgowordzeniowego (30%) • Leczenie: • Chirurgia: usunięcie ogniska pierwotnego • Chemioterapia • Radioterapia: oś mózgowo-rdzeniowa + „boost” na okolicę ogniska pierwotnego: • W „High Risk” : w I etapie oś mózgowo-rdzeniowa 35 Gy, ognisko pierwotne 55 Gy, ogniska przerzutowe w rdzeniu 45 Gy • W „Standard Risk”: w I etapie obniżenie dawki na oś mózgowordzeniową do 25 Gy, w II etapie na ognisko pierwotne 55 Gy. • Wyniki: • SR: 70 -90% przeżycie> 5 lat • HR: 30 -50% przeżycie > 5 lat

Wyściółczak (ependymoma) Leczenie: • Zabieg chirurgiczny (rzadko radykalny) • Radioterapia - na obszar ogniska pierwotnego + 2. 0 cm marginesu (wszystkie nadnamiotowe, zróżnicowane podnamiotowe i guzy rdzenia kręgowego) - oś mózgowo-rdzeniowa (potwierdzenie przerzutów: obligatoryjne badania: MRI rdzenia i cytologiczne płynu mózgowo-rdzeniowego, podnamiotowe anaplastyczne? ) - ognisko pierwotne: 54 -60 Gy - oś mózgowo rdzeniowa: 35 Gy • Chemioterapia ( w postaciach anaplastycznych) Wyniki: u 60 -70% przeżycie > 5 lat po leczeniu skojarzonym

Czaszkogardlak (craniopharyngioma) • ½ guzów siodła tureckiego Leczenie: • Zabieg chirurgiczny radykalny możliwy u 2/3 , po zabiegu nieradykalnym nawrót u 60% • Radioterapia stosowana po zabiegu nieradykalnym lub biopsji Radioterapia konformalna lub stereotaktyczna frakcjonowana pozwalająca maksymalnie ochronić tkanki zdrowe • Obszar napromieniania: • GTV: guz resztkowy • CTV: 0. 5 -1. 0 cm margines • Dawki: 50 -55 Gy Wyniki: • U ponad 80% przeżycie >5 lat po zabiegu radykalnym lub leczeniu skojarzonym

Zarodkowe guzy OUN Hist-pat: • Germinoma (rozrodczak) niewydzielający markerów, czasem nieznacznie podwyższenie HCG • Nongerminoma wydzielające markery AFP i HCG Leczenie: • Chemioterapia • Zabieg chirurgiczny (w guzach niewydzielających) • Radioterapia • Germinoma: • Postać zlokalizowana: 25 Gy na układ komorowy+ 15 Gy na ognisko pierwotne w dawkach frakcyjnych 1. 6 Gy • Postać uogólniona: 25 Gy na całą oś mózgowo-rdzeniową + 15 Gy na ognisko pierwotne • Nongerminoma: • Postać zlokalizowana: 54 Gy na ognisko pierwotne w dawkach frakcyjnych 1. 8 Gy, układ komorowy? • Postać uogólniona: 30 Gy na całą oś mózgowo-rzdeniową w d. frakcyjnych jw. Wyniki: • Germinoma 95% przeżycie > 5 lat • Nongerminoma >50% przeżycie > 5 lat

CHŁONIAKI (HL i NHL) • Chłoniak Hodgkina (ziarnica złośliwa) Szczyt zachorowań 15 – 30 lat Postępujące powiększanie kolejnych grup węzłów chłonnych okolice szyjno-nadobojczykowe – 80 % śródpiersie – 60 % splenomegalia–zależnie od typu his-pat 15 -80% objawy ogólne – 30% gorączka, poty nocne, chudnięcie Rozpoznanie his-pat – pobranie w. chłonnego

CHŁONIAKI • • Klasyfikacja wg Ann Arbor I – zajęcie jednej grupy w. chł lub narządu pozalimfatycznego • II – zajęcie 2 lub więcej w. chł (narządu) po tej samej stronie przepony • III – zajęcie węzłów po obu stronach przepony • IV – rozlane lub rozsiane zajęcie jednego lub więcej narządów pozalimfatycznych Narządy limfatyczne=w. ch, śledziona, grasica, pierścień Waldeyera, wyrostek robaczkowy, kępki Peyera.

CHŁONIAK HODGKINA • Typy histologiczne: • LP guzkowy • LP klasyczny • NS (guzkowo-wóknisty) • MC (mieszano komórkowy) • LD (z zanikiem limfocytów) Leczenie – skojarzone Wielolekowa chemioterapia (MOPP, B-DOPA, ABVD) ilość kursów w zależności od stopnia zaawansowania • Radioterapia na obszar pierwotnie zajętych okolic (15 -30 Gy). • Rokowanie: 80 – 90% 5 letnich przeżyć • Ryzyko indukcji wtórnego nowotworu (białaczki, rak piersi, rak płuca, rak tarczycy)

Chłoniaki nieziarnicze • Nowotwór z szeregu limfocytowego na różnym poziomie dojrzewania • Szczyt zachorowań 5 -15 lat • Lokalizacja: jama brzuszna 30 -40% • Śródpiersie 25% • Głowa i szyja 10 -30% • Leczenie chemioterapia oraz radioterapia na obszar zmian resztkowych po chth • Rth w przypadku pierwotnego chłoniaka kości • Rth TBI przed przeszczepem szpiku • Lecznicze napromienianie OUN • Rth ze wskazań życiowych w zespole żyły głownej górnej

NEUROBLASTOMA (nerwiak zarodkowy) • Rozwija się ze zwojów układu współczulnego i z nadnerczy • Najczęstszy nowotwór okresu niemowlęcego (50% poniżej 2 lat) • Objawy: masa guza w przebiegu zwojów układu współczulnego – objawy związane z lokalizacją guza • Przerzuty w chwili rozpoznania u 75% pacjentów • W diagnostyce dodatkowo podwyższony poziom katecholamin w dobowej zbiórce moczu, MIBG Klasyfikacja • I guz ograniczony do narządu • II przechodzi poza narząd, +/- zajęte węzły chłonne • III przekracza linię środkową ciała, w. chł obustronnie • IV przerzuty odległe • IVs niemowlęta (<1 r. ż. ) z guzem w I lub II stadium oraz przerzuty do wątroby, szpiku Leczenie: operacja, chth, w III i IV st Rth, w postaci IVs obserwacja nowotwór może ulec samoistnej regresji ewent Rth wątroby, chth cyklofosfamid. Rokowanie: I, IVs – 70 -90%; III, IV 10 -30%

Guz Wilmsa (nephroblastoma) • Najczęstszy pierwotny nowotwór nerki u dzieci • U 80% rozpoznawany poniżej 5 r. ż. , szczyt zachorowań 3 -4 r. ż. • W 12 -15% przypadków skojarzony z wadami wrodzonymi: - wady układu moczowego - brak tęczówki - połowiczy przerost ciała Obraz kliniczny – najczęstszym objawem jest guz jamy brzusznej, rzadziej krwiomocz, zaparcia Postępowanie: chth indukcyjna – zabieg operacyjny – ocena his-pat Obraz histopatologiczny ma istotne znaczenie rokownicze, implikuje taktykę postępowania -postać korzystna (FH) -postać niekorzystna (UH)

Leczenie guza Wilmsa • Klasyfikacja I guz ograniczony do nerki, usunięty radykalnie II guz przechodzi poza nerkę, zabieg radykalny III guz przechodzi poza nerkę, zabieg nieradykalny, węzły chłonne zajęte, rozsiew do jamy otrzewnej (pęknięcie guza) IV przerzuty odległe (płuca, wątroba, kości) V obustronny guz Wilmsa Po operacji dalej prowadzona jest chth W stopniu II z niekorzystną histopatologią oraz w III, IV dodatkowo przeprowadza się napromienianie loży po guzie W IV stopniu przy obecności przerzutów do płuc napromienia się całe płuca W V stopniu indywidualne postępowanie Rokowanie: 70 -90% 5 -letnich przeżyć

Mięsaki tkanek miękkich • Nowotwory wywodzące się z pierwotnej tkanki mezenchymalnej- mięśni, tkanki łącznej, naczyniowej • Rosną szeroko naciekając tkanki otaczające – wznowy • Dają przerzuty najczęściej drogą krwi (do płuc) 50 -60% wszystkich mięsaków stanowi Rhabdomyosarcoma Dwa szczyty zachorowań: 2 -6 r. ż. (głowa i szyja, układ moczowo-płciowy) 15 -19 r. ż. (tułów, kończyny) Rokowanie zależy od lokalizacji nowotworu: 40% zlokalizowanych jest na głowie i szyi (w okolicy okołooponowej-45%, twarzoczaszka-60%, oczodół-90%) 20% układ moczowo-płciowy 80% 20% na kończynach-40% 5 -letnich przeżyć

Rhabdomyosarcoma Typy histologiczne: • Postać niekorzystna - RMS alveolare • Korzystne – RMS embryonale, pleomorphicum, mixtum Klasyfikacja: I guz zaawansowany miejscowo, zabieg radykalny II guz lokoregionalnie, nieradykalność mikroskopowa operacji III guz lokoregionalnie, nieradykalność makroskopowa IV przerzuty odległe Leczenie skojarzone: Protokoły CWS, IRS: chth – operacja – chth Radioterapia: w II i III st. (operacja R 1, R 2), nieoperacyjna lokalizacja, wznowa po leczeniu. Rth paliatywna w IV st. Rokowanie 5 -letnie przeżycie 50 -60%

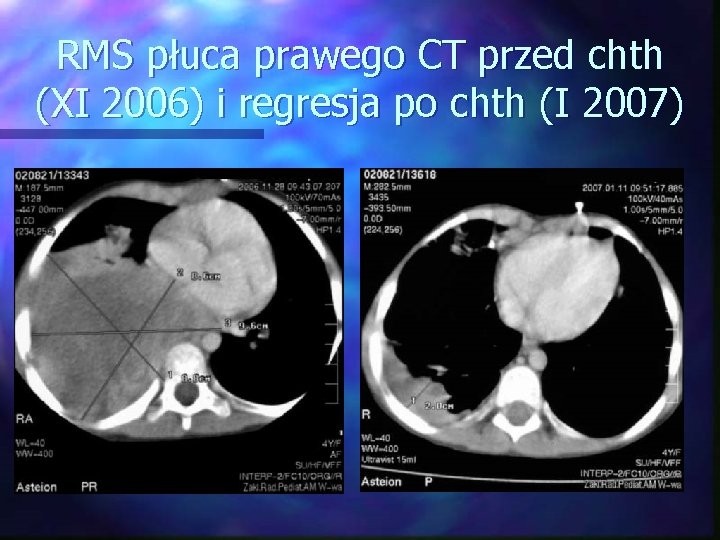
RMS płuca prawego CT przed chth (XI 2006) i regresja po chth (I 2007)

Dawki radioterapii u dzieci • Wg protokołu CWS (niemiecki) Dawki 32 -45 Gy (zbyt niskie, częste nawroty) Hiperfrakcjonowana radioterapia podawana 2 razy dziennie • Wg protokołu IRS-IV (amerykański) Dawki w przedziale 45 Gy – 54 Gy W guzach oczodołu – korzystna lokalizacja, niskie ryzyko 45 Gy (+) margines 50, 4 Gy Guz nieoperacyjny, masa resztkowa po chemioterapii 54 -55, 8 Gy

Powikłania popromienne • W lokalizacji kończynowej zaleca się oszczędzenie przeciwległej przynasady w celu zapewnienia wzrostu kości na długość oraz wyłączenie z pola napromieniania 1 -1, 5 cm obwodu kończyny (zmniejszenie ryzyka obrzęku kończyny) • Ryzyko wtórnych nowotworów po napromienianiu od 2 do 5 % rozwijających się po 10 -15 latach po napromienianiu (zależy też od genetycznych uwarunkowań, wieku, dawki, chth)

Mięsak Ewinga • Występowanie najczęściej u młodzieży • W chwili rozpoznania u 20 -30% pacjentów stwierdza się przerzuty odległe – płuca, kości. • Lokalizacja: kk długie 60% kk płaskie 40% Lokalizacja centralna (kręgosłup, miednica) podwyższa ryzyko rozsiewu. Często guzowi kości towarzyszy guz w tkankach miękkich – gorsze rokowanie. Leczenie: chth i radioterapia ogniska pierwotnego Operacja w przypadku możliwości wycięcia radykalnego guza bez okaleczenia (kość strzałkowa, żebra) Rokowanie 50 -60% przeżyć 5 -letnich

Radioterapia w mięsaku Ewinga • Po operacji w przypadku resekcji guza R 1. • Radioterapia po indukcyjnej chemioterapii pozwala oszczędzić kończynę • Lokalizacja nieoperacyjna • W leczeniu paliatywnym - przerzuty do kości Technika zmiejszających pól : w I etapie do dawki 4500 c. Gy w II etapie do 5580 c. Gy (z wyjątkiem lokalizacji w trzonach kręgowych ograniczenie dawki do 45 -48 Gy z powodu tolerancji rdzenia kręgowego)

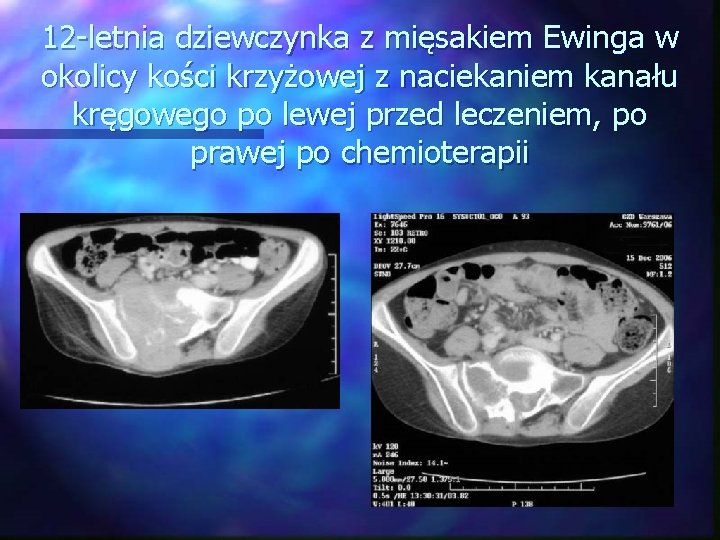
12 -letnia dziewczynka z mięsakiem Ewinga w okolicy kości krzyżowej z naciekaniem kanału kręgowego po lewej przed leczeniem, po prawej po chemioterapii

Osteosarcoma • Szczyt zachorowań – skok wzrostu w okresie dojrzewania 15 -19 r. ż. • Chorują częściej chłopcy • Lokalizacja guza w przynasadach szybko rosnących kości długich (dystalna k. udowej, proksymalna k. piszczelowej, proksymalna k. ramiennej) • W etiologii: przebyte napromienianie i uwarunkowanie genetyczne Leczenie: • Chth • Operacja (zabiegi oszczędzające, endoprotezy) • Radioterapia paliatywna • Rokowanie 5 -letnie przeżycie 40%

osteosarcoma • W leczeniu radykalnym stosuje się chemioterapię i operację (guz wysoce promieniooporny wymaga podania bardzo wysokich dawek rzędu 8000 c. Gy co jest niemożliwe z uwagi na tolerancję otaczających tkanek zdrowych) • W leczeniu paliatywnym przy rozsiewie do kości stosuje się jednorazowo wysoką dawkę frakcyjną 800 c. Gy • W lokalizacji nieoperacyjnej hypofrakcjonowana radioterapia schematem 10 x 300 c. Gy, 5 x 400, 9 x 300 c. Gy

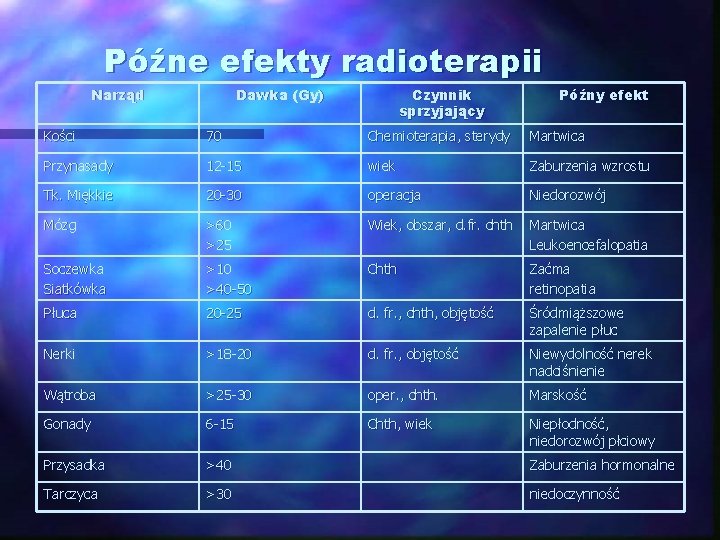
Późne efekty radioterapii Narząd Dawka (Gy) Czynnik sprzyjający Późny efekt Kości 70 Chemioterapia, sterydy Martwica Przynasady 12 -15 wiek Zaburzenia wzrostu Tk. Miękkie 20 -30 operacja Niedorozwój Mózg >60 >25 Wiek, obszar, d. fr. chth Martwica Leukoencefalopatia Soczewka Siatkówka >10 >40 -50 Chth Zaćma retinopatia Płuca 20 -25 d. fr. , chth, objętość Śródmiąższowe zapalenie płuc Nerki >18 -20 d. fr. , objętość Niewydolność nerek nadciśnienie Wątroba >25 -30 oper. , chth. Marskość Gonady 6 -15 Chth, wiek Niepłodność, niedorozwój płciowy Przysadka >40 Zaburzenia hormonalne Tarczyca >30 niedoczynność
 Zakad
Zakad Pielęgnacja skóry po radioterapii współczesna onkologia
Pielęgnacja skóry po radioterapii współczesna onkologia Wspomaganie rozwoju mowy dziecka w wieku przedszkolnym
Wspomaganie rozwoju mowy dziecka w wieku przedszkolnym Rzeczpospolita w xvi wieku sprawdzian
Rzeczpospolita w xvi wieku sprawdzian Charakterystyka dziecka w wieku wczesnoszkolnym
Charakterystyka dziecka w wieku wczesnoszkolnym Absolutyzm oświecony w xviii wieku tomaszewska
Absolutyzm oświecony w xviii wieku tomaszewska Normy żywieniowe dla dzieci w wieku szkolnym
Normy żywieniowe dla dzieci w wieku szkolnym Agresja u dzieci w wieku przedszkolnym
Agresja u dzieci w wieku przedszkolnym Reformy stanisława augusta poniatowskiego
Reformy stanisława augusta poniatowskiego Równanie sprzeczne
Równanie sprzeczne Cechy architektury baroku
Cechy architektury baroku Uj trzeciego wieku
Uj trzeciego wieku Wynalazki 21 wieku
Wynalazki 21 wieku Kryzys wieku średniego w małżeństwie
Kryzys wieku średniego w małżeństwie W którym wieku tworzył hans christian andersen
W którym wieku tworzył hans christian andersen Rzeszw
Rzeszw Wojciech weiss japonka
Wojciech weiss japonka Koszykowa 75 wydział fizyki
Koszykowa 75 wydział fizyki Izba lekarska warszawa
Izba lekarska warszawa Warszawa nizina mazowiecka
Warszawa nizina mazowiecka 00-901 warszawa
00-901 warszawa Biuro edukacji rekrutacja
Biuro edukacji rekrutacja Sp 225 warszawa
Sp 225 warszawa Syneksus warszawa
Syneksus warszawa Siskom warszawa
Siskom warszawa Szkoła podstawowa nr 143 im. stefana starzyńskiego
Szkoła podstawowa nr 143 im. stefana starzyńskiego Repozytorium bgk
Repozytorium bgk Kppspblonie
Kppspblonie Xii lo im. henryka sienkiewicza
Xii lo im. henryka sienkiewicza Sioeo - egzamin ósmoklasisty 2022 instrukcja
Sioeo - egzamin ósmoklasisty 2022 instrukcja Chłodna 36/46
Chłodna 36/46




















































