Morfologia krwi w chorobach niehematologicznych wieku dziecicego interpretacja

Morfologia krwi w chorobach niehematologicznych wieku dziecięcego: -interpretacja nieprawidłowych wyników morfologii krwi -infekcje, -choroby układu pokarmowego, -choroby nerek, -choroby tkanki łącznej, -choroby układu sercowo-naczyniowego, -zaburzenia hormonalne -wpływ leków Maryna Krawczuk-Rybak Klinika Onkologii i Hematologii Dziecięcej UMB

Układ krwiotwórczy • Dostarczenie tlenu do tkanek • Zapobieganie infekcjom • Utrzymanie hemostazy • • Szpik kostny produkuje dziennie: 10¹² krwinek czerwonych 10¹¹ krwinek białych 10¹¹ płytek krwi

Szpik kostny jest wrażliwy na choroby, które: • • Zaburzają integralność anatomiczną Hamują produkcję hematopoetycznych czynników wzrostu Pobudzają produkcję prozapalnych cytokin Skracają czas przeżycia krążących krwinek Odpowiedź na pytanie: • czy jest to pierwotna choroba krwi? • Czy wtórna, wynikająca z choroby układowej → Wywiad → Badanie przedmiotowe (żółtaczka, teleangiektazje, powiększenie węzłów chłonnych, hepatosplenomegalia, splenomegalia) → Analiza morfologii, rozmazu krwi, retikulocytozy

niedokrwistość Prawidłowa erytropoeza jest wynikiem 4 niezależnych procesów: • Zdolności proliferacyjnej puli komórek progenitorowych linii erytroidalnej • Czynników pobudzających produkcję krwinek czerwonych • Odpowiednie zabezpieczenie w produktu odżywcze (żelazo, kwas foliowy, witaminy) • Czas przeżycia krwinek czerwonych (skrócenie w wyniku przedwczesnej destrukcji lub krwawienia) Aplazja/hipoplazja układu czerwonokrwinkowego: • Wrodzona • Guzy lite i choroby nowotworowe krwi • Infekcje wirusowe, zwłaszcza Parvowirus B 19 • Choroby autoimmunizacyjne • ciąża

Anemia w przebiegu chorób układowych Anemie hipoproliferacyjne: • Procesy zapalne naczyń • Infekcje • Nowotwory • Choroby miąższu nerek • Niedoczynność przysadki • Niedoczynność tarczycy • Zaburzenia wchłaniania (choroba trzewna)

Aplazja układu czerwonokrwinkowego: • Nowotwory układu krwiotwórczego • Guzy lite • Zaburzenia immunologiczne(kolagenozy) • Infekcje (Parvowirus B 19, EBV, Hepatitis A, B, C) • BMT Anemie hemolityczne: • Infekcje(malaria, EBV, bartonelloza, bobeszjoza, clostridium, mykoplazmoza) • Guzy lite • Choroba Wilsona, mikroangiopatie (TTP, HUS, vasculitis, nadciśnienie złośliwe, DIC)

Anemia w wyniku chorób przewlekłych • Anemia umiarkowana lub ciężka • Niskie wartości żelaza i zdolności wiązania żelaza • TIBC, transferyna – prawidłowe lub obniżone • Niska saturacja transferryny • niskie zasoby żelaza w szpiku • Prawidłowy lub podwyższony poziom ferrytyny • niski poziom EPO i retykulocytów • Brak odpowiednej produkcji EPO w wyniku: -Wzrostu nagromadzenia żelaza wewnątrzkomórkowego -Stymulacja produkcji hepcydyny przez: -Cytokiny prozapalne→ zablokowanie absorpcji żelaza w jelicie -Uwalnianie żelaza z makrofagów

Leukocytoza/leukopenia • Autoprzeciwciała • Cytotoksyczne leukocyty(zespół Felty: rzs, neutropenia, splenomegalia) • • • Infekcje Mielofibroza Nadczynność tarczycy Sekwestracja śledziony Enteropatia z utratą białek

Płytki krwi- małopłytkowość 1. Zaburzona produkcja 2. Wzmożona destrukcja płytek w wyniku: • DIC • TTP (thrombotic thrombocytopenic purpura) • Posocznica • Autoprzeciwciała • Zapalenie naczyń • Stany zapalne • Sekwestracja śledziony

Nadmierna produkcja płytek krwi • Nowotwór wątroby (hepatoblastoma, hepatocarcinoma) • Reaktywne: - Stany zapalne (leukocytoza, nadpłytkowość) - niedokrwistość - po zabiegach chirurgicznych/urazach/oparzeniach - refluks żołądkowo-przełykowy

Pancytopenia Wtórna aplazja szpiku w przebiegu: • Grasiczak • Choroba autoimmunizacyjna • Zmiany martwicze szpiku • Sekwestracja śledziony • Zapalenie wątroby • Zespół hemofagocytarny

Odczyny białaczkowe • Limfoidalne lub mieloidalne • Często po infekcjach: • Reakcja mieloidalna (po infekcjach bakteryjnych, w chorobach rozrostowych, TBC) → ziarnistości toksyczne w granulocytach, niski odsetek mielocytów i mieloblastów • Odpowiedź limfoidalna -w kokluszu- wzrost liczby limfocytów do 100 x 10⁹/L, -Coxsackie wirusy – limfocytoza <50 x 10⁹/L

Infekcje Odpowiedź hematologiczna na infekcje zależy od: • Typu inwazji • Stanu zdrowia przed infekcją Ostre infekcje bakteryjne → neutrofilia (wyjątek : ciężkie infekcje/posocznica, wcześniaki – często paradoksalna neutropenia) • Wzrost niedojrzałych neutrofili (pałki) • Podostre, przewlekłe infekcje (Salmonella, Brucella, TBC) → odsetka monocytów Infekcje wirusowe → przejściowa neutrofilia (odpowiedź ostrej fazy) → zaburzenia liczby i morfologii limfocytów Infekcje pasożytnicze→ eozynofilia

Infekcja a gospodarka żelazem • ↑ syntezy hepcydyny (pod wpływem IL-6 ), niezależnie od poziomu żelaza i Epo → zaburzenia procesów uwalniania żelaza zmagazynowanego w makrofagach i enterocytach → hipoferemia • Przejściowe obniżenie stężenia Epo w czasie zakażenia • Towarzyszący niedobór kwasu foliowego i witaminy B 12 • IL-10 zwiększa ekspresję receptora transferyny, zwiększa stężenie ferrytyny w makrofagach, zwiększa zawartość Fe w makrofagach → ↓ stężenia Fe we krwi • Zahamowanie dojrzewania i różnicowania komórek progenitorowych linii erytroidalnej

Niedokrwistość w przebiegu stanów zapalnych Infekcje (bakteryjne, wirusowe, grzybicze, pasożytnicze) Choroby autoimmunizacyjne ( LE, rzs, sarkoidoza, zapalenie naczyń, stan zapalny jelit o podłożu immunologicznym) • Nowotwory (chłoniaki, guzy lite) • Choroby przewlekłe (układu krążenia, nerek) ↓ • • • Zaburzona homeostaza żelaza (stymulacja hepcydyny przez cytokiny prozapalne → zmniejszona absorpcja żelaza w przewodzie pokarmowym) Zaburzona erytropoeza (jw. + sekwestracja żelaza w makrofagach → ograniczenie dostępności żelaza do erytropoezy) Hamujący efekt cytokin na komórki progenitorowe układu czerwonokrwinkowego

Anemia hemolityczna •

Wybrane infekcje Gruźlica: -anemia, -monocytoza, reakcje mieloidalne, -małopłytkowość, niekiedy pancytopenia Wirus Epstein-Barr (infekuje limfocyty B): -leukocytoza, limfocytoza, atypowe komórki mononuklearne, -niekiedy neutropenia (nawet ciężka) -Trombocytopenia (w 1/3 chorych) -Obecność zimnych aglutynin→ aglutynacja krwinek czerwonych- hemoliza -Sferocytoza, polichromazja

HIV • Znaczenie wirusa, stanu niedożywienia, obecności autoprzeciwciał • Cytopenia : - Anemia, retikulocytopenia - Małopłytkowość - Niekiedy neutropenia (m. in. po lekach antywirusowych) Parvowirus B 19 - Rumień twarzy, zapalenie stawów - Przedłużająca się pancytopenia - Aplazja układu czerwonokrwinkowego TORCH - Anemia, trombocytopenia Choroba Kawasaki - Neutrofilia - nadpłytkowość

Zespół hemolityczno –mocznicowy (HUS) • Mikroangiopatyczna anemia hemolityczna + małopłytkowość + ostra niewydolność nerek • Niedokrwistość , retikulocytoza • Trombocytopenia • W rozmazie – obecność schizocytów

Zakrzepowa plamica małopłytkowa - TTP Thrombotic thrombocytopenic purpura • Zazwyczaj starsza młodzież • Objawy jak w HUS + zaburzenia neurologiczne+/- gorączka, bóle głowy, mięśni +/- hepatosplenomegalia, żółtaczka • niedobór proteinazy ADAMTS-13 (rozkłada wielkie multimery czynnika von Willebranda wiążące się z antygenami powierzchniowymi trombocytów powodując ich agregację) ; obecność przeciwciał anty. ADAMTS-13

Choroby przewlekłe nerek • • Niedobór EPO → zaburzona erytropoeza, Wzrost mocznika o 10 mmol/L→ spadek hemoglobiny o 2 g/d. L Zasadniczo leukopoeza i megakariocytopoeza- prawidłowe Anemia normochromiczna, normocytowa; + keratocyty, echinocyty Hipersegmentacja neutrofili Czas przeżycia erytrocytów skrócony (hemodializy) Efektywne leczenie rekombinowaną EPO

Przewlekła choroba nerek (PCh. N) • W stadium 1. niedokrwistość stwierdzono u 31% badanych dzieci, w stadium 4 i 5 u 93, 3%. • Niedokrwistość jest bardziej nasilona u niemowląt i małych dzieci niż u dzieci starszych i dorosłych. • Niedokrwistość niedobarwliwa, normocytarna w wyniku niedoboru żelaza i EPO, dodatkowo: - Obniżona zdolność wiązania Fe – Niedobór witamin: kwasu foliowego, wit. B 12 – Straty krwi, w tym krwawienia mocznicowe spowodowane, m. in. zaburzoną funkcją płytek – Stan zapalny – Nadczynność przytarczyc – Stosowanie leków: immunosupresyjnych, inhibitorów konwertazy angiotensyny (IKA)

Przewlekła choroba nerek (PCh. N) Zalecane badania diagnostyczne w celu wyjaśnienia przyczyny niedokrwistości w przewlekłej chorobie nerek ( wg. KDIGO 2012) • U chorych z PCh. N i niedokrwistością należy wykonać następujące badania w ramach tzw. diagnostyki wstępnej: - morfologia krwi z rozmazem (metodą automatyczną) - wskaźniki krwinek czerwonych: średnia objętość krwinki czerwonej (MCV) i średnia zawartość hemoglobiny w krwince (MCH) - bezwzględna liczba retykulocytów - stężenie ferrytyny w surowicy - stężenie żelaza w surowicy i całkowita zdolność wiązania żelaza (TIBC) w celu obliczenia stopnia wysycenia transferryny żelazem (TSAT) - TSAT wyliczane jest: stężenie żelaza w surowicy x 100/TIBC - stężenie witaminy B 12 w surowicy - stężenie kwasu foliowego w surowicy •

Choroby przewlekłe wątroby Niedokrwistość: • Umiarkowanie makrocytarna →mikrocytarna – częsta u chorych z niewydolnością wątroby i żylakami przełyku (skryte podkrwawianie) • niedokrwistość hemolityczna – łącznie z innymi wykładnikami uszkodzenia wątroby sugerować podejrzenie choroby Wilsona Małopłytkowość, leukopenia – z powodu hipersplenizmu, może być pierwszym objawem przewlekłej niewydolności wątroby.

Wirusowe zapalenie wątroby • Od niewielkiej anemii do anemii aplastycznej (mechanizm immunizacyjny) • Obniżenie retikulocytozy • Skrócony czas przeżycia erytrocytów • Makrocytoza • Leukopenia/ limfocytoza w okresie przedżółtaczkowym • małopłytkowość

Anemia w chorobach wątroby Choroba Wilsona ( zaburzenia metabolizmu miedzi) – uszkodzenie wątroby, OUN, nerek, rogówki → anemia hemolityczna bez anomalii morfologicznych lub z obecnością ciałek Heinza (nagłe uwalnianie miedzi z wątroby)- nagłe epizody hemolizy Zespół Reye’a –pojawia się kilka dni po infekcji wirusowej; wiązany z zastosowaniem aspiryny -ostra encefalopatia + zmiany degeneracyjne wątroby -zaburzenia krzepnięcia, małopłytkowość

Choroby jelit Choroba Crohna, wrzodziejące zapalenie jelita → • Niedostateczne wchłanianie (żelaza, wit B 12, folianów) • Krwawienia • Sulfasalazyna→ niedobór kwasu foliowego, hemoliza • Leczenie preparatem kwasu foliowego → początkowo poprawa wartości Hb, następnie niedokrwistość mikrocytarna • Leukocytoza w fazie aktywnej choroby • Eozynofilia, trombocytoza - w zapaleniu jelit

Choroba trzewna • Upośledzona absorpcja żelaza, witaminy B 6, witaminy B 12, kwasu foliowego, ryboflawiny • Utrata krwi • Stan zapalny jelit→ cytotoksyczne działanie cytokin (INF-gamma, IL-6) → wzrost syntezy hepcydyny

• Anemia hipochromiczna , mikrocytarna u ok. 45 -50% dzieci z subkliniczną chorobą trzewną • Często jedyny objaw choroby trzewnej! • Niski poziom żelaza, ferrytyny • wzrost UIBC • Leczenie: dieta bezglutenowa +preparat żelaza +kwas foliowy • Rzadziej: leukopenia (niedobór kwasu foliowego i miedzi) • Rzadko: trombocytopenia (o podłożu autoimmunologicznym)

Niedobór żelaza a zakażenie H. pylori • Jedyny objaw zakażenia, korekcja niedoboru żelaza po eradykacji zakażenia • hipochlorchydria → zaburzenia wchłaniania żelaza • Zwiększone zapotrzebowanie na żelazo - wykorzystywanie pokarmowego żelaza przez bakterię dla jej wzrostu • Zapalenie błony śluzowej żołądka –ognisko sekwestracji żelaza • Krwawienia z przewodu pokarmowego • Możliwość produkcji przez bakterię inhibitora matriptazy - interferencja z prawidłową odpowiedzią błony śluzowej jelita – deplecja żelaza

Choroby serca Wady sinicze serca→ niedotlenienie tkanek →stymulacja syntezy EPO →policytemia • Niekiedy małopłytkowość +/- zaburzenia czynności płytek • Niekiedy objawy zakrzepicy (aktywacja układu krzepnięcia) Zespół Di. George’a (mikrodelecje 22 chromosomu) • Wady wrodzone serca • Anomalie twarzy • Zaburzenia immunologiczne, limfopenia, ↓ limfocytów T

Choroby płuc • Hipoksja → policytemia, wzrost lepkości krwi → zmniejszony przepływ krwi przez tkanki • Hemosyderoza płuc – mikrokrwawienia dopęcherzykowe, nieprawidłowe gromadzenie żelaza w płucach (hemosyderyna) → dysfunkcja płuc, krwioplucie, duszność • Często cykliczny przebieg choroby • Niedokrwistość z niedoboru żelaza (mikrocytarna) • ↓poziom żelaza, ↑ zdolność wiązania żelaza, niekiedy eozynofilia • Zespół Loefflera • Eozynofilowe zapalenie płuc z eozynofilią krwi obwodowej w przebiegu chorób pasożytniczych

Choroby gruczołów wydzielania wewnętrznego Choroby tarczycy Niedoczynność: • Umiarkowana niedokrwistość normobarwliwa, umiarkowanie makrocytarna, możliwa bazofilia Nadczynność: • Wzrost MCH, Hb- prawidłowa, możliwa limfocytoza, neutropenia Niedoczynność nadnerczy i przysadki: • Umiarkowana niedokrwistość normochromiczna, limfocytoza, eozynofilia, neutropenia Zespół Cushinga • ↑erytrocytów, Hb, leukocytów, płytek krwi (pobudzenie szpiku) • ↓krążących limfocytów, monocytów, eozynofili (migracja do przestrzeni pozakomórkowej)

Choroby skóry Wyprysk • Umiarkowana eozynofilia • Ciężka postać wyprysku/łuszczyca: umiarkowana anemia Zespół Wiskotta-Aldricha: • Ciężka postać wyprysku, małopłytkowość, małe płytki • Zaburzenia immunologiczne

Choroby tkanki łącznej • Mpzs • Krwawienia z przewodu pokarmowego (salicylany , steroidy) → Niedobór żelaza→ niedokrwistość • Wtórna nadpłytkowość • Niewielka leukocytoza • Splenomegalia →neutropenia Toczeń trzewny (LE) • Obecność autoprzeciwciał p/ płytkom (najczęściej) , erytrocytom, neutrofilom → cytopenie, wzrost prekursorów w szpiku • Niedokrwistość, leukopenia, limfopenia, małopłytkowość

Polyarteritis nodosa • Anemia hemolityczna mikroangiopatyczna • Eozynofilia Ziarniniak Wegenera • Kaszel, gorączka, krwioplucie, nacieki w płucach, nerkach → • Normochromiczna, normocytarna anemia, • Anemia hemolityczna mikroangiopatyczna • Fragmentacja erytrocytów • Leukocytoza z neutrofilią i eozynofilią • Wtórna nadpłytkowość

Anorexia nervosa • • Ciężkie niedożywienie Umiarkowana anemia, makrocytoza Neutropenia małopłytkowość

Leki • • Mielosupresja Aplazja szpiku (chloramfenikol) Skrócenie czasu przeżycia komórek Reakcje immunologiczne

Małopłytkowość : • Tworzenie kompleksów lek- przeciwciało wiążących się z płytkami • Lek (hapten) wiążący się z powierzchnią płytek • Stymulacja produkcji przeciwciał reagujących z antygenami na powierzchni płytek • • • Walproinian sodu Fenytoina Karbamazepina Ryfampicyna Ko-trimoksazol Acetozolamid (diuramid) Cymetydyna Aspiryna heparyna

Klasyfikacja leków ze względu na związek z niedokrwistością aplastyczną. Postępy Nauk Medycznych 4/2000, s. 17 -28; S. Maj Polekowe powikłania hematologiczne 1. Leki wywołujące toksyczne uszkodzenie szpiku • Cytostatyki stosowane w chorobach nowotworowych. • Środki alkilujące (busulfan, melfalan, cyklofosfamid) • Antymetabolity (analogi nukleotydów, antagoniści kwasu foliowego) i środki antymitotyczne (winikrystyna, winblastyna, kolchicyna) • Antybiotyki (daunorubicyna, doksorubicyna) 2. Leki rzadziej wywołujące niedokrwistość aplastyczną. • Chloramfenikol • Niesteroidowe leki przeciwzapalne (fenylobutazon, indometacyna, ibuprofen, diklofenak, naproksen, piroksikam, fenoprofen, fenbufen, kwas acetylosalicylowy) • Leki przeciwdrgawkowe (pochodne hydontoiny, karbamazepina, etosuksymid, fenacemid) • Sole złota, arsenu, bizmutu, rtęci • Sulfonamidy • Leki przeciwtarczycowe (metimazol, metylotiuracyl, propylotiouracyl) • leki przeciwcukrzycowe (tolbutamid, karbutamid, chlorpropamid) • Inhibitory anhydrazy węglanowej (acetazolamid, mesalazyna) • D-penicylamina • 2 -chlorodeoksadenozyna 3. Leki rzadko wywołujące niedokrwistość aplastyczną. • Antybiotyki (streptomycyna, tetracykliny, ampicylina, metycylina, mebendezol, albendezol, flucytozyna, dapson, meflochina) • Środki antyhistaminowe (cymetydyna, ranitydyna, chlorfeniramina) • Środki uspakajające (chlorpromazyna, prochlorperazyna, chlordiazepoksyd, meprobamat, metyprylon, remoksiprid) • Środki antyarytmiczne (amiodaron, tokainid) • Allopurinol (może nasilać działanie toksyczne cytostatyków na szpik) • Inne: tiklopidyna, metylodopa, chinidyna, lit, guanidyna, deferoksamina, karbimozol, amfetamina, furosemid, mepakryna.
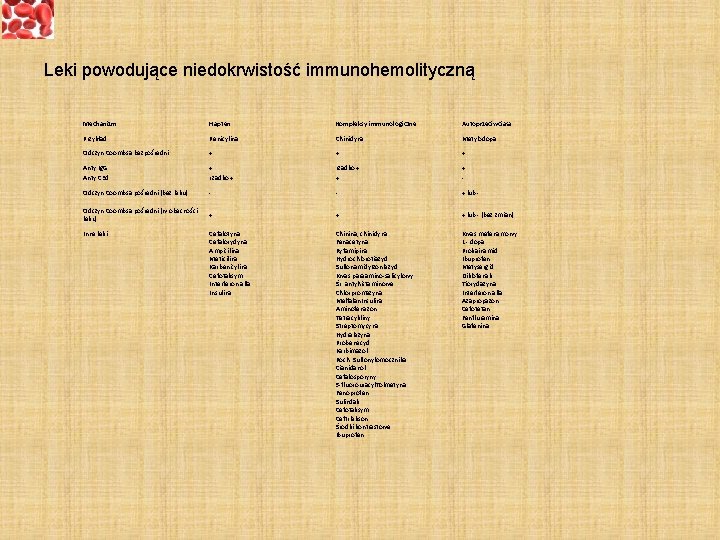
Leki powodujące niedokrwistość immunohemolityczną Mechanizm Hapten Kompleksy immunologiczne Autoprzeciwciała Przykład Penicylina Chinidyna Metylodopa Odczyn Coombsa bezpośredni + + + Anty Ig. G + rzadko + + Anty C 3 d rzadko + + - Odczyn Coombsa pośredni (bez leku) - - + lub - Odczyn Coombsa pośredni (w obecności leku) + + + lub - (bez zmian) Cefalotyna Cefalorydyna Ampicilina Meticilina Karbenicylina Cefotaksym Interferon alfa Insulina Chinina, chinidyna Fenacetyna Ryfamipina Hydrochlorotiazyd Sulfonamidy. Izoniazyd Kwas paraamino-salicylowy Śr. antyhistaminowe Chlorpromazyna Melfalan. Insulina Aminofenazon Tetracykliny Streptomycyna Hydralazyna Probenecyd Karbimazol Poch. Sulfonylomocznika Cianidanol Cefalosporyny 5 -fluorouracyl. Tolmetyna Fenoprofen Sulindak Cefotaksym Ceftriakson Środki kontrastowe Ibuprofen Kwas mefenamowy L - dopa Prokainamid Ibuprofen Metysergid Diklofenak Tiorydazyna Interferon alfa Azapropazon Cefotetan Fenfluramina Glafenina Inne leki

Leki i środki chemiczne mogące wywołać megaloblastozę. I. Interferujace z metabolizmem folianów Inhibitory reduktazy dwuhydrofolianowej 1. Metotreksat 2. Pirymetamina 3. Triamteren 4. Pentamidyna 5. Trimetoprym 6. Prymidon 7. Sulfametoksazol II. Interferujące z syntezą puryn Antagoniści puryn 6 -merkaptopuryna Tioguanina Azatiopryna II. Upośledzające wchłanianie lub/i zużycie kwasu foliowego 1. Fenytoina 2. Prymidon 3. Barbiturany 4. Doustne środki antykoncepcyjne 5. Cykloseryna 6. Metformina 7. Etanol 8. Aminokwasy: glicyna, metionina 9. Nitrofurantoina 10. Glutetimid 11. Zydowudyna IV. Interferujące z syntezą pirymidyn 5 -fluorouracyl 6 -azaurydyna Interferujące z metabolizmem witaminy B 12 V. Hamujące reduktazę rybonukleotydową Cytarabina Hydroksykarbamid A. Analogi i pochodne witaminy B 12 VI. Mechanizm nieznany L-asparaginaza Salazosulfapirydyna Sulfazalazyna Karbamazepina Difenylhydantoina B. Upośledzające wchłanianie lub/i zużycie witaminy B 12 1. Paraaminosalicylowy kwas 2. Kolchicyna 3. Neomycyna 4. Etanol 5. Doustne środki antykoncepcyjne 6. Metformina 7. Podtlenek azotu

Leki mogące wywołać niedokrwistość syderoblastyczną . Cykloseryna Chloramfenikol Etanol Fenacetyna Izoniazyd Paracetamol Penicylamina Pyrazynamid Tiamfenikol

Leki mogące wywołać wybiórczą aplazję układu czerwonokrwinkowego. Allopurinol Alfa-medylodopa Azatiopryna Bromsulfaleina Chloramfenikol Karbamazepina Cefalotyna Chlormadinon Karbimazol Kotrimoksazol Dapson Difenylohydantoina Estrogeny Fenobarbital Fenbufen Fenoprofen Fenylobutazon Fludarabina Glutetymid Kwas aminosalicylowy Kwas acetylosalicylowy Butobarbital Kolchicyna Heparyna Aminofenazon Mepakryna Halotan Izoniazyd Mepakryna Metazolamid Penicylina Penicylamina Prokainamid Pirymetamina Rifampicyna Sulfasalazyna Sulfatiazol Sulindak Sulfonamidy Sole złota Takrolimus Tiamfenikol Tolbutamid Walpromid Zydowudyna
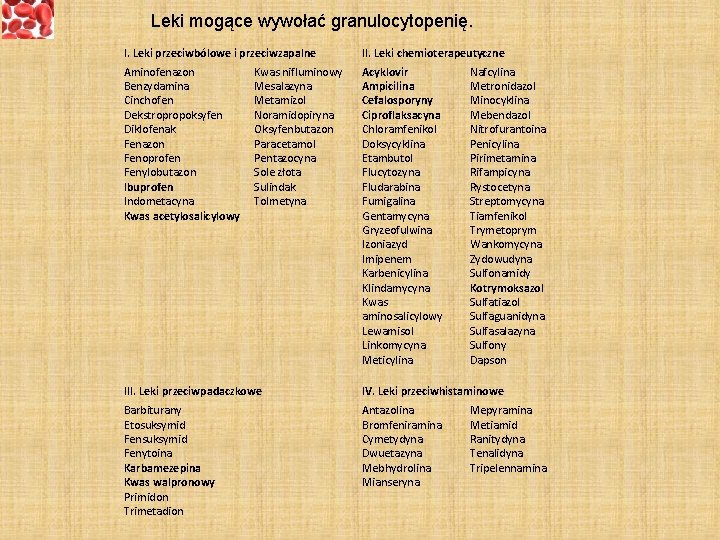
Leki mogące wywołać granulocytopenię. I. Leki przeciwbólowe i przeciwzapalne II. Leki chemioterapeutyczne Aminofenazon Benzydamina Cinchofen Dekstropropoksyfen Diklofenak Fenazon Fenoprofen Fenylobutazon Ibuprofen Indometacyna Kwas acetylosalicylowy Acyklovir Ampicilina Cefalosporyny Ciproflaksacyna Chloramfenikol Doksycyklina Etambutol Flucytozyna Fludarabina Fumigalina Gentamycyna Gryzeofulwina Izoniazyd Imipenem Karbenicylina Klindamycyna Kwas aminosalicylowy Lewamisol Linkomycyna Meticylina Kwas nifluminowy Mesalazyna Metamizol Noramidopiryna Oksyfenbutazon Paracetamol Pentazocyna Sole złota Sulindak Tolmetyna Nafcylina Metronidazol Minocyklina Mebendazol Nitrofurantoina Penicylina Pirimetamina Rifampicyna Rystocetyna Streptomycyna Tiamfenikol Trymetoprym Wankomycyna Zydowudyna Sulfonamidy Kotrymoksazol Sulfatiazol Sulfaguanidyna Sulfasalazyna Sulfony Dapson III. Leki przeciwpadaczkowe IV. Leki przeciwhistaminowe Barbiturany Etosuksymid Fenytoina Karbamezepina Kwas walpronowy Primidon Trimetadion Antazolina Bromfeniramina Cymetydyna Dwuetazyna Mebhydrolina Mianseryna Mepyramina Metiamid Ranitydyna Tenalidyna Tripelennamina

V. Leki przeciwmalaryczne VI. Leki przeciwtarczycowe Amodiachina Chinina Chlorochina Hydroksychlorochina Mepakryna Pyrimetamina Karbimazol Metylotiouracyl Propylotiouracyl Tiamazol VII. Leki sercowo-naczyniowe VIII. Leki moczopędne Ajmalina Amiodaron Aprynidyna Chinidyna Disopiramid Dihydralazyna Diazoksyd Inhibitory ACE Acetazolamid Chlortalidon Chlorotiazyd Hydrochlorotiazyd Kwas etakrynowy Metazolamid Spironolakton Kaptopryl Metylodopa Nifedypina Prokainamid Propafenon Propranolol Tiklopidyna Tokainid IX. Leki przeciwcukrzycowe X. Leki psychotropowe Chlorpropamid Karbutamid Tolbutamid Amitryptylina Amoksapina Chlordiazepoksyd Chloroimipramina Desipramina Diazepam Haloperidol Klomipramina Klozapina Imipramina Meprobamat Mianseryna Tiotiksen Pochodne fenotiazynowe: Alimemazyna Chloropromazyna Lewomepromazyna Perazyna Prochloroperazyna Promazyna Tiorydazyna Trifluopromazyna Prometazyna XI. Różne Allopurinol Aminoglutatymid Benzen DDT Etanol Kolchicyna Fenindion Famotydyna Flutamid Dekstran Histamina Klofibrat Kwas retynowy Lewodopa Metoklopramid Organiczne związki arsenowe Penicyllamina Podtlenek azotu Sulfinpirazon Tamoksyfen Żelazo koloidalne Immunoglobuliny (dożylne)

Leki mogące wywołać zwiększoną leukocytozę . . Acetylocholina Histamina Chlorpropamid Kortykosterydy Cytokiny (G - CSF, GM - CSF) Norepinefryna Digitalis Lit Epinefryna Serotonina Etiocholanon Tetrakosaktyd Heparyna Tetracykliny

Leki mogące wywołać eozynofilię . Interleukina - 2 Penicylina GM - CSF Pentazocyna Chloropromazyna Probukol Chloropropamid Sole złota Fenytoina Nitrofurantoina Flucytozyna Tetracykliny Kotrymoksazol Tetracykliny

. Leki mogące wywołać małopłytkowość I. Leki cytostatyczne II. Leki przeciwbólowe i przeciwzapalne (p. tabela 1) Benzydamina Fenylobutazon Ibuprofen Indometacyna Oksyfenubutazon III. Leki chemioterapeutyczne IV. Doustne leki przciwcukrzycowe Amfoterycyna B Chloramfenikol Chlorochina Gentamycyna Izoniazyd Kotrymoksazol Chloropropamid Karbutamid Tolbutamid Oksytetracyklina Pirazynamid Pirymetamina Streptomycyna Sulfonamidy Paracetamol Prednison Salicylamid Sole złota V. Leki psychotropowe VI. Leki przeciwpadaczkowe Klonazepam Meprobamat Tiorydazyna Perazyna Fenobarbital Fenytoina Mefenytoina Karbamazepina Trimetadion VII. Leki przeciwtarczycowe VIII. Leki moczopędne Metylotiouracyl Nadchloran potasu Propylotiouracyl Acetazolamid Bumetanid Chlorotiazyd Chlortalidon Furosemid Kwas etakrynowy IX. Różne Diazoksyd Dwuetylostybestrol Fenindion Heparyna Penicylamina Rystocetyna Organiczne związki arsenowe

Leki mogące spowodować immunotrombocytopenię. 1. Chinina, chinidyna 9. Inhibitory H 2 ÷ cymatydyna, renitydyna. 2. Sole złota 10. Leki przeciwcukrzycowe: chlorpropamid, glibenklamid 3. Środki przeciwdrobnoustrojom 11. Środki kontrastowe jodowe. Cefolosporyny: cefamandol, ceftazidim, 12. Retinoidy: izotretinoina, etretinat. cefalotyna, cefaleksyna, ciproflaksacyna, klarytromycyna, flukonazol, kwas fusydowy, kwas nalidyksowy, gentamycyna, izoniazyd Penicyliny: ampicylina, Metycylina, mezlocylina, piperacylina Pentamidyna Ryfampina Wankomycyna Sulfonamidy, kotrymoksazol 4. Środki przeciwzapalne: acetaminofen, 13. Środki antyhistaminowe: antazolina, salicylany, sole złota, niesteroidowe środki chlorfeniramina. przeciwzapalne (fenylobutazon, glafenina). 5. Leki nasercowe: digoksyna, amiodaron, 14. Środki antydepresyjne: amityptrylina, prokainamid, chinidyna, beta blokery, dezypramina, doksepina, imipramina, kaptopryl, diazoksyd, propranolol, alfamianseryna. metylodopa, amrynon, diltiazem, minoksydyl. 6. Diuretyki: acetazolamid, chlorotiazyd, 15. Cytostatyki: aktynomycyna D chlortalidon, furosemid, hydrochlorotiazyd, spironolakton. 7. Benzodiazepiny: diazepam 8. Środki przeciwpadaczkowe: karbamazepina, fenytoina, kwas walpronowy 16. Różne: aminoglutetymid, tamoksyfen, danazol, deferoksamina, diamorfina, heparyna, meprobamat, allopurynol, lewamizol, lidokaina, papaweryna, tiklopidyna.

Leki upośledzające funkcję płytek (agregację). 1. Niesteroidowe leki przeciwzapalne: kwas acetylosalicylowy, sulfinpyrazon, indometacyna, ibuprofen, naproksen, sulindak, fenylobutazon, kwas meklofenamowy, diflunizol, tolmetyna, zompirak. 7. Leki nasercowe: nitrogliceryna, dwuazotan izosorbidu, propranolol, nifedypina, diltiazem, werapamil, chinidyna, nitroprusydek sodu, metyloksantyny. 2. Antybiotyki beta-laktamowe: penicyliny i 8. Leki psychotropowe: imipramina, cefalosporyny. amitryptylina, nortryptylina, chlorpromazyna, prometazyna, trifluoperazyna. 3. Nitrofurantoina 9. Środki znieczulające: ogólnie (halotan) i miejscowo (lidokaina, tetrakaina, prokaina, kokaina). 4. Leki zwiększające stężenie c. AMP w 10. Cytostatyki: mitramycyna, płytkach: alprostadil, prostacyklina, iloprost, daunorubicyna, BCNU. dipyridamol. 5. Heparyna i środki fibrynolityczne. 11. Środki kontrastowe 6. Środki osoczozastępcze: dekstrany, hydroksyetyloskrobia. 12. Inne: tiklopidyna, klopidogrel, klofbrat, ketanseryna, cyklosporyna, difenhydramina, chlorfeniramina, heroina, etanol, pentoksyfilina, dazoksiben, abciksimab, anagralid.

Leki mogące wywołać plamicę naczyniową. II. Leki chemioterapeutyczne I. Niesterydowe środki przeciwzapalne Acetylosalicylowy kwas Fenazon Fanacetyna Fenylobutazon Ibuprofen Indometacyna Amoksycylina Cefalosporyny Etambutol Erytromycyna Gryzeofulwina Izoniazyd Kwas paminosalicylowy Kwas nalidyksowy Kotrymoksazol Metenamina Nitrofurantoina Penicylina prokainowa Ryfampicyna Sulfonamidy Streptomycyna Tetracykliny III. Doustne leki przeciwcukrzycowe IV. Leki moczopędne Chloropropamid Fenformina Karbutamid Chlorotiazyd Furosemid Amiloryd Spironolakton V. Leki hipotensyjne VI. Leki psychotropowe Alkaloidy rauwolfii Dwuhydralazyna Klonidyna Metylodopa Propranolol Chloropromazyna Diazepam Karbamazepina Meprobamat Trójfluoropromazyna Trójfluoroperazyna VII. Inne Bromfeniramina Chinidyna Dwufenhydramina Efedryna Jodki Karbromal Kortykosteroidy Kolchicyna Warfaryna Wodzian chloralu

Przypadki Roczna dziewczynka karmiona głównie mlekiem kozim z kaszą manną , nie zjada warzyw, owoców, niechętnie - pokarmy mięsne. W badaniu: blada, apatyczna, tachykardia 120/min Morfologia � Hgb 7, 0 g/dl RBC 3, 06 mln � WBC 10, 7 tys. HCT 21 % � Plt 140 tys MCV 111 L � ozmaz : wielojądrzaste 41% , limfocyty 50%, kwasochłonne 4%, monocyty 5% � etikulocyty 8 ‰ -czy prawidłowe wyniki morfologii? -jakie badania proponujesz? -diagnostyka różnicowa -leczenie

• 15 -letnia dziewczynka zasłabła na lekcji wf-u. • Na SOR-rze: bladość skóry, słabo rozwinięta tkanka podskórna, tachykardia, narządy wewnętrzne bz. • Morfologia: Hgb 8, 2 g/dl RBC 3, 66 mln � WBC 7, 8 tys. HCT 27% � Plt 480 tys MCV 60 L � ozmaz : wielojądrzaste 77% , limfocyty 18%, monocyty 5% � nizocytoza, formy obrączkowate, � etikulocyty 20 ‰ -pytania z wywiadu… -Jakie badania dodatkowe proponujesz? -Diagnostyka różnicowa -leczenie

• 4 -letni chłopiec często zapadający na infekcje górnych dróg oddechowych, uczęszczający do przedszkola. W badaniu przedmiotowym : wyczuwalne węzły podżuchwowe (małe fasolki), powiększone migdałki podniebienne, bez cech zapalnych. Poza tym narządy wewnętrzne bez odchyleń. • Morfologia: � Hgb 8, 4 g/dl RBC 3, 86 mln � WBC 11, 2 tys. HCT 27% � Plt 540 tys MCV 63 L � ozmaz : wielojądrzaste 37% , limfocyty 50%, kwasochłonne 9%, monocyty -4% -dodatkowe pytania… -Zaproponuj badania -leczenie
- Slides: 55