Les symptmes comportementaux et psychologiques de la dmence









































































- Slides: 86

Les symptômes comportementaux et psychologiques de la démence : pour une meilleure prise en charge de la première à la troisième ligne. 1

Présentation des conférenciers 2 � Infirmier � Gérontopsychiatre � Professeur titulaire, Faculté des � Institut Universitaire de Gériatrie sciences infirmières, Université Laval � Responsable du volet enseignement et de l’équipe de mentorat du Centre d’excellence sur le vieillissement de Québec de Montréal � Professeur agrégé de clinique � Directeur adjoint pour la gérontopsychiatrie � Département de Psychiatrie, Université de Montréal

Objectifs 3 � Au terme de cette formation, le participant sera en mesure de : Définir les SCPD Décrire les responsabilités des services de la 1 ere, 2 e et 3 e ligne concernant la prise en charge des SCPD D’identifier des stratégies de transfert de connaissance pour le personnel de la 1 ere ligne Déterminer les caractéristiques des services de la 2 e et 3 e ligne pour le traitement des SCPD à partir d’exemples concrets

Introduction sur les démences et SCPD 4

Qu’est-ce que la démence? 5 � Différents symptômes Symptômes qui affectent : o o o La mémoire Le raisonnement Les habiletés visuospatiales Le langage La personnalité et le comportement Que fait la démence? La démence : o interfère avec le fonctionnement normal; o représente un déclin fonctionnel. 120 000 personnes au Québec en 2015! Tous droits réservés © Institut universitaire de gériatrie de Montréal

Définition des SCPD 6 � Définition o Désignent des symptômes de trouble de la perception, du contenu de la pensée, de l’humeur et du comportement fréquemment observés chez les personnes présentant une démence. (IPA, 2003) o 80 à 97 % des personnes atteintes de la maladie d’Alzheimer o o présenteront des SCPD, à un moment de leur maladie. La dépression pourrait précéder le déclin cognitif et ainsi, être un des premiers symptômes de la démence. Dans les milieux de soins, 40 à 60 % des résidents avec Alzheimer présentent de l’agitation ou de l’agressivité.

Caractéristiques des SCPD 7 � Les impacts généraux Les SCPD sont sous-diagnostiqués et sous-traités, ce qui entraîne les conséquences suivantes : o cognition plus rapide o o o o institutionnalisation incapacité fonctionnelle mortalité qualité de vie de l’usager et de sa famille dépression et anxiété chez les aidants utilisation de contentions physiques et chimiques coûts Il est important de prendre en charge rapidement les SCPD observés

Efficacité d’une prise en charge structurée �Des services complets qui incluent de la formation en plus d’une évaluation et d’un traitement interdisciplinaire, adaptés aux besoins particuliers de la personne, apparaissent les plus efficaces. �Efficacité sur: � � Réduction de la sévérité des SPCD Diminution des hospitalisations aigües Diminution des coûts associés Diminution de l’utilisation de psychotropes Ahuriri‐Driscoll, A. , Rasmussen, P. , & Day, P. (2004). Mental health services for older people: a critical appraisal of the litterature. NZHTA Report, 7(2), 138 pages. Brodaty, H. , Draper, B. M. , & Low, L. F. (2003). Behavioural and psychological symptoms of dementia: a seven‐tiered model of service delivery. Med J Aust, 178(5), 231‐ 234. Hales, C. , Ross, L. , & Ryan, C. (2006). National evaluation of the aged care innovative pool dementia pilot ‐ Final report. Canberra: Australian institute of health and welfare. Opie, J. , Doyle, C. , & O'Connor, D. W. (2002). Challenging behaviors in nursing home residents with dementia: a randomized controlled trial of multidisciplinary interventions. International journal of geriatric psychiatry, 17, 6‐ 13.

Introduction sur les services SCPD de la 1 ere à la 3 e ligne : la vision du plan Alzheimer 9

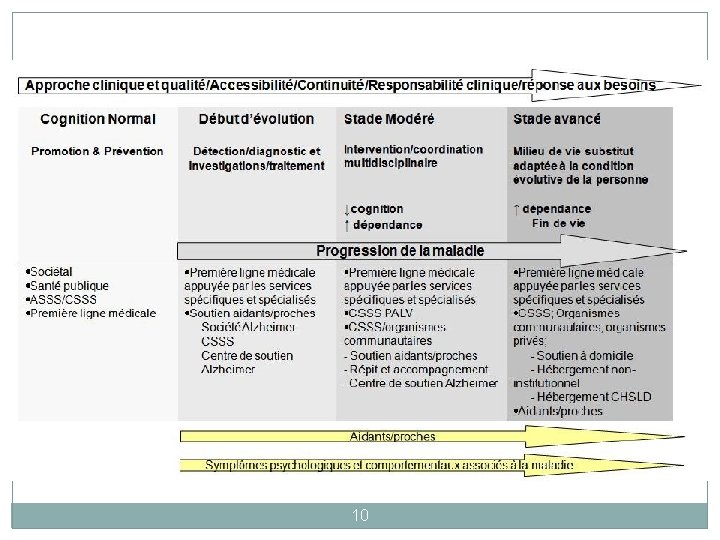
10

1 ere ligne selon le plan Alzheimer 11

Soignants de 1 ere ligne 12 �Formation �Accessibilité aux connaissances et outils �Site Web �Accès aux services de la 2 e ligne

e 2 ligne selon le plan Alzheimer 13 ÉQUIPE AMBULATOIRE POUR LES SCPD

Le mandat de l’équipe SCPD ambulatoire 14 �Évaluer et établir un diagnostic de la personne présentant des symptômes comportementaux et psychologiques liés à la maladie, dans le milieu de vie de la personne atteinte. �Élaborer, avec l’équipe traitante, un plan d’intervention individualisé pharmacologique, psychosocial et environnemental. �Contribuer à l’implantation du plan d’intervention en offrant soit de l’accompagnement clinique, soit de la formation et de l’éducation aux équipes locales de première ligne. �Assurer un suivi, à court et moyen terme, jusqu’à la stabilisation de la situation problématique.

Les conditions de succès d’une équipe SCPD ambulatoire 15 �La disponibilité et la flexibilité des ressources nécessaires de même qu’un fonctionnement souple permettant de répondre aux besoins rapidement et en temps opportun ; �Une démarche et des approches reconnues, fondées sur des faits probants, ainsi que des normes et des indicateurs de qualité permettant l’analyse comparative des équipes SCPD ambulatoires ; �Des mécanismes et des critères explicites et harmonisés d’orientation vers cette équipe, bien connus des professionnels de la santé.

e 3 ligne selon le plan Alzheimer 16

Mandat 17 � Appuyer les équipes SCPD ambulatoires locales pour les cas très complexes. � Assurer la compatibilité et la qualité de la démarche et des approches des équipes SCPD ambulatoires locales sur le territoire du RUIS. � Aider les agences régionales à assurer la couverture des services professionnels des équipes SCPD locales et régionales, y inclut la mise en place de la télésanté sur le territoire du RUIS. � Assumer le leadership du développement de la recherche sur le territoire du RUIS. � Élaborer des guides de pratique, des outils d’intervention, un site Web avec portail pour les cliniciens. � Participer à l’évaluation des technologies et des modes d’intervention dans le domaine des SCPD.

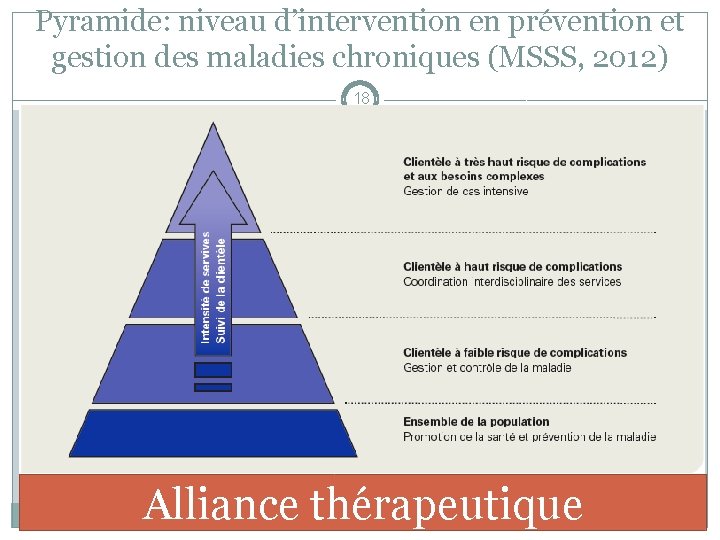
Pyramide: niveau d’intervention en prévention et gestion des maladies chroniques (MSSS, 2012) 18 Alliance thérapeutique

Soutenir la première ligne 19 LE E-LEARNING LES FORMATIONS D’AGENTS MULTIPLICATEURS

Soutenir la 1ère ligne: le elearning 20

Développement d’un programme de formation sur les symptômes comportementaux et psychologiques associés à la démence � L’expertise de l’Institut Universitaire de gériatrie de Montréal Dre Marie-Andrée Bruneau, M. D. , M. Sc. Mme Caroline Ménard M. A. psy. � En partenariat avec les équipes de gérontopsychiatrie des RUIS des Universités Laval, Mc. Gill, de Montréal et de Sherbrooke Dre Evelyn Keller, M. D. Mme Evelyne Matteau, Ph. D Mme Johanne Duguay M. Philippe Voyer, inf. , Ph. D. Dr René Desautels, M. D. Dre Dolly Dastoor, Ph. D. Dre Paule Hottin, M. D.

Objectifs du programme 22 �Améliorer les soins offerts aux personnes âgées avec SCPD en développant les compétences des intervenants. �Mieux comprendre la démence et les symptômes psychologiques et comportementaux qui y sont associés �Proposer des stratégies d’évaluation, de prévention et d’intervention efficaces et réalistes dans le contexte de travail des intervenants, centrées sur les besoins des usagers. �Favoriser l’intégration de cette formation sur les unités de travail concernées ainsi que dans les programmes universitaires, grâce à la technologie du e-learning.

Développement d’un programme de formation sur les SCPD 23 � 15 Capsules web de courte durée (15 -30 minutes), accessibles en tout temps aux équipes du réseau de la santé afin de respecter leurs contraintes professionnelles. �Chaque capsule sera interactive et présentera des situations cliniques, des échanges (questions/ réponses pour valider le niveau d’appropriation du contenu), ainsi que des outils. �Certains sujets seront illustrés à l’aide de vidéos de situations réelles. �http: //iugm. qc. ca/SCPD/player. html

Développement d’un programme de formation sur les SCPD: 2012 24 �Ce format de capsules web permet plusieurs types d’interventions pédagogiques : Formations en présentiel, avec un(e) intervenant(e) qui explique le contenu des capsules et interagit avec l’auditoire; Formations individuelles, devant l’ordinateur, à la maison ou sur le lieu de travail; Suivis de type «coaching» sur les unités et pouvant s’intégrer à des discussions de cas ou des démonstrations in situ d’approches spécifiques.

Public cible 25 �Infirmières, infirmières auxiliaires, auxiliaires familiales et préposés aux bénéficiaires de CHSLD, de maintien à domicile et d’hôpitaux. �Autres membres des équipes interdisciplinaires (psychologues, infirmières spécialisées, psychoéducateurs, travailleurs sociaux, ergothérapeutes, récréothérapeutes, neuropsychologues, etc. ), �Médecins �Proches aidants �Grand public �Étudiants des disciplines précédemmentionnées

Contenu du programme 26 � � � � Capsule 1: Capsule 2: Capsule 3: Capsule 4: Capsule 5: Capsule 6: Capsule 7: � � Capsule 8: Capsule 9: Capsule 10: Capsule 11: � � Capsule 12 : Capsule 13 : Capsule 14 : Capsule 15 : Les différents types de démence et les symptômes associés Les SCPD Évaluation de la personne présentant des SCPD Les grands principes d’intervention en présence de SCPD L’approche centrée sur la personne Stratégies lors de résistance aux soins d’hygiène Stratégies face à des cris et comportements moteurs répétitifs Stratégies face à des comportements d’errance Stratégies face à la désinhibition sexuelle Stratégies face à la désinhibition agressive Stratégies face au syndrome crépusculaire et autres troubles du sommeil Le delirium Les médicaments psychotropes utilisés pour les SCPD Autres approches non pharmacologiques des SCPD Interventions environnementales

Retombées pour le réseau 27 �Évite les déplacements du personnel et par conséquent diminue les coûts de remplacement. �S’intégre dans la routine professionnelle lors de discussions de cas. �Permet l’autonomie des établissements dans la gestion de leur temps de formation et dans le choix des sujets. �L’interactivité des capsules augmente la rétention du contenu pédagogique. �Le contenu de formation est accessible en tout temps pour les étudiants de diverses disciplines.

Les formations d’agents multiplicateurs 28

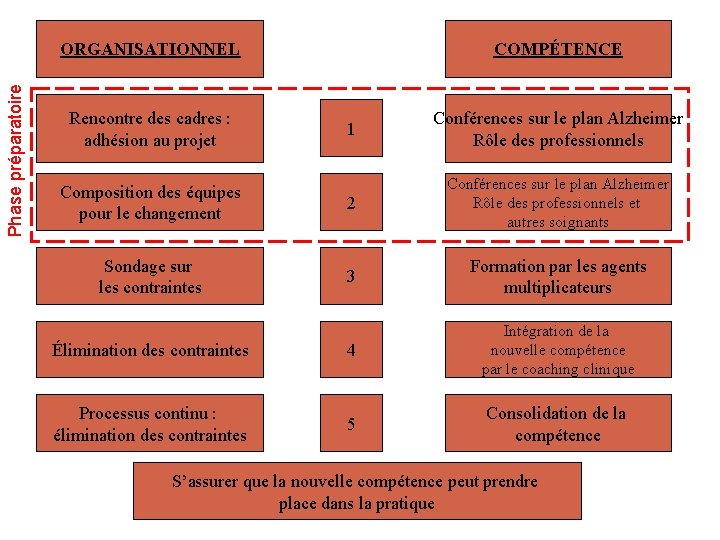
Phase préparatoire ORGANISATIONNEL Rencontre des cadres : adhésion au projet COMPÉTENCE 1 Conférences sur le plan Alzheimer Rôle des professionnels Composition des équipes pour le changement 2 Conférences sur le plan Alzheimer Rôle des professionnels et autres soignants Sondage sur les contraintes 3 Formation par les agents multiplicateurs Élimination des contraintes 4 Intégration de la nouvelle compétence par le coaching clinique Processus continu : élimination des contraintes 5 Consolidation de la compétence S’assurer que la nouvelle compétence peut prendre place dans la pratique

Formations sur 4 jours 30 En classe �Jour 1: J’apprends les bases de la formation. �Jour 2: Je maîtrise les contenus. �Jour 3: Je deviens formateur. En clinique auprès des patients �Jour 4: Je deviens confiant.

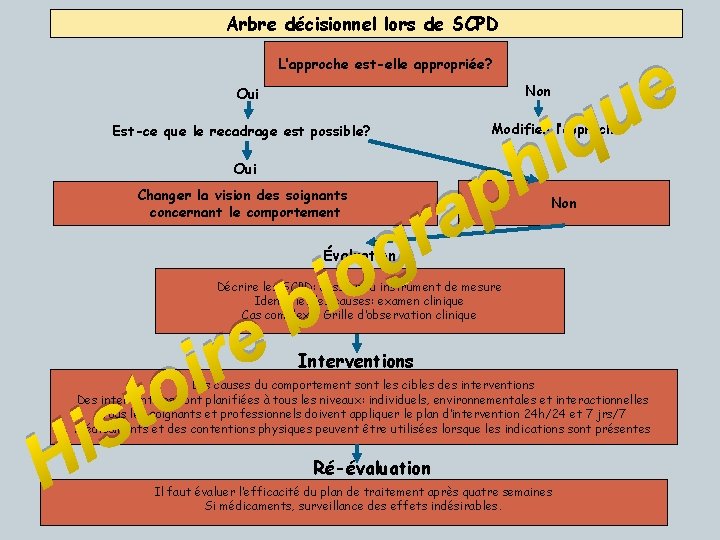
Arbre décisionnel lors de SCPD L’approche est-elle appropriée? Non Oui Modifier l’approche Est-ce que le recadrage est possible? Oui Changer la vision des soignants concernant le comportement o i b q i h e u r g Évaluation p a Non Décrire les SCPD: dossier ou instrument de mesure Identifier les causes: examen clinique Cas complexe: Grille d’observation clinique o t s e ir Interventions Les causes du comportement sont les cibles des interventions Des interventions sont planifiées à tous les niveaux: individuels, environnementales et interactionnelles Tous les soignants et professionnels doivent appliquer le plan d’intervention 24 h/24 et 7 jrs/7 Médicaments et des contentions physiques peuvent être utilisées lorsque les indications sont présentes i H Ré-évaluation Il faut évaluer l’efficacité du plan de traitement après quatre semaines Si médicaments, surveillance des effets indésirables.

Du personnel bien formé… 32 �La formation du personnel ne réduit pas seulement la fréquence des SCPD, mais aussi l’utilisation des psychotropes, incluant les antipsychotiques de l’ordre de 14 à 24% (IPA, 2012).

Les services de 2 e ligne 33 L’EXEMPLE DE L’ÉQUIPE DE MENTORAT DU CEVQ

34

Références soutenant la démarche clinique 35 �International psychogeriatric association (2012). The IPA complete guides to behavioral and psychological symptoms of dementia. www. ipa-online. org �Société Alzheimer du Canada (2011). Lignes directrices sur les soins centrés sur la personne. http: //www. alzheimer. ca/fr �The Coalition canadienne pour sur la santé mentale des personnes âgées (2006). Lignes directrices nationales: Évaluation et prise en charge des problèmes de santé mentale en établissement de soins de longue durée (particulièrement les troubles de l’humeur et du comportement). Toronto: Baycrest Centre for Geriatric Care. www. ccsmh. ca

Composition de l’équipe 36 �Deux infirmières: Sylvie Rey Manon Trucotte �Encadrement clinique: Philippe Voyer �Encadrement administratif: Lucille Juneau

Principes de fonctionnement de l’équipe 37 �La mentor travaille avec le médecin traitant. �La mentor travaille avec les équipes soignantes et les ressources sur place. �L’approche doit reposer sur des données probantes. �La mentor doit tester ses interventions avant de les enseigner à l’équipe. �Pour l’équipe de mentorat, il est aussi important de résoudre le problème de comportement que d’augmenter les compétences de l’équipe soignante. Il y a deux objectifs d’apprentissage élaborés lors de chaque intervention.

Les étapes 38 Collecte des données 1. Situation problématique et situation souhaitable � Dossier � Équipe soignante � Équipe interdisciplinaire � Médecin � Famille � Examen de l’environnement � Examen des ratios en place 2. Rencontre avec la personne présentant des SCPD

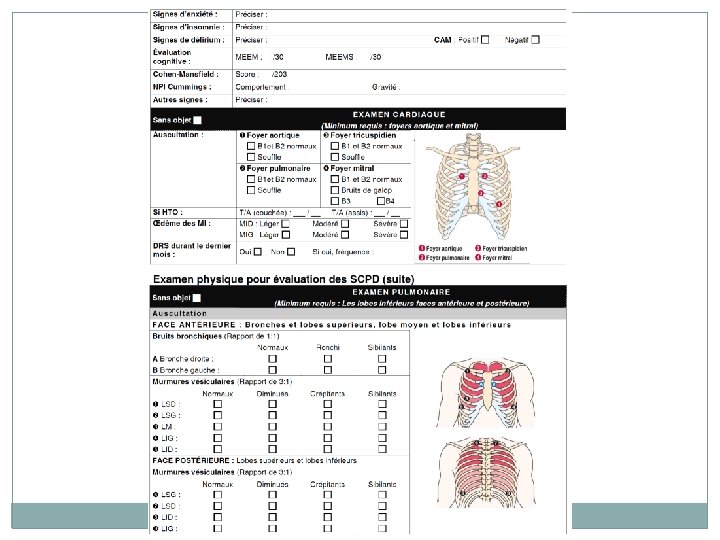
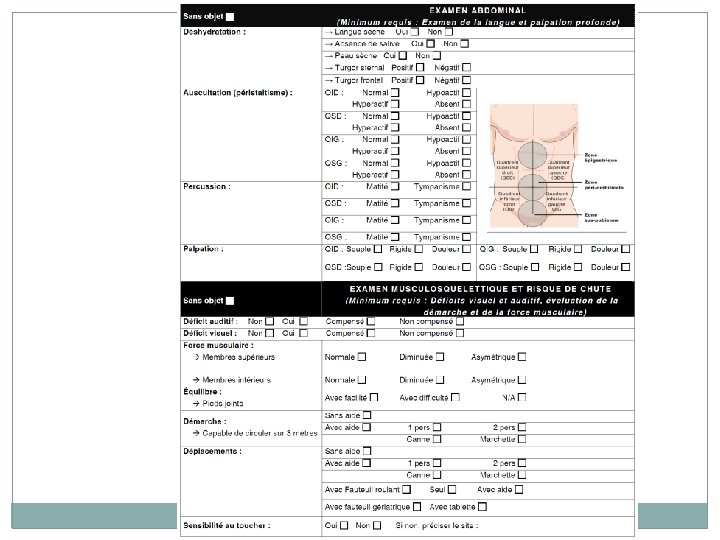
Étapes 39 3. Évaluation Description des SCPD � Échelles de mesure Histoire biographique Examen clinique standardisé 4. Plan d’intervention o Discussion avec le médecin concernant le plan d’intervention et les médicaments. 5. Évaluation des interventions après 4 semaines

Nos outils 40 QUELQUES EXEMPLES

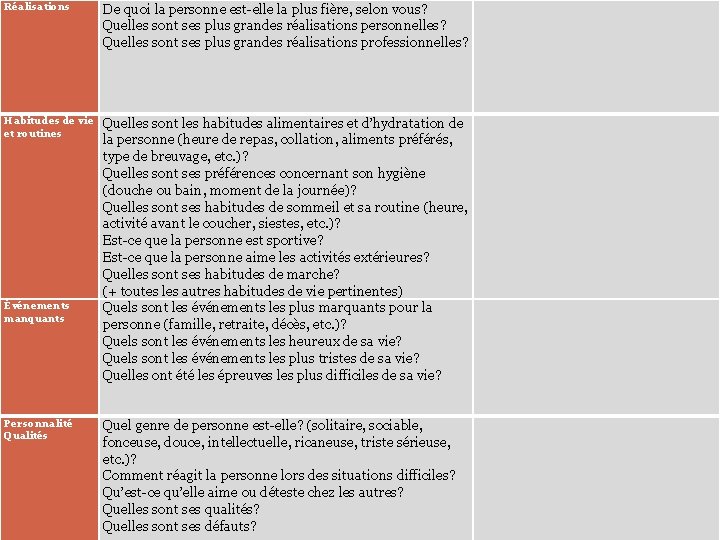
Catégories Exemples de questions types Famille A-t-elle des enfants? Combien de frères et de sœurs a-t-elle? Quel type de relation la personne entretien-t-elle avec sa famille? 41 Est-ce qu’il y a présence de conflits familiaux? Est-ce qu’il y a des personnes significatives à l’extérieur des membres de la famille? Est-ce que la personne reçoit de la visite (fréquence, durée, qui la visite la plus souvent)? Provenance Dans quelle ville la personne est-elle née? Dans quelle ville la personne a-t-elle habité la majeure partie de sa vie? Quel était le type de résidence de la personne (maison, logement)? Est-ce que la personne aimait particulièrement un lieu? Travail Quel était l’occupation de la personne? Quel est le niveau de scolarité de la personne? Quelle école a-t-elle fréquentée? Est-ce que la personne s’est impliquée dans des activités de bénévolat? Passions Qu’est-ce qui stimule la personne? Quelles sont ses passions? Quelles étaient les activités dans lesquelles elle investissait le plus de temps? Quelles étaient ses divertissements et ses occupations à la retraite? Informations recueillies

Réalisations De quoi la personne est-elle la plus fière, selon vous? Quelles sont ses plus grandes réalisations personnelles? Quelles sont ses plus grandes réalisations professionnelles? 42 Habitudes de vie et routines Événements manquants Personnalité Qualités Quelles sont les habitudes alimentaires et d’hydratation de la personne (heure de repas, collation, aliments préférés, type de breuvage, etc. )? Quelles sont ses préférences concernant son hygiène (douche ou bain, moment de la journée)? Quelles sont ses habitudes de sommeil et sa routine (heure, activité avant le coucher, siestes, etc. )? Est-ce que la personne est sportive? Est-ce que la personne aime les activités extérieures? Quelles sont ses habitudes de marche? (+ toutes les autres habitudes de vie pertinentes) Quels sont les événements les plus marquants pour la personne (famille, retraite, décès, etc. )? Quels sont les événements les heureux de sa vie? Quels sont les événements les plus tristes de sa vie? Quelles ont été les épreuves les plus difficiles de sa vie? Quel genre de personne est-elle? (solitaire, sociable, fonceuse, douce, intellectuelle, ricaneuse, triste sérieuse, etc. )? Comment réagit la personne lors des situations difficiles? Qu’est-ce qu’elle aime ou déteste chez les autres? Quelles sont ses qualités? Quelles sont ses défauts?

43

44

45

46

47

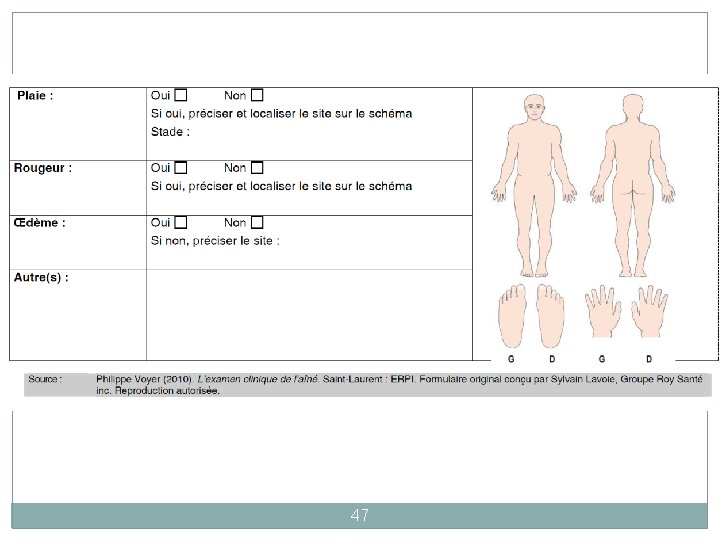
Exemple d’un plan d’intervention 48

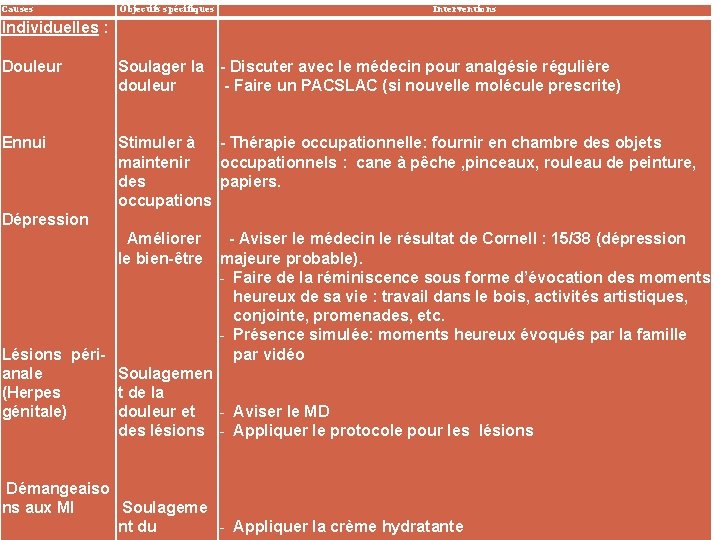
Causes Objectifs spécifiques Interventions Individuelles : Douleur Soulager la - Discuter avec le médecin pour analgésie régulière douleur - Faire un PACSLAC (si nouvelle molécule prescrite) Ennui Stimuler à - Thérapie occupationnelle: fournir en chambre des objets maintenir occupationnels : cane à pêche , pinceaux, rouleau de peinture, des papiers. occupations Dépression Améliorer le bien-être - Aviser le médecin le résultat de Cornell : 15/38 (dépression majeure probable). - Faire de la réminiscence sous forme d’évocation des moments heureux de sa vie : travail dans le bois, activités artistiques, conjointe, promenades, etc. - Présence simulée: moments heureux évoqués par la famille par vidéo Lésions périanale Soulagemen (Herpes t de la génitale) douleur et - Aviser le MD des lésions - Appliquer le protocole pour les lésions Démangeaiso ns aux MI Soulageme 49 nt du - Appliquer la crème hydratante

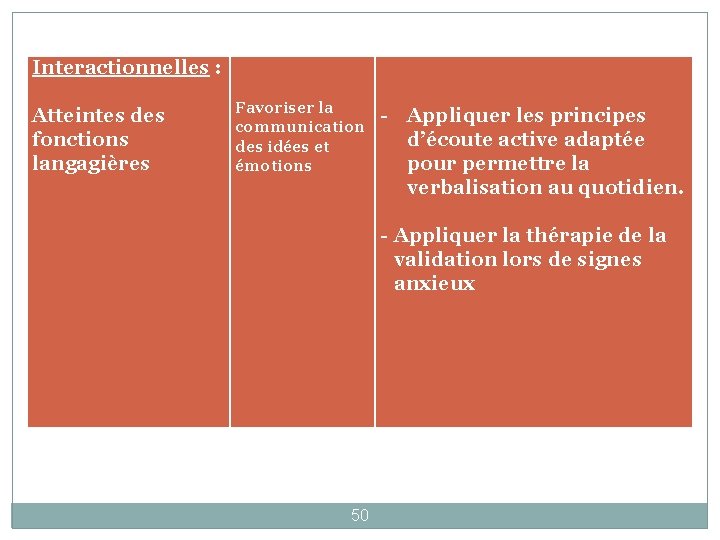
Interactionnelles : Atteintes des fonctions langagières Favoriser la communication des idées et émotions - Appliquer les principes d’écoute active adaptée pour permettre la verbalisation au quotidien. - Appliquer la thérapie de la validation lors de signes anxieux 50

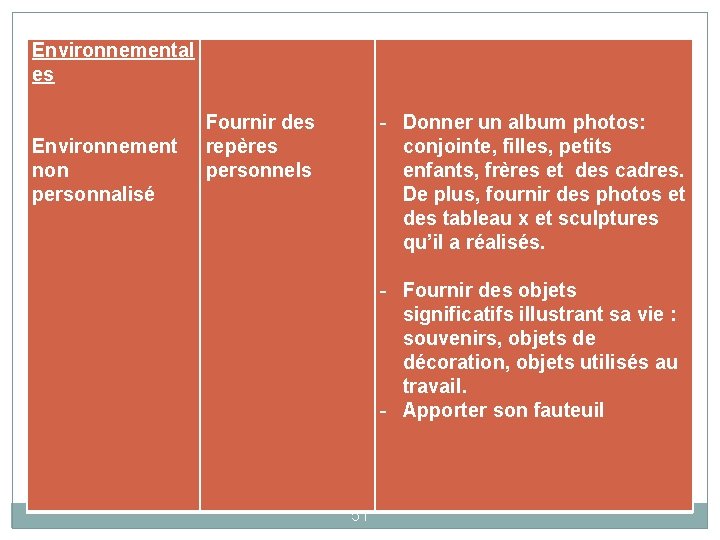
Environnemental es Environnement non personnalisé - Donner un album photos: conjointe, filles, petits enfants, frères et des cadres. De plus, fournir des photos et des tableau x et sculptures qu’il a réalisés. Fournir des repères personnels - Fournir des objets significatifs illustrant sa vie : souvenirs, objets de décoration, objets utilisés au travail. - Apporter son fauteuil 51

Nos résultats 52

Tableau sur les critères de qualité d’une intervention auprès de la personne âgée 53 Critères de qualité Satisfaction du critère Examen de l’approche global des soignants. 100% Examen de l’environnement de l’aîné. 100% Évaluation : histoire biographique. 100% Évaluation : description des SCPD. 100% Évaluation : identification des causes à l’aide d’un examen clinique. 100% Mise à l’essai des interventions. 100% Plan d’interventions qui visent les facteurs individuels, environnementaux et interactionnels. Réévaluation des SCPC après 4 semaines d’implantation du plan de traitement. 100%

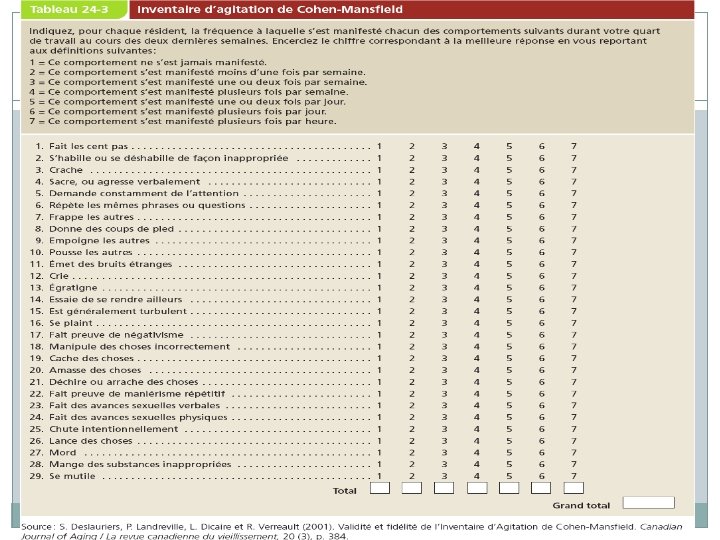
Efficacité sur les SCPD 54 �L’efficacité est déterminée en utilisant les échelles de mesure suivantes: Inventaire d’agitation de Cohen-Mansfield � Réduction moyenne de la fréquence des SCPD : 52% Inventaire neuropsychiatrique � Réduction moyenne de la gravité des SCPD: 70%

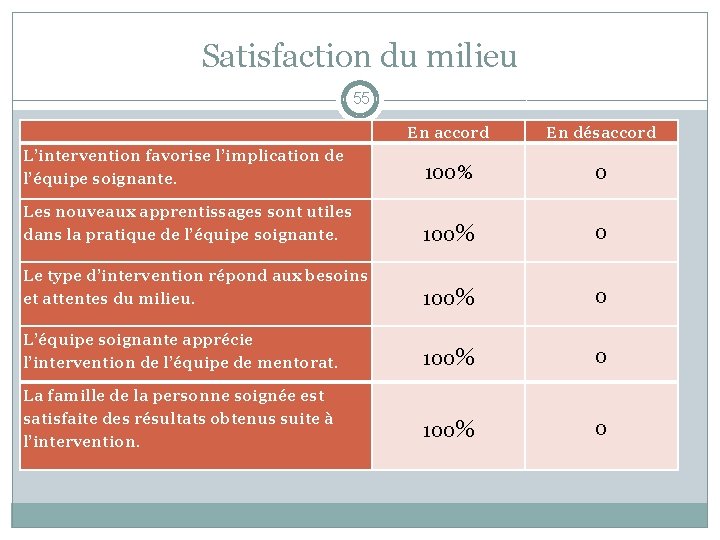
Satisfaction du milieu 55 En accord En désaccord L’intervention favorise l’implication de l’équipe soignante. 100% 0 Les nouveaux apprentissages sont utiles dans la pratique de l’équipe soignante. 100% 0 Le type d’intervention répond aux besoins et attentes du milieu. 100% 0 L’équipe soignante apprécie l’intervention de l’équipe de mentorat. 100% 0 La famille de la personne soignée est satisfaite des résultats obtenus suite à l’intervention.

Nos résultats qualitatifs 56 �Éviter des hospitalisations. �Favoriser des congé de l’hôpital. �Retirer des agents de sécurité et des services privés. �Etc.

Les services de 3 e ligne 57 L'EXEMPLE DE L'ÉQUIPE SPÉCIALISÉE SCPD DE L'IUGM/RUIS UDM

58 LES SERVICES DE 3 E LIGNE L'EXEMPLE DE L'ÉQUIPE SCPD DE L'IUGM/RUIS UDM

Équipe SCPD IUGM 59 � Abdul-Hadi, Nayfé, Pharmacienne � Boisvert, Linda, Conseillère en milieu de vie � BRUNEAU, Marie-Andrée, Gérontopsychiatre � Caza, Nicole, Chercheur � Clerc, Doris, Gérontopsychiatre � Descôteaux, Lucie, Récréologue � Fournier, Christine, Infirmière chef � Lagrange, Céline, Infirmière chef � Lajeunesse, Yvette, Omnipraticienne � Ménard, Caroline, Psychologue � Villalpando, Juan Manuel, Gériatre � Equipe CAPS: PAB, inf. aux, inf chef, médecin, gérontopsychiatres, psychologue

Les services de 3 e ligne L'équipe SCPD de l'IUGM/RUIS UDM 60 � 1. Appuyer les équipes SCPD ambulatoires locales pour les cas très complexes Projet d’implantation Alzheimer du MSSS: partenariat de la clinique de cognition et l’équipe SCPD de l’IUGM avec le CSSS Jeanne-Mance et le CSSS St-Laurent. � 2. Offrir des activités de formation continue aux équipes SCPD ambulatoires locales Formation, coaching et évaluation et co-suivi pour les cas complexes.

L'équipe SCPD de l'IUGM/RUIS UDM 61 � 3. Aider les agences régionales à assurer la couverture des services professionnels des équipes SCPD locales et régionales, y inclus la mise en place de la télésanté. 3 projets de télépsychogériatrie/SCPD • CSSS St-Jérôme • CSSS Lanaudière nord • CSSS Lanaudière sud

Fonctionnement du projet télépsychogériatrie 62 1. 2. 3. 4. 5. 6. 7. Rencontres inter-équipes. Visite des milieux. Entente de services. Formation de l’équipe partenaire. Des activités de téléconsultation. Des séances de téléformation selon les sujets abordés. Des outils pour faciliter les communications.

L’expérience en télépsychogériatrie 63 � Un projet de 6 mois avec le CSSS de St-Jérôme: o o o Validation de la pertinence de notre offre de services Une autonomisation exponentielle de l’équipe locale Structuration de l’équipe locale Impacts très positifs sur les comportements des patients Évolution de l’équipe de 1 e ligne vers des compétences de 2 e ligne et équipe IUGM reste en référence de 3 e ligne.

L'équipe SCPD de l'IUGM/RUIS UDM 64 � 4. Participer à l’évaluation des technologies et des modes d’intervention dans le domaine des SCPD. o o Des outils de collecte de données. Une demande de subvention en cours : La détresse psychologique et comportementale dans la démence: projet de téléconsultation de l’IUGM en partenariat avec les régions intermédiaires en vue d’améliorer l’accessibilité aux soins gérontopsychiatriques au Québec.

L'équipe SCPD de l'IUGM/RUIS UDM 65 � 5. Assumer le leadership du développement de la recherche: Réminiscence et histoire de vie chez les personnes atteintes de démence vivant en institution. L’effet sur la plasticité cérébrale d’un inhibiteur sélectif de la recapture de la sérotonine (ISRS) chez des sujets souffrant d’un trouble cognitif léger. Factors Associated with Prevalence and Incidence of Behavioral and Psychological Symptoms of Dementia (BPSD) in Long-Term Care Setting: Towards Developing of an Early Warning System (pilot-project). Évaluation d’un programme d’intervention multifactorielle et interdisciplinaire pour traiter la peur de chuter chez les personnes âgées admises à l’hôpital de jour: une étude de faisabilité.

L'équipe SCPD de l'IUGM/RUIS UDM 66 � 5. (suite) Assumer le leadership du développement de la recherche: Suivi des bonnes pratiques de prescription d'antipsychotiques chez la personne âgée en soins de longue durée à l'Institut Universitaire de Gériatrie de Montréal. Symptômes psychiatriques dans «Predicting cognitive decline in Parkinson's disease: a multidisciplinary approach» . Évaluation de l’effet d’une intervention multi-sensorielle standardisée sur 2 marqueurs psychophysiologiques de l’état de stress de patients atteints de troubles cognitifs modérés lors du pic d’agitation : le cas de l’activité électrodermale et du cortisol salivaire. Projet CIMA-Q et CIHR: équipe SCPD

L'équipe SCPD de l'IUGM/RUIS UDM 67 � 6. Élaborer des guides de pratique, des outils d’intervention, un site Web avec portail pour les cliniciens AINÉES: Guide des bonnes pratiques sur les soins aux personnes âgées en milieu hospitalier; fiches gestion de l’agitation et délirium: http: //publications. msss. gouv. qc. ca/acrobat/f/documentati on/2010/10 -830 -12. pdf Les syndromes psychiatriques et comportementaux de la démence, dans Guide médical en soins de longue durée, 2011 http: //www. aidant. ca/aidant-au-quotidien Questionnaire d’évaluation et Plan d’intervention SCPD Recueils d’échelles d’évaluation des symptômes SCPD

L'équipe SCPD de l'IUGM/RUIS UDM 68 6. Élaborer des guides de pratique, des outils d’intervention, un site Web avec portail pour les cliniciens � Équipes SCPD (Symptômes comportementaux et psychologiques de la démence). Groupe de travail ministériel. Équipe ministérielle stratégique de mise en oeuvre et de suivi, MSSS du Québec. Version finale du 2 mars 2012. � Groupe de travail du MSSS sur la révision de l’offre de service en CHSLD, Volet : pratiques cliniques; Clientèle atteinte de déficits cognitifs: prévention et gestion des troubles de comportement

Conclusions Recommandations 69 SELON LE PLAN ALZHEIMER LE GROUPE DE TRAVAIL DU MSSS SUR LA RÉVISION DE L’OFFRE DE SERVICE EN CHSLD, VOLET : PRATIQUES CLINIQUES; CLIENTÈLE ATTEINTE DE DÉFICITS COGNITIFS: PRÉVENTION ET GESTION DES TROUBLES DE COMPORTEMENT

Action prioritaire-tous milieux cliniques 70 �Plan Alzheimer Action prioritaire 2 - Assurer l’accessibilité à des services personnalisés et coordonnés d’évaluation et de traitement pour les personnes atteintes et les proches aidants. � La mise en place d’une organisation de services fondée sur le modèle de gestion des maladies chroniques et sur le modèle de pratique collaborative est au coeur du plan Alzheimer: Il s’agit de mettre progressivement en place, d’abord dans les groupes de médecine de famille (GMF) et les cliniques réseaux (CR), un partenariat médecin-infirmière avec la personne atteinte et ses proches. Ce cadre, au sein duquel l’infirmière responsable de la continuité des services aux patients joue le rôle d’ « infirmière pivot Alzheimer » , permettra de détecter, diagnostiquer et traiter la maladie.

Action prioritaire-tous milieux cliniques 71 �Plan Alzheimer: Action prioritaire 2 � Assurer l’accessibilité à des services personnalisés et coordonnés d’évaluation et de traitement pour les personnes atteintes et les proches aidants 2. Nous recommandons de mettre en place des ressources particulières et spécialisées afin d’offrir au partenariat médecin-infirmière avec la personne atteinte et ses proches un accès rapide, facile et flexible à une gamme variée de ressources particulières et spécialisées. • 2. 3 Des équipes pour les symptômes comportementaux et psychologiques de la maladie (SCPD)

Action prioritaire-tous milieux cliniques 72 �Tel que recommandé au sein du Plan Alzheimer (MSSS, 2009), prioriser la disponibilité et l’accès rapide à des services-conseils et l’expertise nécessaire (équipes SCPD de 2ème et 3ème ligne) afin que les équipes cliniques soient en mesure de répondre aux besoins évolutifs des personnes atteintes de déficits cognitifs et présentant des SCPD. Il faut ainsi s’assurer de budgets et ressources suffisantes pour que ces équipes SCPD puissent jouer leur rôle de façon optimale.

Action prioritaire-tous milieux cliniques 73 �Offrir à l’ensemble du personnel des milieux cliniques : Une formation de base sur les principes de la communication avec les personnes atteintes de déficits cognitifs. À l’instar du Plan Alzheimer (MSSS, 2009), l’implantation élargie de la formation AGIR est recommandée. Une formation sur l’évaluation et la gestion optimale des SCPD.

Action prioritaire-tous milieux cliniques 74 �Offrir aux médecins, infirmières et personnel clinique travaillant en SLD une formation spécifique sur les approches pharmacologiques auprès de la clientèle atteinte de déficits cognitifs.

Action prioritaire-tous les milieux cliniques 75 �Mettre en place un outil de suivi de la prescription des neuroleptiques pour les clientèles avec troubles cognitifs, en regard des risques associés avec cette prescription, afin d’aider les cliniciens à réviser l’indication périodiquement et effectuer le suivi des complications potentielles associées de façon systématique. Cet outil devrait être développé par des experts mandatés par le MSSS et distribué à tous les milieux cliniques.

Action prioritaire-Tous milieux cliniques 76 �Avant toute intervention, il faut identifier les causes des SCPD afin d’intervenir directement sur celles-ci et diminuer l’intensité et la fréquence des SCPD. A cet effet, des algorithmes d’évaluation des SCPD devraient être produits par des experts mandatés par le MSSS et distribués aux milieux cliniques

Action prioritaire-tous milieux cliniques 77 �En présence de SCPD, il faut dans un premier temps considérer les approches non pharmacologiques avant d’envisager les approches pharmacologiques à moins qu’il y ait présence d’une détresse psychologique sévère ou que les SCPD présente un danger immédiat pour le résident ou son entourage. Les approches pharmacologiques devraient se faire en combinaison avec les approches nonpharmacologiques.

Action prioritaire-tous milieux cliniques 78 � Tout en mettant l’emphase sur l’importance du contact humain, il faut assurer dans les milieux cliniques puissent offrir des interventions non-pharmacologiques telles que des activités physiques adaptées de même que d’interactions sociales et de loisirs structurées. Il serait important que les milieux aient à leur disposition un budget discrétionnaire afin de mettre en place des interventions non-pharmacologiques qui répondent aux besoins variés des patients présentant des SCPD. L’absence de ressources humaines et financières pour des interventions non-pharmacologiques favorise l’utilisation de contentions chimiques et physiques, ce qui va à l’encontre des recommandations internationales de gestion des SCPD de même que des principes humanistes.

Action prioritaire-Tous milieux cliniques 79 �Mettre en place des groupes de soutien et de formation pour les familles et les proches afin notamment de développer leurs connaissances et compétences par rapport aux troubles cognitifs et SCPD, de diminuer leur fardeau et d’encourager leur participation à la vie des milieux de SLD.

Action prioritaire-SLD 80 �Afin de soutenir l’orientation ministérielle prônant le concept Milieu de vie, mettre en œuvre des moyens favorisant l’implantation de l’approche humaniste centrée sur la personne dans les milieux de SLD. L’un de ces moyens étant la formation du personnel.

Action prioritaire-SLD 81 �En conformité avec les recommandations de la Corporation d’hébergement du Québec, favoriser l’aménagement de milieux de vie sécuritaires, personnalisés, empreints d’une atmosphère familiale, organisés en fonction de petits regroupements sous forme d’îlots d’environ 10 à 15 lits. L’environnement devrait offrir un niveau de stimulation adapté à la clientèle. La possibilité d’un accès extérieur sécurisé est aussi très importante.

Action prioritaire-SLD 82 �Privilégier une approche de regroupement de clientèles qui soit reconnue par les Agences Régionales de Santé et Services Sociaux et procéder à la réorganisation des milieux de SLD en ce sens. Les clientèles regroupées pouvant êtres : a) clientèle atteinte de déficits cognitifs avec SCPD; b) clientèle atteinte de déficits cognitifs sans SCPD; c) clientèle avec problèmes de santé mentale; d) clientèle avec déficits intellectuels; e) clientèle présentant des besoins physiques lourds sans troubles cognitifs; et f) clientèle jeune

Action prioritaire-SLD 83 �Le regroupement des clientèles permettra la révision des ratios et de la composition du personnel et d’adapter l’organisation des soins et des services en fonction des besoins spécifiques de chacun des regroupements. Il faut s’assurer que les outils utilisés pour le calcul des heures soins en fonction des besoins des résidents atteints de déficits cognitifs tiennent compte de la présence de troubles de comportements qui nécessitent de plus nombreuses interventions, une surveillance accrue et par conséquent un ratio de personnel rehaussé.

Action prioritaire SLD 84 �Le mécanisme d’orientation des clientèles vers les différents milieux devrait être révisé, afin de développer des critères d’admission et d’exclusion spécifiques à chaque regroupement. Ceci éviterait les multiples déplacements d’un milieu d’hébergement à l’autre de clientèles vulnérables, sachant que chaque déplacement est cause d’une augmentation de morbidité et mortalité. Ces critères devraient être développés en collaboration avec les cliniciens.

Action prioritaire-SLD 85 �Outre la révision des ratios, il faut s’assurer de la réorganisation du travail à l’intérieur des regroupements de clientèles via une clarification des rôles de chacun. Ceci afin de permettre à l’infirmière d’œuvrer dans son champs de pratique et ainsi exercer son leadership au sein des unités de soins, de souligner l’importance de l’expertise de chacun et de favoriser le travail interdisciplinaire, toujours dans l’optique d’optimiser la qualité des soins.

Merci de votre participation! 86