LES COMPLICATIONS Complications aigues Complications chroniques I LES































- Slides: 34

LES COMPLICATIONS Complications aigues Complications chroniques

I. LES COMPLICATIONS AIGUES L’hyperglycémie L’acido-cétose Le coma hyperosmolaire L’ hypoglycémie

1. 1. L’hyperglycémie Définition : Glycémie 2, 5 g/l Chercher la cause sans gravité : écarts alimentaires, TTT insuffisant ? avec signes de gravité : maladie intercurrentes. . ? Recher l’acétone (sang et/ou urines) Objectifs : Évaluer l’importance du déséquilibre de diabète Éviter l’acido- cétose (DT 1) Sélectionner les patients à risque

Situations à risque pathologies variées = infections, IDM, pancréatite aigûe …… stress TTT par corticoîdes, ß mimétiques (IV, SC) Découverte de diabète Grossesse c/o la DT 1, surtout si utilisation de ß mimétiques (MAP) utilisateurs de pompes à insuline en sous cutanée ( réserve d’insuline < 1 heure) circonstances exceptionnelles = oubli d’une injection d’insuline, écarts alimentaires…. .

INTERPRETATION DE L’ACETONEMIE A corréler avec l’anamnèse, l’examen clinique, la biologie classique. Cétonémie < à 0, 6 mmol/l 0, 6 < < 1, 5 mmol/l 1, 5 < < 3 mmol/l conseils NORMAL Surveillance glycémique et TTT habituel Contrôler la glycémie et la cétonémie 2 à 4 H après CETOSE Risque de développer une acidocétose AVIS MEDICAL > 3 mmol/l URGENCE HOSPITALISATION PS Cétose + avec certains toxiques, alcool pris à jeun (acidose alcoolique), l’intoxication salicylée, le jeun. .

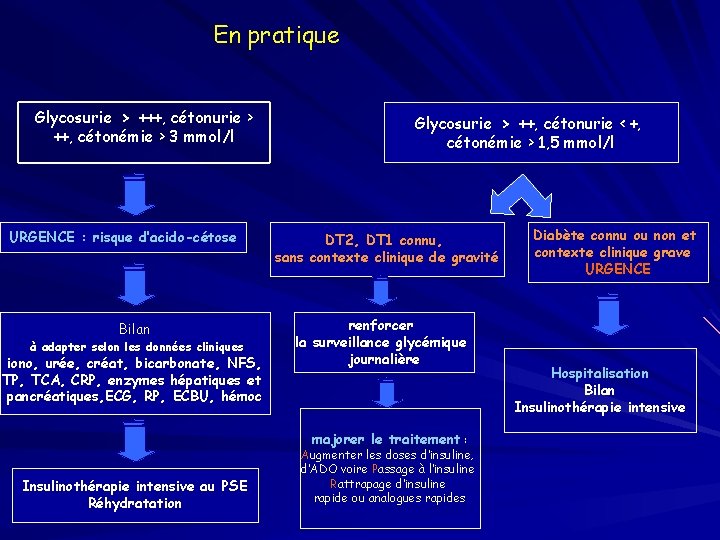
En pratique Glycosurie > +++, cétonurie > ++, cétonémie > 3 mmol/l URGENCE : risque d’acido-cétose Bilan à adapter selon les données cliniques iono, urée, créat, bicarbonate, NFS, TP, TCA, CRP, enzymes hépatiques et pancréatiques, ECG, RP, ECBU, hémoc Insulinothérapie intensive au PSE Réhydratation Glycosurie > ++, cétonurie < +, cétonémie > 1, 5 mmol/l DT 2, DT 1 connu, sans contexte clinique de gravité renforcer la surveillance glycémique journalière majorer le traitement : Augmenter les doses d’insuline, d’ADO voire Passage à l’insuline Rattrapage d’insuline rapide ou analogues rapides Diabète connu ou non et contexte clinique grave URGENCE Hospitalisation Bilan Insulinothérapie intensive

INSULINOTHERAPIE INTENSIVE (1/2) Au PSE : cf protocole indication formelles acido-cétose, coma hyperosmolaire hyperglycémies majeures difficiles à gérer par des injections en SC > 2 injections d’insuline / j insuline = Lantus / levemir + analogues rapides avant chaque repas, ou mélanges fixes avant chaque repas doses de la basale Bolus > 0, 5 U/kg, > 6 ui/ repas insuline à la pompe sous cutanée réservée au service de diabéto indications hyperglycémies majeures sans acétone difficiles à gérer par des injections en SC calcul de doses d’insuline

INSULINOTHERAPIE INTENSIVE (2/2) Correction avec (de l’insuline rapide en sous cutané (actrapid, insuman rapid)) ou mieux un analogue rapide (humalog, novorapid) 1 U d’insuline fait baisser la glycémie d’environ 0, 3 à 0, 4 g/l algorithmes en fonction de la cétonurie si cétonurie +++ 4 U 6 U 8 U algorithmes en fonction de la cétonémie > 1, 5 mmol/l 6 U

1. 2. L’acidocétose traduit une insulinopénie responsable de la non utilisation des glucides comme substrat énergétique remplacés par le catabolisme protéique et lipidique avec production de corps cétoniques. Circonstances - terrain : DT 1 connu ou le révélant (30 %) - facteurs déclenchants : arrêt insuline volontaire / défaillance technique infections, trauma, IDM… corticothérapie, ß 2 mimétiques (MAP, asthme)

Manifestations cliniques SPPD, asthénie, déshydratation troubles dig avec nausées, vomissements, douleurs abdo voire tableau pseudochirurgical dyspnée de kussmaul odeur pomme reinette Biologie hyperglycémie > 3 g/l acidose p. H < 7, 20 et RA < 12 mmol/l glycosurie massive ++++ et cétonurie > ++ cétonémie > 1, 5 mmol/l (lecteur optium xceed) Na et K variables

Recher l’étiologie ECG, Rx pulm, hémoc, ECBU, BH. . . URGENCE THERAPEUTIQUE TTT - réhydratation : sérum physio puis G 5 / G 10 + Nacl et Kcl selon bilan débit = 1 l / H pdt 2 H puis 0, 5 l / 4 H selon bilan - insulinothérapie au PSE : 0. 1 U/Kg/H + bolus initial 0. 1 U/Kg - TTT facteur déclenchant surveillance FC, TA, t°, diurèse dextro et cétonémie / 2 H (labstix à chaque diurèse ou dextro) iono (risque d’hypo. K ++)

prévention de l’acido-cétose ++++ - connaître les circonstances favorisantes - ne jamais arrêter son insuline - recher la cétonémie / cétonurie si dextro > à 2, 50 g/l si glycosurie et acétonurie ++ / cétonémie > 1, 5 mmol/l ---> rajout d’insuline ultrarapide 1 ui ---> contrôle dextro et cétonémie 2 H après et si persistance, renouveler l’insuline ultrarapide appeler votre médecin ---> ne pas interrompre ses apports alimentaires en particulier glucidiques P. S. cétonurie sans glycosurie = cétonurie de jeune

1. 3. Le coma hyperosmolaire peu fréquent mais grave physiopathologie hyperglycémie massive déshydratation majeure par diurèse osmotique peu ou mal compensée chez les personnes âgées circonstances - terrain : DT 2 +/- connu, TTT et surveillé c/o personnes âgées - facteurs favorisants : infection, ITV, AVC, TTT (diurétiques, corticoïdes. . ), canicule

clinique SPPD déshydratation +++ (perte estimée de 10 l) troubles de la conscience ---> coma biologie hyperglycémie > 6 g/l hyperosmolarité > 320 m. Osm / l glycosurie massive ++++ cétonémie < 1, 5 mmol/l / cétonurie < ++ Na, urée, créatinine

TTT - réhydratation : 6 à 8 l sur les 12 premières heures, adaptation selon la tolérance hémodynamique (sujets âgées, Icard) serum physio puis G 5% apport K - Insulinothérapie : ramener progressivement la glycémie à la normale, objectif = 2 g/l 0. 1 U/Kg/H au PSE - TTT étiologique - surveillance : FC, TA, diurèse, dextro, iono Evolution mortalité 30 à 50 % (terrain, cpk de décubitus, réhydratation trop rapide avec OAP, oédème cérébral)

1. 4. L’hypoglycémie Glycémie 0, 60 g/l Médicaments responsables : CAT : insuline sulfamides hypoglycémiants glinides resucrage peros ≥ 15 g de glucide (3 sucres, 1 verre de jus de fruit. . ) si coma ou resucrage po impossible IV ≥ 2 amp de 20 ml de G 30% Glucagen (si TTT par insuline, inefficace si ADO) Recontrôler la glycémie 1/2 H après risque de récidive des hypoglycémies sous sulfamides

Signes d’hypoglycémie Signes adrénergiques : asthénie brutale / fringale brutale / sueurs / pâleur /tremblement des mains Signes neuroglucopéniques : vue trouble/ céphalée / changement de comportement / obnubilation / performance sportive si pas de resucrage coma / convulsions / $ déficitaire Chaque diabétique a ses symptômes Rôle de l’entourage : détection et resucrage Toujours avoir du “sucre” sur soi Piège : voire absence des symptômes risque de coma si hypo fréquente si neuropathie végétative si TTT β bloquants

Si hypoglycémie sévère sous ADO Sous insuline Hospitalisation à discuter selon contexte Perfusion avec du G 10% 2 l/j pendant > 24 H NE JAMAIS ARRETER L’INSULINE Arrêt des sulfamides, glinides si DT 1 Diminuer les doses d’insuline Perfuser avec du G 10% ASG +++

Recher la cause apport glucidique insuffisant activité physique non anticipée ou mal compensée (TTT ou/et alimentation) (risque d’hypo pendant, après l’AP, nuit ++) TTT (insuline, ADO) trop fort Erreur de posologie de TTT (insuline, ADO) Interaction médicamenteuse potentialisant l’action des sulfamides = AINS, antifongiques. . Irénale, Ihépatique surdosage TTT (insuline, ADO) Ingestion d’alcool à jeun Lipodystrophies

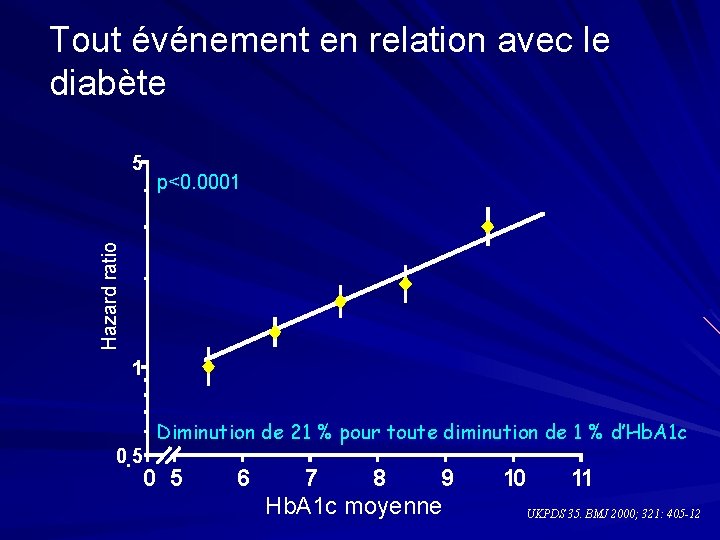
II. LES COMPLICATIONS CHRONIQUES Microangiopathiques = spécifiques du diabète secondaire à l’hyperglycémie chronique et fct de 3 facteurs , ancienneté du diabète, qualité de l’équilibre glycémique et une susceptibilité individuelle. Un bon équilibre glycémique permet de les réduire de 40 à 75% Rétinopathie Neuropathie Néphropathie Macroangiopathiques = non spécifiques du diabète due à l’athérosclérose. sa prévention passe par la corrections des FRCV, tabac, HTA et dyslipidémie Atteinte cardio – vasculaire insuffisance coronarienne artériopathie des MI et des TSA (AVC)

Tout événement en relation avec le diabète p<0. 0001 Hazard ratio 5 1 Diminution de 21 % pour toute diminution de 1 % d’Hb. A 1 c 0. 5 0 5 6 7 8 9 Hb. A 1 c moyenne 10 11 UKPDS 35. BMJ 2000; 321: 405 -12

1) Néphropathie c/o 1/3 des diabétiques pas d’ du risque si p de développement après 25 ans de diabète quasiment toujours associée à une rétinopathie c/o le DT 1 et ds 50 % c/o le DT 2 Bilan microalbuminurie des 24 H protéinurie des 24 H créatinémie, calcul de la clairance de la créatinine µalb > 30 mg/j ou 20 mg/l protéinurie < 300 m/j Double signification : néphropathie diabétique débutante incipiens / / insuffisance rénale modérée terminale marqueur d’une glomérulopathie vasculaire non spécifique (DT 2, obése, HTA, dyslipidémie) risque cardiovasculaire Equilibre glycémique parfait ++++ Equilibre TA ++++ 130 / 80 mm. Hg (IEC, ARA 2)

2) Rétinopathie 1ère cause de cécité avant 50 ans ds les pays industrialisés complication la + spécifique du diabète > 40 % si ancienneté du diabète > à 20 ans développement à bas bruit sans manifestation quand AV lésions sévères classification non proliférante minime / modérée / sévère préproliférante minime / modérée / sévère / compliquée maculopathie œdème non cystoîde / cystoîde ischémique Bilan : FO 1 x / an +/- angiographie à la flurorescéine TTT : Equilibre glycémique parfait ++++ en évitant les hypoglycémies (risque d’aggravation) Equilibre TA ++++ 130 / 80 mm. Hg Photocoagulation au laser

3) Neuropathie types - périphérique mono / multinévrite : atteinte du nerf crural, des paires craniennes polynévrite ou polyneuropathie : bilatérale, symétrique, diffuse et distale, touchant les MI , rarement les MS - autonome impuissance, vessie neurologique, gastroparésie, neuropathie autonome cardiaque, hypo. TA orthostatique. . Bilan Ex clinique ++++ ROT / monofilament sensibilité thermoalgique, vibratoire EMG si doute diagnostic TTT : Equilibre glycémique parfait ++++ symptomatique antiépileptique (rivotril, neurontin), antidépresseurs tricycliques

4) L’artériopathie des membres inférieurs 5) Atteint les 2 sexes de façon égale 6) Indicateur de risque CV 7) Caractéristiques 8) lésions distales sous poplitées médiacalcose 9) Symptômes 10) claudication intermittente découverte à l’ex : abolition des pouls 11) Bilan 12) 13) 14) coronariens - clinique : pouls, chaleur cutanée, trophicité - échodoppler des MI avec calcul de l’IPS - artériographie des MI ou angio. IRM - explorations des axes carotidiens et 15) TTT préventif FRCV 16) 17) médical (vasodilateurs) 18) Xical équilibrer le diabète, correction des marche régulièrement antiaggrégants plaquettaires pontage, angioplastie +/- stent

5) L’ischémie coronarienne 6) Principale cause de morbimortalité des diabétiques 7) maladies CV = 60 % des décès 8) DT 2 +++ 9) Clinique : souvent asymptomatique, atypique ou silencieuse 10) Dépistage : 11) ECG 1 x/an 12) EE 13) échographie cardiaque de stress 14) scintigraphie myocardique d’effort au thallium 15) coronarographie 16) TTT 17) médical xical pontage / angioplastis +/- stent 6) Les accidents vasculaires cérébraux 7) 8) AVC ischémiques > AVC hémorragique

7) Le pied diabétique EPIDEMIOLOGIE 1 amputation de jambe dans le monde toutes les 30 secondes Diabète = 1ère cause d’amputation non traumatique > 5% des diabétiques ont un problème de pied La plupart des amputations commence par une ulcération de pied > 50% des patients décèdent 3 à 5 ans après amputation Les amputations et les ulcérations pourraient être évitées grâce à une prise en charge multidisciplinaire associant prévention et soins, chez les sujets à risque

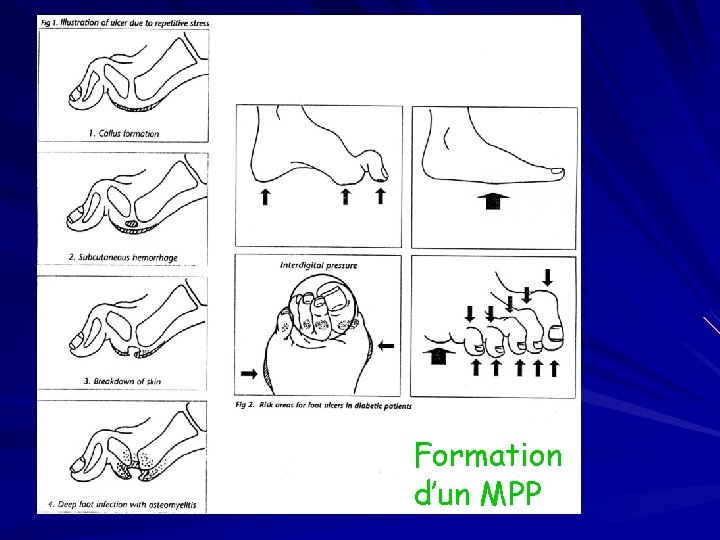
Û Atteinte neurologique et/ou vasculaire neuropathie des MI : suppression de la perception douloureuse Déformations et troubles statiques d’où appuis anormaux « pied de Charcot » Lésions : hyperkératose Ulcération mal perforant plantaire (MPP) Bilan ostéite, arthrite radio prélevement bilan vasculaire (écho doppler, Tc. PO 2)

Formation d’un MPP

Dépistage du risque systématique au moins 1 x/an 4 Questions : ATCD de plaie ( 3 mois) ou d’amputation? Perte de la sensibilité ? l monofilament Artérite ? l l Non perception de 2 pouls au même pied Atcd d’amputation, claudication intermittente Déformations ? l Hallux valgus, griffe, callosités, ongles dystrophiques, pied de Charcot…

En cas de survenue d’une lésion… Consultation « pied diabétique » dans le plus bref délai l pour évaluation et bilan nature de la plaie (neuro. P , artério. P, les 2 ? ) infection ? bilan vasculaire, radio, biolo l pour traitement soins locaux par IDE +/- antibiotiques +/- revascularisation équilibrer parfaitement le diabète

Classification du risque Grade 0 : l neuropathie = artérite =0 Grade 1 : l Neuropathie + artérite = déformations = 0 Grade 2 : l R x 5 -10 R x 10 au moins 2 critères Grade 3 : R x 25 ATCD d’amputation ou de lésion de pied l Exm 1 x/an Exm à chaque cs + éducation Idem grade 1 + soins podologie tous les 2 mois +/- orthèses, chaussures Idem grade 2 + bilan annuel dans structure pied

BILAN DIABETIQUE Examen clinique pieds : pouls / ROT / monofilament / état cutané (plaie, mycose, hyerkératose) Hba 1 C équilibre glycémique sur les 3 derniers mois dosage tous les 3 -4 mois 6% représente une moyenne glycémique de 1, 20 g/l + 1% 0, 30 g/l Recherche d’une néphropathie diabétique dosage 1 x/an Bilan lipidique complet dosage 1 x/an Recherche d’une rétinopathie diabétique dosage 1 x/an Bilan cardio-vasculaire dosage 1 x/an Créatinine + calcul de la clairance selon cockroft µalbuminurie / les urines de la nuit protéinurie des 24 H si protéinurie + au labstix et/ou si µalbuminurie > 30 mg/l Cholestérol, HDL, LDL, Triglycérides consultation ophtalmo pour mesure AV / tonus / FO +/- angiographie ECG bilan coronarien : EE, scinti myocardique, écho cardiaque selon avis cardio bilan vasculaire : écho-doppler des MI, des TAS selon l’ex clinique Consultation diététique

CONSULTATION DIABETOLOGIQUE Impératif Si diabète déséquilibré S’il existe des complications Si primo – découverte de diabète