LCERAS POR PRESIN CONCEPTO Son lesiones que afectan
























































- Slides: 70

ÚLCERAS POR PRESIÓN

CONCEPTO • Son lesiones que afectan a la piel y tejidos blandos subyacentes, por lo general sobre una prominencia ósea, como resultado de una presión o de presión en combinación con cizallamiento.

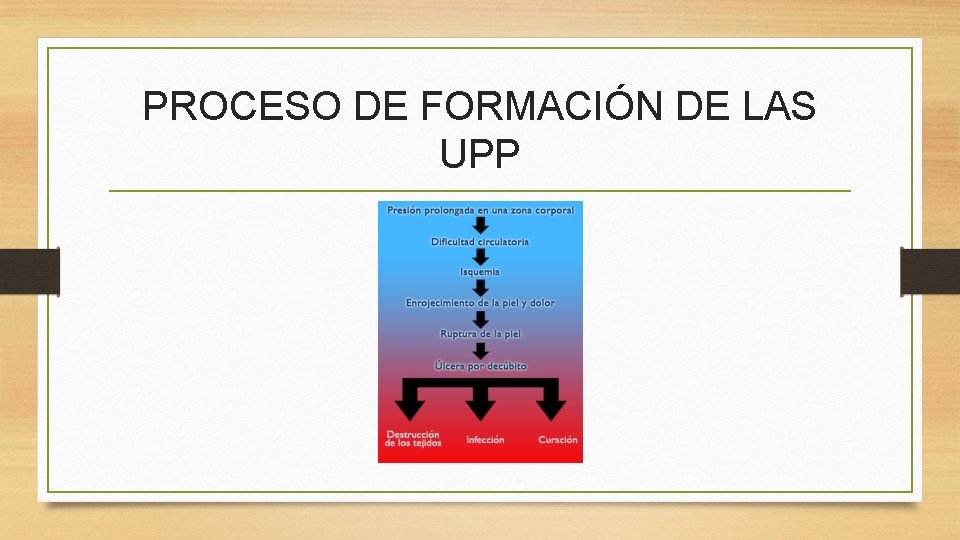
PROCESO DE FORMACIÓN DE LAS UPP - La presión sostenida sobre una zona del cuerpo provoca la disminución del riego sanguíneo en ese punto (isquemia localizada) - La piel se mantiene íntegra pero aparece una zona eritematosa que persiste incluso al eliminar la presión. - La consecuencia inmediata es la hipoxia tisular y sus manifestaciones: escozor, prurito aumento de temperatura en la zona y dolor local.

PROCESO DE FORMACIÓN DE LAS UPP - Si la presión persiste, la falta de riego se acentúa produciéndose anoxia tisular, se deterioran las paredes celulares, lo que conduce a extravasación de plasma y catabolitos apareciendo flictena (lesión de contenido líquido) - La rotura de la flictena origina pérdida de la continuidad de la piel: aparece erosión o abrasión cutánea. - El riesgo de erosión es elevado - La falta de vascularización prolongada produce la necrosis tisular que origina la pérdida de tejido apareciendo una lesión en forma de cráter (escara)

PROCESO DE FORMACIÓN DE LAS UPP - La úlcera será tanto más grave cuanto más profunda sea la lesión, pudiendo afectarse tejido muscular y hueso.

PROCESO DE FORMACIÓN DE LAS UPP

CLASIFICACIÓN DE LAS UPP • SE HACE EN FUNCIÓN DEL GRADO DE AFECTACIÓN DE LA PIEL Y LOS TEJIDOS BLANDOS • SE DIFERENCIAN CUATRO ESTADIOS O FASES EN LA EVOLUCIÓN DE LAS ÚLCERAS POR PRESIÓN

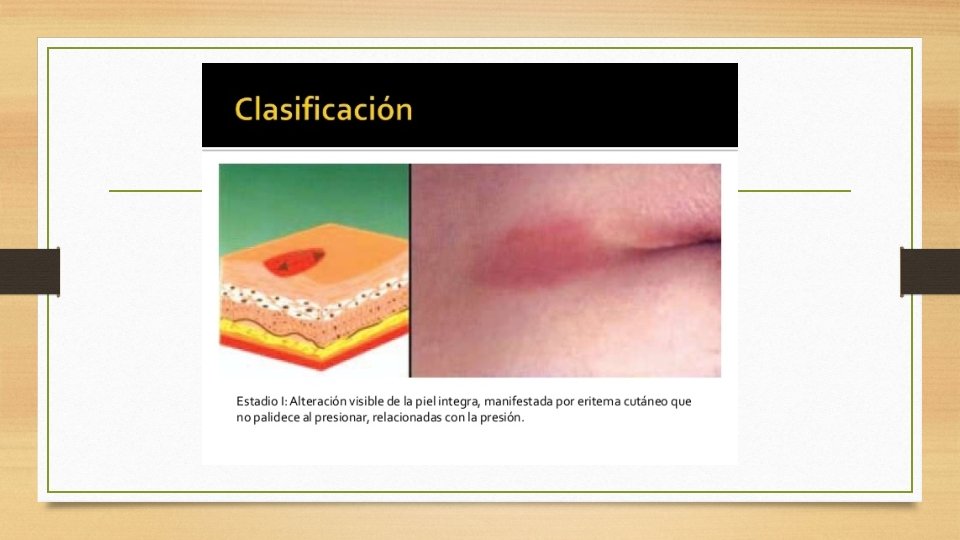
CLASIFICACIÓN DE LAS UPP • ESTADIO I • La piel está intacta, existe una zona eritematosa que no desaparece al eliminar la presión, por ejemplo al cambiar de posición al paciente • Puede aparecer escozor o prurito, calor local, edema localizado e induración • La lesión afecta a la epidermis • No confundir con el eritema blanqueable y que normalmente desaparece en pocos minutos.


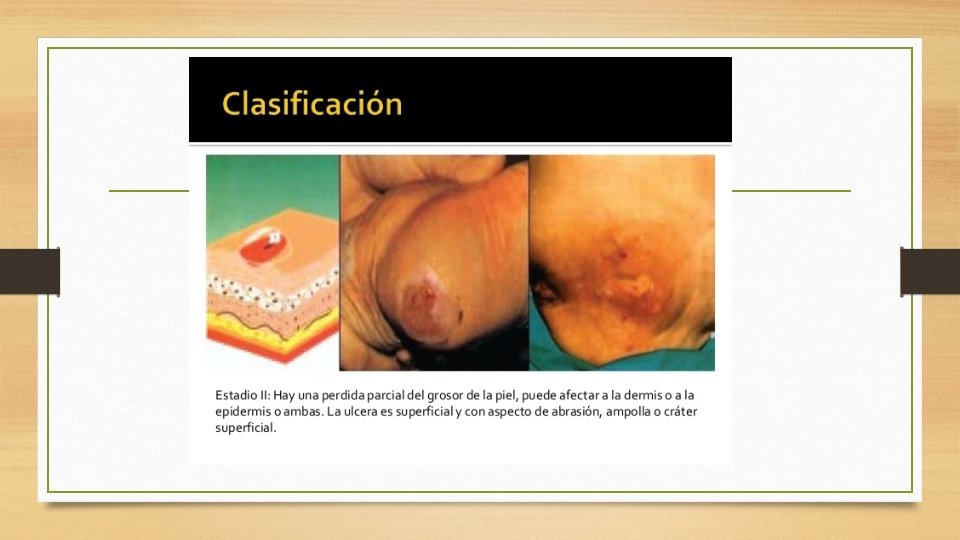
CLASIFICACIÓN DE LAS UPP • • ESTADIO II Consiste en una pérdida parcial del espesor de la piel Afecta a epidermis y dermis Se caracteriza por la aparición de una equimosis, que puede acompañarse de zonas abrasivas o por la formación de ampollas subepidérmicas (flictenas) • No confundir con las lesiones producidas por el esparadrapo ni las lesiones por humedad


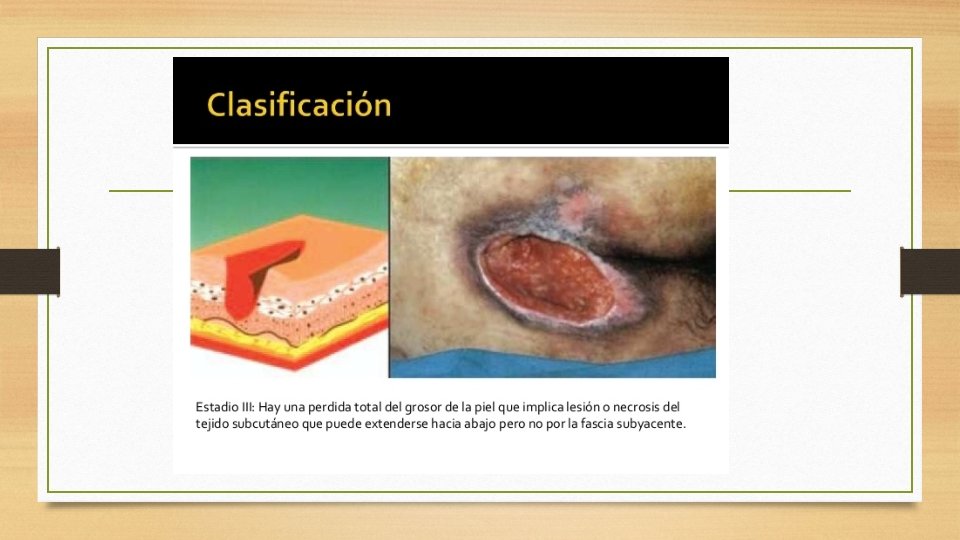
CLASIFICACIÓN DE LAS UPP • ESTADIO III • La lesión afecta a la epidermis • La lesión profundiza en el tejido subcutáneo y se acompaña de necrosis, pero sin sobrepasar la fascia muscular • Aparece una costra o plaza negruzca. La lesión es exudativa y con mal olor. Refiere mucho dolor • El riesgo de infección es muy elevado


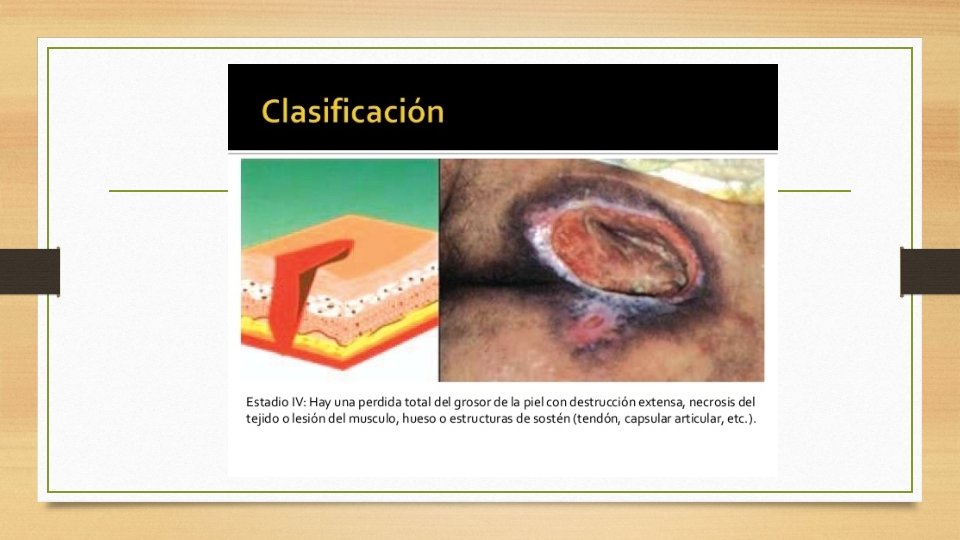
CLASIFICACIÓN DE LAS UPP • ESTADIO IV • Destrucción total del grosor de la piel, que profundiza en tejidos subyacentes, músculos, huesos y otras estructuras como articulaciones o tendones y con abundante exudado seroso y purulento.


CLASIFICACIÓN DE LAS UPP • Tanto el Estadio III como el IV pueden acompañarse de: • Esfacelo: capa necrótica superficial de consistencia muy blanda, viscosa y de color blanco, grisáceo o amarillento, compuesto por células muertas, fibrina, colágeno, elastina y exudados • Escara: placa necrótica de composición similar al esfacelo, pero más deshidratada, y por tanto de consistencia dura, color negruzco y fuertemente adherido al lecho de la úlcera • Infección: Son fácilmente infectables por diversos microorganismos, sobre todo si se acompañan de esfacelos o de escara

LOCALIZACIÓN DE LAS UPP • Pueden aparecer en cualquier punto anatómico que se encuentre sometido a presión, las posiciones más frecuentes se encuentran en los puntos de apoyo de las distintas posiciones de encamado o sedestación que coinciden con las prominencias óseas • A veces pueden aparecer en zonas sometidas a rozamiento como nariz por gafas nasales, meato urinario por sondas vesicales, mucosa rectal por sondas rectales, etc.

LOCALIZACIÓN DE LAS UPP

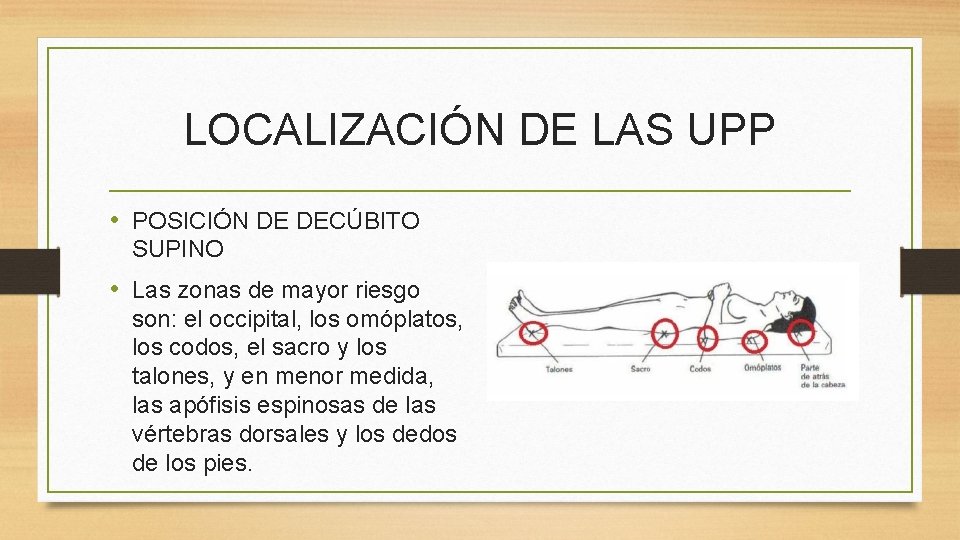
LOCALIZACIÓN DE LAS UPP • POSICIÓN DE DECÚBITO SUPINO • Las zonas de mayor riesgo son: el occipital, los omóplatos, los codos, el sacro y los talones, y en menor medida, las apófisis espinosas de las vértebras dorsales y los dedos de los pies.

LOCALIZACIÓN DE LAS UPP • POSICIÓN DE DECÚBITO LATERAL • La oreja, el omóplato, (acromion), La costillas, las crestas iliacas de la cadera, el trocánter mayor del fémur ala altura de la cadera y los cóndilos femorales en la rodilla, los maléolos y el lateral del pie

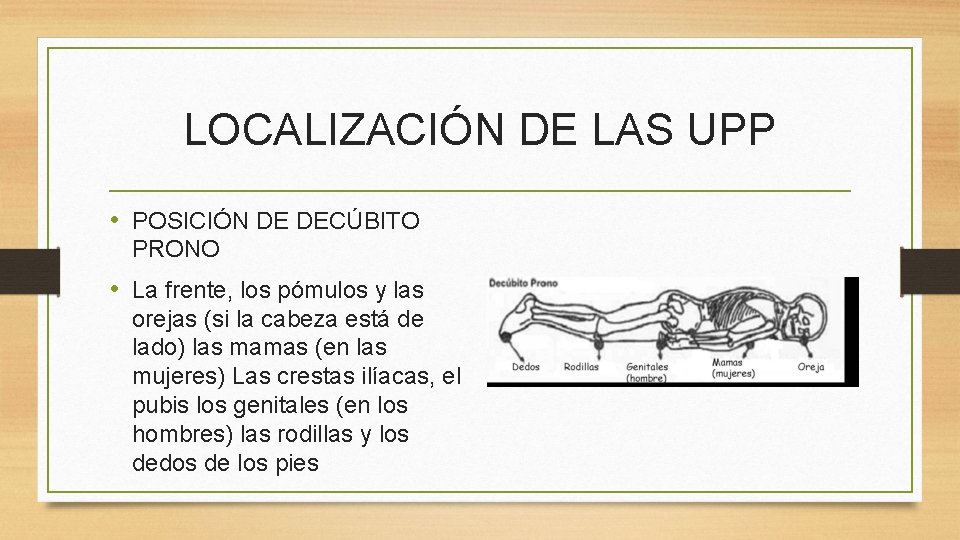
LOCALIZACIÓN DE LAS UPP • POSICIÓN DE DECÚBITO PRONO • La frente, los pómulos y las orejas (si la cabeza está de lado) las mamas (en las mujeres) Las crestas ilíacas, el pubis los genitales (en los hombres) las rodillas y los dedos de los pies

LOCALIZACIÓN DE LAS UPP • POSICIÓN DE SEDESTACIÓN • Las zonas de mayor riesgo son: el occipital, los omóplatos, los codos, el sacro, las tuberosidades isquiáticas, los huesos poplíteos y los talones

ETIOPATOLOGÍA DE LAS UPP • Las upp se producen por unos agentes causales y una serie de factores predisponentes. • Los agentes causales que pueden desencadenar una upp son: Presión, fricción y cizallamiento • Los factores predisponentes que incrementan el riesgo de aparición de una upp, aunque raramente la causan por si solos son: Humedad, inmovilidad, estado nutricional, hidratación, determinadas patologías, tratamientos farmacológicos,

AGENTES CAUSALES • PRESIÓN • Es la fuerza perpendicular a la piel como consecuencia del propio peso corporal que comprime los tejidos cuando quedan situados entre dos planos más o menos duros, como son las superficies óseas y la cama, el sillón, etc. • Produce una alteración en el flujo sanguíneo (cuadro isquémico) que concluye en necrosis celular y por tanto en upp

AGENTES CAUSALES • FRICCIÓN • El roce entre la piel y una superficie (arrugas de la cama, asiento o respaldo de silla de ruedas, sondas, etc) provocan la aparición de fuerzas tangenciales que deterioran la superficie de la piel, estrangulando los capilares. Si el movimiento de desplazamiento es brusco, puede producir herida por rozamiento.

AGENTES CAUSALES • CIZALLAMIENTO • Combina la fricción y la presión continuados. Se da en posiciones como la de Fowler en la que el paciente se resbala en la cama por efecto de su propio peso, produciéndose una úlcera en muy poco tiempo

FACTORES PREDISPONENTES • HUMEDAD • Favorece la maceración, disminuye la resistencia de la piel frente a la presión y la fricción y facilita por tanto la aparición de las upp. El exceso de humedad se puede producir por: Incontinencia (urinaria y/o fecal) Realización incorrecta de los protocolos de aseo (mal secado), exceso de cremas o lociones hidratantes, sudoración profusa, líquidos procedentes de drenajes o exudados, condensaciones en dispositivos de oxigenoterapia como mascarillas

FACTORES PREDISPONENTES • INMOVILIDAD • Si es durante un largo periodo de tiempo la presión sobre determinados puntos de apoyo resulta excesiva, pudiendo desencadenarse el proceso de aparición de úlceras por presión

FACTORES PREDISPONENTES • ESTADO NUTRICIONAL • Un estado nutricional deficiente afecta al estado general de la piel y mucosas, haciéndolas más vulnerables a los efectos de la compresión o fricción prolongadas. Dificulta la cicatrización de las heridas • HIDRATACIÓN • Una piel deshidratada es una piel poco flexible y desvitalizada poco resistente a la compresión y al rozamiento

FACTORES PREDISPONENTES • • DETERMINADAS PATOLOGÍAS Lesiones medulares que provocan pérdida sensitiva o motora Enfermedades metabólicas como diabetes u obesidad Patologías vasculares como la arterioesclerosis o trastornos vasculares periféricos (procesos varicosos) • Alteraciones de la conciencia como coma o demencia • Patologías hematológicas como la anemia

FACTORES PREDISPONENTES • TRATAMIENTOS FARMACOLÓGICOS • Algunos fármacos como los corticoides o los citostáticos pueden afectar al sistema inmunológico debilitándolo • Existen grupos de pacientes en los que confluyen varios de los factores de riesgo analizados y por tanto mayor probabilidad de desarrollar upp: • - Enfermos con lesiones medulares y alteración de conciencia • - Pacientes geriátricos • - Enfermos crónicos

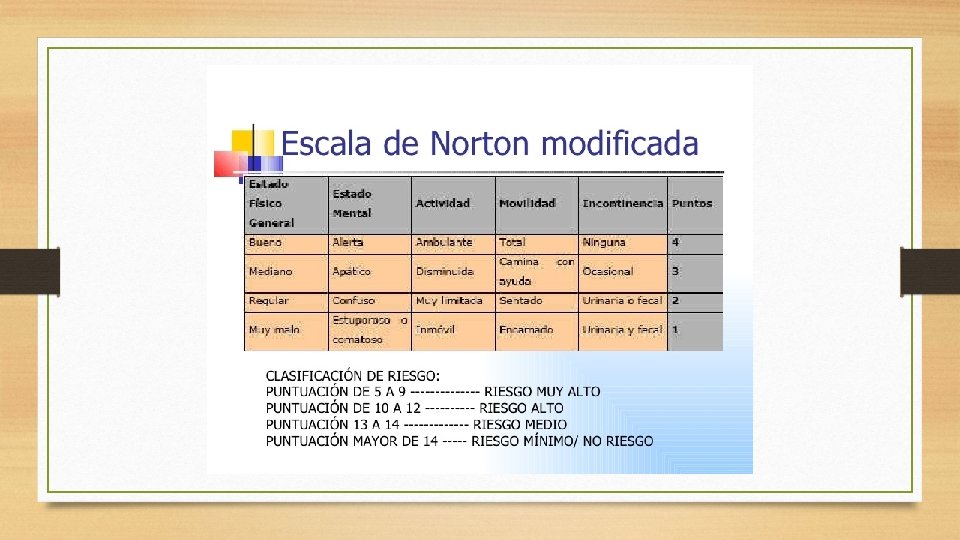
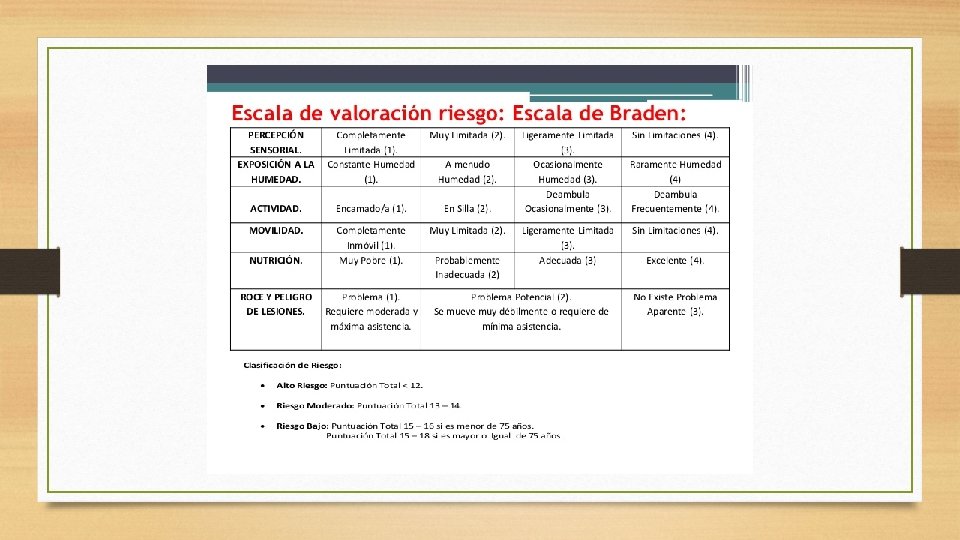
VALORACIÓN DEL RIESGO DE UPP • Una vez conocidas las causas y los factores predisponentes, la mejor medida para prevenirlas es identificar esos factores y tomar las medidas de prevención necesarias para evitar o disminuir el daño. • Para ello se ha diseñado una serie de escalas de valoración de riesgo de úlceras por presión (EVRUPP) • Analizan los factores de riesgo asignando una puntuación y estableciendo una predicción de que el paciente desarrolle una upp

VALORACIÓN DEL RIESGO DE UPP • Para que el uso de las EVRUPP sea eficaz, es necesario: • - Emplear escalas validadas • - Evaluar el riesgo en el momento del ingreso en todos los pacientes, y reevaluar a intervalos periódicos • - Aplicar las medidas preventivas adecuadas a los resultados de la escala • Existen muchas escalas como la de Norton, Norton modificada, Braden, Nova 5 Arnell, etc.



PREVENCIÓN DE LAS UPP • Las medidas preventivas se llevarán a cabo de manera sistemática las 24 horas • Abordar de manera integral a la persona • Establecer un plan de cuidados y ejecutarlo de manera coordinada con participación de: • Personal sanitario • Familia • El propio paciente

PREVENCIÓN DE LAS UPP • Las medidas preventivas pueden clasificarse en: • Medidas dirigidas al cuidado de la piel • Medidas dirigidas a aliviar la presión en los puntos de contacto del paciente con la superficie de apoyo • Medidas dirigidas a la vigilancia del estado nutricional • Medidas que garanticen la continuidad en la aplicación de los protocolos preventivos

MEDIDAS DIRIGIDAS AL CUIDADO DE LA PIEL • La observación sistemática de la piel es fundamental en la prevención, se hará durante el aseo del paciente. • La piel debe mantenerse limpia y seca en todo momento para ello: • Se usarán jabones no irritantes para el lavado del paciente • Se realizará de manera escrupulosa el secado, evitando friccionar • No se aplicarán colonias ni alcoholes

MEDIDAS DIRIGIDAS AL CUIDADO DE LA PIEL • Se utilizarán, si es posible, ácidos grasos hiperoxigenados en zonas de especial precaución, siempre que la piel esté intacta • Se realizarán masajes con productos hidratantes hasta su completa absorción para evitar la maceración

MEDIDAS DIRIGIDAS AL CUIDADO DE LA PIEL • Se extremará la vigilancia en zonas expuestas a un exceso de humedad utilizando absorbentes de celulosa y colectores de orina en personas con incontinencia, observando los pacientes con sudoración profusa o con drenajes • Se evitarán situaciones que produzcan fricción con la piel como arrastre durante movilización o ropa de cama con arrugas o restos de comida

MEDIDAS DIRIGIDAS A ALIVIAR LA PRESIÓN EN LOS PUNTOS DE CONTACTO DEL PACIENTE CON LA SUPERFICIE DE APOYO

MOVILIZACIÓN DE FORMA ACTIVA O PASIVA • Animar al paciente a que colabore, proporcionándole los medios para que realice alguna actividad física, como bastones o andadores • Si no pueden moverse, se realizarán movilizaciones pasivas de las extremidades y articulaciones

CAMBIOS POSTURALES • Se consigue la descompresión de los puntos de apoyo al cambiar de posición al paciente • Se realizan cada 2 ó 3 horas y rotarán por los cuatro decúbitos • Para que el paciente se mantenga en la posición adecuada nos ayudaremos de almohadas y cojines • Nos se arrastrará al paciente para evitar la fricción con la superficie de descanso

CAMBIOS POSTURALES • Para evitar el efecto cizalla el cabecero no se elevará más de 30 grados • Si puede moverse se le animará a realizar cambios de posición cada 15 ó 20 minutos • Ninguna otra medida de prevención puede sustituir los cambios posturales, que se realizarán de forma sistemática y continuada

PROTECCIÓN LOCAL EN LAS ZONAS DE PRESIÓN • En puntos de alto riesgo como talones se pueden emplear dispositivos especiales elaborados con material acolchado (taloneras) que alivian la presión en esa zona • Se vigilarán superficies de contacto con escayolas, sondas, etc.

USO DE SUPERFICIES DE APOYO ESPECIALES • Almohadas o cojines para personas en sillas de ruedas o facilitar cambios posturales • Arcos de protección o de cama, para evitar roce con la piel • Camas especiales como circoeléctrica o rototest

USO DE SUPERFICIES DE APOYO ESPECIALES

USO DE SUPERFICIES DE APOYO ESPECIALES • Colchones especiales que actúan produciendo una redistribución de la presión • Existen varios tipos, el más utilizado es el de aire alternante • Otros: colchón fluidificado, colchón de material reactivo como la viscoelástica

VIGILANCIA DEL ESTADO NUTRICIONAL • Tanto la desnutrición como el sobrepeso son un factor de riesgo en la formación de upp. Se deben llevar a cabo las siguientes medidas: • Revisar que el paciente se coma toda la dieta pautada • Avisar ante cualquier problema con la ingesta e indagar los motivos • Controlar el peso del paciente y su evolución • Concienciar a la familia de la importancia de que el paciente coma todo lo que se le da y sólo lo que se le da en el hospital y conseguir su colaboración • Controlar el aporte hídrico para asegurar piel hidratada y elástica

MEDIDAS QUE GARANTICEN LA CONTINUIDAD EN LA APLICACIÓN DE LOS PROTOCOLOS PREVENTIVOS • Implicar a la familia asegura la continuidad de los cuidados a nivel domiciliario, y por tanto aumenta la efectividad de las medidas preventivas sobre todo en pacientes de mayor riesgo como: • Geriátricos, neurológicos, diabéticos, trastornos de la movilidad, comatosos, etc. • Lo mismo ocurre con el propio paciente, al que se animará a colaborar en procesos como movilización activa o pequeños cambios posturales

TRATAMIENTO DE LAS UPP • La primera medida curativa es la prevención • Cuando la lesión se haya instaurado se iniciará el tratamiento sin abandonar las medidas de prevención • Los objetivos generales del tratamiento con las siguientes: • • Eliminar o reducir los agentes causales y los factores predisponentes Identificar el grado de la upp Evitar la extensión y demás complicaciones de la upp Promover la cicatrización de la upp

TRATAMIENTO DE LAS UPP • El tratamiento incluye varias actuaciones: • • • Limpieza de la herida Desbridamiento Vigilancia de posible infección Cicatrización de la úlcera Reparación quirúrgica Terapia asistida con equipos de vacío “VAC”

LIMPIEZA DE LA HERIDA • Se lavará con suero fisiológico, con presión suficiente para arrastrar restos celulares • No se usarán antisépticos, por resultar tóxico para el tejido de granulación • Cuidar la piel perilesional, con productos como pomada con óxido de zinc • En lesiones iniciales pueden usarse apósitos en forma de aerosol

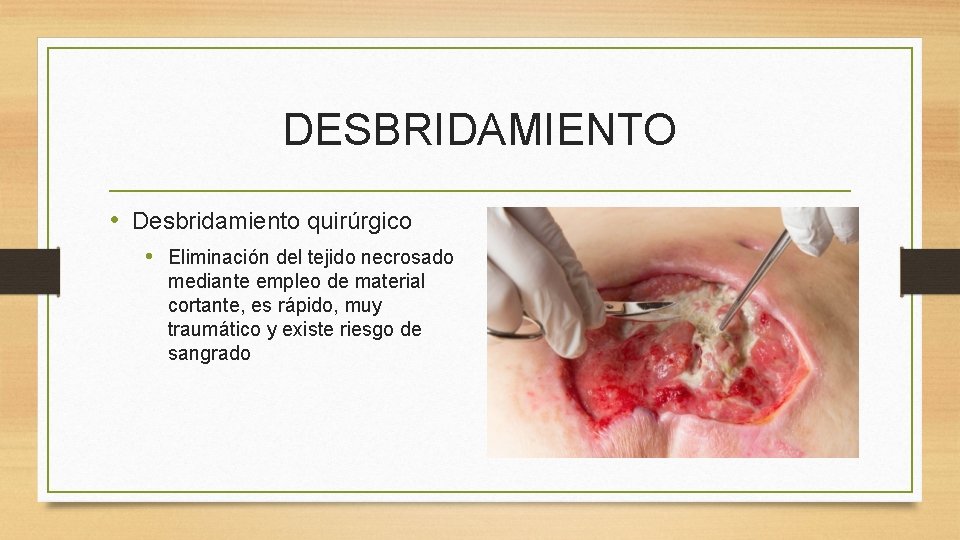
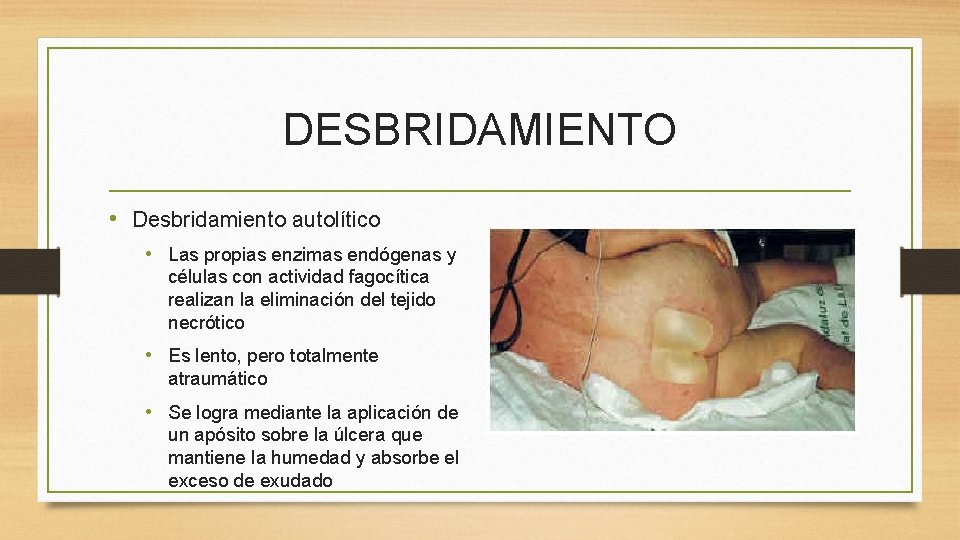
DESBRIDAMIENTO • Consiste en la eliminación del tejido necrótico de la herida, evita la infección y favorece la regeneración celular • Hay varias formas: • Desbridamiento quirúrgico • Desbridamiento enzimático • Desbridamiento autolítico

DESBRIDAMIENTO • Consiste en la eliminación del tejido necrótico de la herida, evita la infección y favorece la regeneración celular • Hay varias formas: • Desbridamiento quirúrgico • Desbridamiento enzimático • Desbridamiento autolítico

DESBRIDAMIENTO • Desbridamiento quirúrgico • Eliminación del tejido necrosado mediante empleo de material cortante, es rápido, muy traumático y existe riesgo de sangrado

DESBRIDAMIENTO • Desbridamiento enzimático • Se usan productos que incluyen enzimas (colagenasa) que degradan el tejido necrótico sin afectar al sano. • Es incruento pero no sirve para lesiones con costras endurecidas o exudativas

DESBRIDAMIENTO • Desbridamiento autolítico • Las propias enzimas endógenas y células con actividad fagocítica realizan la eliminación del tejido necrótico • Es lento, pero totalmente atraumático • Se logra mediante la aplicación de un apósito sobre la úlcera que mantiene la humedad y absorbe el exceso de exudado

VIGILANCIA DE POSIBLE INFECCIÓN • Es una de las complicaciones más frecuentes • Los signos más evidentes son: • Existencia de exudado purulento • Mal olor • La limpieza y el desbridamiento evitarían la colonización bacteriana • Si no es así se aplicarán antimicrobianos locales específicos

CICATRIZACIÓN DE LA ÚLCERA • El tratamiento de la úlcera debe promover el proceso de cicatrización natural • La utilización de apósitos que mantengan un cierto grado de humedad (sin provocar maceración) estimula la cicatrización • Se denomina cura húmeda • En función del material con el que están fabricados encontramos: • Hidrogeles • Hidrocoloides • Espumas de poliuretano • Alginato • Colágeno • Algunos van impregnados de sustancias de acción antimicrobiana como la plata

CICATRIZACIÓN DE LA ÚLCERA

CICATRIZACIÓN DE LA ÚLCERA

CICATRIZACIÓN DE LA ÚLCERA

REPARACIÓN QUIRÚRGICA • Si los anteriores tratamientos no dan resultados, se considerará la reparación quirúrgica, mediante la aplicación de injertos de tejido sano, colgajos cutáneos, etc. • A veces es preciso realizar escisión de las prominencias óseas afectadas

TERAPIA ASISTIDA CON EQUIPOS DE VACÍO (VAC) • Se usa en daño tisular severo, alto riesgo de infección y escasas posibilidades de cicatrización espontánea • Consiste en rellenar la lesión con esponja de poliuretano y cubrir la úlcera completamente con apósito adhesivo transparente

TERAPIA ASISTIDA CON EQUIPOS DE VACÍO (VAC) • Se introduce un tubo de drenaje y se conecta a un dispositivo de vacío • De esta manera se elimina el exudado y se acelera la cicatrización

TRATAMIENTO DE LAS ÚLCERAS DE ESTADIO I • Disminuir la presión de la zona: extremando las medidas preventivas y empleando dispositivos de alivio de la presión • Utilizar ácidos grasos hiperoxigenados

TRATAMIENTO DE LAS UPP ESTADIO II, III Y IV • • • Eliminar el tejido necrótico (desbridamiento) Limpiar la herida Determinar si la UPP está o no infectada y, en su caso, tratarla Mantener el nivel óptimo de humedad Proporcionar cuidados a la piel perilesional

FUNCIÓN DEL TECNICO AUXILIAR DE ENFERMERÍA EN LAS CURAS DE UPP • Colaborará en todo el proceso de la cura con el equipo de enfermería en función del estado de la úlcera. Sus funciones son: • Preparar el material (utensilios de cura, medicación necesaria, gasas y apósitos, etc. ) • Controlar el almacén para que haya productos y material de curas suficiente

FUNCIÓN DEL TECNICO AUXILIAR DE ENFERMERÍA EN LAS CURAS DE UPP • Proporcionar al personal de enfermería el material necesario según se vaya precisando mediante técnica estéril • Una vez finalizada la cura, recoger todo el material y seguir los protocolos de limpieza y desinfección del centro • Acomodar al paciente dejándolo en la posición indicada según el plan de cambios posturales