Isquemia Crtica de Extremidades Inferiores Andrs Tobn R

Isquemia Crítica de Extremidades Inferiores Andrés Tobón R. , M. D. Medicina Interna Fellow Angiología Clínica y Laboratorio Vascular Periférico Clínica Cardiovascular

Definición n Isquemia Crítica de la Extremidad n Isquemia aguda o crónica que pone en peligro una parte o toda la extremidad n Dolor en reposo persistente con/sin pérdida de tejido n Presión tobillo <40 mm. Hg y <30 mm. Hg en el hallux n Indice Tobillo/Brazo (< 0. 4)

Futuro del paciente n 3 -5 veces más riesgo mortalidad CV n Mortalidad es 10% por año n Tasa de amputación es 25% anual n 15% amputados requieren amputación contralateral en 2 años n Amputaciones subsecuentes >25% a 6 meses n Mortalidad perioperatoria entre 15 y 20%
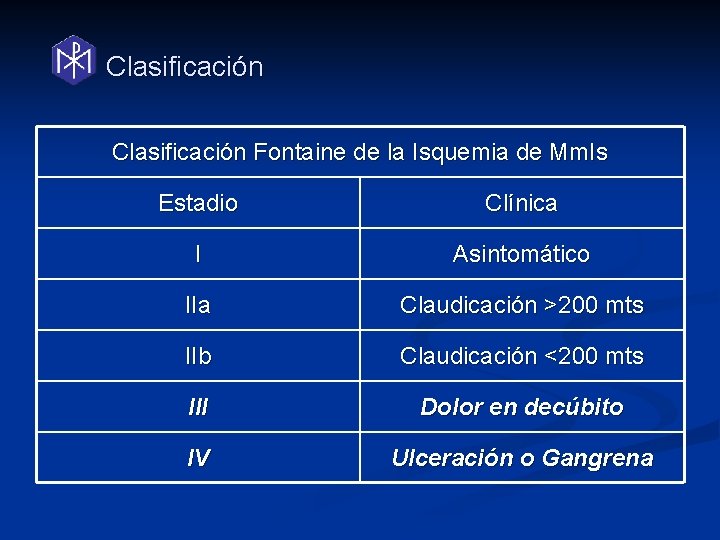
Clasificación Fontaine de la Isquemia de Mm. Is Estadio Clínica I Asintomático IIa Claudicación >200 mts IIb Claudicación <200 mts III Dolor en decúbito IV Ulceración o Gangrena
Isquemia Aguda de Miembros Inferiores
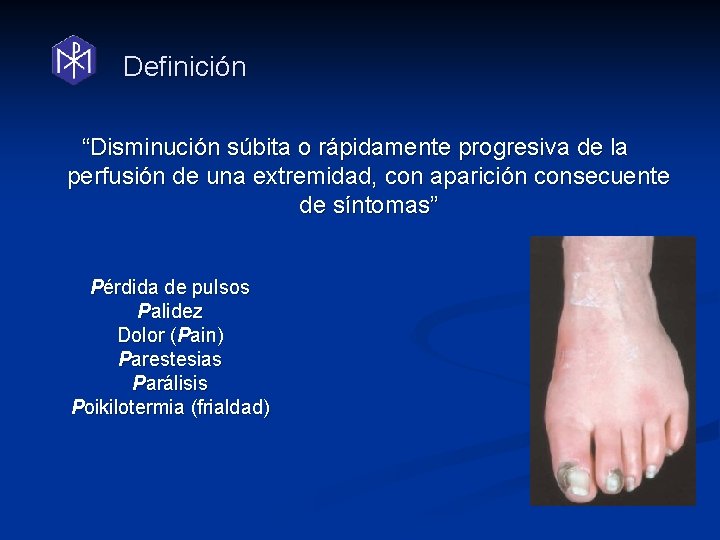
Definición “Disminución súbita o rápidamente progresiva de la perfusión de una extremidad, con aparición consecuente de síntomas” Pérdida de pulsos Palidez Dolor (Pain) Parestesias Parálisis Poikilotermia (frialdad)

Cúando Sospecharla n Los síntomas se inician súbitamente n Existe una fuente embólica conocida (FA) n No hay antecedente de claudicación n Pulsos y señal Doppler en la extremidad contralateral son normales
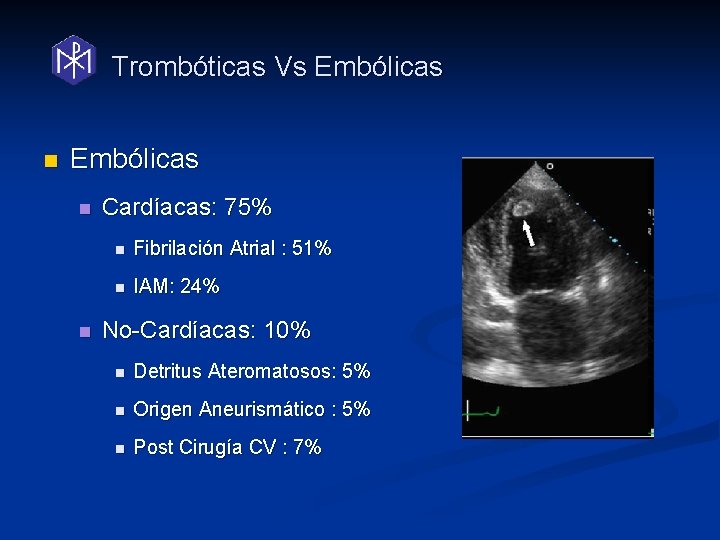
Trombóticas Vs Embólicas n n Cardíacas: 75% n Fibrilación Atrial : 51% n IAM: 24% No-Cardíacas: 10% n Detritus Ateromatosos: 5% n Origen Aneurismático : 5% n Post Cirugía CV : 7%
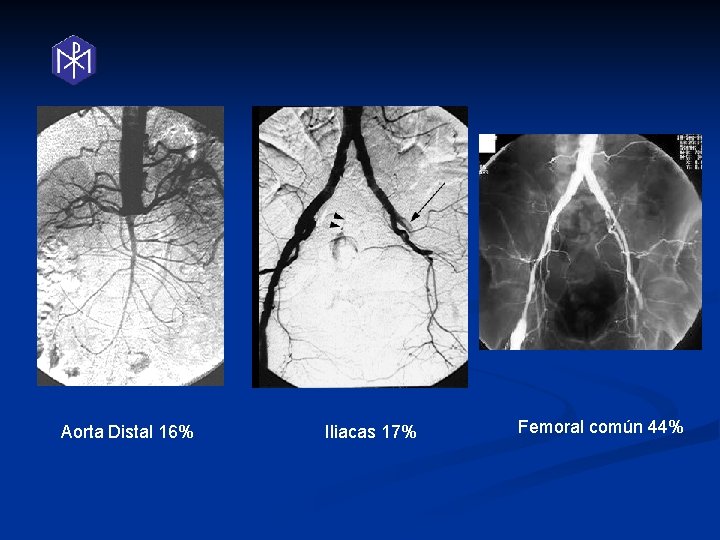
Aorta Distal 16% Iliacas 17% Femoral común 44%
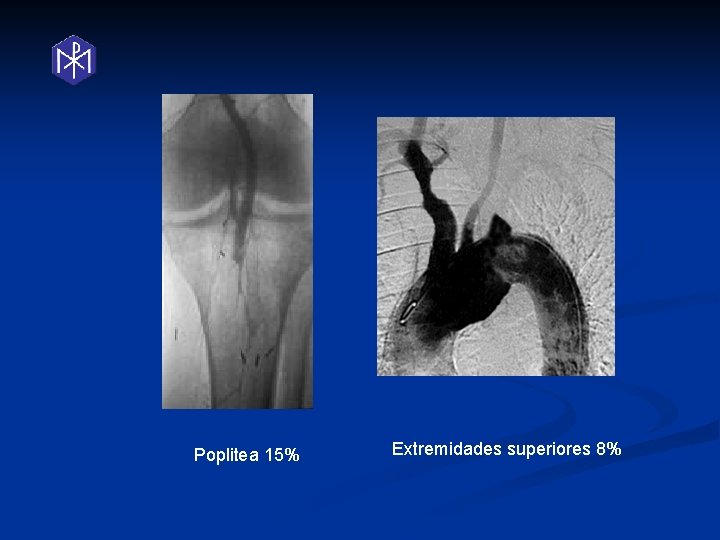
Poplitea 15% Extremidades superiores 8%

n Causas trombóticas n Usualmente asociadas a EAOC n n Disminución de la velocidad sanguínea n n Ruptura de placa y formación de trombo Falla cardiaca o infarto agudo de miocardio Estados de hipercoagulabilidad n SAF, Hiperhomocisteinemia, P 20210 A, Factor V Leiden, Embarazo, Enfermedades del colágeno

n Trombosis de injertos n Trauma vascular n Disección arterial n Arteritis de células gigantes, Tromboangiitis obliterans (Enf de Burger) n Aneurismas popliteos o atrapamiento n Vasoespasmo

Factores de riesgo n Tabaquismo n Diabetes n Hipertensión n Hipercolesterolemia Hiperhomocisteinemia Hipotiroidismo Proteína C Reactiva
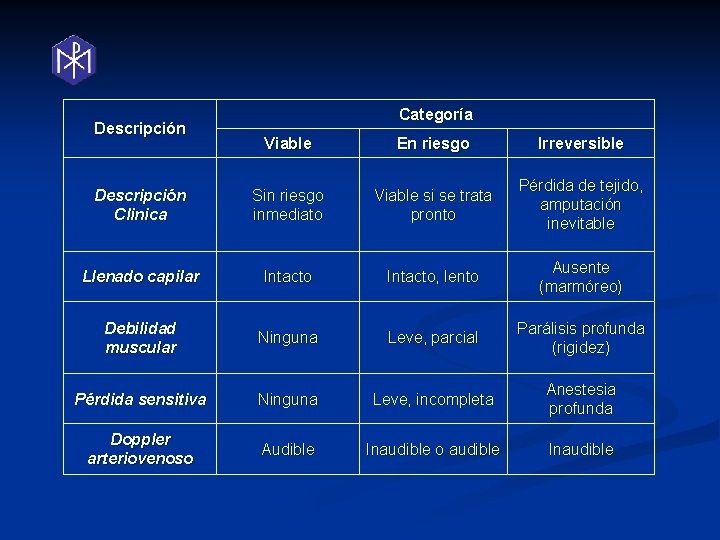
Descripción Categoría Viable En riesgo Irreversible Descripción Clinica Sin riesgo inmediato Viable si se trata pronto Pérdida de tejido, amputación inevitable Llenado capilar Intacto, lento Ausente (marmóreo) Debilidad muscular Ninguna Leve, parcial Parálisis profunda (rigidez) Pérdida sensitiva Ninguna Leve, incompleta Anestesia profunda Doppler arteriovenoso Audible Inaudible o audible Inaudible
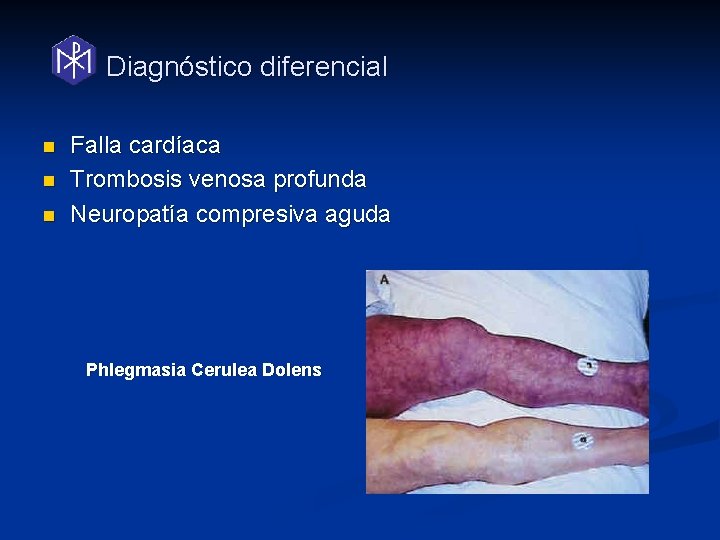
Diagnóstico diferencial n n n Falla cardíaca Trombosis venosa profunda Neuropatía compresiva aguda Phlegmasia Cerulea Dolens

Ayudas diagnósticas n Triplex Arterial n Evaluación árbol arterial n Define severidad de la isquemia n Señal Doppler en arterias pedias: mejor pronóstico n Ausencia de señal no necesariamente mal pronóstico n Más falsos negativos (señal) que falsos positivos n Experiencia del operador es básica

n Laboratorio auxiliar y otras ayudas n Valoración riesgo anestésico n Pruebas de coagulación, EKG, función renal, perfil enzimático n Ecocardiografía si hay sospecha de embolia (TEE)

n Arteriografía n “Gold Standard” del diagnóstico n Localización anatómica de la lesión n Caracterizar la lesión n n Visualiza lecho distal y colaterales n Establecer etiología (embolia) Permite determinar opción terapéutica más adecuada

…ojo, no es inocuo! n Posee riesgo de morbilidad n 0. 1% reacción al medio de contraste n 0. 7% riesgo de complicaciones severas n 0. 16% riesgo mortalidad n Alto costo n Experiencia no placentera para el paciente

“No se retarde tomando exámenes; el objetivo principal es la VIDA de su paciente” “Sea práctico, conciso, tenga ADECUADO CRITERIO CLÍNICO”

Que hay que hacer? n Emergencia médica n Tasas de amputación directamente proporcionales n Tiempo de isquemia y reperfusión n 6% a las 12 horas n 12% a las 13 -24 horas n 20% después de 24 horas

n Anticoagulación con heparina en TODOS n Oxígeno ? n Analgésicos IV para controlar el dolor n Manejo condiciones de base (ICC, FA) n Pie colgando, evitar compresión extrínseca

n Evitar temperaturas extremas n Normalización cifras tensionales n Vasoactivos o simpaticectomía n No evidencia

n Aspirina n No hay estudios en isquemia aguda n Disminuye el riesgo de cirugía en isquemia crónica (54%) n Disminución de riesgos adicionales

Manejo farmacológico n Prostaglandinas n Derivados de Pg. E 1 y Pg. I 2 n Iloprost ha sido el más usado n 50% más curación úlceras n Doble de tiempo sin dolor n Amputación 39% vs 54% placebo

n Pacientes con ITB muy bajo, responden mal n No diferencia en respuesta en DM vs no-DM n Igual resultado en ambos sexos n Alternativa n No revascularizables n Amputación
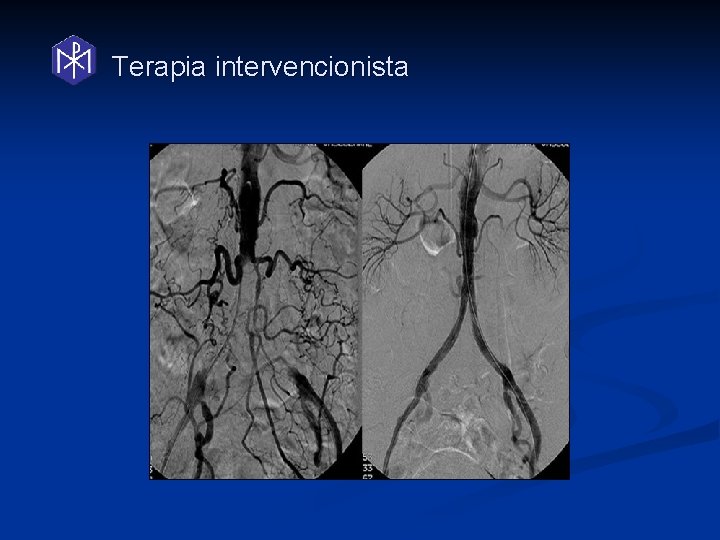
Terapia intervencionista

Trombolisis n Oclusión aguda (< 14 días) n Reperfusión gradual, de baja presión, es mejor que abrupta, de alta presión n Oclusión crónica n Cirugía es superior en términos de resultado n Trombolisis es una opción si no hay cirugía

n Trombectomía mecánica n Puede ser utilizada como tratamiento adjunto en isquemia crítica aguda n n Recomendación IIa-B Incluso intraoperatoria n Manejo complementario después de Cx n Lisis de trombos residuales n Cirugía sin imágenes (éxito 30%)

Manejo quirúrgico n Lesiones cabeza de perfusión y de salida n Lesiones combinadas n CLI después de revascularización n Amputación n Necrosis de regiones que soporten peso n Contractura en flexión, sepsis, dolor refractario n Corta expectativa de vida

Cirugía Vs Trombolisis n Aparentemente similares en eficacia n Menor riesgo asociado a trombolisis n Menor riesgo asociado a complicaciones hemorrágicas con cirugía n Indicaciones diferentes en condiciones específicas n Disponibilidad del recurso
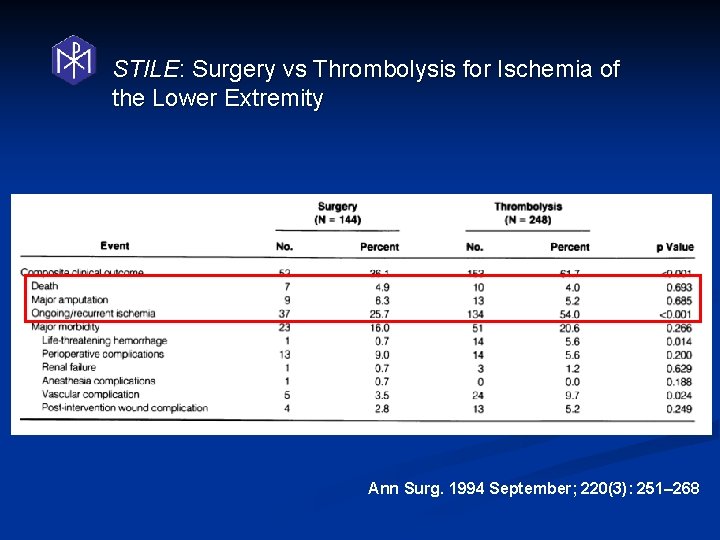
STILE: Surgery vs Thrombolysis for Ischemia of the Lower Extremity Ann Surg. 1994 September; 220(3): 251– 268
TOPAS (Thrombolysis Or Peripheral Artery Surgery) Mortalidad Sobrevida sin amputación J Vasc Surg 23(1): 64 -75. 1996

Como disminuirla? n Modificación de los factores de riesgo n Cigarrillo n Obesidad n Diabetes n Estados hipercoagulables n Homocisteinemia n No evidencia

n IECA´s n Terapia hipolipemiante n Acido acetilsalicílico n Acido fólico? n Posible inducción de estados hipercoagulables n Pentoxifilina n Cilostazol
- Slides: 35