HAD en EHPAD Dr JeanYves LEMONNIER Mdecin coordinateur

























- Slides: 30

HAD en EHPAD Dr Jean-Yves LEMONNIER Médecin coordinateur LNA HAD CENTRE PH - Centre de Gériatrie - CHR Orléans Lorient 8 juin 2017

pourquoi ? -“saturation” des urgences et des court séjour -fragilité avec “décompensations de fonction ” entraînant des durées de séjour prolongées et une majoration de la perte d’autonomie. (confusion, escarres, troubles de la marche, chutes, incontinence, etc…), (Etude PLEIAD 2010) -souhait des résidents d’être soignés dans leur cadre de vie -fréquence des pathologies cognitives chez les résidents, avec risque confusionnel majeur induit par l’hospitalisation -perte d’autonomie à la sortie et à 1 mois corrélée à la durée d’hospitalisation (J Am Geriatr Soc 63: 55– 62, 2015)

Pourquoi ? Incitation des ARS - Limiter les hospitalisations non programmées en EHPAD et le recours aux services d’Urgences - Accroitre le n de PEC HAD Démographie médicale régionale souvent « difficile » : manque de temps pour des prises en charge: -longues (soins palliatifs, contexte de polypathologie) - peu ou mal connues (plaies chroniques, PCA, nutrition, …)

: 7 1 0 2 s s n r a tio m ic 1 tr u s a re é e g d o r s b a Pa

SGOC 2017 - Orléans HAD en EHPAD. Etude descriptive et intégration dans l'offre de soin gériatrique Dr Jean-Yves LEMONNIER Médecin coordinateur LNA HAD CENTRE , PH Centre de Gériatrie CHR Orléans Dr A. FAVRE – Dr JOUNEAU – Dr ARMESSEN – Dr VARAGNAT - Médecins coordinateurs Dr MARRIMPOYE – Directeur Médical E BACHELET – S TRUSSANT-GADRE - Directeurs Etablissement

Étude descriptive 2016 Tout résident EHPAD sur les zones autorisées Pris en charge en HAD entre le 1/1 et le 31/12/2016 (date d’entrée) sur HAD 45 Orléans – Montargis

Recueil de données Démographiques Sur la prise en charge HAD (délai, durée, prescripteur) Données gériatriques (polymédication, polypathologie, troubles cognitifs, autonomie ADL, alitement, cancer, … Conséquences en terme de séjour hospitalier: (raccourci, évité, facilité) Si demande directe de l’EHPAD, demande de l’attitude du prescripteur en l’absence d’HAD (soins par EHPAD, hospitalisation via SAU, hospitalisation programmée)

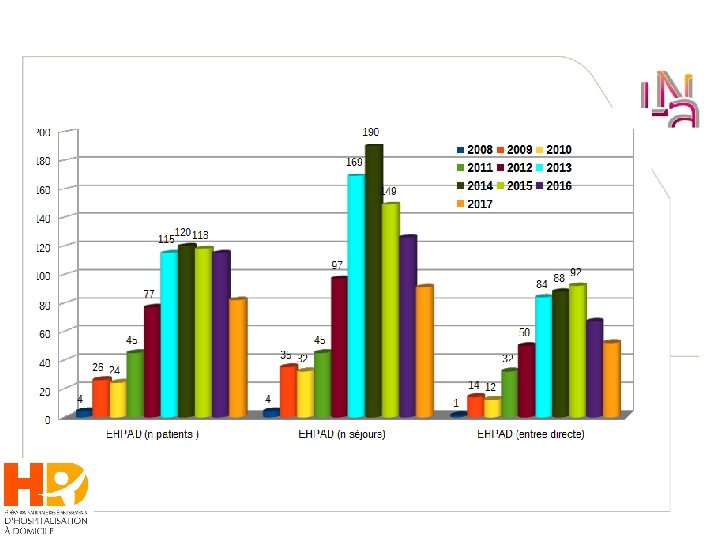
données 115 résidents Age moyen 88, 2 ± 8, 3 ans, 90♀, 45♂ Très dépendants: ADL 0, 9 ± 1, 4 / 6 Polymédiqués 7, 4 ± 4, 2 mdcts / résident à J 1 Troubles cognitifs: 69, 9 % Cancer en lien avec la prise charge 22 %

données Délai de prise en charge: 1, 4 ± 1, 6 jours Prise en charge en urgence (le jour même): 31 (23 %) Durée de séjour 25, 2 ± 57, 3 j (1 – 326) Motifs principaux (selon règles PMSI HAD , possibilité de motifs multiples) Pansements complexes: 28, 6 % Prise en charge de la douleur: 38, 3 % Perfusions IV: 18, 3 % Soins palliatifs: 9, 7 %

données Prise en charge directe en EHPAD (sans hospitalisation conventionnelle préalable): 56 % Demandeur: Med co EHPAD : 54 (46, 9 %) Médecin traitant 32 (24, 1 %) MCO non gériat. : 20 (17, 4 %) MCO ger 10: (7, 5 %) Autres: 4, 1 %

Mode de sortie Décès: 73 (63, 5 %) Plus de motif de PEC HAD: 32 (27, 8 %) Hospitalisation directe: 4 (3, 5%) Urgences sur demande EHPAD: 5 (4%) Autres: patient toujours présent, sortie d’EHPAD, …

résultats Alternatives si HAD non disponible (selon prescripteur) Soins EHPAD: 82 (71, 3 %) Hospitalisation / SAU depuis EHPAD : 3 (2, 6%) Hospitalisation programmée: 10 (8, 8 %) Patient vu au SAU retour EHPAD: 9 (7, 8 %) Hospit. prolongée (résident déjà hospitalisé): 17 (14, 8 %) Hospitalisation raccourcie ou évitée: 39 (33, 9 %)

pré-requis - Éviter hospitalisation réactivité +++ (si urgence motivée, PEC possible le jour même, 7 j/7) - liens étroits avec la filière de soins gériatriques hospitalière (en particulier programmée) - Contacts réguliers avec les médecins co et les équipes d’EHPAD - compétences en particulier sur soins palliatifs et soins des plaies (rôle de “conseiller technique” auprès des EHPAD) - - coordination médicale HAD “de terrain”, avec permanence des soins IDE et médicale opérationnelle

Conclusions: Avec une disponibilité permanente, une grande réactivité, la possibilité d'un recours gériatrique (Méd Co HAD gériatre, liens étroits avec le Court Séjour Gériatrique), l'HAD permet de réduire ou d'éviter l’hospitalisation de résidents particulièrement fragiles: en permettant des soins complexes et coordonnés sur le lieu de vie habituel du résident, en partenariat avec l’équipe soignante des EHPAD

Conclusions: L’H. A. D. s'inscrit ainsi comme un acteur essentiel de l'offre de soin gériatrique sur son territoire d′intervention


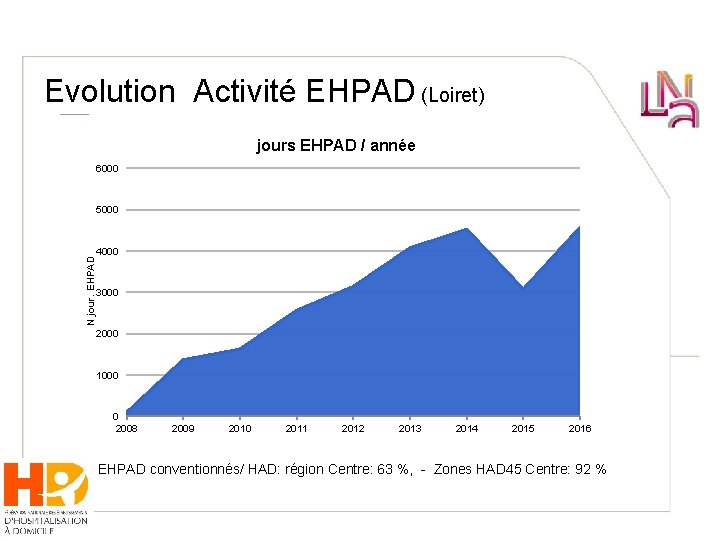
Evolution Activité EHPAD (Loiret) jours EHPAD / année 6000 N jour. EHPAD 5000 4000 3000 2000 1000 0 2008 2009 2010 2011 2012 2013 2014 2015 2016 EHPAD conventionnés/ HAD: région Centre: 63 %, - Zones HAD 45 Centre: 92 %

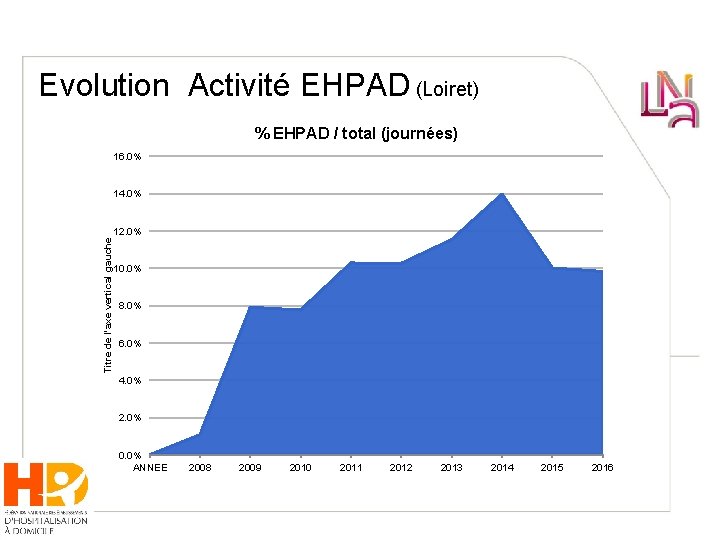
Evolution Activité EHPAD (Loiret) % EHPAD / total (journées) 16. 0% 14. 0% Titre de l'axe vertical gauche 12. 0% 10. 0% 8. 0% 6. 0% 4. 0% 2. 0% 0. 0% ANNEE 2008 2009 2010 2011 2012 2013 2014 2015 2016

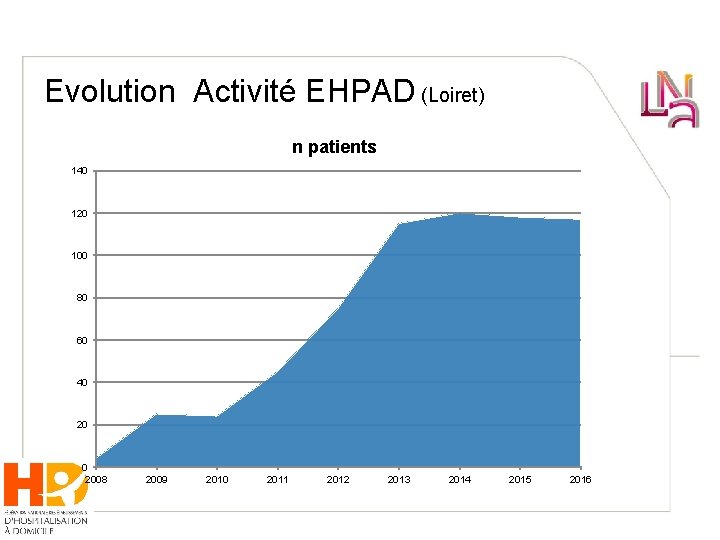
Evolution Activité EHPAD (Loiret) n patients 140 120 100 80 60 40 2008 2009 2010 2011 2012 2013 2014 2015 2016

mise en place de la coopération rencontres - avec les directions d’EHPAD - Avec les méd Co, avec les IDECo EHPAD - parfois proposées avec familles des résidents. Intérêt +++ des rencontres « multidisciplinaires »

les difficultés - initiales: - “intrusion”, sentiment d’incompétence des EHPAD - craintes directions d’EHPAD (perte de l’étiquette « médicalisé » , coût ? « paperasses » , conflit entre équipes…) - à long terme - contact régulier entre IDE-AS HAD / EHPAD - turn over des médecins Co EHPAD, EPHAD non pourvus… - organisation pratique et logistique (stockage produits, gaz, horaires des tournées, …) - former le personnel de nuit à appeler l’HAD avant tout autre intervenant

les “petits plus”. . . - visites communes (évaluation et suivi) med co HAD / EHPAD / mdc ttt / IDE Co EHPAD - suivi des plaies (ou simple avis) sur photos - Évaluation « par anticipation » , qui permet une grande réactivité le moment venu - Soins en commun IDE / IDE, IDE HAD / AS EHPAD

les “pré requis” HAD « idéaux » - med co HAD gériatre et/ou ayant des liens très étroits avec les structures d’hospit. gériatriques de proximité (courts séjours et hospit. programmée +++) - compétences HAD en plaies et cicatrisation, soins palliatifs, réactivité +++ (< 24 h) en cas d’urgence motivée, possibilité d’admission 7 j/ 7 permanence des soins opérationnelle 24/24 médicale et para médicale. But: éviter hospitalisation ou au moins passage SAU disponibilité rapide en matériel (pompes ACP, MEOPA, TPN, techn. soins des plaies, etc…)

“veille documentaire” permanente: . . . - nouveaux EHPAD - nouveau Directeur, Méd CO, Ide Co… - Rencontre régulières (rythme ? )

les questions sans réponses… - Paramètres PMSI non gériatriques (IK) ou non pertinents (Norton) - Incompatibilité PMSI HAD / situation clinique. . . Ex: - 92 ans, dépendance totale sur syndrome démentiel très évolué ( « IK 10 % » ) - troubles ioniques graves + pneumopathie - demande de prise en charge pour hydration + Antibiothérapie IV , afin d’éviter une hospitalisation en urgence (demande du médecin traitant un samedi matin, avec pression de la famille) - IDE présente EHPAD 9 h / 16 h le WE Codage HAD ? ? ?

Mais aussi…savoir dire non - Pansements « non HAD » (temps) - Aux demandes de nursing (pénurie de personnel période de congés, etc…) - aux demandes de prise en charge d’une plaie chronique « jusqu’à cicatrisation complète » (ne relève plus de l’HAD dès lors que le temps pansement diminue ou que la technicité n’est plus de mise)

Les points à développer - Antalgie par MEOPA - sorties précoces post opératoires (FESF. …) -Épisodes infectieux aigus (bronchopneumopathie: kiné + O 2 ± aspiration + antibiothérapie, perfusion, …) -Information aux familles (valeur ajoutée pour l’EHPAD ? ), aux services hospitaliers (DLU +++) -- Renforcer les liens avec l’offre de soin gériatrique hospitalière conventionnelle (en particulier programmée) - Reconnaissance de l’HAD comme acteur indispensable de l'offre de soin gériatrique (GHT)

- Expliquer - présenter - rassurer - collaborer -et. . . tester. « Check list » d’indications HAD ?

Mais l’HAD, ç’est aussi… -Des formations aux équipes EHPAD (soins palliatifs, matériels, plaies et cicatrisation…) - Une structure d’échanges entre soignants -Un maillon de plus en plus incontournable de toute filière gériatrique

Merci de votre attention