Ekonomiczne aspekty funkcjonowania szpitala Dr hab Grzegorz Gd

Ekonomiczne aspekty funkcjonowania szpitala Dr hab. Grzegorz Głód, prof. UE

System zdrowotny zorganizowany i skoordynowany zespół działań, którego celem jest realizacja świadczeń i usług profilaktycznych, leczniczych i rehabilitacyjnych, mających na celu zabezpieczenie i poprawę zdrowia jednostki i zbiorowości.

Celem głównym systemu ochrony zdrowia jest zapewnienie bezpieczeństwa zdrowotnego państwa.

Kryteria efektywności funkcjonowania systemu opieki zdrowotnej: a) dostępność opieki zdrowotnejmożliwość uzyskania niezbędnej usługi lub świadczenia (czynniki społeczne, kulturowe, ekonomiczne i informacyjne, geograficzne) b) kompleksowość opieki zdrowotnej – zintegrowanie działań: promujących zdrowie, prewencyjnych, leczniczych, rehabilitacyjnych oraz w zakresie opieki terminalnej

c) ciągłość opieki zdrowotnej – kontynuacja wyżej wymienionych działań we wszystkich fazach życia i okresach rozwoju d) produktywność opieki zdrowotnej – relacja między liczbą, jakością usług i świadczeń medycznych oraz stanem zdrowa populacji a zasobami przeznaczonymi na opiekę

e) skuteczność i jakość opieki zdrowotnej f) akceptacja i satysfakcja personelu medycznego g) dynamika systemu i zdolność do adaptacji
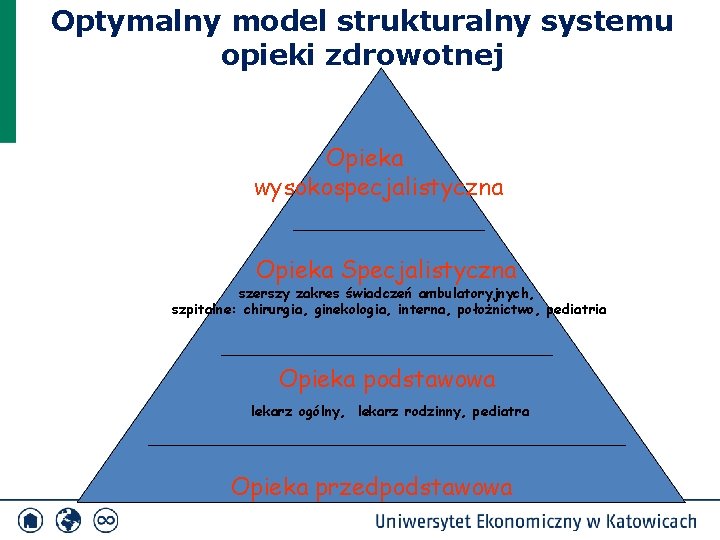
Optymalny model strukturalny systemu opieki zdrowotnej Opieka wysokospecjalistyczna Opieka Specjalistyczna szerszy zakres świadczeń ambulatoryjnych, szpitalne: chirurgia, ginekologia, interna, położnictwo, pediatria Opieka podstawowa lekarz ogólny, lekarz rodzinny, pediatra Opieka przedpodstawowa

System opieki zdrowotnej w Polsce – zespół osób i instytucji mający za zadanie zapewnić opiekę zdrowotną ludności. Polski system opieki zdrowotnej oparty jest na modelu ubezpieczeniowym.

Ubezpieczenie zdrowotne w NFZ Głównym źródłem finansowania systemu jest ubezpieczenie zdrowotne w NFZ. Obywatele obciążeni są obowiązkową składką ubezpieczeniową stanowiącą 9% dochodów osobistych (7, 75% odliczane jest od podatku dochodowego, zaś 1, 25% pokrywa ubezpieczony), która odprowadzana jest do instytucji ubezpieczenia zdrowotnego (NFZ).

Finansowanie systemu ochrony zdrowia może odbywać się poprzez: §finansowanie bezpośrednie (out of pocket) §budżetowe §ubezpieczeniowe §modele mieszane z elementami współpłacenia


Do podstawowych mechanizmów finansowania w ochronie zdrowia możemy zaliczyć: 1. Finansowanie w opiece ambulatoryjnej: • • • Stała płaca Opłata za wizytę Opłata za usługę (fee for service) Kapitacja pełna lub z wyłączeniami Opłata za przypadek chorobowy

2. Finansowanie w opiece stacjonarnej: • • • Budżet globalny Opłata za hospitalizację Opłata za osobodzień Fee for service DRG-JGP – jednorodne grupy pacjentów

Jak wygląda budżet NFZ?
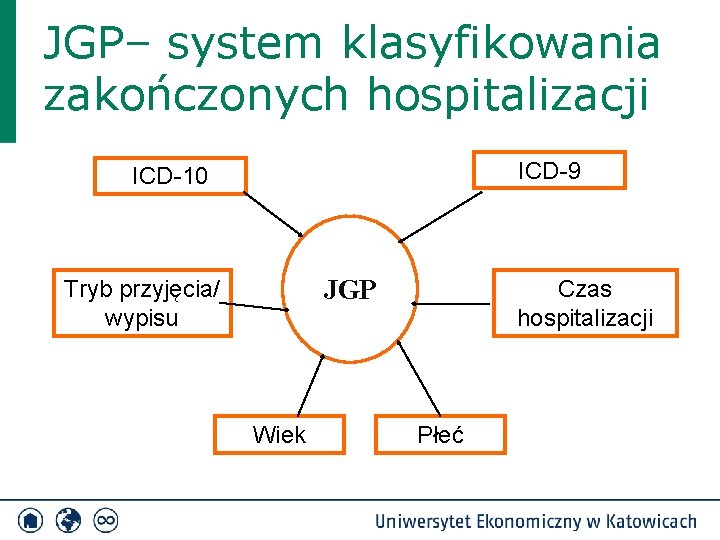
JGP– system klasyfikowania zakończonych hospitalizacji ICD-9 ICD-10 JGP Tryb przyjęcia/ wypisu Wiek Czas hospitalizacji Płeć

Trochę szczegółów na temat JGP….

Jak to wygląda od strony szpitala?

Jak jest finansowany POZ (lekarz rodzinny? ) Stawka kapitacyjna - w IV kwartale 2020 roku - 171 zł, a w przypadku lekarzy posiadających certyfikat akredytacyjny – odpowiednio do 172, 56 zł (miesięcznie). Stawka ta korygowana jest odpowiednim współczynnikiem w zależności od: • grupy wiekowej, w której znajduje się osoba zapisana do lekarza POZ, • leczenia określonych chorób przewlekłych, • stosowanie e-rozwiązań, • kierowania na badania diagnostyczne, itp.

Jak jest finansowane ratownictwo medyczne? § Jednostki ratownictwa medycznego: - S - P - Transport komercyjny


Kluczowe obszary zarządzania szpitalem § § § § Zarządzanie kontraktem Controlling, zarządzanie finansami Zarządzanie personelem Zarządzanie jakością Farmakoekonomika Logistyka Informatyzacja

Warunki zatrudnienia § Czas pracy 7 h i 35 minut § Umowa o pracę, „kontrakt” § System czasu pracy (normalny, zmianowy, zrównoważony, zadaniowy) § Spełnienie regulacji prawnych

Centrum Monitorowania Jakości w Ochronie Zdrowia (CMJ) q Powołane w 1994 roku jako jednostka budżetowa podległa Ministrowi Zdrowia, w sposób systemowy wprowadza programy poprawy jakości w ochronie zdrowia q Jest Ośrodkiem Współpracy z WHO w zakresie rozwijania jakości i bezpieczeństwa w systemach ochrony zdrowia, wskaźników poprawy dla szpitali q Uczestniczy w Europejskiej Sieci Instytutów i Centrów Jakości (European Network of Quality Institutes – ENQI)

Zestaw Standardów Akredytacyjnych 1. CIĄGŁOŚĆ OPIEKI- 13 standardów głównych + 2 podstandardy 150 standardów głównych 2. PRAWA PACJENTA - 20 standardów głównych oraz 88 podstandardów 3. OCENA STANU PACJENTA - 5 standardów głównych + 13 podstandardów 4. OPIEKA NAD PACJENTEM - 6 standardów głównych + 5 podstandardów 5. KONTROLA ZAKAŻEŃ - 7 standardów głównych + 13 podstandardów 6. ZABIEGI I ZNIECZULENIA - 13 standardów głównych + 8 podstandardów 7. FARMAKOTERAPIA - 13 standardów głównych 8. LABORATORIUM - 8 standardów głównych + 4 podstandardy 9. DIAGNOSTYKA OBRAZOWA - 9 standardów głównych 10. ODŻYWIANIE - 5 standardów głównych + 1 podstandard 11. POPRAWA JAKOŚCI - 6 standardów głównych +12 podstandardów 12. ZARZĄDZANIE OGÓLNE - 11 standardów głównych + 3 podstandardy 13. ZARZĄDZANIE ZASOBAMI LUDZKIMI - 9 standardów głównych + 11 podstandardów 14. ZARZĄDZANIE INFORMACJĄ - 6 standardów głównych + 8 podstandardów 15. ZARZĄDZANIE ŚRODOWISKIEM OPIEKI - 19 standardów głównych + 8 podstandardów

Korzyści finansowe z akredytacji dla szpitala j 1 Wartość współczynnika korygującegoql, j Przekazanie dyrektorowi oddziału wojewódzkiego Funduszu, nie później niż do końca drugiego miesiąca okresu planowania, certyfikatu akredytacyjnego, o którym mowa w przepisach wydanych na podstawie art. 5 ustawy z dnia 6 listopada 2008 r. o akredytacji w ochronie zdrowia (Dz. U. z 2016 r. poz. 2135), dotyczącego profili systemu zabezpieczenia, ważnego przynajmniej przez jeden dzień w okresie planowania, w tym: - uzyskanego z wynikiem co najmniej 0, 02 90% możliwej do uzyskania liczby punktów albo Charakterystyka współczynnika ql, j - uzyskanego z wynikiem co najmniej 80% i poniżej 90% możliwej do 0, 015 uzyskania liczby punktów, albo - uzyskanego z wynikiem co najmniej 75% i poniżej 80% możliwej do 0, 01 uzyskania liczby punktów

Usytuowanie jednostki ochrony zdrowia na rynku jest korzystne i przekształca się w przewagę konkurencyjną wtedy, gdy umożliwia: • powiększenie efektów działalności (np. : wielkości sprzedaży bez konieczności ponoszenia dodatkowych nakładów bądź ponoszenia nakładów mniejszych od konkurentów), • zmniejszenie wielkości nakładów przy danych efektach działania (bez pojawienia się zagrożenia ich zmniejszenia, a równolegle konkurenci nie są zdolni do takiego posunięcia). 26

Która strategia jest możliwa do realizacji? • Czy można poszukiwać efektu skali działalności przy obecnym rozmieszczeniu jednostek ochrony zdrowia? • Czy można konkurować cenowo? • Czy warto opierać się na czynnikach konkurencji pozacenowej (np. systemy zarządzania jakością)? 27
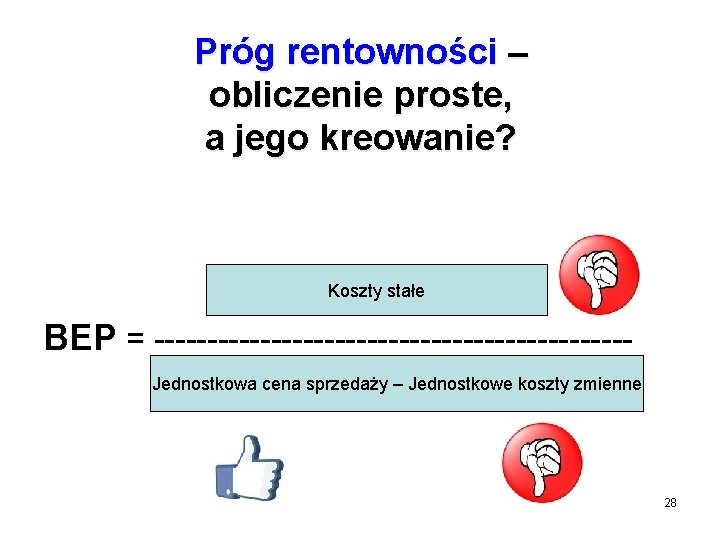
Próg rentowności – obliczenie proste, a jego kreowanie? Koszty stałe BEP = ----------------------Jednostkowa cena sprzedaży – Jednostkowe koszty zmienne 28

Rozpatrując możliwości wprowadzenia zmian w poprawie rentowności warto przeprowadzić następujące analizy w kontekście analizy progu rentowności. Koszty stałe: - czy istnieje realna możliwość obniżenia kosztów stałych poprzez: a) zmianę organizacji czasu pracy (przy zachowaniu odpowiedniej jakości usług i zachowaniu bezpieczeństwa pacjenta)? b) wprowadzenie zadaniowych form wynagrodzeń (np. wynagrodzenia od wykonanej procedury medycznej)? c) lepsze wykorzystanie zajmowanej powierzchni użytkowej (z zachowaniem norm prawnych w tym zakresie)? 29

Cena: - czy istnieje realna możliwość uzyskania wyższej ceny za wykonywane usługi poprzez: a) uzyskanie wyższej ceny za punkt rozliczeniowy w Narodowym Funduszu Zdrowia (obecnie mało realna, ale strategicznie wydaje się to być możliwe przy wdrożeniu prawdziwych negocjacji cenowych)? b) zmianę formy organizacji prawnej całej jednostki? c) prowadzenie działalności komercyjnej w zakresie nieobjętym kontraktem z Narodowym Funduszem Zdrowia? 30

Jednostkowy koszt zmienny: - czy istnieje realna możliwość obniżenia jednostkowych kosztów zmiennych poprzez: a) stosowanie tańszych, ale nie gorszych jakościowo leków, sprzętu jednorazowego użytku? b) analizę stosowanych terapii lekowych 31

W analizie progu rentowności należy wziąć pod uwagę następujące aspekty: a) często w pierwszym podejściu do analizy wydaje się, że praktycznie nic nie można zmienić zdaniem personelu – warto zadawać na tym etapie kontrowersyjne pytania b) poszczególną jednostkę organizacyjną warto rozpatrywać w powiązaniach komplementarnych z pozostałymi jednostkami c) analizę warto prowadzić na poziomie lokalnym i regionalnym (konkurencja, rynek pracy) 32

SZPITAL JAKO POTENCJALNE MIEJSCE PRACY? ? ?

- Slides: 34