Corso di Laurea in Medicina e chirurgia Patologia














- Slides: 27

Corso di Laurea in Medicina e chirurgia Patologia Sistematica II Anno Accademico 2012/13 Insufficienza cerebro Vascolare ICV E. Baggio

Fattori di rischio per ARTERIOPATIA DEI TRONCHI SOVRAAORTICI (TSA) • Fumo • Ipertensione arteriosa • Dislipidemia • Diabete • Combinazione dei fattori di rischio

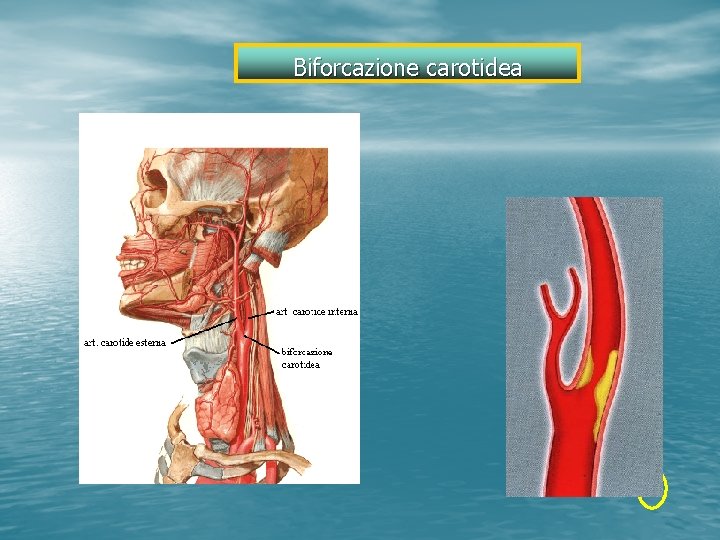
Biforcazione carotidea

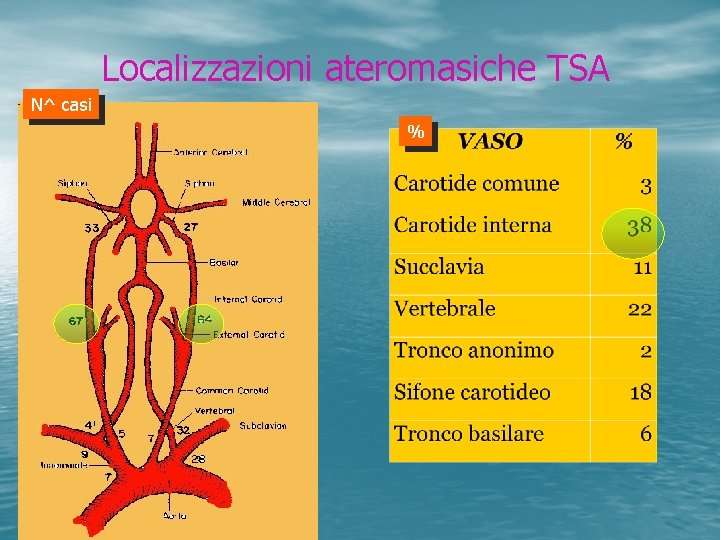
Localizzazioni ateromasiche TSA N^ casi %

ICV: QUADRI CLINICI • TIA : attacco ischemico transitorio • P-TIA • RIND • ICTUS

TIA: ATTACCO ISCHEMICO TRANSITORIO I deficit neurologici focali regrediscono completamente entro 24 ore (durano comunemente tra 2 e 15 minuti) TIA CAROTIDEO: • Paresi e/o ipoanestesia • Afasia e disturbi cognitivi • Disorientamento • Disartria e amaurosi fugax

TIA ATTACCO ISCHEMICO TRANSITORIO I deficit neurologici focali regrediscono completamente entro 24 ore (durano comunemente tra 2 e 15 minuti) TIA VERTEBRO-BASILARE: • Vertigini, amnesia, cadute improvvise (drop attacks) • Disartria, deficit motori • Disfagia, diplopia

P-TIA Attacchi ischemici transitorii protratti nei quali la regressione è completa, ma avviene entro le 4 settimane successive all’esordio dei sintomi

RIND Reversible Ischemia with Neurologic Deficit, cioè attacchi ischemici transitori con recupero incompleto

ICTUS CEREBRI Sindrome di origine vascolare caratterizzata dalla rapida comparsa di un deficit neurologico focale persistente. SINTOMI: • Inizio improvviso o graduale, preceduto da parestesie a carico dell’emisoma che andrà incontro a paresi. La coscienza può essere integra, obnubilata o abolita. • Emiparesi o emiplegia controlaterale alla lesione • Emianopsia (perdita di metà del campo visivo) • Disturbi del linguaggio

ICV MECCANISMO EMODINAMICO Si verifica quando in un distretto cerebrale con flusso ridotto per la presenza di lesioni vascolari che restringono il lume si determina ulteriore riduzione critica del flusso per: èipotensione ètrombosi arteriosa èembolia

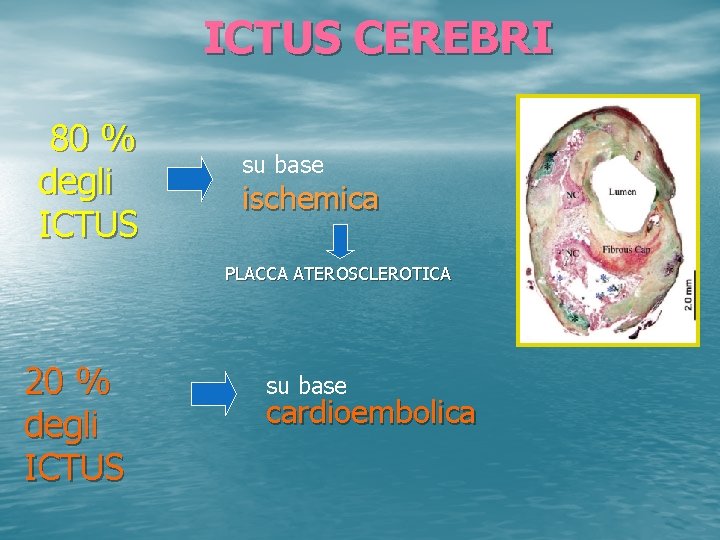
ICTUS CEREBRI 80 % degli ICTUS su base ischemica PLACCA ATEROSCLEROTICA 20 % degli ICTUS su base cardioembolica

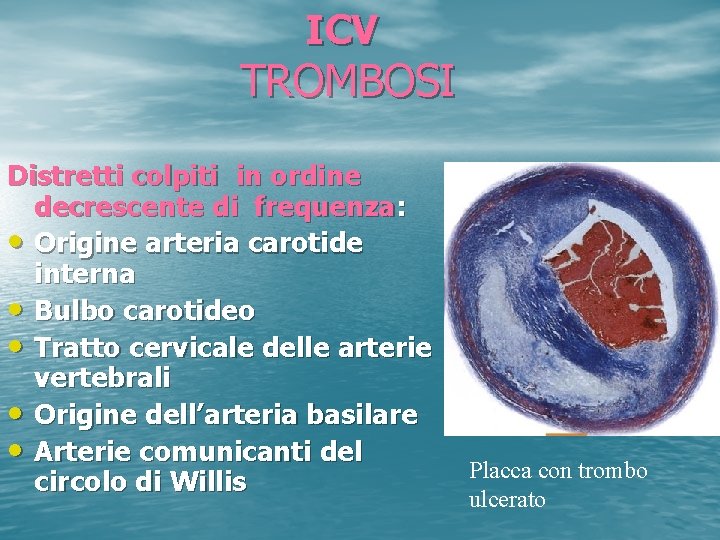
ICV TROMBOSI Distretti colpiti in ordine decrescente di frequenza: • Origine arteria carotide interna • Bulbo carotideo • Tratto cervicale delle arterie vertebrali • Origine dell’arteria basilare • Arterie comunicanti del circolo di Willis Placca con trombo ulcerato

ICV EMBOLIA PRINCIPALI CAUSE DI EMBOLIA: • Fibrillazione atriale • IMA • Protesi valvolari, stenosi mitralica • Cardiomiopatia dilatativa • Endocarditi • Aterosclerosi dell’aorta ascendente e carotidi • Neoplasie

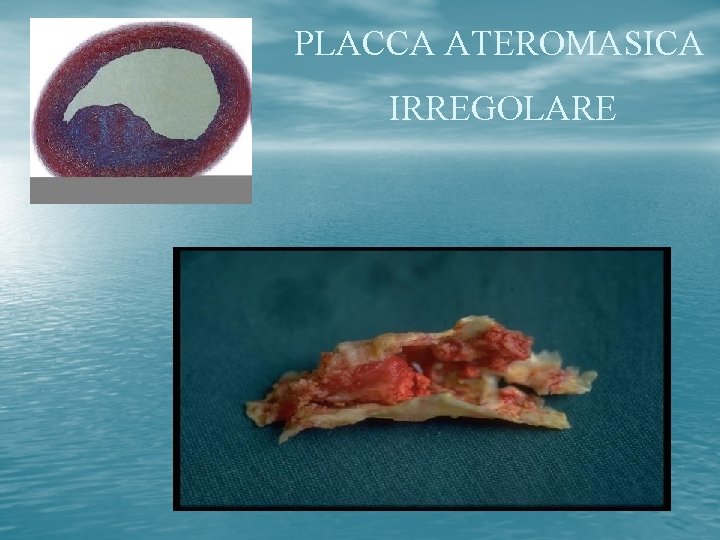
PLACCA ATEROMASICA IRREGOLARE

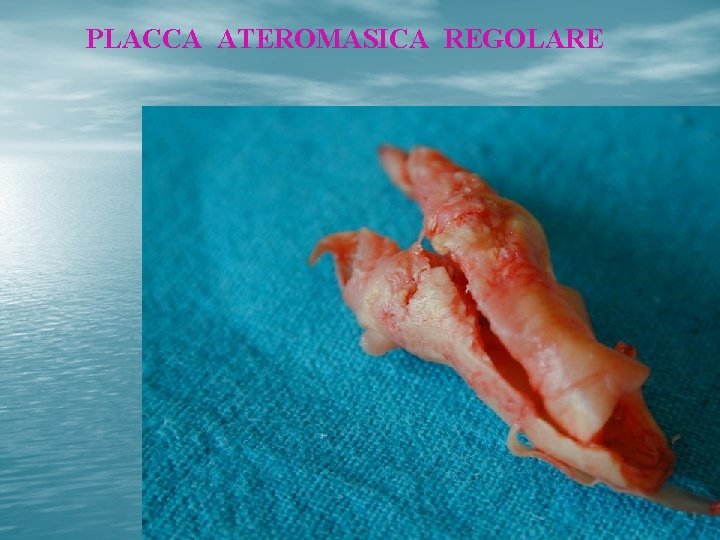
PLACCA ATEROMASICA REGOLARE

DIAGNOSI • Anamnesi (comparsa, durata, frequenza dei sintomi etc. ) • Auscultazione dei vasi carotidei • Esame neurologico • Eventuale visita cardiologica • Diagnostica strumentale

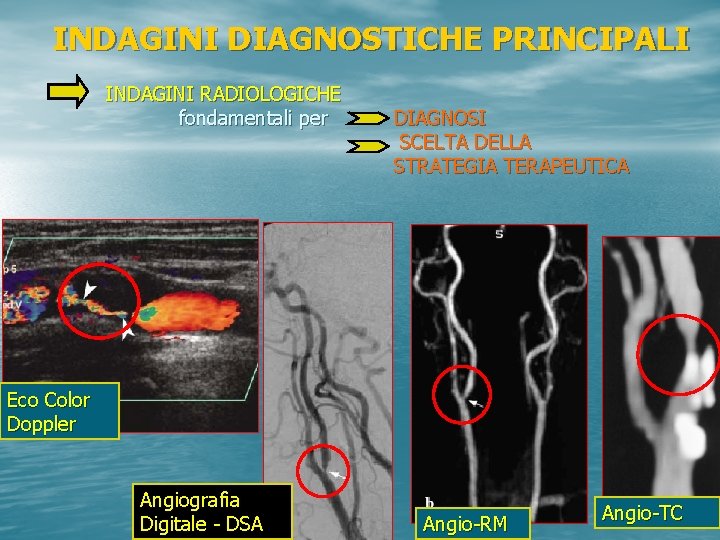
DIAGNOSTICA STRUMENTALE • Ecocolordoppler TSA • Angiografia digitale. TSA • Angio-TAC TSA + parenchima cerebrale • Angio-RMN TSA + parenchima cerebrale

INDAGINI DIAGNOSTICHE PRINCIPALI INDAGINI RADIOLOGICHE fondamentali per DIAGNOSI SCELTA DELLA STRATEGIA TERAPEUTICA Eco Color Doppler Angiografia Digitale - DSA Angio-RM Angio-TC

ANGIOGRAFIA

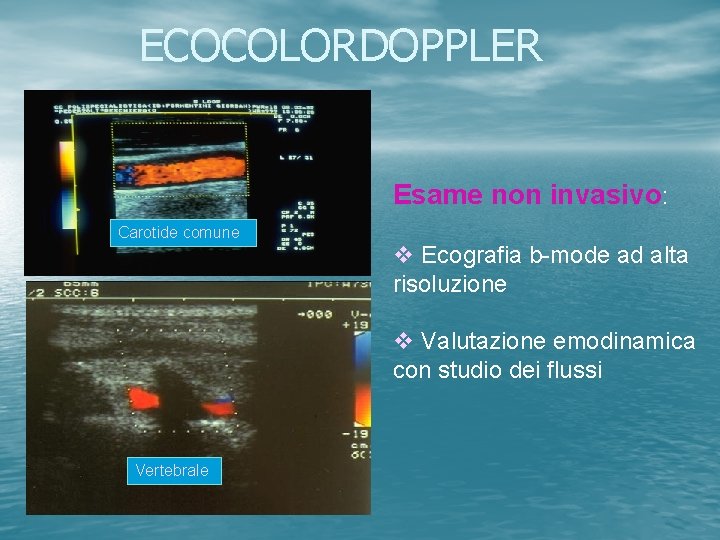
ECOCOLORDOPPLER Esame non invasivo: Carotide comune v Ecografia b-mode ad alta risoluzione v Valutazione emodinamica con studio dei flussi Vertebrale

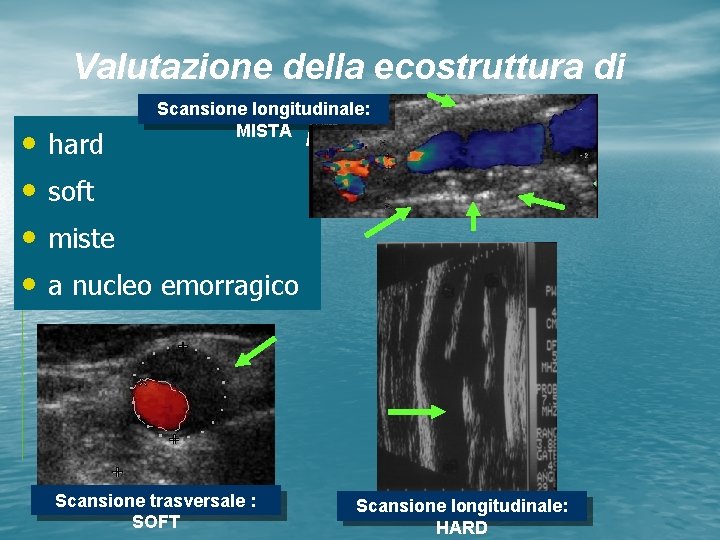
Valutazione della ecostruttura di • • hard Scansione longitudinale: MISTA placca soft miste a nucleo emorragico Scansione trasversale : SOFT Scansione longitudinale: HARD

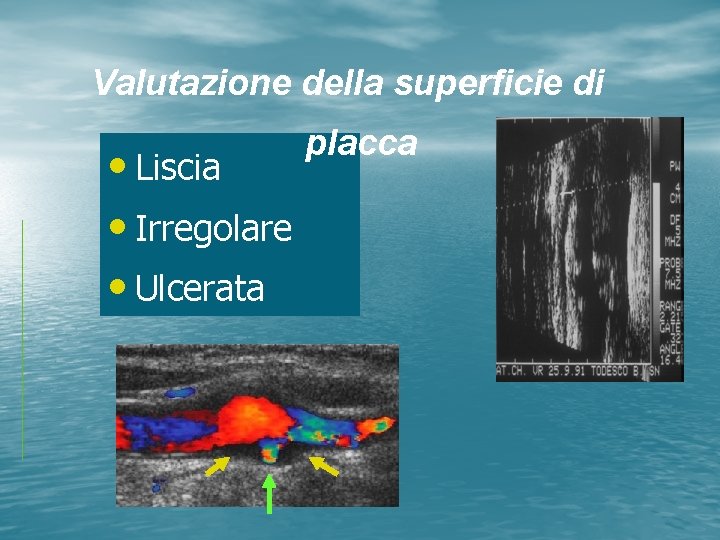
Valutazione della superficie di • Liscia • Irregolare • Ulcerata placca

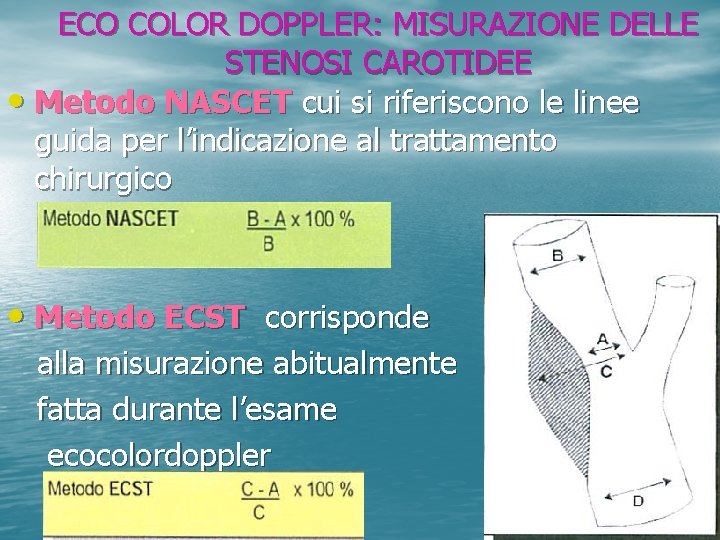
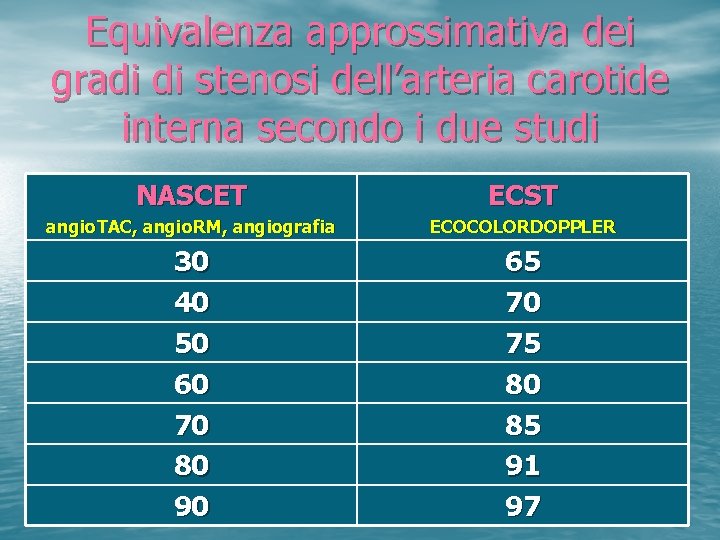
ECO COLOR DOPPLER: MISURAZIONE DELLE STENOSI CAROTIDEE • Metodo NASCET cui si riferiscono le linee guida per l’indicazione al trattamento chirurgico • Metodo ECST corrisponde alla misurazione abitualmente fatta durante l’esame ecocolordoppler

Equivalenza approssimativa dei gradi di stenosi dell’arteria carotide interna secondo i due studi NASCET ECST angio. TAC, angio. RM, angiografia ECOCOLORDOPPLER 30 40 50 60 70 80 90 65 70 75 80 85 91 97

TERAPIA MEDICA • Correzione dei fattori di rischio • Antiaggreganti piastrinici • Statine • Acidi omega 3 • Eparina • Anticoagulanti orali

INDICAZIONI AL TRATTAMENTO CHIRURGICO • Paziente sintomatico o asintomatico • Percentuale di stenosi • Velocità di Picco Sistolico (VPS) • Consistenza della placca: soft, hard o mista • Superfice della placca: liscia, irregolare o ulcerata