Corso di Laurea in Medicina e Chirurgia Clinica






































- Slides: 48

Corso di Laurea in Medicina e Chirurgia Clinica Ostetrica e Ginecologica 00177 Ipertensione in gravidanza Gianluigi Pilu Gianluigi. pilu@unibo. it

Ipertensione in gravidanza • 10% di tutte le gravidanze • Causa maggiore di morte/ morbilità per madre e feto • Peculiare specie umana (primati) Kera, from the Bristol zoo, the second or third gorilla to give birth with cesarean section in England

Fattori di rischio per ipertensione in gravidanza • Fattori genetici • Familiarità • Precedenti ostetrici • Fattori predisponenti all’ipertensione • Malattie sistemiche, immunitarie, renali, obesità, trombofilia, altre • Fattori ostetrici • Gemelli, mola vescicolare, idrope fetale

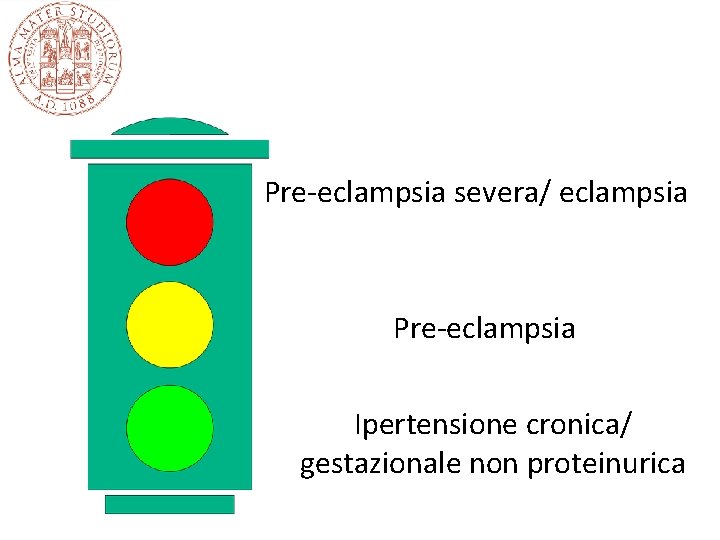
Classificazione ipertensione in gravidanza • Ipertensione cronica (pre-esistente) • Ipertensione gestazionale non proteinurica • Ipertensione gestazionale proteinurica (preeclampsia) • (Lieve) • Severa • Eclampsia

Definizioni • Ipertensione in gravidanza: • Sistolica > 140 mm. Hg, diastolica > 90 mm. Hg • V tono di Korotkoff – scomparsa del suono • almeno due misurazioni a distanza di 1 -6 ore • Proteinuria • • minima proteinuria evento fisiologico in gravidanza patologica se: > 300 mg/24 ore oppure > 100 mg/L o ++ in due esami indipendenti • Edemi: • Non rilevanti per la diagnosi della malattia (80% delle gravide ha edemi declivi improntabili, non facile la quantificazione)

Ipertensione in gravidanza: categorie cliniche e definizioni • Ipertensione cronica vs gestazionale: PA > 140/90 prima della gravidanza o prima di 20 settimane (eccezione per mola vescicolare) senza proteinuria • Pre-eclampsia: PA > 140/90 + proteinuria > 300 mg/24 ore* • Eclampsia: convulsioni * In attesa della proteinuria/24 ore una concentrazione > 30 mg/d. L è considerata sospetta, valori < 20 mg/d. L di solito privi di significato

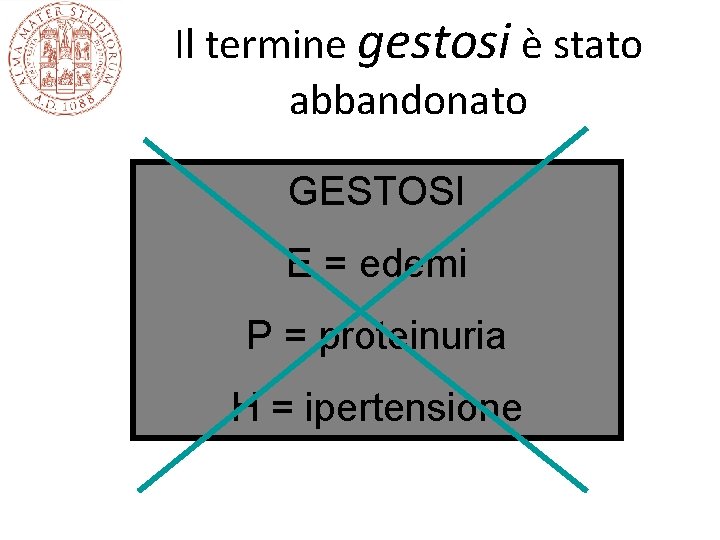
Il termine gestosi è stato abbandonato GESTOSI E = edemi P = proteinuria H = ipertensione

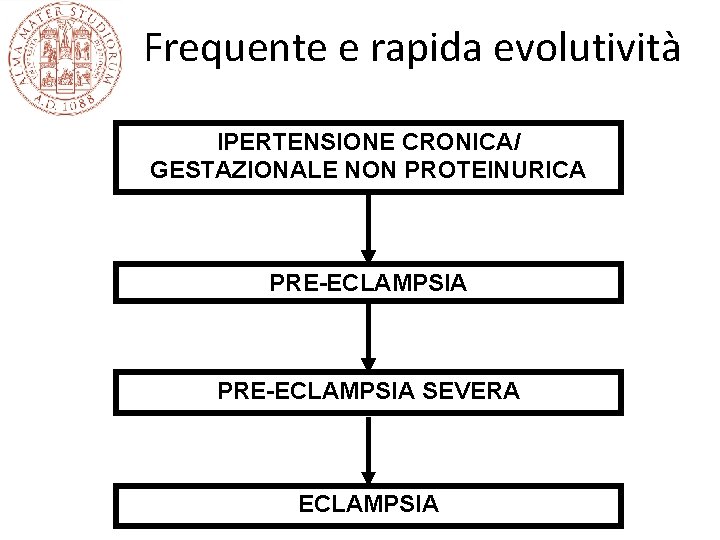
Frequente e rapida evolutività IPERTENSIONE CRONICA/ GESTAZIONALE NON PROTEINURICA PRE-ECLAMPSIA SEVERA ECLAMPSIA

Eziologie proposte per la pre-eclampsia • • • Predisposizione genetica Fattori immunitari Squilibrio trombossano/prostaciclina Alterata invasione trofoblastica Squilibrio sistema renina-angiotensinaaldosterone

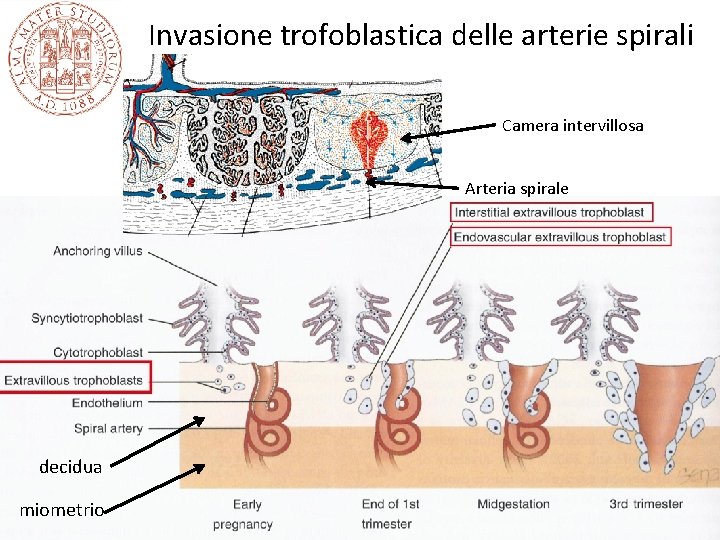
Invasione trofoblastica delle arterie spirali Camera intervillosa Arteria spirale decidua miometrio

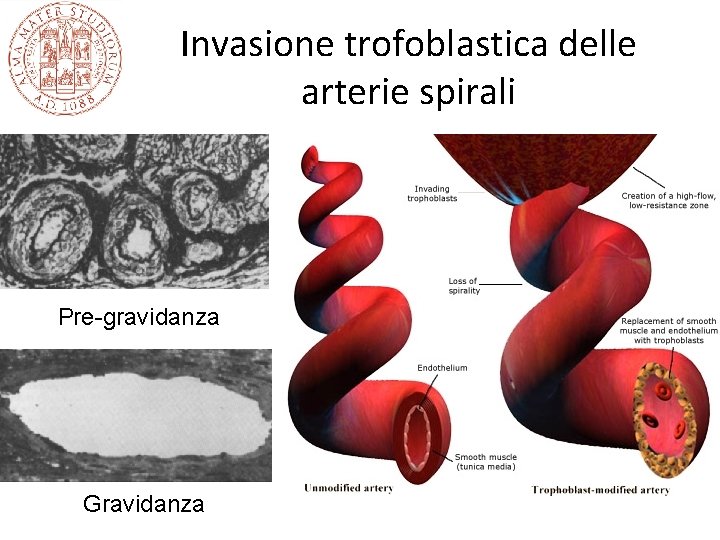
Invasione trofoblastica delle arterie spirali Pre-gravidanza Gravidanza

Invasione trofoblastica delle arterie sottoplacentari • Avviene in due ondate • La prima all’inizio della gravidanza • La seconda tra 14 e 16 settimane è presente soltanto nella specie umana e in alcuni primati

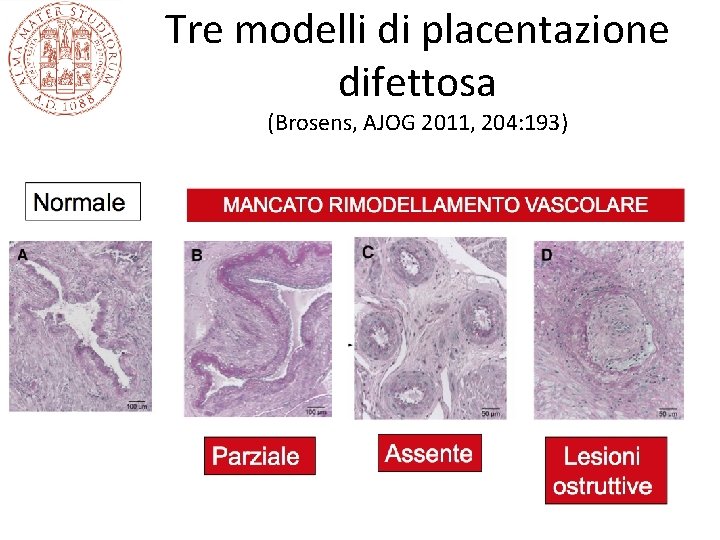
Tre modelli di placentazione difettosa (Brosens, AJOG 2011, 204: 193)

Invasione trofoblastica delle arterie spirali e complicazioni della gravidanza • In condizioni normali il trofoblasto che tappezza internamente la camera intervillosa invade e distrugge la parete delle arterie spirali fino al terzo interno del miometrio • Le arterie spirali si dilatano, la distruzione della tonaca media impedisce vasocostrizione, si realizza un circolo vascolare diretto alla placenta ad alta portata e basse resistenze indipendente dal controllo materno • In alcune complicazioni ostetriche (pre-eclamspia, IUGR, parto pretermine), l’invasione trofoblastica è ridotta e questo determina probabilmente un circolo a portata ridotta e correla con lesioni ischemiche della placenta

Pre-eclampsia e parità • Pre-eclampsia soprattutto nelle primigravide • Rara nelle multipare con gravidanze precedenti normali • Non è una malattia delle primigravide ma dipende dal partner • Una multipara con un nuovo partner ha la stessa probabilità di pre-eclampsia di una primigravida

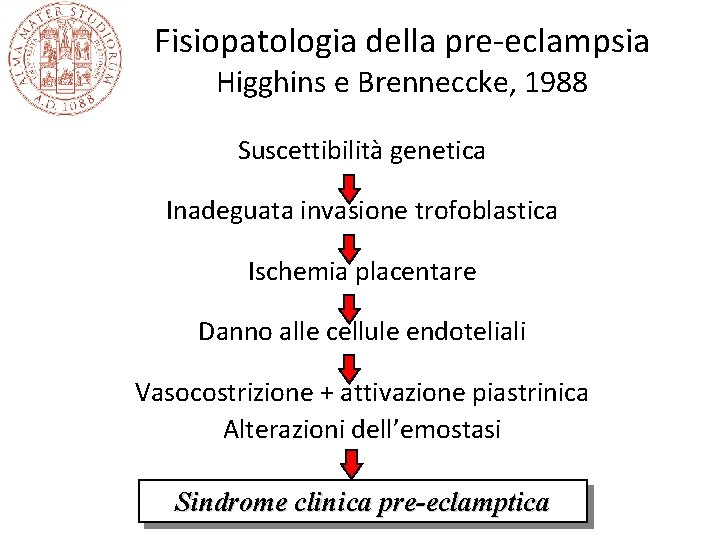
Fisiopatologia della pre-eclampsia Higghins e Brenneccke, 1988 Suscettibilità genetica Inadeguata invasione trofoblastica Ischemia placentare Danno alle cellule endoteliali Vasocostrizione + attivazione piastrinica Alterazioni dell’emostasi Sindrome clinica pre-eclamptica

Pre-eclampsia: fisiopatologia • Vasocostrizione generalizzata • Lesioni vascolari periferiche • • • Reni Fegato Polmoni Cervello Letto utero-placentare SINDROME MULTISISTEMICA

Pre-eclampsia Fisiopatologia della compromissione renale • Vasocostrizione generalizzata • Danno alla membrana glomerulare (endoteliosi dei capillari glomerulari) • Diminuzione della filtrazione glomerulare (oliguria) • Aumentata permeabilità alle proteine (proteinuria)

Eziopatogenesi della pre-eclampsia • Ignota, molte ipotesi • Una malattia di circoli viziosi • Insufficiente invasione trofoblastica/ ipoplasia e trombosi dei vasi sottoplacentari • Diffusa vasocostrizione e danno glomerulare dominano il quadro clinico materno, l’insufficienza placentare quello fetale • Vasocostrizione e proteinuria provocano un quadro peculiare di ipertensione ipovolemica

Conseguenze catastrofiche della ipertensione gestazionale e pre-eclampsia in particolare • • • Emorragia cerebrale Coagulopatia da consumo Insufficienza renale Edema polmonare Distacco di placenta

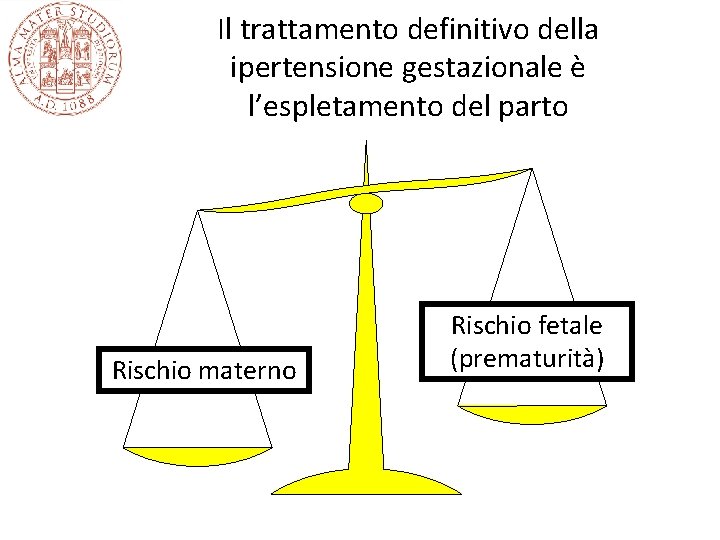
Gestione clinica della ipertensione gestazionale e pre-eclampsia in particolare • Le manifestazioni patologiche della malattia possono al massimo essere attenuate/ritardate dalla terapia medica • Il momento cruciale resta la decisione sul momento in cui espletare il parto (timing)

Il trattamento definitivo della ipertensione gestazionale è l’espletamento del parto Rischio materno Rischio fetale (prematurità)

Ipertensione in gravidanza: categorie cliniche e definizioni • Ipertensione cronica vs gestazionale: > 140/90 prima della gravidanza o prima di 20 settimane (eccezione per mola vescicolare) senza proteinuria • Pre-eclampsia: > 140/90 + proteinuria > 300 mg/24 ore • Eclampsia: convulsioni

Pre-eclampsia • (lieve): PA > 140/90 + proteinuria • Severa: • • • PA sis > 160 mm. Hg dia > 110 mm. Hg (2 misurazioni a distanza di 4 ore) Piastrinopenia < 100. 000 /u. L Ipertransaminasemia (valori > 2 volte la norma) o dolore epigastrico Creatinina > 1, 1 mg/d. L (o un aumento del doppio) Edema polmonare Cefalea persistente o disturbi visivi

Pre-eclampsia senza proteinuria • PA > 140/90 + • Piastrinopenia < 100. 000 /u. L • Ipertransaminasemia (> 2 volte il valore normale) • Creatinina > 1, 1 mg/d. L o 2 volte il valore normale

“HELLP Syndrome” • Hemolisys • Iperbilirubinemia • Aumento LDH • ELevated liver enzymes • Aumento delle transaminasi • Low Platelets • Piastrinopenia ( < 100. 000 nl)

HELLP Syndrome • 2 -12 % delle pre-eclamptiche • Epigastralgia, dolore al quadrante addominale superiore destro, vomito • Insorge prima del parto (70%) e fino a 7 giorni dopo (30%) • Insorgenza subdola (ipertensione assente nel 20% dei casi) • If you have HELLP syndrome cry for help

Eclampsia • Comparsa di convulsioni per ischemia cerebrale in un quadro di pre-eclampsia severa (75%) o moderata (25%). • Si sviluppa: • 25% prima del parto • 50% durante il parto • 25% dopo il parto

Pre-eclampsia precoce e tardiva • Precoce • < 34 settimane, di solito con IUGR e arterie uterine alterate • Tardiva • > 34 settimane, spesso feti LGA e arterie uterine normali • Può manifestarsi nel puerperio (!)

‘Timing’ del parto nelle gravidanze con ipertensione gestazionale • • • Raggiunta la maturità fetale il parto va espletato (vaginale vs taglio cesareo) Stabilizzare la paziente prima, durante e nei giorni successivi al parto Prima della maturità fetale si può tentare, anche in funzione della gravità del quadro materno, di proseguire la gravidanza Dal momento che le complicazioni non sono sempre facilmente prevedibili, esiste un margine di rischio Pre-eclampsia nel secondo trimestre può giustificare una interruzione volontaria di gravidanza

Pre-eclampsia severa/ eclampsia Pre-eclampsia Ipertensione cronica/ gestazionale non proteinurica

Il trattamento definitivo della ipertensione gestazionale è l’espletamento del parto Rischio materno Rischio fetale (prematurità)

Controllo delle pazienti con ipertensione in gravidanza • Ospedalizzazione vs controlli ambulatoriali • Ospedalizzare preferibilmente pre-eclampsia, sempre quando severa e HELLP • Controlli materni • pre-eclampsia: PA > 4/giorno, bilancio idrico, esami ematobiochimici frequenti • Controlli fetali: • Crescita (ecografia) e benessere (ecografia, cardiotocografia) • Valutare la opportunità di indurre la maturità fetale con steroidi

Stabilizzare le pazienti ipertese a ridosso del parto o in caso di condotta d’attesa • • Terapia anti-ipertensiva Terapia anti-convulsivante Terapia dell’attacco eclamptico Terapia della HELLP syndrome

Terapia anti-ipertensiva in gravidanza • Indicata sa PA > 150/100, incerto il vantaggio per valori inferiori • Alcuni anti-ipertensivi sono controindicati in gravidanza • Diuretici (ipertensione ipovolemica) • ACE-inibitori (associati a morte endouterina) • Relativamente controindicati: beta-bloccanti (ritardo di crescita, depressione neonatale)

Anti-ipertensivi comunemente usati per il trattamento della ipertensione in gravidanza • Alfa-metilldopa (molto blando, lungo tempo per raggiungere livello efficace) • Calcio-antagonisti (nifedipina soprattutto) • Clonidina • Beta-bloccanti (labetalolo, sia parenterale che orale)

Schema standard • Ipertensione cronica/gestazionale non proteinurica • Alfa-metildopa, nifedipina • Pre-eclampsia con ipertensione non severa • Nifedipina, (labetalolo) • Ipertensione severa (> 160/110) • nifedipina, labetalolo, clonidina

Terapia delle crisi ipertensive Nifedipina 10 mg ogni 20’ fino a PA < 150/110 o a un massimo di 5 cpr, poi nifedipina 30 -60 mg/die Labetololo -5 fl da 100 mg in 500 ml (concentrazione 1 mg/ml): all’inizio 20 ml/h (20 mg/h), raddoppiare ogni 30 min fino a risposta soddisfacente (max 160 ml/h); per evitare sovraccarico volemico raddoppiare la concentrazione (10 fl in 500 ml) per somministrazioni superiori a 60 ml/h; dose massima giornaliera: 2400 mg -cautela: controindicato in caso di asma • 2° linea: Clonidina - 1 fl (150 mcg) in 50 ml 1 -3 volte/die (dose massima 600 mcg/die) - cautela: rebound alla sospensione Controllare PA in continua per possibile ipotensione

Terapia anti-convulsivante • Le pazienti con pre-eclampsia severa hanno rischio elevato di eclampsia (convulsioni secondarie a ischemia/edema cerebrale) • Il farmaco di scelta è il solfato di magnesio (potente vasodilatatore) riduce il rischio del 50% • Va somministrato con estrema cautela per gravi possibili effetti collaterali (arresto respiratorio)

Schema di profilassi con Mg. SO 4 della eclampsia materna • carico: 4 gr/15 minuti • Mantenimento: 1 gr/ora • Magnesiemia ogni 24 ore: • • • Range terapeutico 4 -6 mmol/L Scomparsa riflessi patellari: 10 mmol/L Livello tossico: 15 mmol/L • Controllare riflessi patellari, magnesiemia, non somministrare calcio-antagonisti • Antidoto: calcio-gluconato

Terapia dell’attacco eclamptico • Assicurare acceso endovenoso • Benzodiazepine e solfato di magnesio • Stabilizzata la paziente, procedere all’espletamento del parto

Screening e prevenzione pre-eclampsia • Anamnesi: nelle gravide ad alto rischio la aspirina a basse dosi (75 -150 mg) riduce il rischio di preeclampsia e restrizione di crescita (circa 50%) e pre-eclampsia severa (circa 90%) se iniziata < 16 settimane • Misurazione PA e controllo esame urine (1/mese) in gravidanza (pazienti con fattori di rischio, nullipare e pazienti con nuovo partner a rischio maggiore)

Indicazioni per la profilassi con ASA • • • Precedente ipertensione gestazionale Ipertensione cronica Nefropatia Malattie autoimmuni ? Doppler delle arterie uterine ? Profilassi universale primigravide

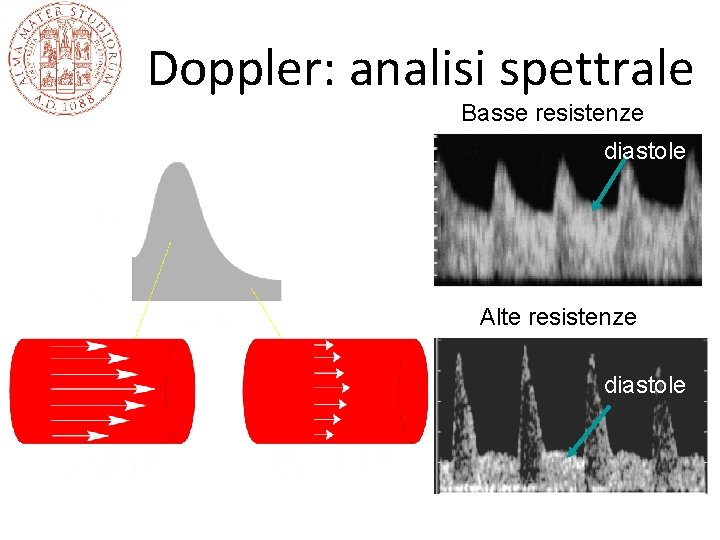
Doppler: analisi spettrale Basse resistenze diastole Alte resistenze diastole

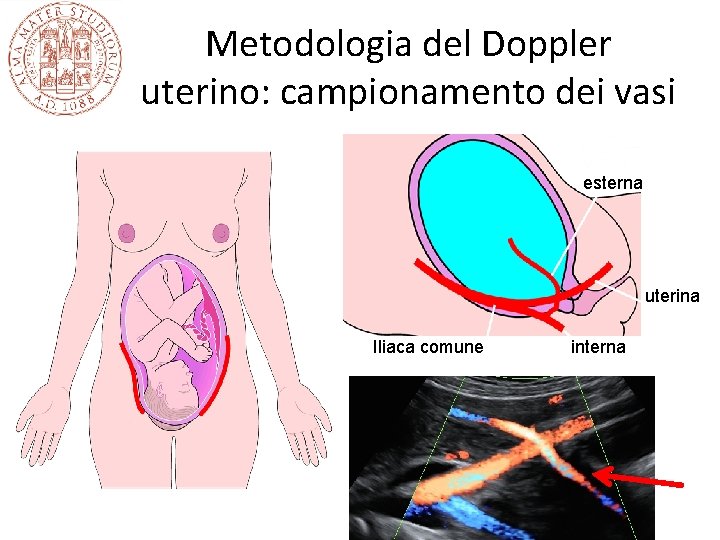
Metodologia del Doppler uterino: campionamento dei vasi esterna uterina Iliaca comune interna

Velocimetria Doppler delle arterie uterine nelle gravidanze normali e con pre-eclampsia Gravidanza normale: bassa pulsatilità Pre-eclampsia: alta pulsatilità e‘incisura’all’inizio della diastole

Screening della pre-eclampsia mediante Doppler uterino? • Onde normali riducono il rischio di pre-eclampsia/ restrizione di crescita fetale e escludono virtualmente la pre-eclampsia precoce • Onde anormali comportano un rischio aumentato di pre-eclampsia/IUGR • La combinazione con fattori biochimici aumenta la capacità predittiva • La somministrazione di aspirina a basse dosi sembra ridurre il rischio di comparsa e/o la gravità del quadro ma l’effetto è massimo solo < 16 settimane

Terapia e screening della ipertensione in gravidanza • Controllo PA ad ogni visita ostetrica • Diagnosi e inquadramento • Monitoraggio e scelta del momento per l’espletamento del parto • Stabilizzazione condizioni generali fino al postpartum (anti-ipertensivi, anti-convulsivanti, steroidi per HELLP) • Profilassi con ASA basse dosi delle gravidanze a rischio