CIRCUIT DU MDICAMENT IFPSS 3me anne juin 2019




















































- Slides: 60

CIRCUIT DU MÉDICAMENT IFPSS 3ème année (juin 2019) M. Leduc

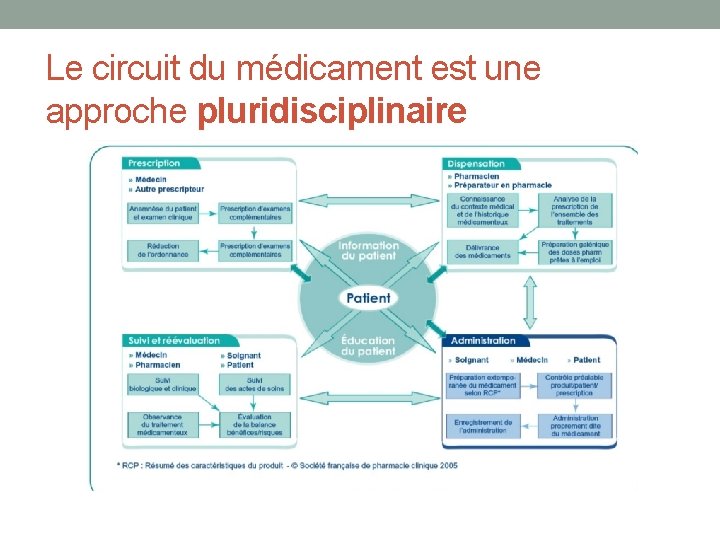
Le circuit du médicament est une approche pluridisciplinaire

Plan • Circuit à l’hôpital • - Prescription • - Dispensation • - Administration • - Comment sécuriser le circuit du médicament • Circuit en ville

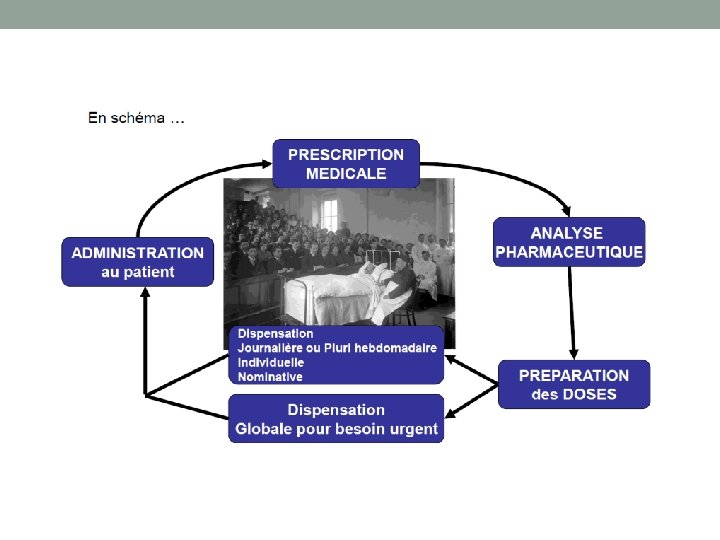
Circuit du médicament à l’hôpital • -Le circuit du médicament est une succession d’étapes réalisées par des professionnels de santé différents. • -Ces professionnels agissent en collaboration étroite avec la direction de l’hôpital pour organiser ce circuit. • -L’organisation de ce circuit a pour but d’améliorer la prise en charge du patient (tant au niveau de la sécurité que de l’efficacité du traitement).


• Règle des 5 « B » • –Bon médicament • –Bonne dose • –Bonne voie • –Bon patient • –Bon moment il est souvent souhaitable d’y ajouter • –Bonnes conditions

Le circuit du médicament à l’hôpital • Arrêté du 31 mars 1999 relatif à la prescription, à la dispensation et à l'administration des médicaments soumis à la réglementation des substances vénéneuses dans les établissements de santé, les syndicats interhospitaliers et les établissements médico-sociaux disposant d'une pharmacie à usage intérieur mentionnés à l'article L. 595 -1 du code de la santé publique. 1999. • Arrêté RETEX 6 avril 2011 relatif au Management de la qualité de la prise en charge médicamenteuse dans les établissements de santé et dans les établissements médico-sociaux. • Ministère de la Santé et des Solidarités. Décret no 2005 -1023 du 24 août 2005 relatif au contrat de bon usage des médicaments et des produits et prestations mentionné à l’article L. 162 -22 -7 du code de la sécurité sociale.

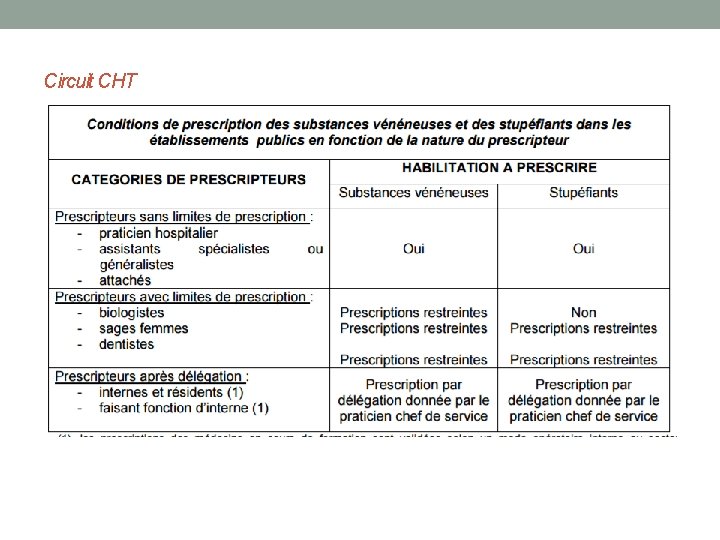
Prescription des médicaments • acte médical se concrétisant par la rédaction d ’une ordonnance • Acte intellectuel et support écrit • Elément du dossier médical • les dentistes, sages-femmes ou vétérinaire peuvent prescrire avec des limites

Les règles de rédaction d’une prescription Réglementation précise : exprimer clairement et sans ambigüité la thérapeutique médicamenteuse à mettre en oeuvre (pharmacien, infirmier, patient…) Dispositions générales : • déontologique • prise en charge par les organismes d'assurance • maladie • textes particuliers / certaines catégories de • médicaments

Les dispositions d'ordre déontologique Code de déontologie médicale (art. R. 4127 -1 et suivants du CSP) • Liberté de la prescription • – dans les limites fixées par la loi • – les plus appropriées compte tenu des circonstances et de • l'intérêt du malade • Qualité de la prescription • – fondée sur les données acquises de la science • – compréhension par le patient ou son entourage • – recher la bonne exécution • Principe d'économie

Circuit CHT

Prérequis de la prescription • Recherche en effectuant un interrogatoire du patient: les antécédents, traitements antérieurs, histoire de la maladie, allergies, insuffisance rénale, hépatique, etc… • Effectue un examen clinique +/- explorations complémentaires. • Informe le patient du rapport bénéfice/risque du traitement. • Détermine le traitement le plus adapté et fixe la posologie optimale (en accord avec les recommandations de chaque médicament, les protocoles retenus dans l’établissement, le livret thérapeutique de l’établissement, etc. . )

Informations obligatoires sur l’ordonnance


L’ordonnance bi-zone

Les médicaments à prescription restreinte

Circuit CHT

La Dispensation/analyse pharmaceutique

La prescription et la dispensation • Les substances vénéneuses nécessitent toujours une • ordonnance (≠ médicaments « conseil » ) • Dispensées sous la responsabilité d’un pharmacien Stupéfiants : risque détournement, législation+++ (ordonnance sécurisée, coffre fermé à clé)

Règles de dispensation • Liste I et II • – Quantité maximum: 1 mois, renouvelable • (sauf contraceptifs oraux 3 mois) • – Ordonnance de moins de 3 mois • Stupéfiants: • – quantité maximum: 7, 14 ou 28 jours • – A partir de la date de prescription • – Hôpital: remis au surveillant, infirmier ou prescripteur • – Stockage = armoire réservée et fermée à clefs

La dispensation à l’hôpital • « Monopole Pharmaceutique » • – distribution des médicaments : uniquement les pharmaciens • – collaboration avec des préparateurs en pharmacie • Pharmacie à usage intérieur (PUI) • – Etablissements hospitaliers, publics ou privés • – Délivrance des médicaments aux patients hospitalisés

• Médicaments en stock= liste déterminée par la procédure des marchés publics • – notion de « livret » : tous les médicaments existants ne sont pas en stock… attention aux équivalences! • Dispensation aux patients ambulatoires : médicaments réservés à l ’usage hospitalier « Vente aux particuliers »

L’analyse réglementaire Elle consiste à contrôler l’exhaustivité des données administratives requises par la réglementation : - identification de l’établissement et de l’unité de soins, - nom et qualité du prescripteur, et le cas échéant sa qualification ou son titre, - habilitation du prescripteur, - date de la prescription, - signature du prescripteur, - coordonnées du prescripteur (numéros de téléphone ou de télécopie, adresse électronique), - nom, prénom, âge, sexe, et si nécessaire poids et taille du patient, - dénomination des médicaments, dosage, forme galénique, posologie, formules détaillées pour les préparations, - durée du traitement (ou nombre d’unités de conditionnement prescrites)

L’analyse pharmaco-thérapeutique Elle consiste à identifier d’éventuelles anomalies pharmacologiques et à vérifier : - la cohérence des prescriptions, - les éventuelles redondances pharmacologiques, - les posologies (doses, durées et rythmes d’administration), - les incompatibilités physico-chimiques, - les interactions pharmacodynamiques, pharmacocinétiques, - les contre-indications, - les effets indésirables potentiels, - pour les préparations magistrales ou hospitalières l’analyse consistera également à vérifier la pertinence Scientifique et la faisabilité réglementaire et technique.

Les interventions pharmaceutiques Pour améliorer la prise en charge thérapeutique du patient, le pharmacien peut transmettre au prescripteur et/ou à l’infirmier un avis pharmaceutique. Cela peut concerner : - une proposition de suppression de médicaments redondants, - une proposition de modification de posologie, - une information à prendre en compte lors de l’administration ou du suivi du traitement, - une proposition de substitution ou d’équivalence thérapeutique au regard des médicaments figurant au livret thérapeutique et/ou des protocoles validés, - une proposition de traitements correcteurs des effets indésirables, - ou toute autre proposition visant à améliorer la prise en charge thérapeutique.

L’administration des médicaments par l’infirmier

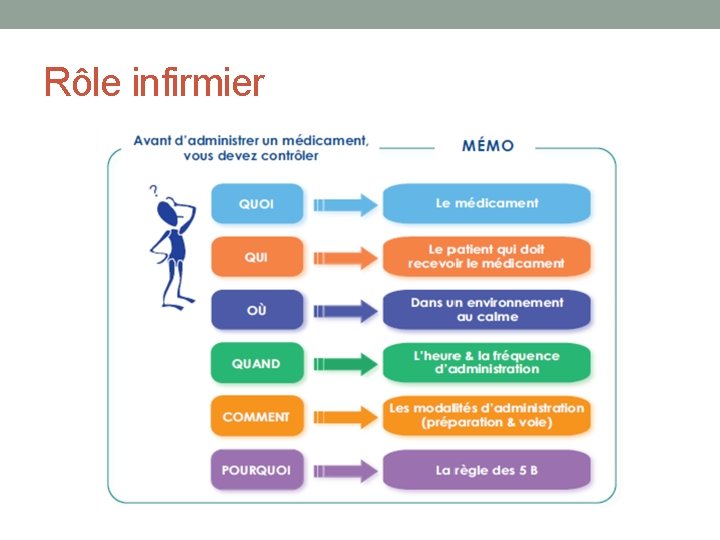
• Acte thérapeutique majeur • Infirmier(e) = rôle d’alerte • suit l ’état des malades, juge de l ’efficacité ou de la tolérance d ’un médicament • connaissances, le jugement clinique • « le bon médicament, au bon moment, au bon malade »

• Toute administration = sur prescription médicale cas particuliers : « protocoles » rédigés par le médecin • Toute administration doit être consignée de façon écrite dans le dossier de soins infirmiers Traçabilité +++ • Lavage des mains et respect d’une procédure propre Conditionne la sécurité de l’administration médicamenteuse (formes parentérales +++)

Contrôles essentiels avant administration • Le malade • – Nom du malade : VERIFIER L’IDENTITE du patient. « bonjour, comment vous appelez vous? » Et non pas: « vous êtes bien Mr … ? » ou se référer au bracelet d’identification • Interroger le patient sur d’éventuelles allergies (qu’il aurait omis de dire au médecin) • Apprécier l’autonomie du patient à gérer son traitement. (éducation thérapeutique)


• Le médicament • – Nom, forme et dosage du médicament, Attention aux équivalences Confirmation du prescripteur en cas de doute • – Voie d ’administration (voie IM, IVD ou perf IV) • – Heure et fréquence d’administration • – Date de péremption • – Aspect macroscopique du médicament (limpidité, etc)

• S’assurer de la bonne observance Bonne observance médicamenteuse = prendre le bon médicament à la bonne dose et au bon moment • Evaluer l’efficacité (clinique ou biologique) • • Antihypertenseur = baisse de la TA • • Antibiotique = baisse de la fièvre • Evaluer la tolérance • Détection des effets indésirables (EI)= rôle infirmier • EI (Evènements indésirables) signalés au médecin ou au pharmacien, (gestion de l’EI + déclaration à la pharmacovigilance)


L’infirmier peut refuser d’exécuter une prescription médicale dans 3 situations : • quand il estime, sur des arguments fondés, vérifiables et partagés que le traitement prescrit ne répond pas aux besoins du patient. Il en informe le prescripteur afin d’aboutir à une optimisation de la thérapeutique. Cet avis fait l’objet d’un compte-rendu écrit dans le dossier du patient. L’infirmier en informe le cadre de santé et le responsable médical du service, • quand le soin prescrit ne relève pas de sa compétence (exemple : injections de certains médicaments par voie intrarachidienne, voie intra-cardiaque), • quand la prescription est orale, sauf urgence vitale selon des protocoles bien définis

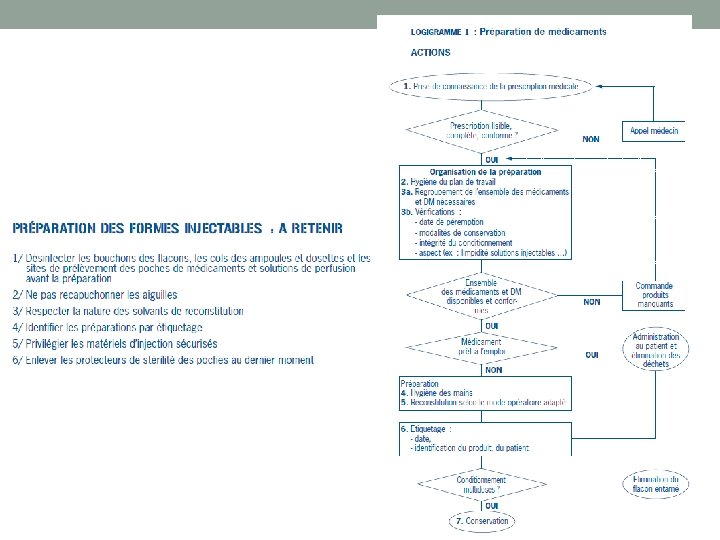
Bonnes pratiques de préparations des médicaments





Erreurs les plus fréquentes • 1. Manque de connaissances sur le médicament • 2. Omission de clarifier une ordonnance • 3. Non-respect des principes de bases • – administrer la bonne dose • – du bon médicament • – par la bonne voie • – au bon moment • – au bon patient • 4. Utilisation d’une méthode de soins inappropriée • 5. Manque de surveillance • 6. Inadéquation de la documentation

Les médicaments dans l’unité de soins


• 1. Conditionnement unitaire : à favoriser car il permet l’identification du médicament jusqu’au lit du malade par l’infirmièr(e). • 2. Distribution des médicaments aux unités de soins • Distribution globale : commande de médicaments sans ordonnances • Distribution globalisée : regroupement de plusieurs ordonnances • Délivrance nominative : pour un patient pour une période • 3. « Armoire à pharmacie » : Chaque unité de soins dispose d’un stock de médicaments appelé dotation pour besoins urgents pour satisfaire les situations courantes. • 4. Traitement personnel : Lorsqu’un patient est hospitalisé, il doit remettre ses médicaments au personnel de soins afin d’éviter toute confusion ou surdosage volontaire ou non.

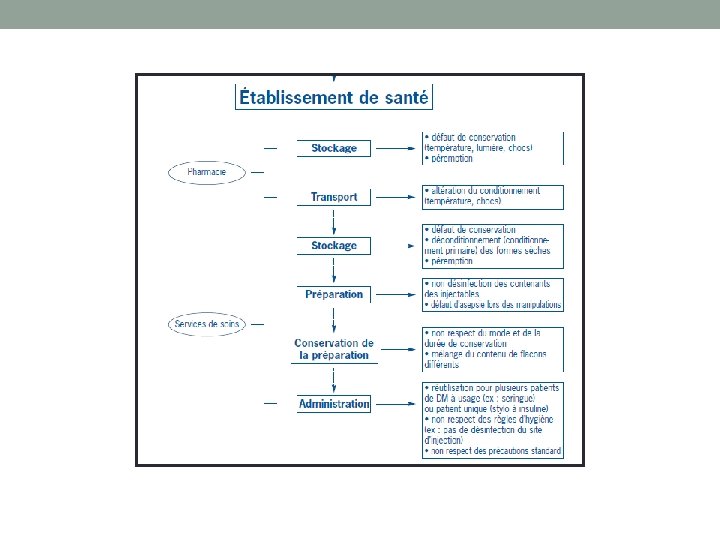
Règles de stockage • ils sont rangés dans une armoire à pharmacie fermée à clé (arrêté du 6 avril 2011, Art. 13) • rangement réalisé par du personnel habilité • respecter les habitudes de rangement du service • par l’action thérapeutique • en ordre alphabétique de la DCI • repérer facilement les médicaments à risque ( gommette rouge) • attention aux boîtes semblables et aux confusions de dosages • le stock d’un même médicament doit se trouver à un seul emplacement • vérifier les dates de péremption, vérifier la date de conservation des flacons multi doses • retourner à la pharmacie les médicaments non utilisés

Comment sécuriser le circuit du médicament ?

Rôle infirmier

v La posologie précise la quantité de médicament, la fréquence d’administration et le mode d’administration : attention aux unités v Certaines situations imposent de calculer des débits de perfusion et de convertir des unités de mesure: utiliser des tableaux de correspondance v Les médicaments à marge thérapeutique étroite peuvent être dosés dans le sang et permettent l’adaptation de dose pour chaque patient v il faut vérifier que les formes orales peuvent être broyées si cela est nécessaire, et qu’il n’y a pas d’alternative sous forme de solution buvable

v. Incompatibilités physico chimiques Le risque est d’obstruer les voies d’administrations ou de provoquer une embolie chez le patient. On peut aussi avoir une diminution de l’efficacité du médicament et une formation de dérivés toxiques. v. Cas décrits d ’embolies parfois mortelles Il existe des ouvrages dans lesquels on peut retrouver les informations concernant la stabilité et la compatibilité des molécules. Bases de données utiles : Trissel LA. Handbook on injectables drugs, 14 th edition, 2007, THERIAQUE, base STABILIS disponible sur www. infostab. com.

v. Attention à la préparation à l’avance! vÉtiquetage v. Identification des médicaments à risque v. Expliquer au patient, vérifier qu’il a compris v. Tracer l’information ++ v. Protocoles v. Ne pas agir seul dans son coin (travail d’équipe. S) v La sécurisation de ce circuit doit permettre d’éviter les événements indésirables évitables (pour le patient ET pour le personnel)

v. Chaque étape de ce circuit dépend de l’étape précédente: • –La prescription dépend de la surveillance ( et de l’examen clinique) • –L’analyse dépend de la qualité et de l’exhaustivité de la prescription • –La préparation dépend des prescriptions et de la validation • –L’administration dépend de la préparation • –Les modifications et nouvelles prescriptions dépendent d’une bonne administration

Ce qui ne devrait pas arriver


• http: //www. omeditbretagne. fr/


Interruptions de tâches

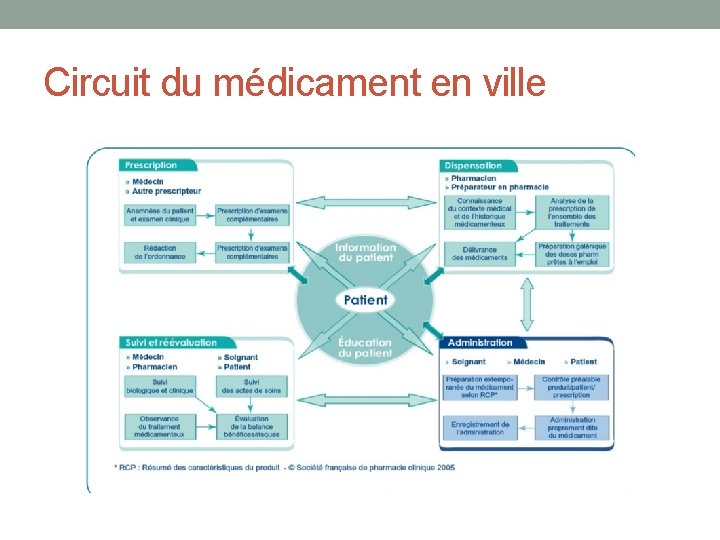
Circuit du médicament en ville




Prescription/validation pharmaceutique/ administration • - Mêmes règles • - Acteurs plus isolés, manque de lien entre les professionnels • - Lien ville-hôpital, problème de la sortie de l’hôpital • - Observance • - Education thérapeutique, information aux patients • - travail en réseau, méconnaissance des circuits • - Stockage des médicaments à domicile • - Faire remonter les erreurs pour améliorer les circuits