Anemias hemolticas Jos Soler Daz Mdico Los hemates










- Slides: 22

Anemias hemolíticas. José Soler Díaz. Médico.

Los hematíes sobreviven normalmente de 90 a 120 días en sangre periférica circulante. Hay varios procesos que pueden abreviar la supervivencia de los hematíes y producir anemia si la médula ósea no es capaz (hipoproliferación) de reponer los eritrocitos ( reticulocitos) que se destruyen prematuramente. Los procesos que se asocian a la anemia hemolítica se identifican generalmente por la anomalía que ocasiona la destrucción prematura de los hematíes. La anemia es un síndrome*: un conjunto de signos* y síntomas* patológicos.

* SÍNTOMA es, en medicina, la referencia subjetiva que da un enfermo por la percepción o cambio que reconoce como anómalo, o causado por un estado patológico o enfermedad. El término síntoma no se debe confundir con el término *SIGNO, ya que este último es un dato objetivo y objetivable. El síntoma es un aviso útil de que la salud puede estar amenazada sea por algo psíquico, físico, social o combinación de las mismas. Ejemplos de síntomas son: la distermia o sensación de tener un trastorno de la temperatura corporal (sensación de fiebre, escalofrío), el mareo, la náusea, el dolor, la somnolencia, etc. En medicina, se entiende por signo clínico a cualquier manifestación objetivable consecuente a una enfermedad o alteración de la salud, y que se hace evidente en la biología del enfermo. La semiología clínica es la disciplina de la que se vale el médico para indagar, mediante el examen psicofísico del paciente, sobre los diferentes signos que puede presentar. Un signo clínico es un elemento clave que el médico puede percibir en un examen físico, en contraposición a los síntomas que son los elementos subjetivos, percibidos sólo por el paciente. Por ejemplo: la fiebre (aunque también es un síntoma), el edema, el enrojecimiento de una zona del cuerpo, son signos clínicos. En cambio, el dolor, la astenia, los mareos, son síntomas. Un *SÍNDROME (del griego syndromé, concurso) es un cuadro clínico o conjunto sintomático que presenta alguna *ENFERMEDAD (del latín infirmitas: falto de firmeza) con cierto significado y que por sus características posee cierta identidad; es decir, un grupo significativo de síntomas y signos (datos semiológicos), que concurren en tiempo y forma, y con variadas causas o etiologías. Como ejemplo: insuficiencia cardiaca, síndrome nefrítico e insuficiencia renal crónica, entre otras. Si bien por definición, síndrome y enfermedad, son entidades clínicas con un marco conceptual diferente, hay situaciones "grises" en la Patología, que dificultan una correcta identificación de ciertos procesos morbosos en una categoría o en otra.

Para el diagnóstico de la anemia hemolítica es importante la historia clínica y una exploración física cuidadosa. El paciente puede quejarse de fatiga y de otros signos y síntomas del síndrome anémico. Menos veces, los pacientes presentan ictericia (x bilirrubina indirecta) y una orina de color pardo rojizo (x hemoglobinuria). Son importantes para la historia clínica los posibles contactos con fármacos o agentes tóxicos y los antecedentes familiares. La exploración física puede descubrir ictericia de piel, conjuntiva ocular y mucosas. Varias anemias hemolíticas cursan con esplecnomegalia (aumento del bazo).

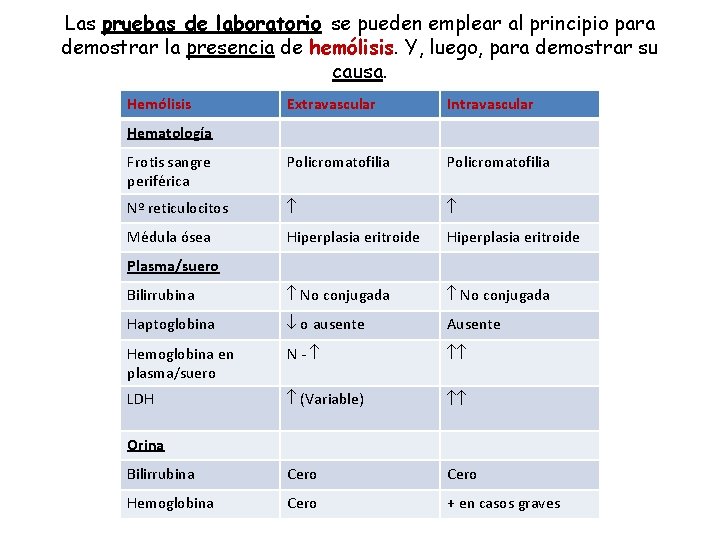
Las pruebas de laboratorio se pueden emplear al principio para demostrar la presencia de hemólisis. Y, luego, para demostrar su causa. Hemólisis Extravascular Intravascular Frotis sangre periférica Policromatofilia Nº reticulocitos Médula ósea Hiperplasia eritroide Bilirrubina No conjugada Haptoglobina o ausente Ausente Hemoglobina en plasma/suero N- LDH (Variable) Bilirrubina Cero Hemoglobina Cero + en casos graves Hematología Plasma/suero Orina

El aumento del nº de reticulocitos, en un paciente anémico, es el indicador más útil de hemolisis, ya que refleja la hiperplasia eritroide de la médula ósea; a menudo es innecesaria la biopsia medular. El nº de reticulocitos también se eleva en pacientes con hemorragia activa y en los que recuperan de una depresión de la eritropoyesis.

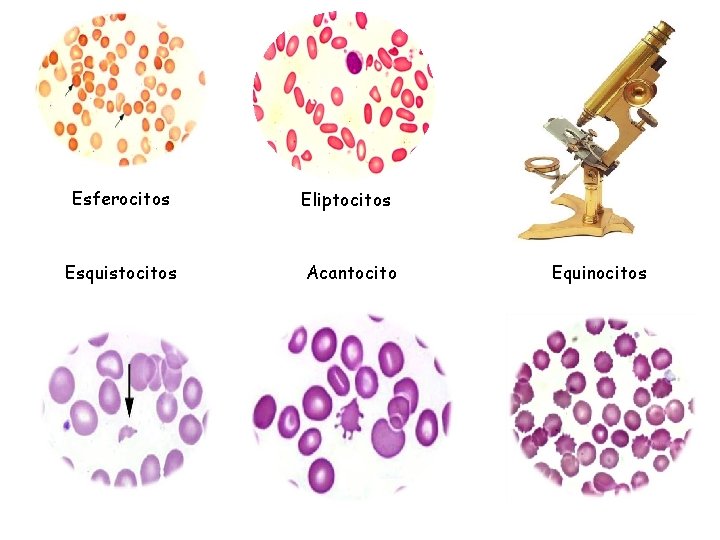
La forma de los hematíes en sangre periférica puede aportar signos tanto de la propia hemólisis como de su causa. Aunque un frotis de sangre periférica casi nunca permite descubrir datos verdaderamente patognomónicos (los que aseguran un determinado trastorno), muchas veces proporciona pistas importantes para sospechar la presencia de hemolisis y para el diagnóstico.

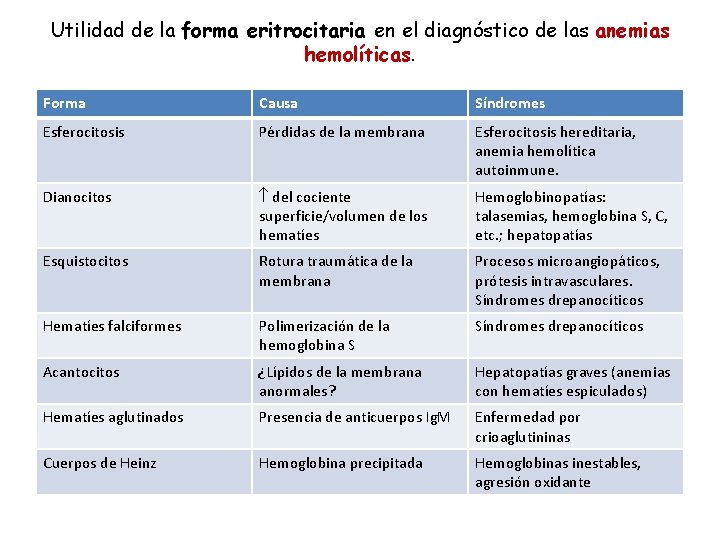
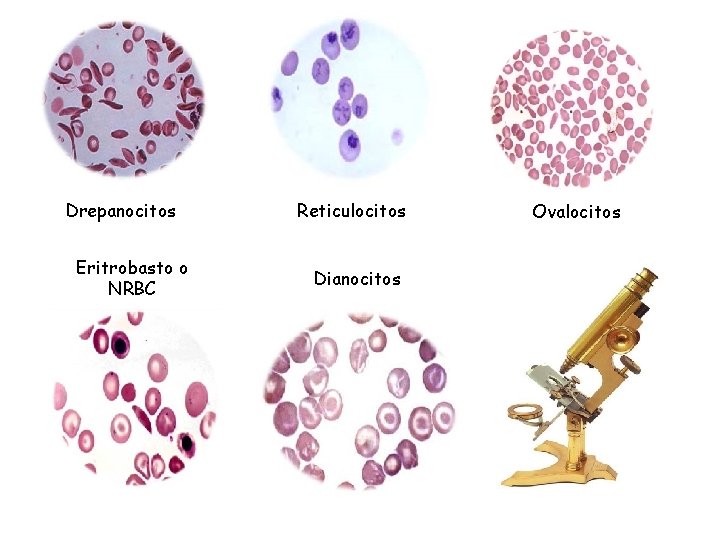
Utilidad de la forma eritrocitaria en el diagnóstico de las anemias hemolíticas. Forma Causa Síndromes Esferocitosis Pérdidas de la membrana Esferocitosis hereditaria, anemia hemolítica autoinmune. Dianocitos del cociente superficie/volumen de los hematíes Hemoglobinopatías: talasemias, hemoglobina S, C, etc. ; hepatopatías Esquistocitos Rotura traumática de la membrana Procesos microangiopáticos, prótesis intravasculares. Síndromes drepanocíticos Hematíes falciformes Polimerización de la hemoglobina S Síndromes drepanocíticos Acantocitos ¿Lípidos de la membrana anormales? Hepatopatías graves (anemias con hematíes espiculados) Hematíes aglutinados Presencia de anticuerpos Ig. M Enfermedad por crioaglutininas Cuerpos de Heinz Hemoglobina precipitada Hemoglobinas inestables, agresión oxidante

Bilirrubina indirecta Los hematíes pueden ser eliminados prematuramente de la circulación por los macrófagos, especialmente por los del bazo y el hígado (lisis extravascular) o, con menos frecuencia, al romperse su membrana durante su tránsito por la sangre (hemólisis intravascular). Ambos mecanismos producen aumento del catabolismo del hemo y mayor formación de bilirrubina no conjugada (indirecta) que normalmente es eliminada por glucorunoconjugación en el hígado y eliminada a continuación. El nivel de bilirrubina indirecta en plasma puede ser lo bastante alto como para producir ictericia fácil de observar (suele ser detectable cuando bilirrubina ≥ 2 mg/d. L). La bilirrubina indirecta podría elevarse todavía más si hay un defecto de conjugación hepática de la bilirrubina (Síndrome de Gilbert, que se encuentra con bastante frecuencia). En los pacientes con hemólisis, la bilirrubina indirecta nunca supera el nivel de 4 a 5 mg/d. L, salvo que haya deterioro de la función hepática.

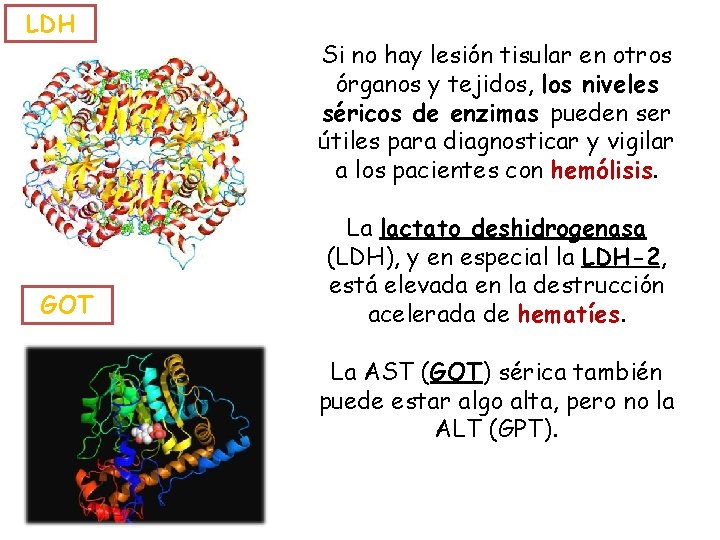
LDH GOT Si no hay lesión tisular en otros órganos y tejidos, los niveles séricos de enzimas pueden ser útiles para diagnosticar y vigilar a los pacientes con hemólisis. La lactato deshidrogenasa (LDH), y en especial la LDH-2, está elevada en la destrucción acelerada de hematíes. La AST (GOT) sérica también puede estar algo alta, pero no la ALT (GPT).

Haptoglobina La haptoglobina es una -globulina que existe en el plasma (y en suero) en concentración elevada ( 1, 0 g/L) y que se fija intensa y específicamente a la proteína de la hemoglobina (la globina). El complejo hemoglobina-haptoglobina es depurado en cuestión de minutos por el sistema mononuclear-fagocítico. De ahí que los pacientes con hemólisis importante, sea intravascular o extravascular, tengan niveles séricos de haptoglobina bajos o nulos. La síntesis de haptoglobina está disminuida en los pacientes con enfermedades hepatocelulares ( pseudo-colinesterasa), y aumentada en procesos inflamatorios ( PCR, fibrinógeno, etc. ). Estos hechos deben tenerse en cuenta al interpretar la haptoglobina sérica (Diagnóstico diferencial).

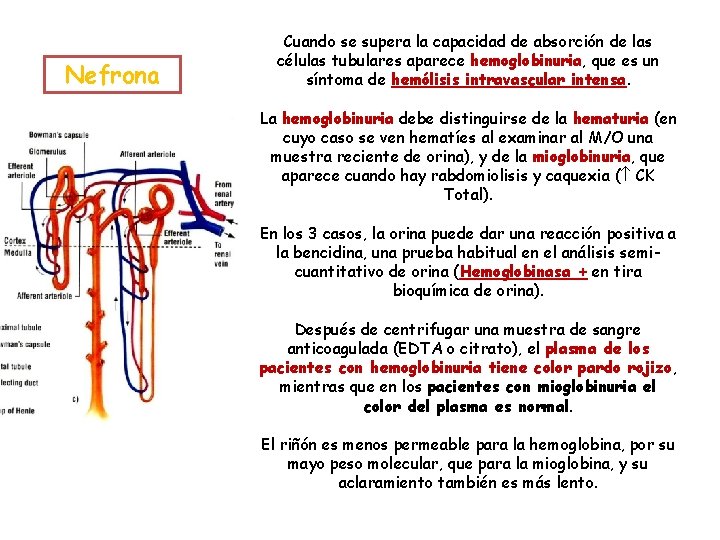
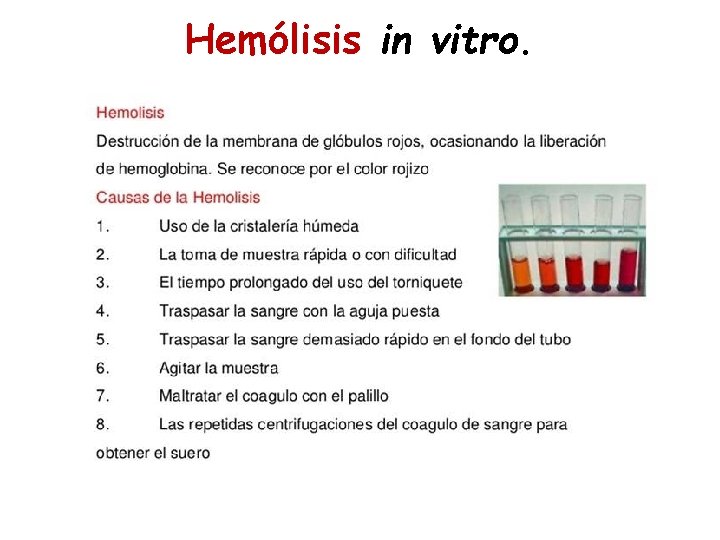
La hemólisis intravascular provoca la liberación de hemoglobina en plasma. En tales casos, la hemoglobinemia plasmática aumenta paralelamente a la intensidad de la hemólisis, pero se puede elevar falsamente si hay lisis de los hematíes in vitro (p. ejem. : una mala extracción de sangre). Si la cantidad de hemoglobina liberada supera la capacidad de fijación de la haptoglobina del plasma, la hemoglobina restante atraviesa los glomérulos renales. Una vez filtrada, la hemoglobina se reabsorbe en el túbulo proximal y es catabolizada por las células tubulares: el hierro del hemo resultante se incorpora a las proteínas de depósito (ferritina y hemosiderina). La presencia de hemosiderina en orina, que se descubre tiñendo el sedimento urinario con azul de Prusia, indica que existe una gran cantidad de hemoglobina libre circulante que se ha filtrado en el riñón. La hemosiderina aparece 3 ó 4 días después de comenzar la hemoglobinuria y puede persistir durante semanas después de haber cesado aquella.

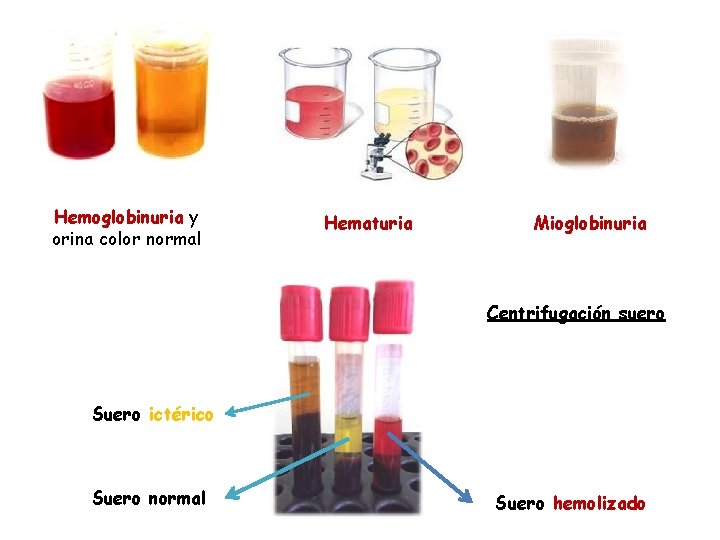
Nefrona Cuando se supera la capacidad de absorción de las células tubulares aparece hemoglobinuria, que es un síntoma de hemólisis intravascular intensa. La hemoglobinuria debe distinguirse de la hematuria (en cuyo caso se ven hematíes al examinar al M/O una muestra reciente de orina), y de la mioglobinuria, que aparece cuando hay rabdomiolisis y caquexia ( CK Total). En los 3 casos, la orina puede dar una reacción positiva a la bencidina, una prueba habitual en el análisis semicuantitativo de orina (Hemoglobinasa + en tira bioquímica de orina). Después de centrifugar una muestra de sangre anticoagulada (EDTA o citrato), el plasma de los pacientes con hemoglobinuria tiene color pardo rojizo, mientras que en los pacientes con mioglobinuria el color del plasma es normal. El riñón es menos permeable para la hemoglobina, por su mayo peso molecular, que para la mioglobina, y su aclaramiento también es más lento.

Hemoglobinuria y orina color normal Hematuria Mioglobinuria Centrifugación suero Suero ictérico Suero normal Suero hemolizado

Esferocitos Esquistocitos Eliptocitos Acantocito Equinocitos

Drepanocitos Eritrobasto o NRBC Reticulocitos Dianocitos Ovalocitos

Hemólisis in vitro.

Clasificación anemias hemolíticas. Las anemias hemolíticas se pueden dividir de tres maneras. La causa de la destrucción acelerada de los hematíes puede considerarse debida a: Intracorpusculares Extracorpusculares 1. - Alteraciones intrínsecas hematíes: -Defectos enzimáticos. - Hemoglobinopatías. 2. - Alteraciones de la estructura y función de la membrana: -Esferocitosis hereditaria. - Hemoglobinuria paroxística nocturna. - Anemias con hematíes espiculados. 3. - Factores extrínsecos: - Hiperesplenismo. - Por anticuerpos: hemólisis inmunitaria. - Hemólisis microangiopática. - Infecciones, toxinas, etc. Hereditarias Adquiridas

El concepto de hemólisis. La hemólisis es consecuencia de una alteración intrínseca o extrínseca al eritrocito, que implica la disminución de la vida media eritrocitaria y, a su vez, el aumento de la eritropoyesis (hasta 6 a 8 veces) con el objetivo de compensar la anemia. Esta sólo aparece cuando la hemólisis es muy intensa y ha agotado la actividad compensadora medular. Cuando se produce una anemia hemolítica, esta da lugar a los siguientes signos clínicos: -Ictericia, debido a un aumento de la bilirrubina indirecta (no conjugada): 2 a 5 mg/d. L - Esplecnomegalia, por hiperfunción esplénica. - Orina oscura rojiza debida a la hemoglobinuria. El hemograma suele mostrar una anemia normocítica normocrómica, aumento compensatorio del número de reticulocitos y la presencia de eritroblastos o hematíes nucleados (NRBC).

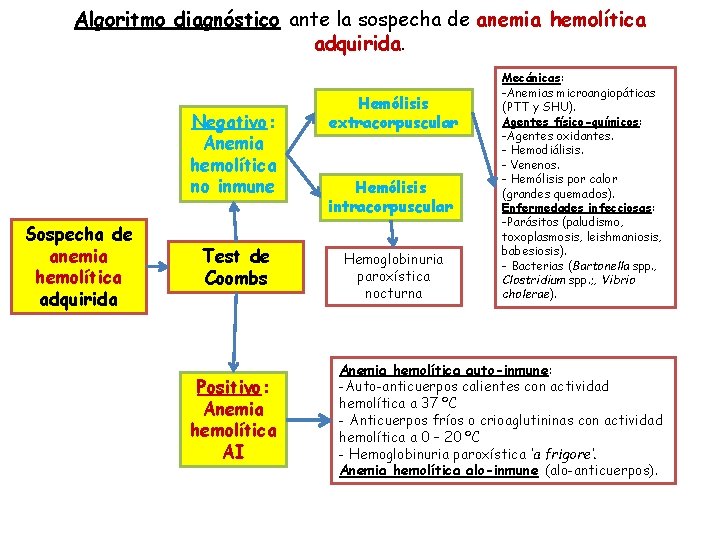
Algoritmo diagnóstico ante la sospecha de anemia hemolítica adquirida. Negativo: Anemia hemolítica no inmune Sospecha de anemia hemolítica adquirida Test de Coombs Positivo: Anemia hemolítica AI Hemólisis extracorpuscular Hemólisis intracorpuscular Hemoglobinuria paroxística nocturna Mecánicas: -Anemias microangiopáticas (PTT y SHU). Agentes físico-químicos: -Agentes oxidantes. - Hemodiálisis. - Venenos. - Hemólisis por calor (grandes quemados). Enfermedades infecciosas: -Parásitos (paludismo, toxoplasmosis, leishmaniosis, babesiosis). - Bacterias (Bartonella spp. , Clostridium spp. ; , Vibrio cholerae). Anemia hemolítica auto-inmune: -Auto-anticuerpos calientes con actividad hemolítica a 37 ºC - Anticuerpos fríos o crioaglutininas con actividad hemolítica a 0 – 20 ºC - Hemoglobinuria paroxística ‘a frigore’. Anemia hemolítica alo-inmune (alo-anticuerpos).

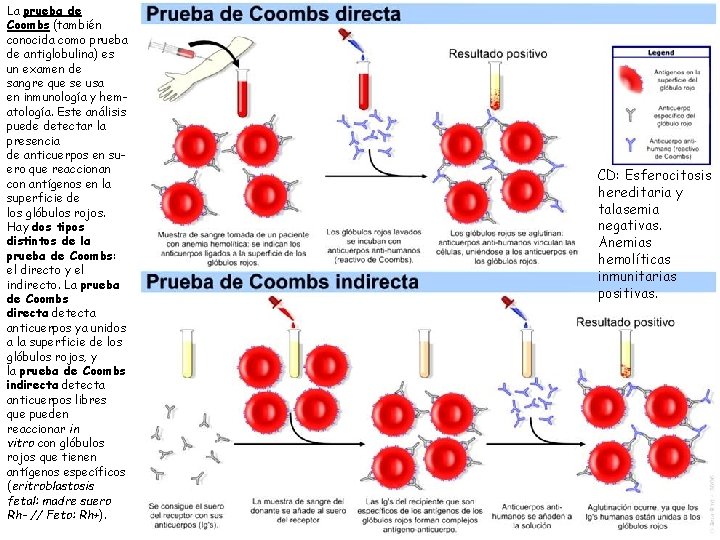
La prueba de Coombs (también conocida como prueba de antiglobulina) es un examen de sangre que se usa en inmunología y hematología. Este análisis puede detectar la presencia de anticuerpos en suero que reaccionan con antígenos en la superficie de los glóbulos rojos. Hay dos tipos distintos de la prueba de Coombs: el directo y el indirecto. La prueba de Coombs directa detecta anticuerpos ya unidos a la superficie de los glóbulos rojos, y la prueba de Coombs indirecta detecta anticuerpos libres que pueden reaccionar in vitro con glóbulos rojos que tienen antígenos específicos (eritroblastosis fetal: madre suero Rh- // Feto: Rh+). CD: Esferocitosis hereditaria y talasemia negativas. Anemias hemolíticas inmunitarias positivas. 21

Resumen pruebas complementarias en laboratorio análisis clínico en la anemia hemolítica. • Hemoglobina sangre total: anemia normocítica normocrómica. • nº de reticulocitos (hiperplasia eritroide). • haptoglobina o ausencia. • nivel sérico de bilirrubina indirecta de 2 a 5 mg/d. L (por destrucción de los hematíes). • LDH (-2) y, a veces, GOT (no GPT). • Suero hemolizado (después de centrifugada la sangre total-EDTA o citrato). • Hemoglobinuria en casos graves (no hematíes en orina).