CHOROBY TROPIKALNE W POLSCE ZIMNICA CHOLERA PEZAKOWICA ZIMNICA

CHOROBY TROPIKALNE W POLSCE ZIMNICA CHOLERA PEŁZAKOWICA

ZIMNICA MALARIA PLASMODIOSIS


Epidemiologia • 40% ludności kuli ziemskiej żyje na terenach endemicznych • w ponad 100 krajach świata • ok 300 mln nowych zachorowań rocznie • ok 1 mln zgonów rocznie, głównie dzieci • w Polsce zgłaszanych do PZH ok. 30 przypadków rocznie w tym 2 - 3 zgony • w Europie ok. 10000 - 15000

Etiologia 1. Zarodziec sierpowy Plasmodium falciparum wywołuje zimnicę tropikalną, złośliwą, jest to choroba zawsze groźna, która może przebiegać z nagle pojawiającymi się i szybko narastającymi objawami bezpośredniego zagrożenia życia (Afryka, Nowa Gwinea) 2. Zarodziec ruchliwy Plasmodium vivax łagodna zimnica trzydniowa, trzeciaczka typowe napady gorączki występują co 48 godzin (Indie, Sri Lanka, Pakistan, Bangladesz, Ameryka Środkowa)

Etiologia 3. Zarodziec owalny Plasmodium ovale łagodna zimnica trzydniowa, trzeciaczka (Afryka) 4. Zarodziec pasmowy Plasmodium malariae łagodna zimnica czterodniowa, czwartaczka napady gorączki co 72 godz. (Afryka) 5. Nowy gatunek Plasmodium knowlesi podobny do P. maleriae, przebieg ciężki jak P. falciparum Malezja, Birma, Indonezja, Filipiny

Drogi zarażenia • Ukłucie samicy komara widliszka Anopheles • Krew zarażonej osoby – transfuzje krwi, zanieczyszczone igły, strzykawki (gł. wśród narkomanów) • Przeszczepione zarażone narządy • Inwazje wrodzone


Obraz kliniczny • Okres wylęgania 8 - 37 dni • Objawy prodromalne grypopodobne • Typowe napady I. cold phase uczucie zimna, dreszcze przez 15 - 20 min. II. hot phase gwałtowny wzrost temp. ciała do 40 - 410 C uczucie gorąca, rozgrzania, płonienia skóra sucha, czerwona, zaburzenia świadomości, bóle w lewym podżebrzu

Obraz kliniczny III. defervescence phase ustępowanie objawów, gorączki, zlewne poty przez 1 - 2 godz. sen • Objawy nieswoiste – silne bóle głowy, bóle mięśniowe, ok. lędźwiowej, nudności, wymioty, wzdęcie i bóle brzucha, biegunka, nieżyt gardła, kaszel, duszność, postępujące osłabienie, dyzuria, żółtaczka „MASKI” brzuszna, wstrząsowa, mocznicowa,


Diagnostyka • • • Gruba kropla krwi – parazytemia (10 - 40/μl) Cienki rozmaz krwi – gatunek (500 - 1000/μl) Antygeny t. immunochromatograficznym: Opti. MAL Rapid Malaria Test wykrywa dehydrogenazę mlecz. P. vivax i falciparum, Test Para-Sight-F – swoisty antygen P. f Indywidualne testy – ICT Malaria P. f PCR – gatunki, lekooporność (1/20 - 50 μl) P/ciała met. immunofluorescencji




Badania dodatkowe • Morfologia krwi niedokrwistość wzrost liczby retikulocytów leukopenia, rzadziej eozynofilia trombocytopenia • Hemoglobinuria • Żółtaczka hemolityczno - miąższowa • Hipoglikemia, hiperkaliemia • Kwasica metaboliczna

Zimnica tropikalna • • Encefalopatia (zimnica mózgowa) Obrzęk płuc Ostra niewydolność nerek Ciężka hemoliza wewnątrznaczyniowa Hemoglobinuria , czarnomocz Żółtaczka hemolityczno - miąższowa Głęboka niedokrwistość, Hyperparazytemia > 10 % krwinek zarażonych

Zimnica tropikalna • Krwotoki z nosa i przewodu pokarmowego • Niewydolność krążenia z niedociśnieniem, wstrząsem hypowolemicznym • Hyperpyreksja • Rozsiane wykrzepianie wewnątrznaczyniowe • Kwasica metaboliczna • Hypoglikemia, hyperkaliemia OIT
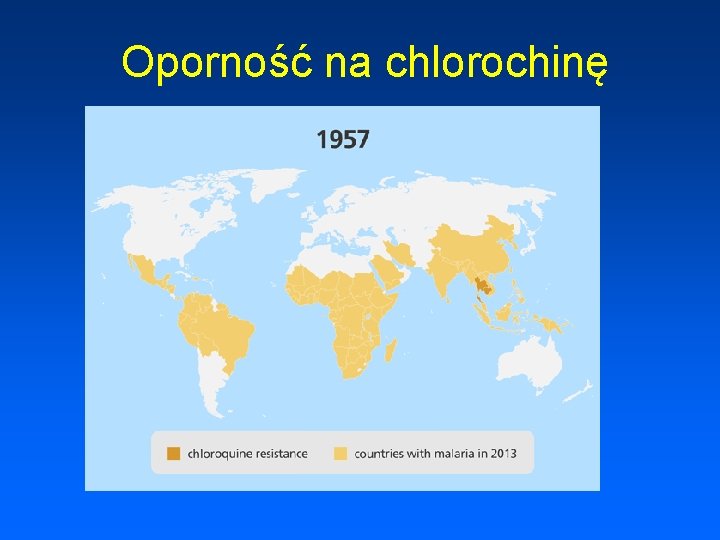
Oporność na chlorochinę

Leczenie NIEPOWIKŁANA MALARIA WYWOŁANA PRZEZ PL. FALCIPARUM: artemisinin-based combination therapies (ACT) przez trzy dni: • artemether + lumefantrine • artesunate + amodiaquine • artesunate + mefloquine • dihydroartemisinin + piperaquine • artesunate + sulfadoxine–pyrimethamine (SP)

Leczenie • NIEPOWIKŁANA MALARIA WYWOŁANA PRZEZ P. vivax, P. ovale, P. malariae, P. knowlesi w regionach bez oporności na chlorochinę: ACT, albo chlorochina • ZAPOBIEGANIE NAWROTOM (P. ovale, P. malariae): Prymachina • CIĘZKIE POSTACI MALARII: Artesunat przez co najmniej 24 godziny dożylnie lub domięśniowo do czasu, gdy pacjent będzie mógł połykać. Wówczas dokończyć leczenie ACT przez trzy dni

Zapobieganie • Likwidacja miejsc lęgowych komarów przez osuszanie zbiorników wodnych, stosowanie środków larwobójczych • Opylanie domostw insektycydami • Programy zwalczania malarii • Indywidualna profilaktyka • Właściwa chemioprofilaktyka

Indywidualna profilaktyka Unikanie kontaktu z komarem • Noszenie odzieży z długimi rękawami, długie spodnie, grube skarpety – jasne barwy • Repelenty (DEET 30 – 50 %) • Siatki w oknach i drzwiach • Moskitiery impregnowane permetryną • Środki owadobójcze w pomieszczeniach – rozpylacze, trociczki, spirale

Chemioprofilaktyka • Chlorochina (Arechin) 2 tabl. (300 mg) raz w tygodniu, po posiłku, 1 tydzień przed, podczas, 4 tygodnie po • Malarone 1 tabl. codziennie, po posiłku 1 -2 dni przed, podczas, 7 dni po

Chemioprofilaktyka • Meflochina (Lariam) 1 tabl. (250 mg) raz w tygodniu 2 tygodnie przed, podczas, 4 tygodnie po • Doxycyclina (Vibramycin) 1 kaps. (100 mg) w czasie posiłku 1 tydzień przed, podczas, 4 tygodnie po nie dłużej niż przez 8 tyg. Kuracja kieszonkowa

Zimnica powinna zostać bezwzględnie wykluczona u każdej gorączkującej osoby powracającej z tropików.

Denga Choroba arbowirusowa, przenoszona przez komary z rodzaju Aedes.

Denga - epidemiologia • Występuje w ponad 100 krajach Ameryki, Azji, Australii i Oceanii oraz Europy. • Do 400 mln zachorowań rocznie • W Polsce jedynie przypadki zawleczone: 2040 rocznie

Denga – patogeneza ciężkiej postaci Nasilenie endocytozy wirusa do monocytów, kom. dendrytycznych i płytek krwi przez krążące, nieneutralizujące p/ciała (wcześniejsze zakażenie lub odmatczyne) ↓ „burza cytokinowa” (TNF)

Denga – przebieg kliniczny • Okres wylęgania 4 -14 dni. • 80% - przebieg bezobjawowy • Przebieg objawowy: Denga bez objawów ostrzegawczych Denga z objawami ostrzegawczymi ↓ Ciężka denga

Denga – przebieg kliniczny Faza gorączkowa • Nagłe, bardzo silne objawy rzekomogrypowe (break-bone fever) – – Gorączka do 40°C Ból stawów Ból głowy Ból pozagałkowy • Wysypka plamista lub plamisto-grudkowa • Często przedłużone zdrowienie (około 7 dni) • Niewielkie krwawienia

Denga – przebieg kliniczny Objawy ostrzegawcze • Ból brzucha • Uporczywe wymioty • Wysięki • Senność lub pobudzenie • Hepatomegalia • ↑HTC & ↓PLT

Denga – przebieg kliniczny Faza krytyczna (około 4 dnia choroby) • ↓ Temp < 38°C • Przeciek osocza (obfite wysięki, wstrząs) • Ciężkie krwawienia • Niewydolność wielonarządowa

Denga – przebieg kliniczny Faza zdrowienia (5 -6 dnia choroby) • Szybkie ustępowanie wysięków • Zlewna wysypka • Śmiertelność ciężkiej postaci: 2 -5 %

Denga – diagnostyka • PCR • Przeciwciała – Ig. M – Ig. G (czterokrotny wzrost miana) • NS 1 Ag (wartość predykcyjna przebiegu)

Denga – leczenie i profilaktyka • Płyny (szybko i ostrożnie) + paracetamol • Walka z larwami komarów • Ochrona przed ukłuciami przez komary (miasto w ciągu dnia!) • CYD-TDV (Danviaxia) – niska skuteczność

Żółta gorączka jest chorobą podlegającą międzynarodowemu obowiązkowi zgłaszania. Kraje, w których występuje, są wymieniane w cotygodniowym raporcie WHO. Międzynarodowe świadectwo szczepienia jest jedynym, obowiązkowo wymaganym w podróżach międzynarodowych, wydawanym przez punkty szczepień zatwierdzone przez WHO.


Żółta gorączka – Febris flava • Szczepionka – STAMARIL żywe, atenuowane wirusy • 1 x 0, 5 ml s. c. powyżej 1 - go roku życia skuteczność prawie 100%, dobra tolerancja • Okres ważności międzynarodowego świadectwa szczepienia wynosi 10 lat, zaczynając od 10 dnia po podaniu szczepionki • Zalecana jest w strefie endemicznej

Cholera ostra choroba bakteryjna przewodu pokarmowego szerząca się epidemicznie

Cholera - epidemiologia • Występuje w postaci endemii, epidemii i pandemii • Niewielkie ogniska pojawiają się w Europie • Endemicznie występuje w delcie Gangesu

Cholera - epidemie

Cholera - epidemiologia • Źródłem zakażenia jest chory lub nosiciel • Droga zakażenia pokarmowa - woda zanieczyszczona fekaliami, - potrawy z mięczaków, skorupiaków i ryb, (owoce morza, kraby, krewetki, małże), owoce, warzywa - bezpośredni kontakt z chorym i przedmiotami używanymi przez chorego

Cholera - etiologia • Przecinkowiec cholery – Vibrio cholerae pałeczka Gram-ujemna, poruszająca się świdrowatymi ruchami, • serotypy O 1 (klasyczny i El-tor), O 139

Cholera - patogeneza • Przecinkowce namnażają się w świetle jelita cienkiego, przylegają do komórek nabłonka i wytwarzają enterotoksynę (podjedn. A i B) • Czynna podjednostka wnika do komórek i zwiększa produkcję c. AMP = przejście wody i elektrolitów do światła jelit, pojawia się gwałtowna wodnista biegunka • Kwasica związana z niedoborem zasad

Cholera – przebieg kliniczny • Okres wylęgania od kilku godzin do 5 dni • Wydalanie przecinkowców z wymiocinami i kałem przez okres choroby i kilka dni po • Zakażenia bezobjawowe, postać poronna z biegunką, łagodny nieżyt ż-jelitowy, cholera gravis (1: 10, 1: 100) • Przewlekłe zakażenie dróg żółciowych trwające lata

Cholera – przebieg kliniczny • Nagły początek bez gorączki • Stolce wodnisto-ryżowe, b. częste i w dużych ilościach, bez domieszki krwi, wydalane bez parcia i bólów brzucha • Obfite wymioty • Objawy odwodnienia i dyselektrolitemii • Niewydolność krążenia, nerek cholera gravis

Cholera - diagnostyka • Mikroskopowe w ciemnym polu widzenia – świderkowaty ruch • Testy serologiczne • PCR • Izolacja V. cholerae O 1 z kału, wymiocin, wymazu z odbytu • Leukocytoza obojętnochłonna

Cholera - leczenie • Leżenie • Płyny wieloelektrolitowe i. v. początkowo 4 – 6 l. (krótko !, tj. dopóki pacjent nie może przyjmować płynów doustnie), następnie nawadnianie doustne (WHO oral rehydration solution, gastrolit), soki • Doksycyklina 300 mg jednorazowo • Azytromycyna 1 g jednorazowo (lek z wyboru dla kobiet w ciąży i dzieci - 20 mg/kg mc) • Tetracyklina 500 mg co 6 godzin przez trzy dni
Cholera - leczenie

Cholera - leczenie

Cholera - postępowanie

Cholera – zapobieganie • Przestrzeganie zasad higieny zaopatrzenia w wodę, żywność i usuwanie nieczystości • Rygorystyczne przestrzeganie mycia rąk • Używanie do picia (kostki lodu !), mycia zębów, mycia owoców i naczyń wyłącznie wody świeżo przegotowanej • Potrawy szczególnie z ryb i mięczaków dobrze ugotowane
Cholera – zapobieganie

Cholera – zapobieganie • Szczepionka inaktywowana, doustna – mono – i dwuwalentna • Wykrywanie i leczenie bezobjawowych nosicieli • Obowiązkowa hospitalizacja do czasu 3 ujemnych b. kału • Izolacja osób z bezpośredniej styczności 5 dni

Cholera – rokowanie • Śmiertelność przy prawidłowym leczeniu 1 - 2 % • 20 % na początku wybuchu epidemii

Pełzakowica Ameboza

Epidemiologia • 500 mln nosicieli • Rocznie choruje 35 - 50 mln ludzi • Umiera 50 mln, głównie niemowlęta, dzieci, kobiety ciężarne, niedożywieni, przewlekle ch. • Azja, Afryka, Ameryka Środkowa i Południowa • Polska rocznie 5 -17 p. zawleczonych • W Europie np. GB 1000 przypadków roczne gł. importowanych

Etiologia • Pełzak czerwonki – Entamoeba histolytica • Kosmopolityczny pierwotniak • Zakażenie następuje na skutek połknięcia dojrzałej cysty – POSTAĆ ZAKAŹNA • W dolnym odcinku j. cienkiego z cysty uwalnia się trofozoit, dzieli na 8 trofazoitów – POSTAĆ INWAZYJNA • Do jelita grubego – pogrubienie bł. śluzowej, płytkie ubytki, flaszkowate owrzodzenia • Przekształcenie w cystę, wydalane z kałem

Drogi szerzenia • Woda i art. spożywcze zanieczyszczone fekaliami – surowe owoce, warzywa • Kontakt bezpośredni – kontakty seksualne (pacjenci MSM nie tylko w rejonach endemicznych) • Możliwe wieloletnie, bezobjawowe nosicielstwo

Pełzakowica jelitowa • Bezobjawowa kolonizacja (90 % zarażeń) • Czerwonka pełzakowa • Nieczerwonkowe pełzakowe zapalenie jelita grubego • Amoeboma – pełzakowy guz okrężnicy • Pełzakowe zwężenia • Pełzakowe zap. wyrostka robaczkowego • Przewlekłe objawy jelitowe

Czerwonka pełzakowa • Okres inkubacji powyżej 7 dni, śr. 21 Przebieg podostry, b. rzadko gwałtowny • Początek powolny, podstępny, stopniowo narasta biegunka i dyskomfort w j. brzusznej • Wodnista biegunka, krwisto-śluzowa (kał cuchnący, brak lub mało leukocytów, krew w kale zmieniona) • Kolkowy ból brzucha, bolesna kątnica i okrężnica, bez bolesnego parcia na stolec • Z reguły bez gorączki • Ostre rozszerzenie j. grubego, perforacja, posocznica – colitis amoebica fulminans

Pełzakowice pozajelitowe, narządowe • • Ropień / ropnie pełzakowe wątroby Pełzakowe zapalenie osierdzia Ropień pełzakowy śledziony Pełzakowica płucna – ropień płuca, ropniak opłucnej, przetoka wątrobowo-oskrzelowa, niedodma • Pełzakowica mózgu • Pełzakowica skóry


Diagnostyka • Bad. mikroskopowe - na podstawie cech morfologicznych nie można odróżnić patogennych E. histolytica od niepatogennych E. dispar • 3 x badanie kału co 2 -3 dni • W kale płynnym trofozoity zawierające krwinki czerwone, w kale uformowanym cysty • Badania izoenzymatyczne i molekularne (PCR)

Diagnostyka • p/ciała swoiste klasy M i G – odczyn immunoenzymatyczny ELISA, hemaglutunacji pośredniej, immunofluorescencji pośredniej • Badania endoskopowe – kolonoskopia ma największą wartość diagnostyczną • Badanie bioptatu odbytnicy – flaszkowate owrzodzenia, trofozoity • Badania obrazowe

Leczenie P. jelitowe • Nawadnianie, leki łagodzące ból • I etap – leki pełzakobójcze • II etap – leki kontaktowe w celu eradykacji cyst, po zakończeniu I etapu lub równolegle P. pozajelitowe • dożylne leki pełzakobójcze Metronidazol 750 mg co 8 godz. przez 7 - 10 dni

Leki pełzakobójcze • Metronidazol 3 x 500 - 750 mg p. o. przez 10 dni • Tynidazol 2 x 1000 mg p. o. przez 3 dni

Leki kontaktowe • Paromomycyna 4 x 500 mg prze 10 dni • Nosicieli powracających z tropików leczy się lekami kontaktowymi

Zapobieganie • Przestrzeganie zasad higieny osobistej i żywienia • Sprawna sieć wodno-kanalizacyjna

DZIĘKUJĘ ZA UWAGĘ
- Slides: 71