Cardiologie Pdiatrique Cours IDEPuricultrices Dr Pascal AMEDRO 2007






















- Slides: 35

Cardiologie Pédiatrique Cours IDE/Puéricultrices Dr Pascal AMEDRO 2007

Plan • • • I. Cœur normal II. Cyanose - causes - principales cardiopathies cyanogènes III. Insuffisance cardiaque - signes cliniques - principales causes IV. Cyanose + insuffisance V. Troubles du rythme VI. Examens complémentaires en cardiopédiatrie

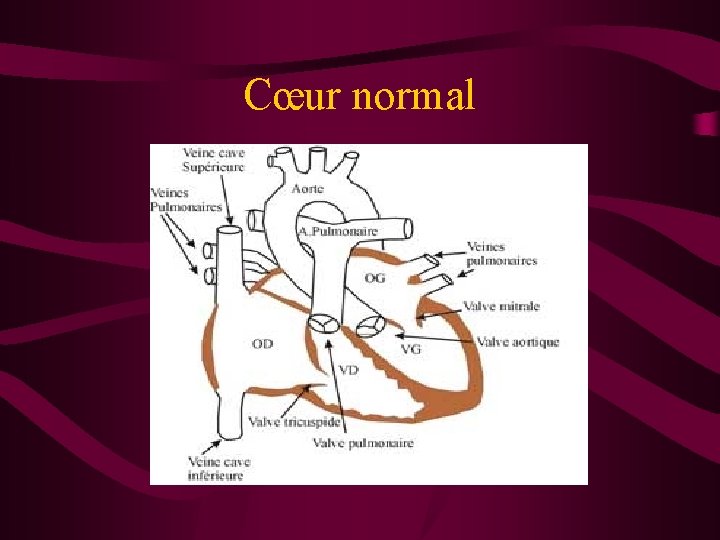
Cœur normal

Symptômes d’appel • • Cyanose Insuffisance cardiaque Malaise, syncope, lipothymie, mort subite Souffle cardiaque Palpitation Douleur thoracique Accident vasculaire cérébral, épilepsie

Cyanose • • • Sa. O 2< 95% Visible surtout si Sa. O 2 <88% 2 groupes de causes: 1. Respiratoire (fréquentes +++) 2. Cardiaques (rares)

Cyanose d’origine respiratoire • Obstruction des voies aériennes supérieures (ex: rhinite du nouveau-né) • Trouble de la ventilation (ex: corps étranger intrabronchique, asthme aigu grave, bronchiolite) • Trouble de la diffusion alvéolo-capillaire (ex: fibrose pulmonaire, bronchiolo-alvélolite) • Trouble de la perfusion pulmonaire (ex: embolie pulmonaire)

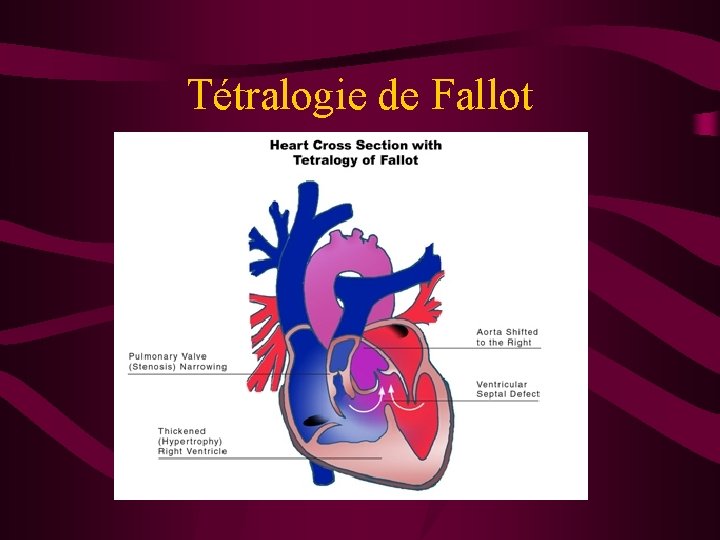
Cyanose d’origine cardiaque • • Shunt Droite=> Gauche (mélange de sang désaturé dans la grande circulation) Ex: Tétralogie de Fallot (avant chirurgie) Ventricule unique Transposition de gros vaisseaux (avant chirurgie) HTAP

Tétralogie de Fallot

Malaise de Fallot • Cause: tachycardie +++ • Mécanisme: obstruction aiguë de la voie pulmonaire (spasme infundibulaire) chez un nourrisson non opéré • Traitement préventif: éviter la tachycardie (pleurs, douleur, fièvre, agitation) • Si geste invasif: avis médical préalable (sénior cardiopédiatrie) et présence du médecin en cas de geste douloureux (VVP)

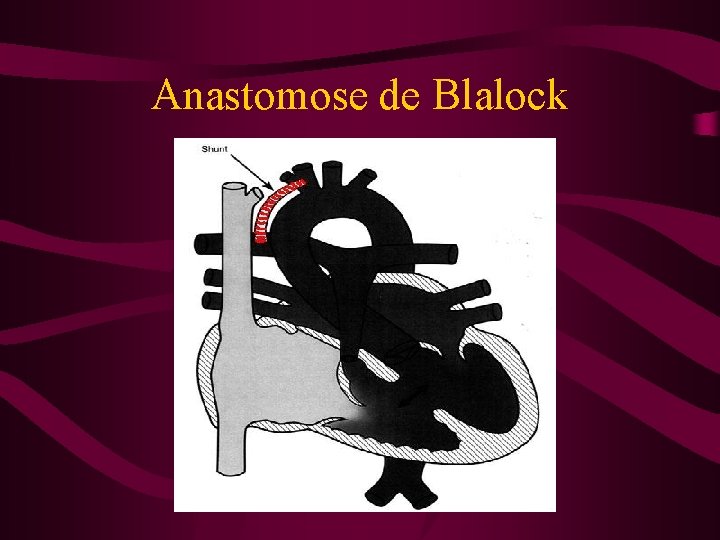
Malaise de Fallot • Prise en charge: extrême urgence • Valium® intrarectal 0. 5 mg/kg • Avlocardyl® (propanolol) 1 mg (=1 ml) dans 5 ml de G 5% IVL sous scope => arrêt quand le souffle réapparaît • Relai avlocardyl per os • Blalock (anastomose systémico-pulmonaire)

Anastomose de Blalock

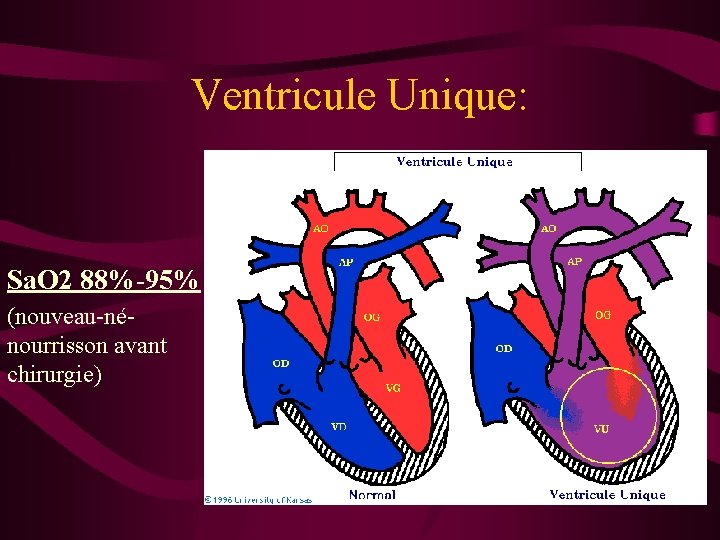
Ventricule Unique: Sa. O 2 88%-95% (nouveau-nénourrisson avant chirurgie)

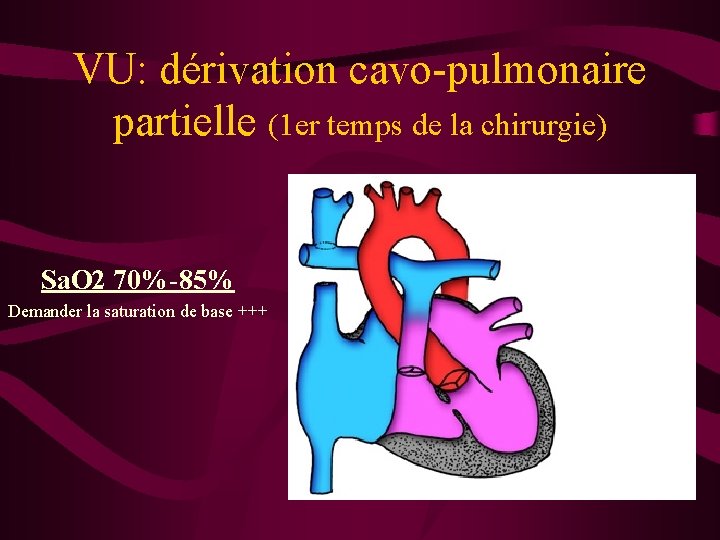
VU: dérivation cavo-pulmonaire partielle (1 er temps de la chirurgie) Sa. O 2 70%-85% Demander la saturation de base +++

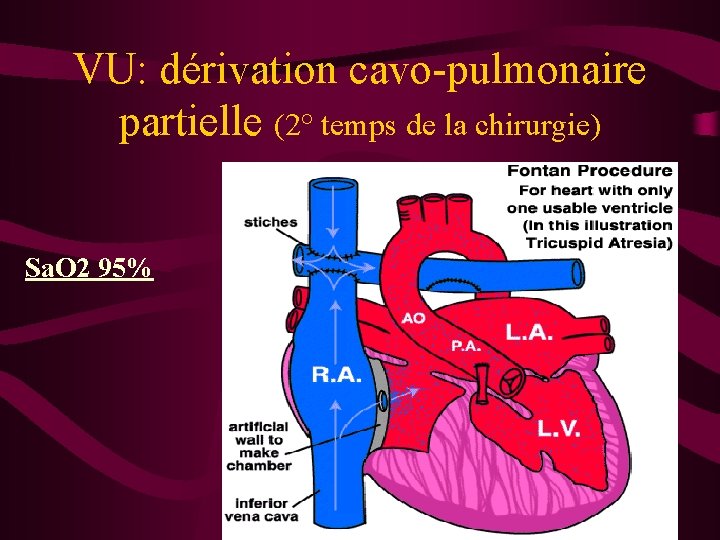
VU: dérivation cavo-pulmonaire partielle (2° temps de la chirurgie) Sa. O 2 95%

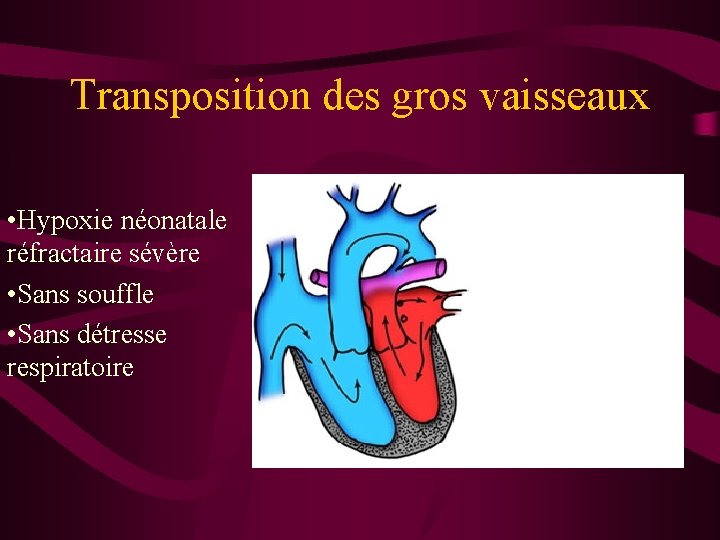
Transposition des gros vaisseaux • Hypoxie néonatale réfractaire sévère • Sans souffle • Sans détresse respiratoire

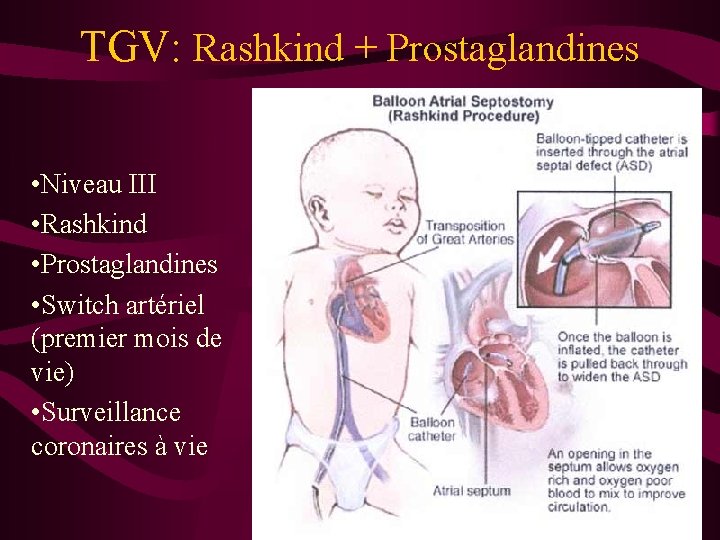
TGV: Rashkind + Prostaglandines • Niveau III • Rashkind • Prostaglandines • Switch artériel (premier mois de vie) • Surveillance coronaires à vie

Insuffisance cardiaque • • • Stagnation pondérale Dyspnée aux tétées Pâleur Tachycardie hépatomégalie

Causes multiples +++ • Shunt gauche-droite à gros débit (CIV, CAV, persistance de canal artériel) • Obstacle à l’éjection du cœur gauche (coarctation de l’aorte, sténose valvulaire aortique, rétrécissement mitral, hypoplasie du cœur gauche • Tachycardie chronique (TV, TSV), bradycardies • Cardiomyopathies (infections, génétique, endoc, infarctus…) • Péricardite (tamponnade)

Traitement de l’insuffisance cardiaque • Etiologique: « supprimer » la cause • Symptomatique: - diurétiques (surveillance: bilan entrées/sorties, poids, iono) Furosémide (Lasilix, Aldactone) - IEC (surveillance: hypotension artérielle, iono) (Lopril, Rénitec, Coversyl) - restriction hydrosodée (sauf nourrisson)

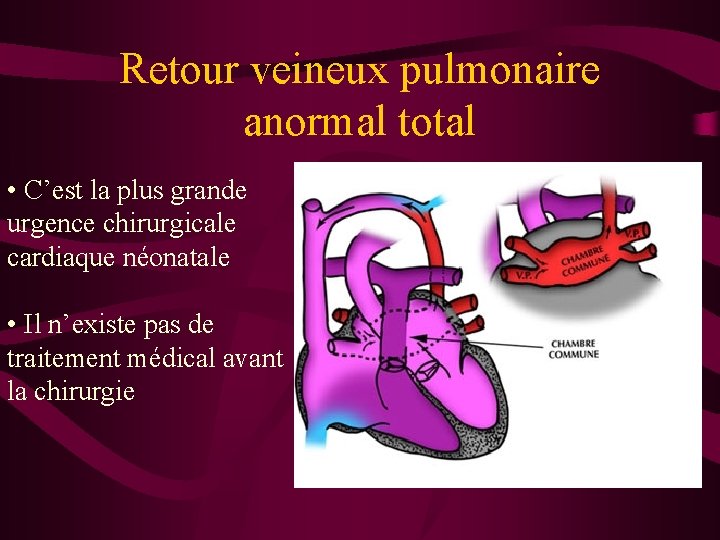
Insuffisance cardiaque + cyanose Situation rare 1. Soit IC sévère avec OAP massif: traitement symptomatique et étiologique 2. Soit retour veineux pulmonaire anormal total (RVPAT): urgence chirugicale

Retour veineux pulmonaire anormal total • C’est la plus grande urgence chirurgicale cardiaque néonatale • Il n’existe pas de traitement médical avant la chirurgie

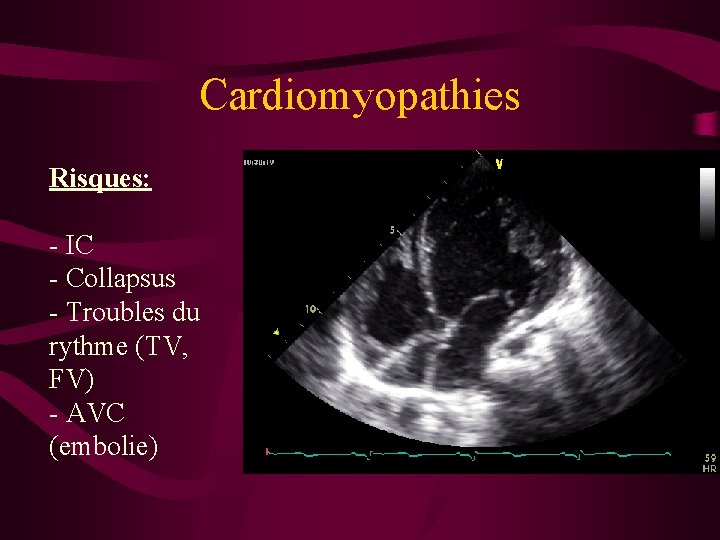
Cardiomyopathies Risques: - IC - Collapsus - Troubles du rythme (TV, FV) - AVC (embolie)

Cardiomyopathies

ECG: réglage standard l 1 petit carreau = 40 ms l 1 grand carreau = 5 petits carreaux = 200 ms l Vitesse de déroulement 25 mm/s l Amplitude: 10 mm=1 m. V

ECG pédiatrique normal I (pour information) • Rythme sinusal: onde P >DII de morphologie normale, devant chaque QRS, durée 80 ms, amplitude<2 mm. • Fréquence cardiaque -120 [+-40/min] à la naissance - 85 [+-25/min] à 15 ans • PR 80 ms (nné) => 180 ms adolescent (BAV 1 si >200 ms) • Axe QRS 120° => 60° • Durée QRS 80 ms (nourrisson)=>100 ms (adolescent)

ECG pédiatrique normal II (pour information) • BIBD physiologique Rs. R’ en V 1 • Onde T<0 en V 1 après J 8 de vie sinon HVD • Onde T<0 précordiales droites (V 1=>V 4) jusqu’à 9 ans. • Onde T>0 V 6 • QTc = [QT (ms) /racine de RR’ précédent] <420 ms • Jamais onde Q en DI et a. Vl sinon ALCAPA

Trouble du rythme aux urgences 1) Le reconnaître. 2) Répartir les patients en 3 groupes: • Groupe I: asymptomatique • Goupe II: insuffisance cardiaque/syncope • Groupe III: collapsus/arrêt cardiaque 3) Ne jamais faire: • Inhibiteurs calciques <4 ans (isoptine, tildiem) • Amiodarone IV • Oublier le CEE pour le groupe III

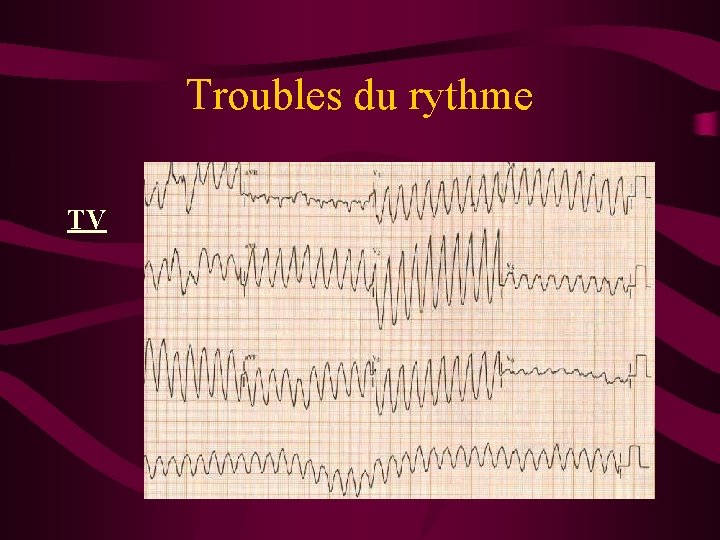
Troubles du rythme TV

Troubles du rythme ESV bigéminées

Troubles du rythme Torsade de pointe

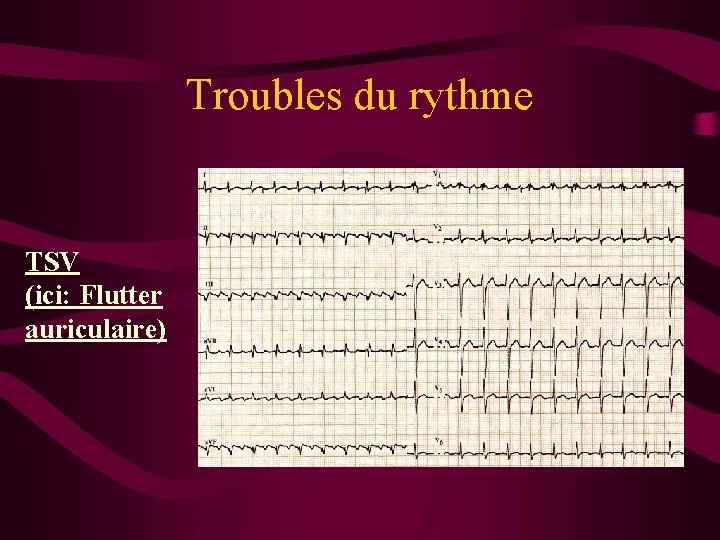
Troubles du rythme TSV (ici: Flutter auriculaire)

Trouble du rythme (Td. R) et choc électrique externe (CEE) • Soit urgence vitale: tout Td. R (TV, TSV, Torsade de pointe, FV) avec collapsus ou arrêt cardiorespiratoire doit être défibrillé: geste paramédical pour le DSA ou le DA si poids >10 kg (mode manuel uniquement par le médecin et si poids<10 kg) [cf cours chariot d’urgence]. • Soit CEE programmé: geste médical sous AG.

Examens complémentaires non invasifs en cardiopédiatrie • • • ECG (geste paramédical) Echocardiographie-Doppler transthoracique (inclus fœtus) Echocardiographie de contraste Scanner (coroscanner), IRM Epreuve d’effort Test de marche Holter ECG Holter TA Oxymétrie Tilt test ROC

Examens complémentaires invasifs en cardiopédiatrie • Cathétérisme cardiaque: gauche (surveillance point de ponction+++), droit, coronarographie. • Exploration électrophysiologique • Ablation de Td. R par radiofréquence • Echocardiographie de stress (dobutamine) • Echocardiographie trans-oesophagienne (ETO)

Conclusion: objectifs pour une Puéricultrice • Savoir reconnaître une insuffisance cardiaque du nourrisson • Savoir que les cardiopathies congénitales décompensées les plus fréquentes sont rarement cyanogènes • Connaître par cœur la prise en charge du malaise de Fallot • Connaître les principaux examens complémentaires et leurs indications • Connaître le DSA