Unidad 7 La funcin de reproduccin Reproduccin y











- Slides: 37

Unidad 7: La función de reproducción • Reproducción y sexualidad • Aparatos reproductores • Gametogénesis • La vida reproductora • La fecundación • La gestación • El parto • Esterilidad y reproducción asistida • Anticoncepción • ITS • Hábitos de salud del aparato reproductor

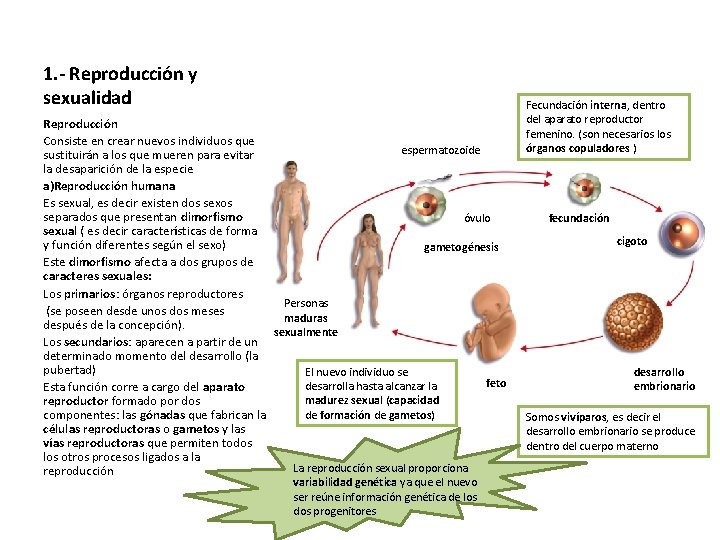
1. - Reproducción y sexualidad Reproducción Consiste en crear nuevos individuos que espermatozoide sustituirán a los que mueren para evitar la desaparición de la especie a)Reproducción humana Es sexual, es decir existen dos sexos separados que presentan dimorfismo óvulo sexual ( es decir características de forma y función diferentes según el sexo) gametogénesis Este dimorfismo afecta a dos grupos de caracteres sexuales: Los primarios: órganos reproductores Personas (se poseen desde unos dos meses maduras después de la concepción). sexualmente Los secundarios: aparecen a partir de un determinado momento del desarrollo (la pubertad) El nuevo individuo se feto desarrolla hasta alcanzar la Esta función corre a cargo del aparato madurez sexual (capacidad reproductor formado por dos de formación de gametos) componentes: las gónadas que fabrican la células reproductoras o gametos y las vías reproductoras que permiten todos los otros procesos ligados a la La reproducción sexual proporciona reproducción variabilidad genética ya que el nuevo ser reúne información genética de los dos progenitores Fecundación interna, dentro del aparato reproductor femenino. (son necesarios los órganos copuladores ) fecundación cigoto desarrollo embrionario Somos vivíparos, es decir el desarrollo embrionario se produce dentro del cuerpo materno

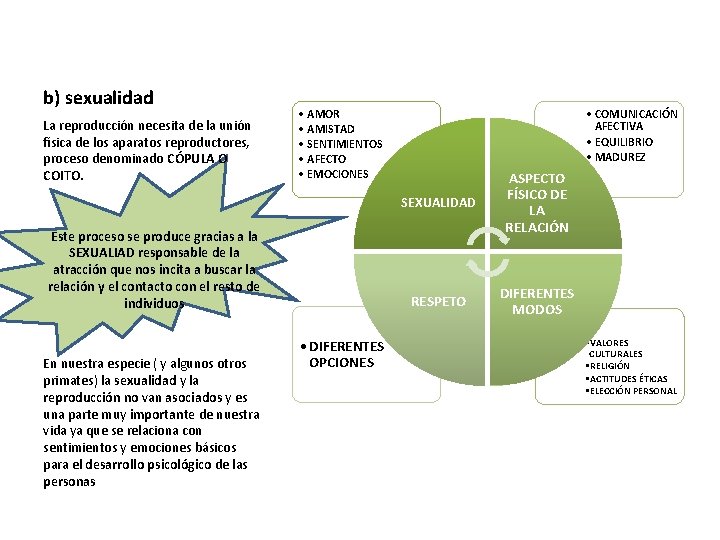
b) sexualidad La reproducción necesita de la unión física de los aparatos reproductores, proceso denominado CÓPULA O COITO. • AMOR • AMISTAD • SENTIMIENTOS • AFECTO • EMOCIONES Este proceso se produce gracias a la SEXUALIAD responsable de la atracción que nos incita a buscar la relación y el contacto con el resto de individuos En nuestra especie ( y algunos otros primates) la sexualidad y la reproducción no van asociados y es una parte muy importante de nuestra vida ya que se relaciona con sentimientos y emociones básicos para el desarrollo psicológico de las personas • DIFERENTES OPCIONES • COMUNICACIÓN AFECTIVA • EQUILIBRIO • MADUREZ SEXUALIDAD ASPECTO FÍSICO DE LA RELACIÓN RESPETO DIFERENTES MODOS • VALORES CULTURALES • RELIGIÓN • ACTITUDES ÉTICAS • ELECCIÓN PERSONAL

Aparato reproductor masculino Aparato reproductor femenino APARATOS REPRODUCTORES

Órganos internos Órganos externos Glándulas anejas 2. APARATO REPRODUCTOR MASCULINO

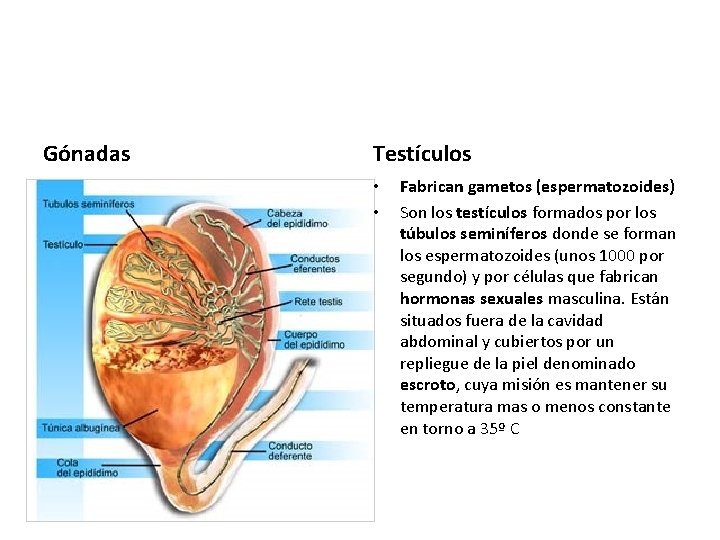
Gónadas Testículos • • Fabrican gametos (espermatozoides) Son los testículos formados por los túbulos seminíferos donde se forman los espermatozoides (unos 1000 por segundo) y por células que fabrican hormonas sexuales masculina. Están situados fuera de la cavidad abdominal y cubiertos por un repliegue de la piel denominado escroto, cuya misión es mantener su temperatura mas o menos constante en torno a 35º C

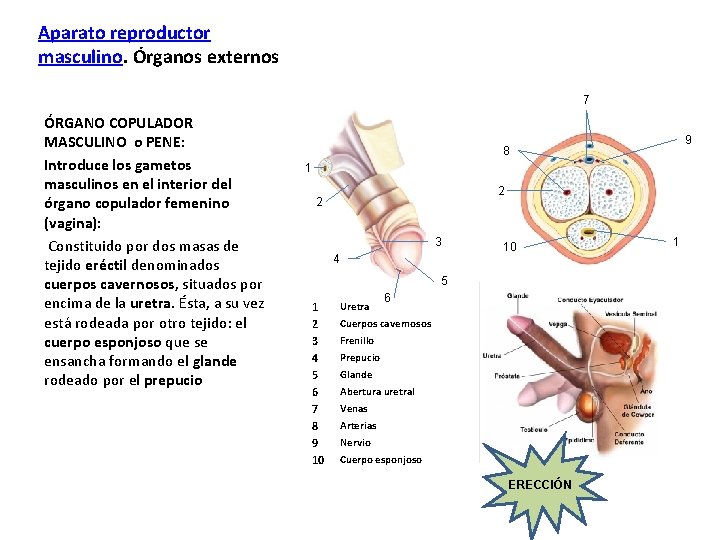
Aparato reproductor masculino. Órganos externos 7 ÓRGANO COPULADOR MASCULINO o PENE: Introduce los gametos masculinos en el interior del órgano copulador femenino (vagina): Constituido por dos masas de tejido eréctil denominados cuerpos cavernosos, situados por encima de la uretra. Ésta, a su vez está rodeada por otro tejido: el cuerpo esponjoso que se ensancha formando el glande rodeado por el prepucio 9 8 1 2 2 3 4 10 5 1 2 3 4 5 6 7 8 9 10 Uretra 6 Cuerpos cavernosos Frenillo Prepucio Glande Abertura uretral Venas Arterias Nervio Cuerpo esponjoso ERECCIÓN 1

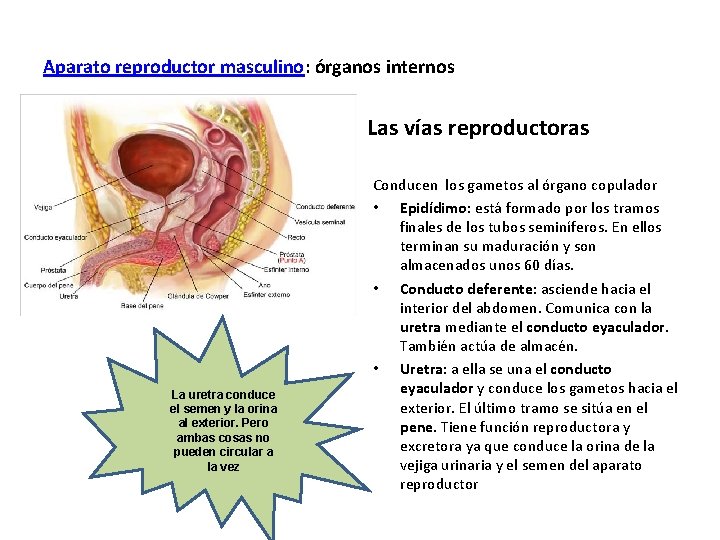
Aparato reproductor masculino: órganos internos Las vías reproductoras La uretra conduce el semen y la orina al exterior. Pero ambas cosas no pueden circular a la vez Conducen los gametos al órgano copulador • Epidídimo: está formado por los tramos finales de los tubos seminíferos. En ellos terminan su maduración y son almacenados unos 60 días. • Conducto deferente: asciende hacia el interior del abdomen. Comunica con la uretra mediante el conducto eyaculador. También actúa de almacén. • Uretra: a ella se una el conducto eyaculador y conduce los gametos hacia el exterior. El último tramo se sitúa en el pene. Tiene función reproductora y excretora ya que conduce la orina de la vejiga urinaria y el semen del aparato reproductor

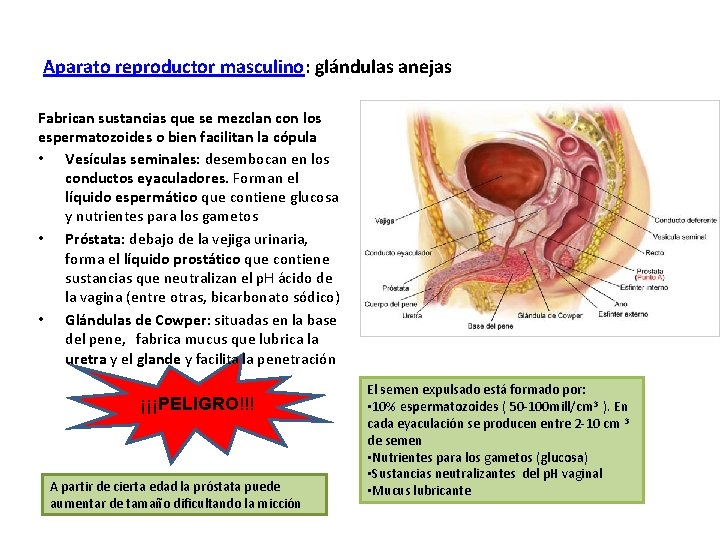
Aparato reproductor masculino: glándulas anejas Fabrican sustancias que se mezclan con los espermatozoides o bien facilitan la cópula • Vesículas seminales: desembocan en los conductos eyaculadores. Forman el líquido espermático que contiene glucosa y nutrientes para los gametos • Próstata: debajo de la vejiga urinaria, forma el líquido prostático que contiene sustancias que neutralizan el p. H ácido de la vagina (entre otras, bicarbonato sódico) • Glándulas de Cowper: situadas en la base del pene, fabrica mucus que lubrica la uretra y el glande y facilita la penetración ¡¡¡PELIGRO!!! A partir de cierta edad la próstata puede aumentar de tamaño dificultando la micción El semen expulsado está formado por: • 10% espermatozoides ( 50 -100 mill/cm 3 ). En cada eyaculación se producen entre 2 -10 cm 3 de semen • Nutrientes para los gametos (glucosa) • Sustancias neutralizantes del p. H vaginal • Mucus lubricante

Gónadas: ovarios Vías reproductoras Órganos copuladores Órganos externos La regla o menstruación 3. APARATO REPRODUCTOR FEMENINO

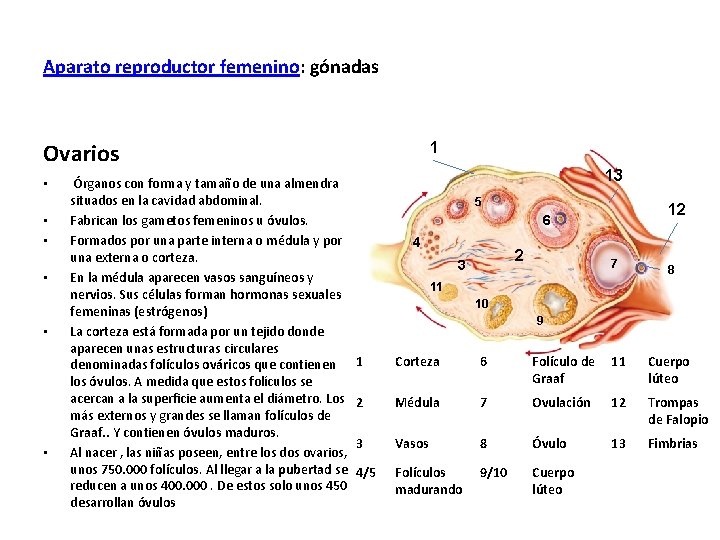
Aparato reproductor femenino: gónadas Ovarios • • • Órganos con forma y tamaño de una almendra situados en la cavidad abdominal. Fabrican los gametos femeninos u óvulos. Formados por una parte interna o médula y por una externa o corteza. En la médula aparecen vasos sanguíneos y nervios. Sus células forman hormonas sexuales femeninas (estrógenos) La corteza está formada por un tejido donde aparecen unas estructuras circulares denominadas folículos ováricos que contienen los óvulos. A medida que estos folículos se acercan a la superficie aumenta el diámetro. Los más externos y grandes se llaman folículos de Graaf. . Y contienen óvulos maduros. Al nacer , las niñas poseen, entre los dos ovarios, unos 750. 000 folículos. Al llegar a la pubertad se reducen a unos 400. 000. De estos solo unos 450 desarrollan óvulos 1 13 5 12 6 4 2 3 7 8 11 10 9 1 Corteza 6 Folículo de Graaf 11 Cuerpo lúteo 2 Médula 7 Ovulación 12 Trompas de Falopio 3 Vasos 8 Óvulo 13 Fimbrias 4/5 Folículos madurando 9/10 Cuerpo lúteo

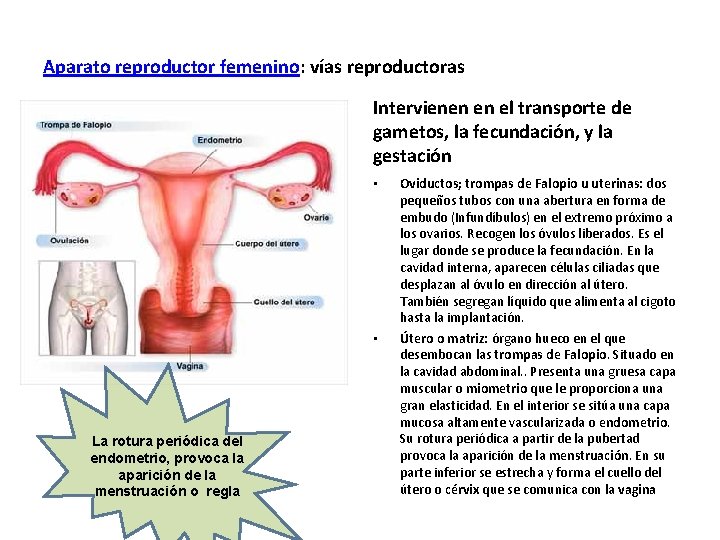
Aparato reproductor femenino: vías reproductoras Intervienen en el transporte de gametos, la fecundación, y la gestación • • La rotura periódica del endometrio, provoca la aparición de la menstruación o regla Oviductos; trompas de Falopio u uterinas: dos pequeños tubos con una abertura en forma de embudo (Infundíbulos) en el extremo próximo a los ovarios. Recogen los óvulos liberados. Es el lugar donde se produce la fecundación. En la cavidad interna, aparecen células ciliadas que desplazan al óvulo en dirección al útero. También segregan líquido que alimenta al cigoto hasta la implantación. Útero o matriz: órgano hueco en el que desembocan las trompas de Falopio. Situado en la cavidad abdominal. . Presenta una gruesa capa muscular o miometrio que le proporciona una gran elasticidad. En el interior se sitúa una capa mucosa altamente vascularizada o endometrio. Su rotura periódica a partir de la pubertad provoca la aparición de la menstruación. En su parte inferior se estrecha y forma el cuello del útero o cérvix que se comunica con la vagina

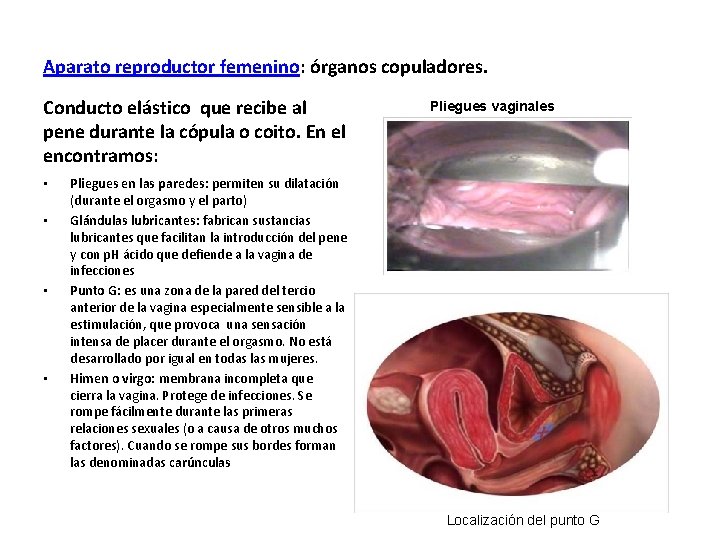
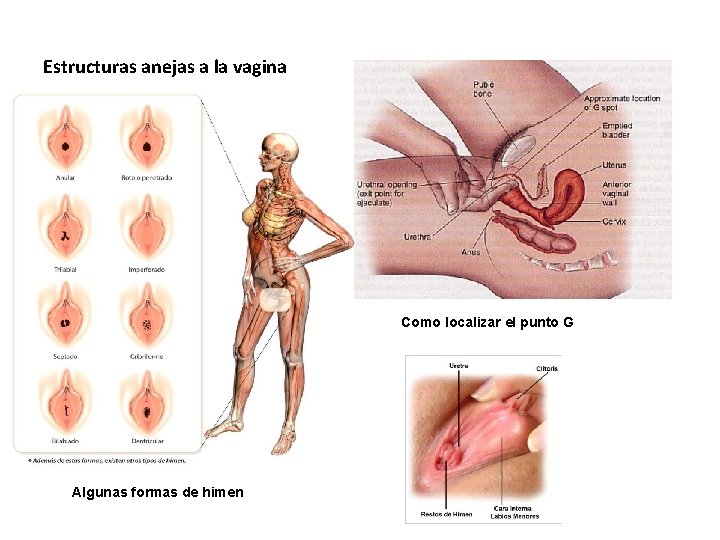
Aparato reproductor femenino: órganos copuladores. Conducto elástico que recibe al pene durante la cópula o coito. En el encontramos: • • Pliegues vaginales Pliegues en las paredes: permiten su dilatación (durante el orgasmo y el parto) Glándulas lubricantes: fabrican sustancias lubricantes que facilitan la introducción del pene y con p. H ácido que defiende a la vagina de infecciones Punto G: es una zona de la pared del tercio anterior de la vagina especialmente sensible a la estimulación, que provoca una sensación intensa de placer durante el orgasmo. No está desarrollado por igual en todas las mujeres. Himen o virgo: membrana incompleta que cierra la vagina. Protege de infecciones. Se rompe fácilmente durante las primeras relaciones sexuales (o a causa de otros muchos factores). Cuando se rompe sus bordes forman las denominadas carúnculas Localización del punto G

Estructuras anejas a la vagina Como localizar el punto G Algunas formas de himen

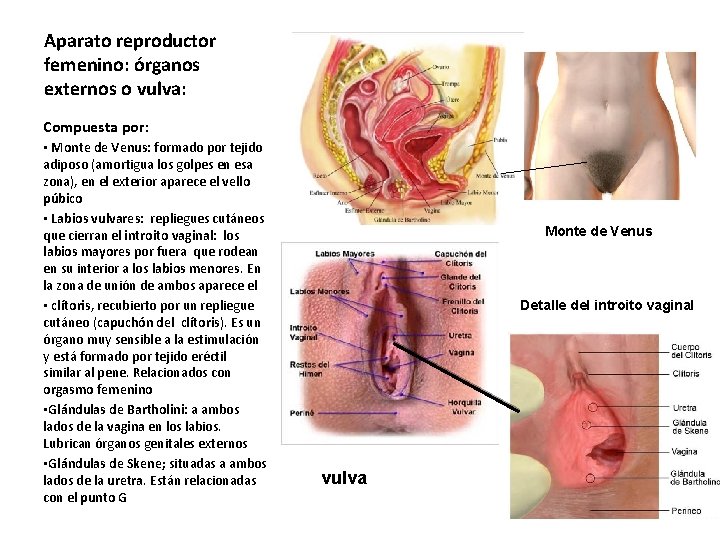
Aparato reproductor femenino: órganos externos o vulva: Compuesta por: • Monte de Venus: formado por tejido adiposo (amortigua los golpes en esa zona), en el exterior aparece el vello púbico • Labios vulvares: repliegues cutáneos que cierran el introito vaginal: los labios mayores por fuera que rodean en su interior a los labios menores. En la zona de unión de ambos aparece el • clítoris, recubierto por un repliegue cutáneo (capuchón del clítoris). Es un órgano muy sensible a la estimulación y está formado por tejido eréctil similar al pene. Relacionados con orgasmo femenino • Glándulas de Bartholini: a ambos lados de la vagina en los labios. Lubrican órganos genitales externos • Glándulas de Skene; situadas a ambos lados de la uretra. Están relacionadas con el punto G Monte de Venus Detalle del introito vaginal vulva

• El síndrome premenstrual • ¿Qué es? : • ¿Cuáles son los síntomas? : • Físicos: Acné, hinchazón y sensibilidad de los senos, dolores de cabeza, molestias musculares, y articulares, retención de líquidos, estreñimiento, aumento de peso… Psíquicos: insomnio, o hipersomnia (mayor necesidad de dormir) dificultad de concentración, tensión e irritabilidad, enojo y hostilidad… La menstruación o regla Se considera el inicio del ciclo femenino. Debido a un descenso brusco de las hormonas del ovario, el endometrio que tiene bastante grosor y está muy vascularizado se desprende y es expulsado al exterior junto con la sangre de los capilares. El flujo menstrual o regla aparece cíclicamente cada 28 o 30 días, de manera regular y dura de 3 a 5 días. Existen ciclos mas cortos (menos de 21 días) o mas largos (mas de 34 días) y los hay irregulares. Se pierden entre 25 y 50 cc de sangre durante la regla Algunas alteraciones: • Perdidas de sangre intermenstruales o durante la ovulación: consultar al médico • Reglas abundantes y largas: si la hemorragia dura mas de 5 días con pérdida abundante y se repite varias veces existe riesgo de anemia • • el SPM es un trastorno recurrente del ciclo menstrual que aparece unos 10 días antes de la regla y continua hasta 4 días después de su inicio. Afecta a un 80% de las mujeres (de manera mas grave al 30%). Las molestias desaparecen al iniciarse la menstruación, pero en el 50% de los casos es sustituido por la dismenorrea: un dolor abdominal bajo (…me duele la tripa), tipo cólico que dura varios días (…mañana estarás bien), provocada por contracciones del útero, pueden acompañarse de vómitos y diarrea ¿Cuál es la causa? : la actividad de las hormonas sexuales estradiol y progesterona, parece alterar los neurotransmisores implicados en la regulación de determinadas funciones • ¿Existe un tratamiento? : no de momento, pero puedes conseguir alivio mediante: • Apoyo farmacológico, utilización de anticonceptivos hormonales, analgésicos, diuréticos y tranquilizantes; reducción del estrés (por ejemplo mediante un deporte) y una dieta sana y equilibrada , baja en sal, cafeína, alcohol y azúcar

Gametogénesis : generalidades Gametogénesis masculina: espermatogénesis Gametogénesis femenina : ovogénesis 4. GAMETOGÉNESIS

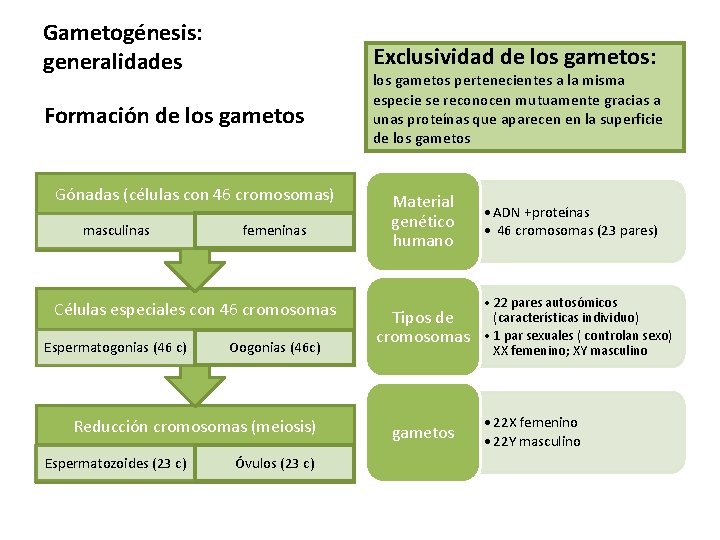
Gametogénesis: generalidades Exclusividad de los gametos: Formación de los gametos Gónadas (células con 46 cromosomas) masculinas femeninas Células especiales con 46 cromosomas Espermatogonias (46 c) Oogonias (46 c) Reducción cromosomas (meiosis) Espermatozoides (23 c) Óvulos (23 c) los gametos pertenecientes a la misma especie se reconocen mutuamente gracias a unas proteínas que aparecen en la superficie de los gametos Material genético humano Tipos de cromosomas gametos • ADN +proteínas • 46 cromosomas (23 pares) • 22 pares autosómicos (características individuo) • 1 par sexuales ( controlan sexo) XX femenino; XY masculino • 22 X femenino • 22 Y masculino

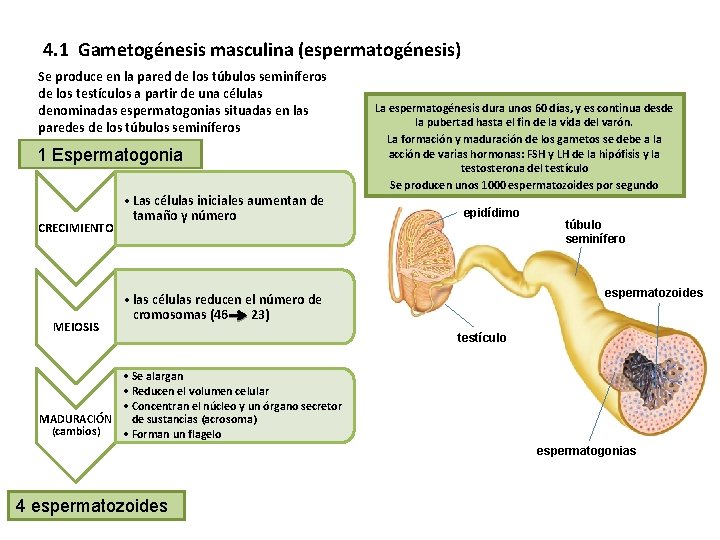
4. 1 Gametogénesis masculina (espermatogénesis) Se produce en la pared de los túbulos seminíferos de los testículos a partir de una células denominadas espermatogonias situadas en las paredes de los túbulos seminíferos 1 Espermatogonia CRECIMIENTO MEIOSIS • Las células iniciales aumentan de tamaño y número La espermatogénesis dura unos 60 días, y es continua desde la pubertad hasta el fin de la vida del varón. La formación y maduración de los gametos se debe a la acción de varias hormonas: FSH y LH de la hipófisis y la testosterona del testículo Se producen unos 1000 espermatozoides por segundo epidídimo túbulo seminífero espermatozoides • las células reducen el número de cromosomas (46 23) testículo • Se alargan • Reducen el volumen celular • Concentran el núcleo y un órgano secretor MADURACIÓN de sustancias (acrosoma) (cambios) • Forman un flagelo espermatogonias 4 espermatozoides

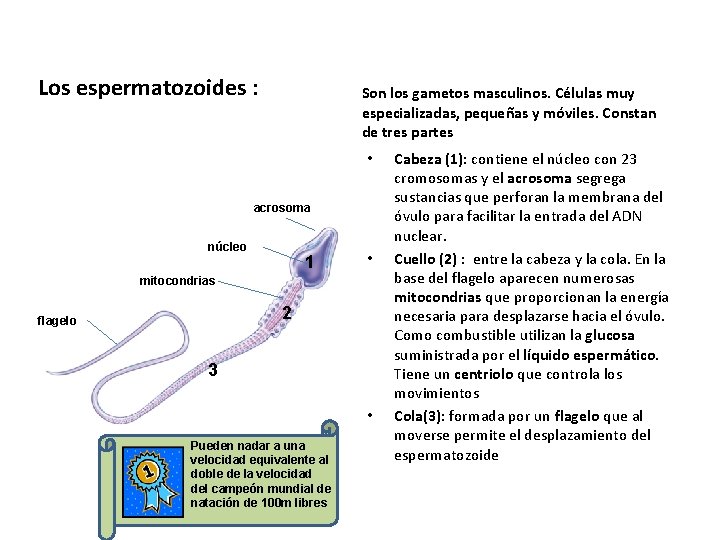
Los espermatozoides : Son los gametos masculinos. Células muy especializadas, pequeñas y móviles. Constan de tres partes • acrosoma núcleo 1 • mitocondrias 2 flagelo 3 • Pueden nadar a una velocidad equivalente al doble de la velocidad del campeón mundial de natación de 100 m libres Cabeza (1): contiene el núcleo con 23 cromosomas y el acrosoma segrega sustancias que perforan la membrana del óvulo para facilitar la entrada del ADN nuclear. Cuello (2) : entre la cabeza y la cola. En la base del flagelo aparecen numerosas mitocondrias que proporcionan la energía necesaria para desplazarse hacia el óvulo. Como combustible utilizan la glucosa suministrada por el líquido espermático. Tiene un centriolo que controla los movimientos Cola(3): formada por un flagelo que al moverse permite el desplazamiento del espermatozoide

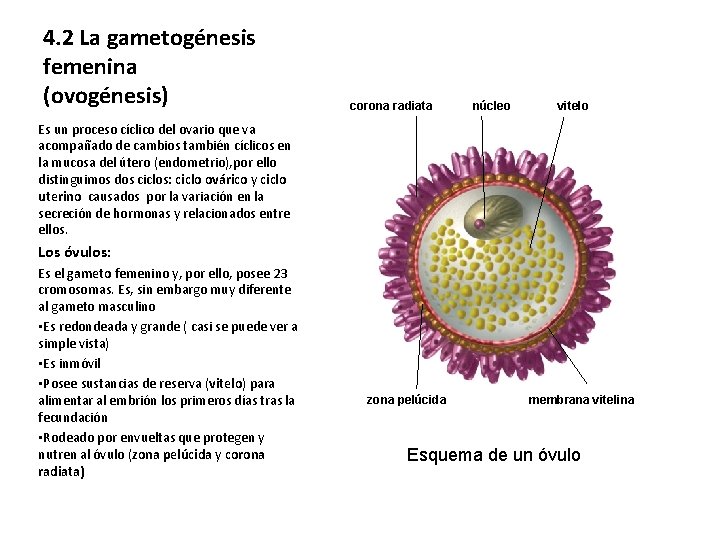
4. 2 La gametogénesis femenina (ovogénesis) corona radiata núcleo vitelo Es un proceso cíclico del ovario que va acompañado de cambios también cíclicos en la mucosa del útero (endometrio), por ello distinguimos dos ciclos: ciclo ovárico y ciclo uterino causados por la variación en la secreción de hormonas y relacionados entre ellos. Los óvulos: Es el gameto femenino y, por ello, posee 23 cromosomas. Es, sin embargo muy diferente al gameto masculino • Es redondeada y grande ( casi se puede ver a simple vista) • Es inmóvil • Posee sustancias de reserva (vitelo) para alimentar al embrión los primeros días tras la fecundación • Rodeado por envueltas que protegen y nutren al óvulo (zona pelúcida y corona radiata) zona pelúcida membrana vitelina Esquema de un óvulo

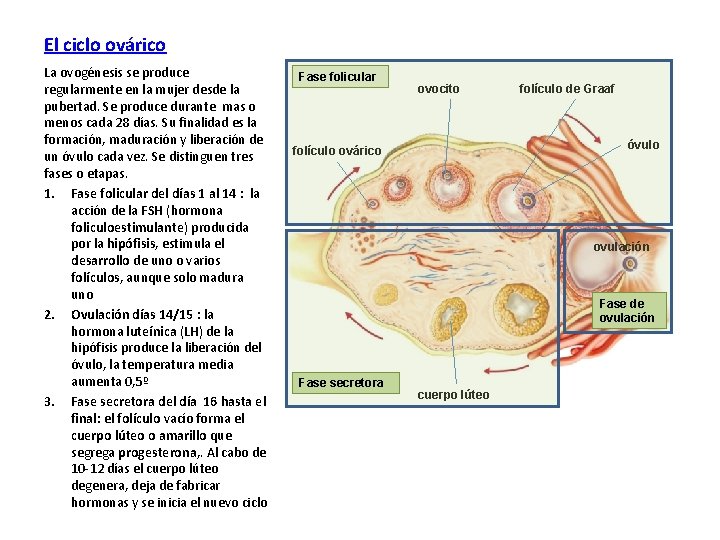
El ciclo ovárico La ovogénesis se produce regularmente en la mujer desde la pubertad. Se produce durante mas o menos cada 28 días. Su finalidad es la formación, maduración y liberación de un óvulo cada vez. Se distinguen tres fases o etapas. 1. Fase folicular del días 1 al 14 : la acción de la FSH (hormona foliculoestimulante) producida por la hipófisis, estimula el desarrollo de uno o varios folículos, aunque solo madura uno 2. Ovulación días 14/15 : la hormona luteínica (LH) de la hipófisis produce la liberación del óvulo, la temperatura media aumenta 0, 5º 3. Fase secretora del día 16 hasta el final: el folículo vacío forma el cuerpo lúteo o amarillo que segrega progesterona, . Al cabo de 10 -12 días el cuerpo lúteo degenera, deja de fabricar hormonas y se inicia el nuevo ciclo Fase folicular ovocito folículo de Graaf óvulo folículo ovárico ovulación Fase de ovulación Fase secretora cuerpo lúteo

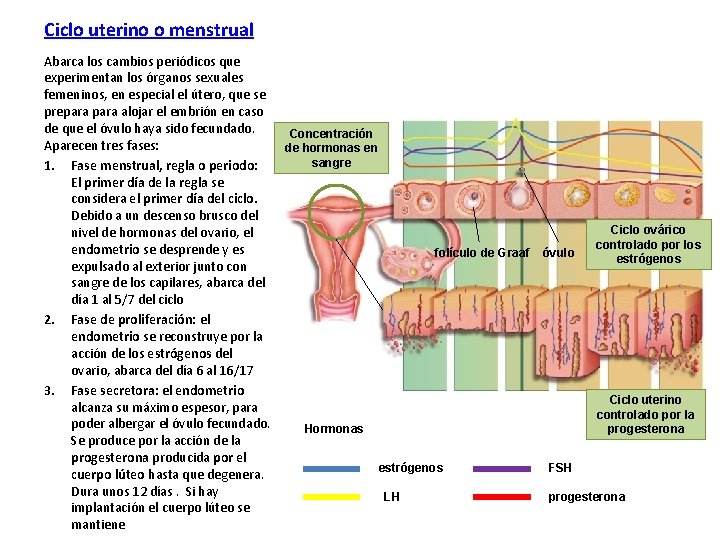
Ciclo uterino o menstrual Abarca los cambios periódicos que experimentan los órganos sexuales femeninos, en especial el útero, que se prepara alojar el embrión en caso de que el óvulo haya sido fecundado. Concentración Aparecen tres fases: de hormonas en sangre 1. Fase menstrual, regla o periodo: El primer día de la regla se considera el primer día del ciclo. Debido a un descenso brusco del Ciclo ovárico nivel de hormonas del ovario, el controlado por los endometrio se desprende y es folículo de Graaf óvulo estrógenos expulsado al exterior junto con sangre de los capilares, abarca del día 1 al 5/7 del ciclo 2. Fase de proliferación: el endometrio se reconstruye por la acción de los estrógenos del ovario, abarca del día 6 al 16/17 3. Fase secretora: el endometrio Ciclo uterino alcanza su máximo espesor, para controlado por la poder albergar el óvulo fecundado. Hormonas progesterona Se produce por la acción de la progesterona producida por el estrógenos FSH cuerpo lúteo hasta que degenera. Dura unos 12 días. Si hay LH progesterona implantación el cuerpo lúteo se mantiene

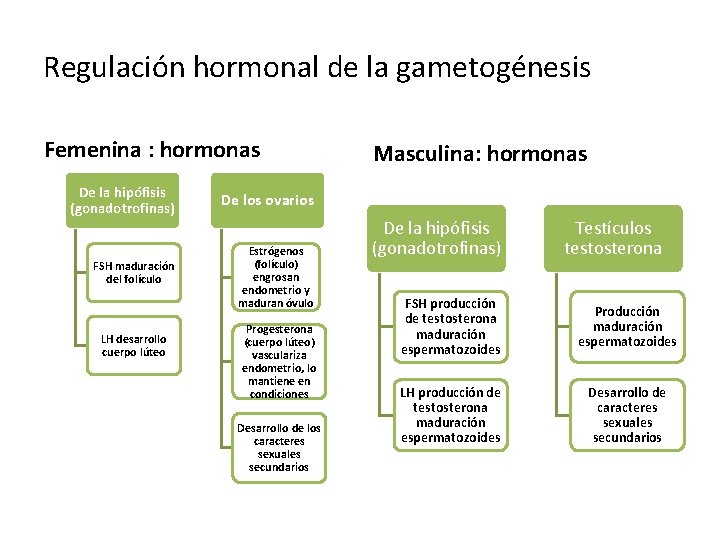
Regulación hormonal de la gametogénesis Femenina : hormonas De la hipófisis (gonadotrofinas) De los ovarios FSH maduración del folículo Estrógenos (folículo) engrosan endometrio y maduran óvulo LH desarrollo cuerpo lúteo Progesterona (cuerpo lúteo) vasculariza endometrio, lo mantiene en condiciones Desarrollo de los caracteres sexuales secundarios Masculina: hormonas De la hipófisis (gonadotrofinas) Testículos testosterona FSH producción de testosterona maduración espermatozoides Producción maduración espermatozoides LH producción de testosterona maduración espermatozoides Desarrollo de caracteres sexuales secundarios

5. La vida reproductora 5. 1 La pubertad • • La pubertad es un fenómeno esencialmente biológico, que precede a la adolescencia, y está caracterizado por la adquisición de la madurez sexual y , por consiguiente, de la capacidad de reproducción. Va acompañada de una serie de cambios en diferentes partes del cuerpo. Además de estos, otro signo de la aparición de la pubertad es, en el varón la aparición de las primeras eyaculaciones espontáneas, generalmente por la noche (POLUCIONES NOCTURNAS o “SUEÑOS HÚMEDOS); y en la mujer de las primeras menstruaciones (MENARQUÍA). Se produce por un aumento de la secreción de las hormonas de la hipófisis que estimulan el desarrollo de las gónadas y que producen importantes cambios anatómicos, fisiológicos y psicológicos. Estos cambios tardan 3 o 4 años en producirse 5. 2 El fin de la vida reproductora En la mujer En el hombre • Formación de espermatozoides dura toda la vida • A partir de los 50 años disminuye cantidad y calidad de los gametos • Hasta la menopausia (45/55 años), cuando cesan las ovulaciones y las menstruaciones • Disminución de hormonal acompañada de una serie de síntomas característicos denominados climaterio (sofocos, fatiga, irritabilidad y ansiedad)

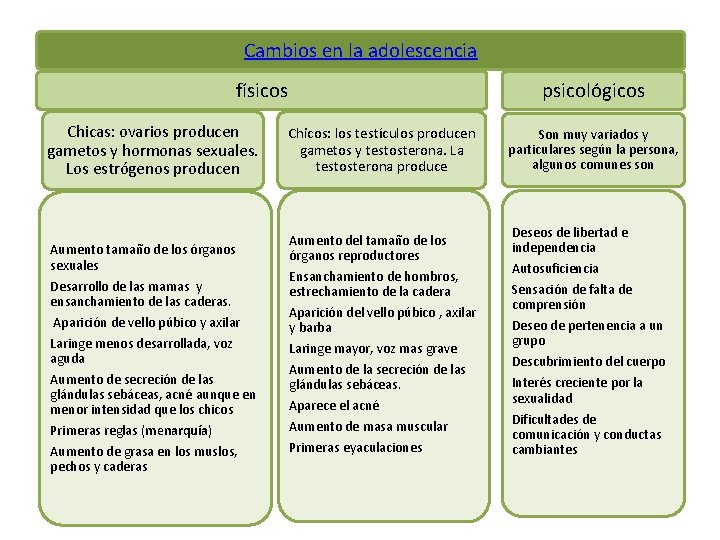
Cambios en la adolescencia físicos Chicas: ovarios producen gametos y hormonas sexuales. Los estrógenos producen Aumento tamaño de los órganos sexuales Desarrollo de las mamas y ensanchamiento de las caderas. Aparición de vello púbico y axilar Laringe menos desarrollada, voz aguda Aumento de secreción de las glándulas sebáceas, acné aunque en menor intensidad que los chicos Primeras reglas (menarquía) Aumento de grasa en los muslos, pechos y caderas psicológicos Chicos: los testículos producen gametos y testosterona. La testosterona produce Aumento del tamaño de los órganos reproductores Ensanchamiento de hombros, estrechamiento de la cadera Aparición del vello púbico , axilar y barba Laringe mayor, voz mas grave Aumento de la secreción de las glándulas sebáceas. Aparece el acné Aumento de masa muscular Primeras eyaculaciones Son muy variados y particulares según la persona, algunos comunes son Deseos de libertad e independencia Autosuficiencia Sensación de falta de comprensión Deseo de pertenencia a un grupo Descubrimiento del cuerpo Interés creciente por la sexualidad Dificultades de comunicación y conductas cambiantes

Fecundación Gestación Parto EL DESARROLLO DEL NUEVO SER

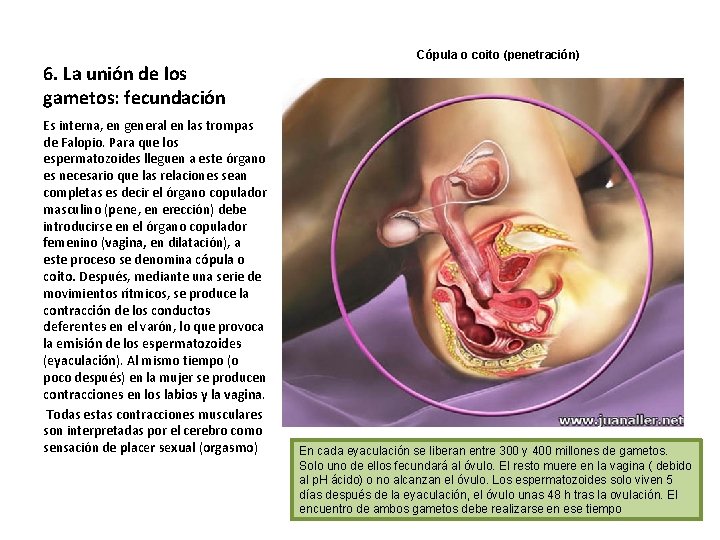
Cópula o coito (penetración) 6. La unión de los gametos: fecundación Es interna, en general en las trompas de Falopio. Para que los espermatozoides lleguen a este órgano es necesario que las relaciones sean completas es decir el órgano copulador masculino (pene, en erección) debe introducirse en el órgano copulador femenino (vagina, en dilatación), a este proceso se denomina cópula o coito. Después, mediante una serie de movimientos rítmicos, se produce la contracción de los conductos deferentes en el varón, lo que provoca la emisión de los espermatozoides (eyaculación). Al mismo tiempo (o poco después) en la mujer se producen contracciones en los labios y la vagina. Todas estas contracciones musculares son interpretadas por el cerebro como sensación de placer sexual (orgasmo) En cada eyaculación se liberan entre 300 y 400 millones de gametos. Solo uno de ellos fecundará al óvulo. El resto muere en la vagina ( debido al p. H ácido) o no alcanzan el óvulo. Los espermatozoides solo viven 5 días después de la eyaculación, el óvulo unas 48 h tras la ovulación. El encuentro de ambos gametos debe realizarse en ese tiempo

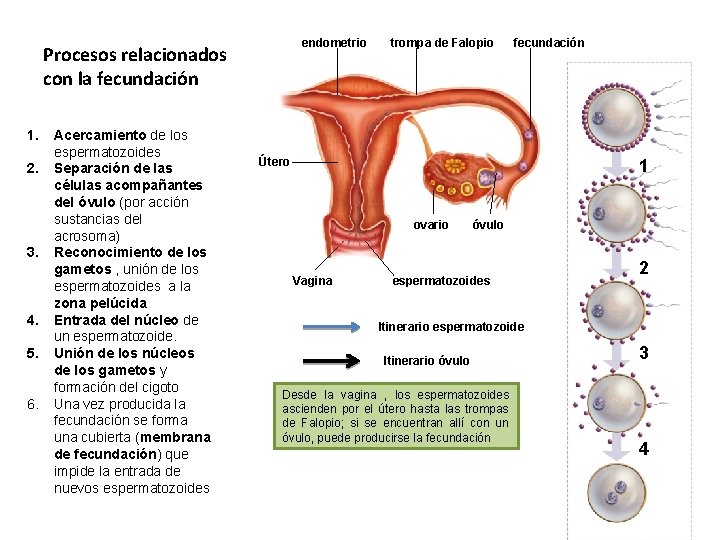
endometrio Procesos relacionados con la fecundación 1. 2. 3. 4. 5. 6. Acercamiento de los espermatozoides Separación de las células acompañantes del óvulo (por acción sustancias del acrosoma) Reconocimiento de los gametos , unión de los espermatozoides a la zona pelúcida Entrada del núcleo de un espermatozoide. Unión de los núcleos de los gametos y formación del cigoto Una vez producida la fecundación se forma una cubierta (membrana de fecundación) que impide la entrada de nuevos espermatozoides trompa de Falopio fecundación Útero 1 ovario Vagina óvulo espermatozoides 2 Itinerario espermatozoide Itinerario óvulo Desde la vagina , los espermatozoides ascienden por el útero hasta las trompas de Falopio; si se encuentran allí con un óvulo, puede producirse la fecundación 3 4

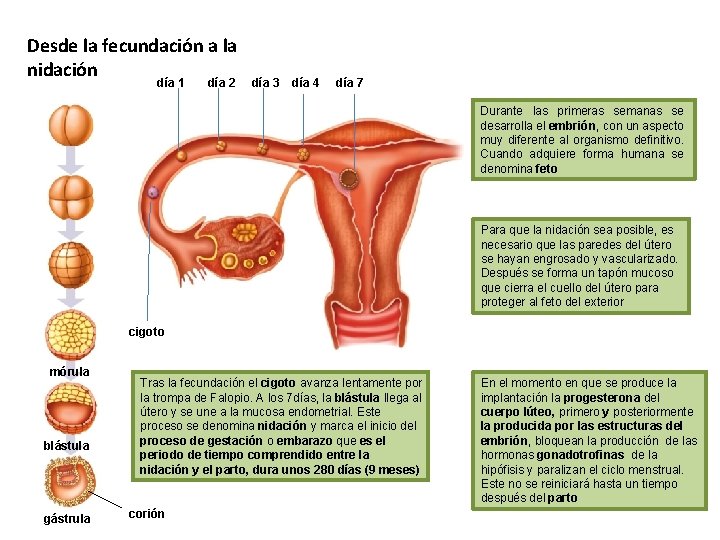
Desde la fecundación a la nidación día 1 día 2 día 3 día 4 día 7 Durante las primeras semanas se desarrolla el embrión, con un aspecto muy diferente al organismo definitivo. Cuando adquiere forma humana se denomina feto Para que la nidación sea posible, es necesario que las paredes del útero se hayan engrosado y vascularizado. Después se forma un tapón mucoso que cierra el cuello del útero para proteger al feto del exterior cigoto mórula blástula gástrula Tras la fecundación el cigoto avanza lentamente por la trompa de Falopio. A los 7 días, la blástula llega al útero y se une a la mucosa endometrial. Este proceso se denomina nidación y marca el inicio del proceso de gestación o embarazo que es el periodo de tiempo comprendido entre la nidación y el parto, dura unos 280 días (9 meses) corión En el momento en que se produce la implantación la progesterona del cuerpo lúteo, primero y posteriormente la producida por las estructuras del embrión, bloquean la producción de las hormonas gonadotrofinas de la hipófisis y paralizan el ciclo menstrual. Este no se reiniciará hasta un tiempo después del parto

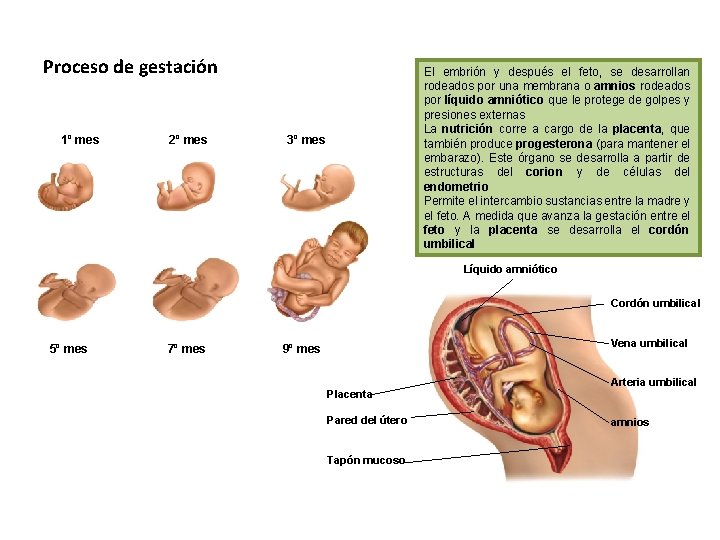
Proceso de gestación 1º mes 2º mes El embrión y después el feto, se desarrollan rodeados por una membrana o amnios rodeados por líquido amniótico que le protege de golpes y presiones externas La nutrición corre a cargo de la placenta, que también produce progesterona (para mantener el embarazo). Este órgano se desarrolla a partir de estructuras del corion y de células del endometrio Permite el intercambio sustancias entre la madre y el feto. A medida que avanza la gestación entre el feto y la placenta se desarrolla el cordón umbilical 3º mes Líquido amniótico Cordón umbilical 5º mes 7º mes Vena umbilical 9º mes Placenta Pared del útero Tapón mucoso Arteria umbilical amnios

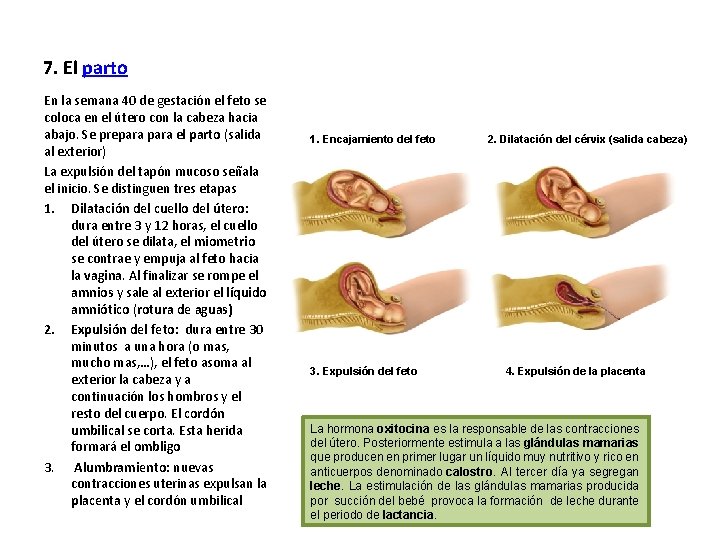
7. El parto En la semana 40 de gestación el feto se coloca en el útero con la cabeza hacia abajo. Se prepara el parto (salida al exterior) La expulsión del tapón mucoso señala el inicio. Se distinguen tres etapas 1. Dilatación del cuello del útero: dura entre 3 y 12 horas, el cuello del útero se dilata, el miometrio se contrae y empuja al feto hacia la vagina. Al finalizar se rompe el amnios y sale al exterior el líquido amniótico (rotura de aguas) 2. Expulsión del feto: dura entre 30 minutos a una hora (o mas, mucho mas, …), el feto asoma al exterior la cabeza y a continuación los hombros y el resto del cuerpo. El cordón umbilical se corta. Esta herida formará el ombligo 3. Alumbramiento: nuevas contracciones uterinas expulsan la placenta y el cordón umbilical 1. Encajamiento del feto 3. Expulsión del feto 2. Dilatación del cérvix (salida cabeza) 4. Expulsión de la placenta La hormona oxitocina es la responsable de las contracciones del útero. Posteriormente estimula a las glándulas mamarias que producen en primer lugar un líquido muy nutritivo y rico en anticuerpos denominado calostro. Al tercer día ya segregan leche. La estimulación de las glándulas mamarias producida por succión del bebé provoca la formación de leche durante el periodo de lactancia.

Esterilidad y reproducción asistida Anticoncepción Hábitos saludables OTROS TEMAS RELACIONADOS CON LA REPRODUCCIÓN

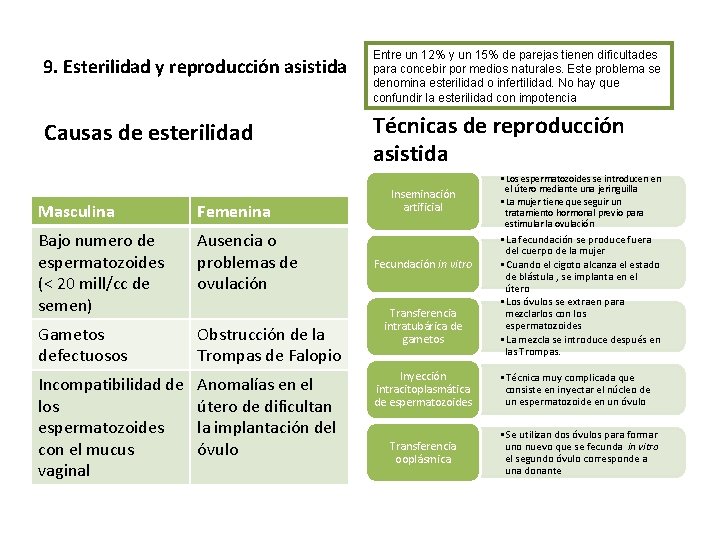
9. Esterilidad y reproducción asistida Causas de esterilidad Masculina Femenina Bajo numero de Ausencia o espermatozoides problemas de (< 20 mill/cc de ovulación semen) Gametos defectuosos Obstrucción de la Trompas de Falopio Incompatibilidad de los espermatozoides con el mucus vaginal Anomalías en el útero de dificultan la implantación del óvulo Entre un 12% y un 15% de parejas tienen dificultades para concebir por medios naturales. Este problema se denomina esterilidad o infertilidad. No hay que confundir la esterilidad con impotencia Técnicas de reproducción asistida Inseminación artificial Fecundación in vitro Transferencia intratubárica de gametos Inyección intracitoplasmática de espermatozoides Transferencia ooplásmica • Los espermatozoides se introducen en el útero mediante una jeringuilla • La mujer tiene que seguir un tratamiento hormonal previo para estimular la ovulación • La fecundación se produce fuera del cuerpo de la mujer • Cuando el cigoto alcanza el estado de blástula , se implanta en el útero • Los óvulos se extraen para mezclarlos con los espermatozoides • La mezcla se introduce después en las Trompas. • Técnica muy complicada que consiste en inyectar el núcleo de un espermatozoide en un óvulo • Se utilizan dos óvulos para formar uno nuevo que se fecunda in vitro el segundo óvulo corresponde a una donante

LOS MÉTODOS ANTICONCEPTIVOS

12. Infecciones de transmisión sexual (ITS Definición de ITS • • Las llamadas antiguamente enfermedades venéreas que afectan a los órganos genitales han constituido un serio problema de salud a lo largo de la historia de la humanidad; durante muchos siglos se han considerado como un castigo, como enfermedades vergonzantes bajo la idea de que “el amor (sexo) se paga”. En la actualidad y tras un periodo de regresión debido al uso de antibióticos, han vuelto a resurgir. Hoy el nombre que se emplea es el Infecciones de Transmisión Sexual (ITS). De todas ellas solo la sífilis y la gonococia son exclusivamente de transmisión sexual (venéreas). El resto se transmiten sobre todo, pero no siempre, por contacto sexual. De estas enfermedades, dos: la hepatitis y el sida son muy conocidas y tristemente famosas. Si aparece alguno de estos síntomas hay que ir al médico. Si se tratan a tiempo la mayoría de ITS se curan o se pueden contener • • • Comezón alrededor de la vagina y flujo vaginal en las mujeres, o solamente esto último. Secreción del pene en los hombres Dolor durante las relaciones sexuales, al orinar y en el área pélvica o solamente en esta última. Dolor de garganta en las personas que tienen sexo oral Dolor en el ano en las personas que tienen sexo anal Llagas llamadas chancros (llagas rojas que no duelen) en el área genital, ano, lengua y en la garganta o solamente en esta última. Una erupción cutánea "rash" descamada en las palmas de las manos y en las plantas de los pies. Orina de color oscuro, materia fecal de color claro y ojos y piel de color amarillento Pequeñas vesículas que se convierten en costras en el área genital Glándulas hinchadas, fiebre y dolores en el cuerpo Infecciones inusuales, fatiga inexplicable, sudores nocturnos y pérdida de peso. Verrugas de textura suave y del color de la piel alrededor del área genital

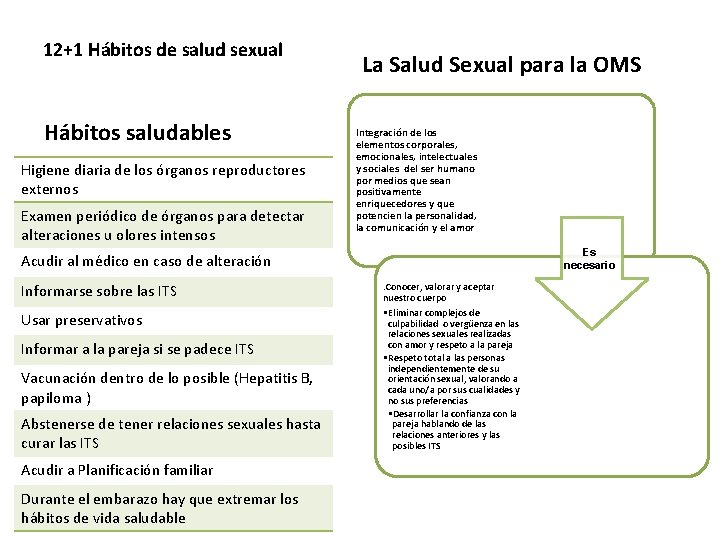
12+1 Hábitos de salud sexual Hábitos saludables Higiene diaria de los órganos reproductores externos Examen periódico de órganos para detectar alteraciones u olores intensos La Salud Sexual para la OMS Integración de los elementos corporales, emocionales, intelectuales y sociales del ser humano por medios que sean positivamente enriquecedores y que potencien la personalidad, la comunicación y el amor Es necesario Acudir al médico en caso de alteración Informarse sobre las ITS Usar preservativos Informar a la pareja si se padece ITS Vacunación dentro de lo posible (Hepatitis B, papiloma ) Abstenerse de tener relaciones sexuales hasta curar las ITS Acudir a Planificación familiar Durante el embarazo hay que extremar los hábitos de vida saludable . Conocer, valorar y aceptar nuestro cuerpo • Eliminar complejos de culpabilidad o vergüenza en las relaciones sexuales realizadas con amor y respeto a la pareja • Respeto total a las personas independientemente de su orientación sexual, valorando a cada uno/a por sus cualidades y no sus preferencias • Desarrollar la confianza con la pareja hablando de las relaciones anteriores y las posibles ITS