SEMIOLOGIE DE LENFANT ET DU NOURRISSON 1 Dr




















- Slides: 25

SEMIOLOGIE DE L’ENFANT ET DU NOURRISSON (1) Dr LORROT Mathie Service de Pédiatrie Générale Hôpital Robert Debré Référence : A. Bourrillon- G. Benoist Abrégé de Pédiatrie - Masson 5 édition) –Septembre 2011

Fonctions du médecin • Etablir un diagnostic • Prescrire un traitement • Partenaire d’une relation affective: faire le «lien » +++ en pédiatrie

Démarche diagnostique 1. Examen clinique comprend: Entretien initial (= interrogatoire) avec le patient/ ses parents …. . Motif de consultation ? Premier symptôme ? Début des signes…Circonstances de survenue ? … Puis examen physique 2. Aboutissement à une synthèse

SPECIFICITE DE LA PEDIATRIE ? (médecine des enfants)

« Les âges » de la pédiatrie 0 -18 ans Adolescent 13 -18 ans Pré-adolescent 10 -12 ans Grand Enfant 6 -10 ans Petit Enfant 2 – 6 ans Nourrisson 1 mois – 2 ans Nouveau né 0 -28 j

SPECIFICITE DE LA PEDIATRIE 1) Médecine des enfants • • 2) Enfant vulnérable sous les contraintes de • • 3) Développement de l’enfant sain Enfant malade Son programme génétique Son environnement familial et social Relation triangulaire Parents- Enfant- Médecin 4) Clinique pédiatrique spécifique: l’enfant n’est pas un adulte en miniature.

Relation triangulaire PARTICULARITES Parents- Enfant -Médecin DE LA CLINIQUE EN PEDIATRIE

Conseils pour l’examen clinique de l’enfant (1) Dans l’ordre: 1. Anamnèse: questions et écoute 2. L’approche 3. L’inspection (l’observation) 3. L’examen physique (l’auscultation)

Conseils pour l’examen clinique de l’enfant (2) 1. L’anamnèse Que se passe t’il ? = Interrogatoire = Enquête • Dans la tranquillité (si possible): nourrisson dans les bras de sa mère • Poser les questions ET écouter les réponses – Motif de consultation ? Symptôme d’appel ? (motivant la consultation) – Vérifier que les termes employés par les parents correspondent à sa définition médicale. – Etre précis: depuis quand, comment, combien ? . . » Fièvre » Toux » Diarrhée » Comportement spontané de l’enfant (Joue ? Pleure ? ? ? ) • Recueillir les symptômes qui vont guider votre examen physique

Conseils pour l’examen clinique de l’enfant (3) 1. L’anamnèse …. l’approche. . et l’inspection Ce temps initial, où le nourrisson est dans les bras de sa mère permet également: - d’approcher, de faire le contact avec l’enfant et sa famille - de regarder l’enfant «médicalement parlant» = Inspection (= observation): • Comportement spontané de l’enfant (calme ou agité) • Mobilité spontanée ? • Coloration (pâle, rose, cyanose, éruption cutanée) • Symptômes ? Toux ?

Conseils pour l’examen clinique de l’enfant (4) 2. Examen physique • • Faire déshabiller l’enfant par ses parents et examiner l’enfant nu (dans le respect de sa pudeur) Examen physique guidé par les signes d’appel – Si toux: examen ORL et pulmonaire – Si difficultés à respirer (= dyspnée): examen ORL et pulmonaire Mais l’examen physique doit être complet car la clinique peut être trompeuse – Exemple: classiques douleurs abdominales révélant une infection pulmonaire Terminer l’examen physique par «ce qui peut fâcher» : examen des tympans, de la gorge….

Suivi du développement de l’enfant sain 1) Croissance staturo-pondérale/ alimentation 2) Développement psycho-moteur et sensoriel - Motricité globale (marche…) - Langage (audition) - Motricité fine (préhension) - Contact social 3) Prévention: vaccinations (carnet de santé)accidents domestiques- conseils de puériculture

Croissance staturo-pondérale

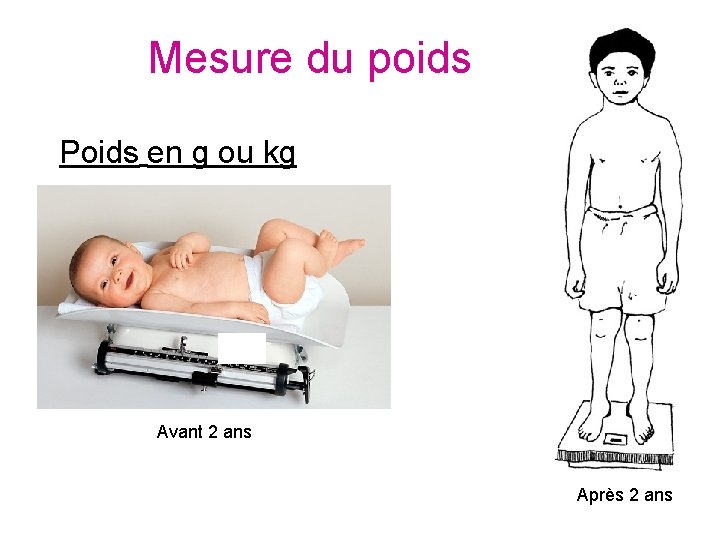
Mesure du poids Poids en g ou kg Avant 2 ans Après 2 ans

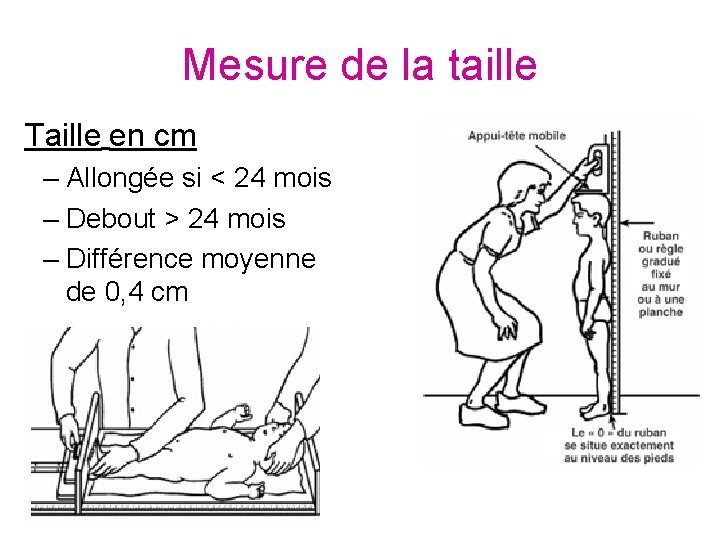
Mesure de la taille Taille en cm – Allongée si < 24 mois – Debout > 24 mois – Différence moyenne de 0, 4 cm

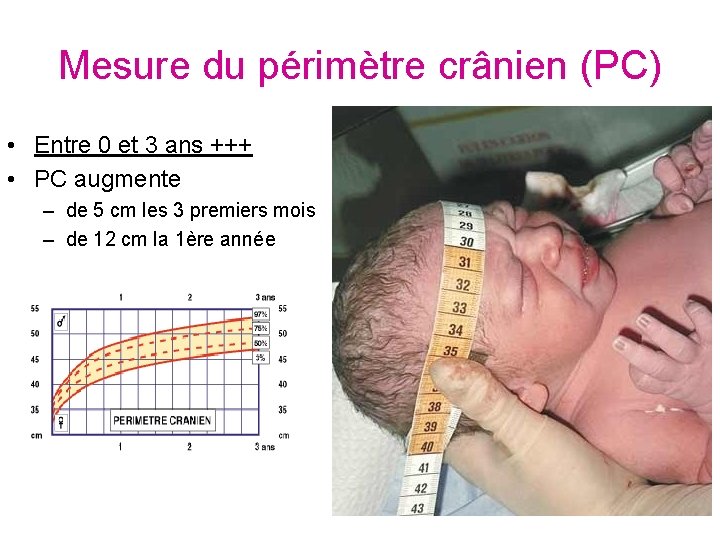
Mesure du périmètre crânien (PC) • Entre 0 et 3 ans +++ • PC augmente – de 5 cm les 3 premiers mois – de 12 cm la 1ère année

Taille Courbes de croissance (dans carnet de santé) Poids

Constantes physiologiques de l’enfant Définitions • Pouls = Fréquence cardiaque (Fc) • Tension artérielle (TA) en mm de mercure (Hg) • Fréquence respiratoire (FR)

Constantes physiologiques de l’enfant Définitions • Pouls = Fréquence cardiaque (Fc)= nombre de battements cardiaques par minute – Bradycardie: cœur trop lent – Tachycardie: cœur trop rapide • Tension artérielle (TA) en mm de mercure (Hg) – Hypotension: tension artérielle trop basse – Hyper tension: tension artérielle trop élevée • Fréquence respiratoire (FR): nombre de cycles respiratoire par minute (1 cycle= 1 inspiration et 1 expiration) – Dyspnée: difficulté à respirer • Polypnée (ou tachypnée): fréquence respiratoire augmentée • Bradypnée: fréquence respiratoire ralentie

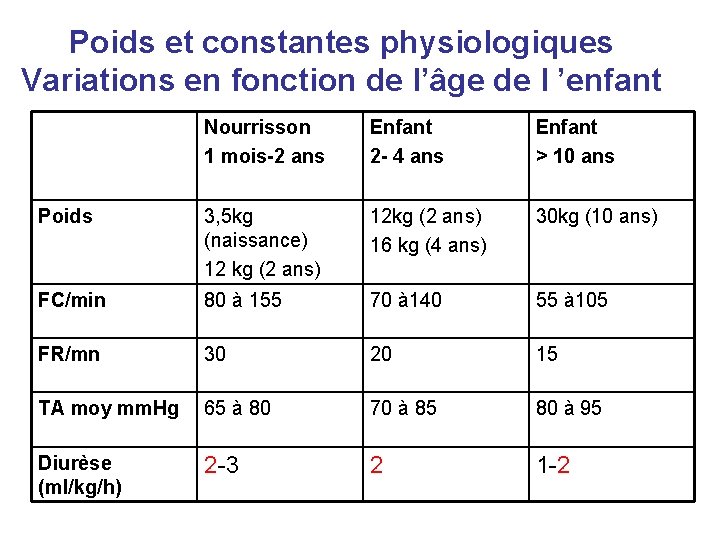
Poids et constantes physiologiques Variations en fonction de l’âge de l ’enfant Nourrisson 1 mois-2 ans Enfant 2 - 4 ans Enfant > 10 ans Poids 3, 5 kg (naissance) 12 kg (2 ans) 12 kg (2 ans) 16 kg (4 ans) 30 kg (10 ans) FC/min 80 à 155 70 à 140 55 à 105 FR/mn 30 20 15 TA moy mm. Hg 65 à 80 70 à 85 80 à 95 Diurèse (ml/kg/h) 2 -3 2 1 -2

SEMIOLOGIE PEDIATRIQUE

CHAPITRES ABORDES (1) Nouveau né 0 -28 j • Sémiologie néonatale (Dr Biran) – Adaptation cardio-respiratoire du nouveau né – Evaluation et examen clinique à la naissance

CHAPITRES ABORDES (2) • Sémiologie du nourrisson et de l’enfant normal (Pr Faye, Dr Lorrot) – Développement psychomoteur – Dépistage des troubles visuels et auditifs – Croissance staturo-pondérale – Puberté normale – Carnet de santé et examens obligatoires

CHAPITRES ABORDES (3) • Sémiologie des situations cliniques pathologiques (1) (Dr Lorrot) – Fièvre – Détresse respiratoire du nourrisson et de l’enfant – Convulsions – Méningite du nourrisson et de l’enfant

CHAPITRES ABORDES (4) • Sémiologie des situations cliniques pathologiques (2) (Dr Viala) – Retard de croissance staturo-pondéral – Douleurs abdominales – Diarrhée et déshydratation • Sémiologie radiologique (Pr Sebag) – Radiographie de thorax – Abdomen sans préparation (ASP) – Echographie