Lalimentation lacte chez le nourrisson porteur de cardiopathie















- Slides: 25

L’alimentation lactée chez le nourrisson porteur de cardiopathie congénitale Carole FREDIANI – Myriem TOULY Infirmières Puéricultrices DE

PARTIE I PRESENTATION

I/ Introduction: Chez le nourrisson de moins de 2 ans atteint d’une cardiopathie congénitale cyanogène, quels sont les impacts/l’influence de l’allaitement maternel versus l’allaitement artificiel sur sa prise de poids et la survenue de complications digestives ? Quels sont les bénéfices de l’utilisation du LM auprès du nourrisson porteur de Cardiopathie congénitale? Quelle place accorder à cette pratique au cœur de la PEC pondérale des CC?

Plan de l’intervention I/ Les Cardiopathies Congénitales II/ L’allaitement maternel III/Le lait artificiel IV/ Recommandations pratiques V/ Conclusion & ouverture NB : Nous abordons ici exclusivement cette problématique dans le cadre d’un souhait parental d’Allaitement Maternel.

I/ Les Cardiopathies Congénitales: Définition: Ensemble des anomalies cardiaques survenant durant croissance fœtale Incidence: 1/100 naissance en France soit 8000 NN par an 1 eres malformations congénitales. Classification: Cyanogène (1/4): shunt droit gauche, non cyanogène Dépistage anténatal (durant le temps de la grossesse: cardiopathie silencieuse grâce à la circulation fœtale) Devenir: ↑ de l’amélioration du pronostic et de la durée de vie: ↑ qualité de vie avec une prise en charge précoce de la nutrition. (maladie chronique)

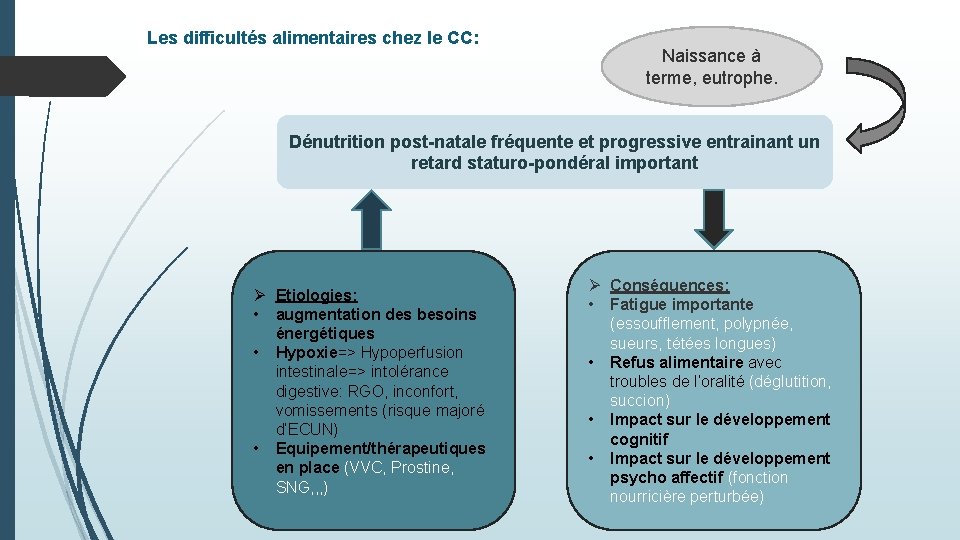
Les difficultés alimentaires chez le CC: Naissance à terme, eutrophe. Dénutrition post-natale fréquente et progressive entrainant un retard staturo-pondéral important Ø Etiologies: • augmentation des besoins énergétiques • Hypoxie=> Hypoperfusion intestinale=> intolérance digestive: RGO, inconfort, vomissements (risque majoré d’ECUN) • Equipement/thérapeutiques en place (VVC, Prostine, SNG, , , ) Ø Conséquences: • Fatigue importante (essoufflement, polypnée, sueurs, tétées longues) • Refus alimentaire avec troubles de l’oralité (déglutition, succion) • Impact sur le développement cognitif • Impact sur le développement psycho affectif (fonction nourricière perturbée)

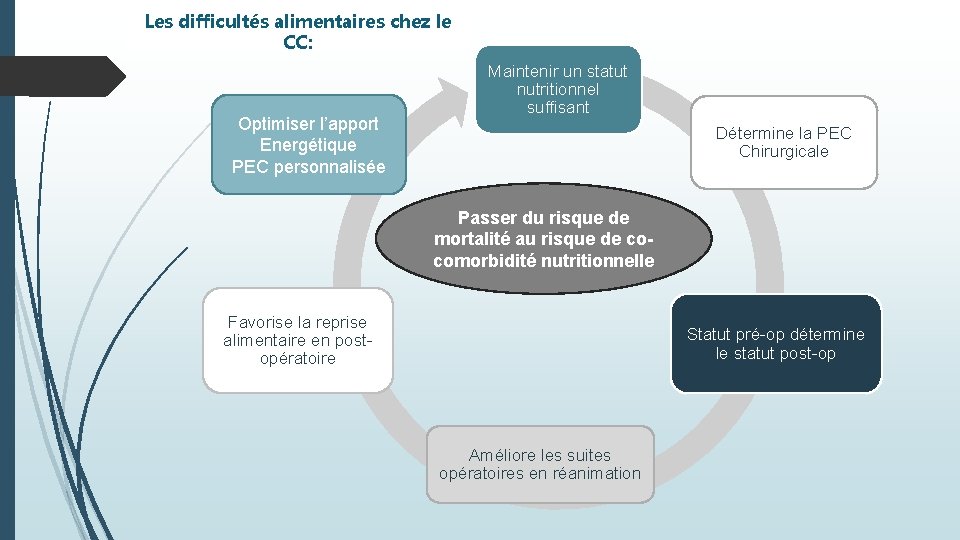
Les difficultés alimentaires chez le CC: Optimiser l’apport Energétique PEC personnalisée Maintenir un statut nutritionnel suffisant Détermine la PEC Chirurgicale Passer du risque de mortalité au risque de cocomorbidité nutritionnelle Favorise la reprise alimentaire en postopératoire Statut pré-op détermine le statut post-op Améliore les suites opératoires en réanimation

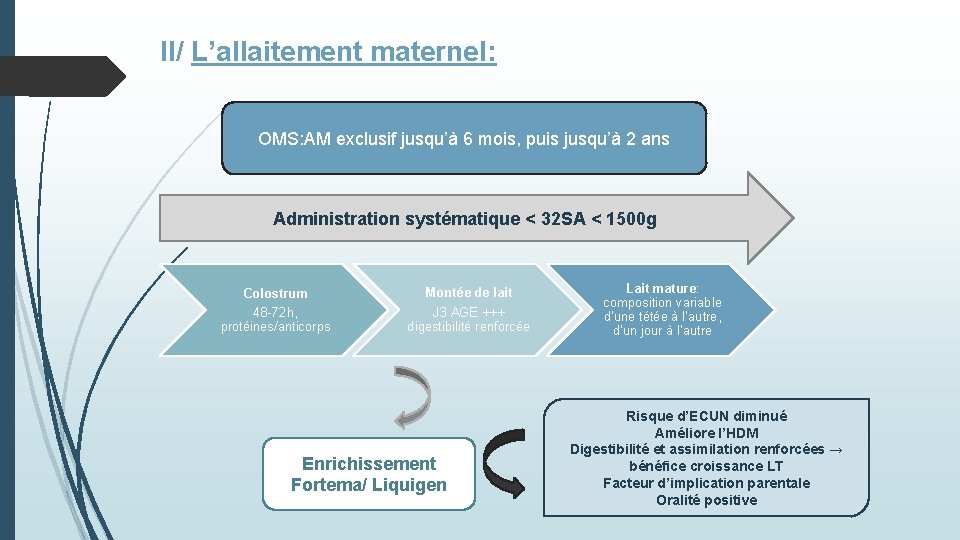
II/ L’allaitement maternel: OMS: AM exclusif jusqu’à 6 mois, puis jusqu’à 2 ans Administration systématique < 32 SA < 1500 g Colostrum 48 -72 h, protéines/anticorps Montée de lait J 3 AGE +++ digestibilité renforcée Enrichissement Fortema/ Liquigen Lait mature: composition variable d’une tétée à l’autre, d’un jour à l’autre Risque d’ECUN diminué Améliore l’HDM Digestibilité et assimilation renforcées → bénéfice croissance LT Facteur d’implication parentale Oralité positive


Composition du LM: • Assimilation AA • vidange gastrique + rapide • Risque infectieux ↓ • Digestibilité/ absorption graisses grâce à lipase Protéines solubles Teneur lipides idem LDV Ecosystème bactérien AGPI, AGE • maturation cérébrale et rétinienne

Limites à la Pratique de l’AM Fatigabilité • Parentale: Expression du LM, régularité des expressions (x 8/jour) • De l’enfant: administration DAL/Bib/SNG • Conservation - règlementation du LM Logistique Anxiété • Séparation avec l’enfant + anxiété parentale • Enjeu de la prise pondérale: préoccupation et anxiété médicale

III/ Le lait artificiel: Atouts Limites Quantifiable, mesurable, évaluable sur son étiquetage + apports tracés Existence de laits enrichis Valeur rassurante efforts de succion ↓ = diminuer les dépenses énergétiques du nourrisson pour téter Intolérance: rejets de lait, vomissement, désaturation /inconfort Meilleure stabilité hémodynamique au sein (Etude Marino) Laits enrichis augmentent l’intolérance digestive (prise de poids non physiologique) Psycho: place parentale perturbée dans l’univers hospitalier

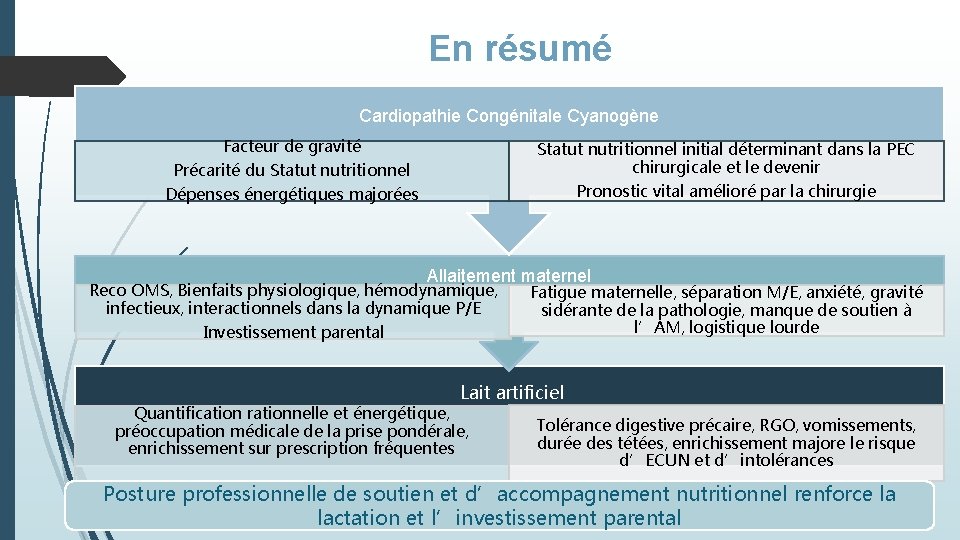
En résumé Cardiopathie Congénitale Cyanogène Facteur de gravité Statut nutritionnel initial déterminant dans la PEC chirurgicale et le devenir Précarité du Statut nutritionnel Dépenses énergétiques majorées Pronostic vital amélioré par la chirurgie Allaitement maternel Reco OMS, Bienfaits physiologique, hémodynamique, infectieux, interactionnels dans la dynamique P/E Investissement parental Fatigue maternelle, séparation M/E, anxiété, gravité sidérante de la pathologie, manque de soutien à l’AM, logistique lourde Lait artificiel Quantification rationnelle et énergétique, préoccupation médicale de la prise pondérale, enrichissement sur prescription fréquentes Tolérance digestive précaire, RGO, vomissements, durée des tétées, enrichissement majore le risque d’ECUN et d’intolérances Posture professionnelle de soutien et d’accompagnement nutritionnel renforce la lactation et l’investissement parental

IV/ Nos recommandations: Former le personnel soignant à la lactation humaine • Participer à des Formations internes, DIU en lactation humaine, formation continue en équipe multidisciplinaire • Apport de connaissances théoriques: uniformisation des pratiques • Remobilisation des représentations individuelles autour de l’AM et du LM tiré Accompagner/ soutenir le projet parental d’AM • Accompagner le séjour - Anticipation du RAD avec entretien évoquant la nutrition + travail en réseau de soin (relai avec HAD, IDEL…) • Logistique de service, entretien du matériel, espace dédié à la lactation et à la conservation du LM • Observation des compétences et vulnérabilités du nourrisson Dépister les FDR de Dénutrition • Fiche outil d’observation et d’évaluation

Outil: Feuille d’information alimentaire:

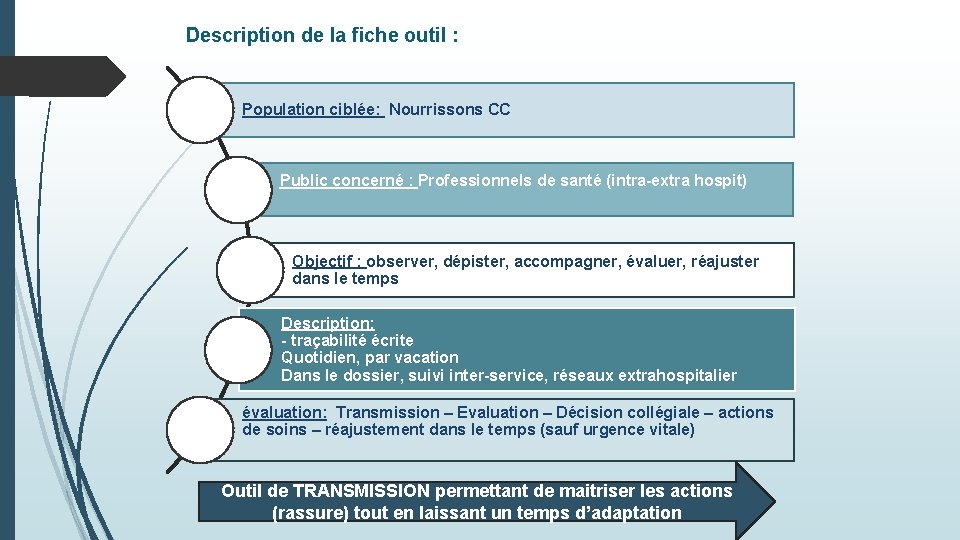
Description de la fiche outil : Population ciblée: Nourrissons CC Public concerné : Professionnels de santé (intra-extra hospit) Objectif : observer, dépister, accompagner, évaluer, réajuster dans le temps Description: - traçabilité écrite Quotidien, par vacation Dans le dossier, suivi inter-service, réseaux extrahospitalier évaluation: Transmission – Evaluation – Décision collégiale – actions de soins – réajustement dans le temps (sauf urgence vitale) Outil de TRANSMISSION permettant de maitriser les actions (rassure) tout en laissant un temps d’adaptation

En conclusion et en pratique… Dans le service de Cardio-pédiatrie de Marseille Sur le Pôle de Médecine Néonatale de Marseille ØAM Plaisir plus que choix alimentaire • Formation à l’allaitement dans le service • Outil en service utilisé? ØOutils d’allaitement en place • Accompagnement à l’AM +++ • Nourrisson cardiopathe bénéficie de la PEC sur l’oralité et l’accompagnement nutritionnel des nouveau-nés prématurés

PARTIE 2 ECHANGE

Contact: myriem. touly@ap-hm. fr carole. frediani@ap-hm. fr

Bibliographie: Baudet E. Chirurgie des cardiopathies congénitales. Archives de Pédiatrie. 2004 Jun; 11(6): 642– 4. Barbas KH, Kelleher DK. Breastfeeding Success Among Infants with Congenital Heart Disease. Pediatric Nursing. 2004 Jul 1; 30(4): 285. Boctor DL, Pillo-Blocka F, Mc. Crindle BW. Nutrition after cardiac surgery for infants with condenital heart disease. Nutr Clin Pract. 1999 Jun 1; 14(3): 111– 5. Clemente C, Barnes J, Shinebourne E, Stein A. Are infant behavioural feeding difficulties associated with congenital heart disease? Child: Care, Health and Development. 2008 Jul 7; 27(1): 47– 59. Colomb V, Lambe C. Cardiopathies et troubles nutritionnels chez l’enfant. Archives de pédiatrie. 2013 Sep 6 ; 20(5 S 1) : H 72. Hartman DM, Medoff-Cooper B. Transition to home after neonatal surgery for congenital heart disease. MCN Am J Matern Child Nurs. 2012 Apr; 37(2): 95– 100. Houyel L. et al Population-based evaluation of a suggested anatomic and clinical classification of congenital heart defects based on the International Paediatric and Congenital Cardiac Code. Orphanet Journal of Rare Diseases. 2011, 6: 64. Hubschman LE. Malnutrition in Congenital Heart Disease: Management to Improve Outcomes. ICAN: Infant, Child, & Adolescent Nutrition. 2013; 5(3): 170– 6.

Jadcherla SR, Vijayapal AS, Leuthner S. Feeding abilities in neonates with congenital heart disease: a retrospective study. Journal of Perinatology. 2009 Feb; 29(2): 112– 8. Karpen HE. Nutrition in the Cardiac Newborns: Evidence-based Nutrition Guidelines for Cardiac Newborns. Clin Perinatol. 2016 Mar; 43(1): 131– 45. Lambert JM, Watters NE. Breastfeeding the infant/child with a cardiac defect : an informal survey. J Hum Lact. 1998 Jun 1; 14(2): 151– 5. Langston S, Reddy S, Miller M, Hopkins J. Breastfeeding infants with congenital heart defect. Ican. 2011 Jun 3(3) : 140 -4 Marino BL, O’Brien P, Lo. Re H. Oxygen saturations during breast and bottle feedings in infants with congenital heart disease. Journal of Pediatric Nursing. 1995 Dec 1; 10(6): 360– 4. Medoff-Cooper B, Naim M, Torowicz D, Mott A. Feeding, growth, and nutrition in children with congenitally malformed hearts. Cardiology in the Young. 2010 Dec; 20(S 3): 149– 53. Owens JL, Musa N. Nutrition support after neonatal cardiac surgery. Nutr Clin Pract. 2009 Apr 1; 24(2): 242 – 9. Rendón-Macı as ME, Castañeda-Muciño G, Cruz JJ, Mejı a-Aranguré JM, Villası s-Keever MA. Breastfeeding Among Patients with Congenital Malformations. Archives of Medical Research. 2002 May 1 ; 33(3): 269– 75. Steltzer MM, Sussman-Karten K, Kuzdeba HB, Mott S, Connor JA. Creating Opportunities for Optimal Nutritional Experiences for Infants With Complex Congenital Heart Disease. Journal of Pediatric Health Care. 2016 Nov 1; 30(6): 599– 605.

St. Pierre A, Khattra P, Johnson M, Cender L, Manzano S, Holsti L. Content Validation of the Infant Malnutrition and Feeding Checklist for Congenital Heart Disease: A Tool to Identify Risk of Malnutrition and Feeding Difficulties in Infants with Congenital Heart Disease. Journal of Pediatric Nursing. 2010 Oct 1; 25(5): 367– 74. Tandberg B. S. , Ystrom E. , Vollrath M. E. , Holmstrøm H. Feeding infants with CHD with breast milk: Norwegian Mother and Child Cohort Study. Acta Paediatrica. 2009 Dec 24; 99(3): 373– 8. Trabulsi JC, Irving SY, Papas MA, Hollowell C, Ravishankar C, Marino BS, et al. Total Energy Expenditure of Infants with Congenital Heart Disease Who Have Undergone Surgical Intervention. Pediatr Cardiol. 2015 Dec 1; 36(8): 1670– 9. Varan B, Tokel K, Yilmaz G. Malnutrition and growth failure in cyanotic and acyanotic congenital heart disease with and without pulmonary hypertension. Archives of Disease in Childhood. 1999 Jul 1; 81(1): 49– 52.

Chapitres d’ouvrages : F Heitz. Cardiopathies congénitales. Encycl Méd Chir (Elsevier, Paris), AKOS Encyclopédie Pratique de Médecine, 8 -0680, 1998, 14 p) Sites internet : « Epidémiologie cardiopathies congénitales » Recherche Google en ligne consulté le 12 janvier 2018 https: //sfcardio. fr/sites/default/files/Groupes/FCPC/DIU 2017/epidemiologie_cardiopathies. pdf Epopé Inserm en ligne consulté le 7 janvier 2018 http: //www. epopé-inserm. fr/grandesenquetes/epidemiologie-des-cardiopathies-congenitales Étude des publications Logistique du lait maternel et de l’allaitement en ligne consulté le 01/02/2018 file: ///C: /Users/Downloads/etude%20 des%20 publications%20 logistique%20 du%20 lait%20 maternel%20 et %20 de%20 l%20 allaitement%20(3). pdf « Initiative Hôpital Ami des Bébés-France » Recherche Google en ligne consulté le 22/10/2017 https: //amis-des-bebes. fr/documents-ihab. php La Voie Lactée. Conditions particulières Volume 5 numéro 4 en ligne consulté le 20/01/2018 http: //docplayer. fr/11656805 -La-voie-lactee-conditions-particulieres-volume-5 -numero-4. html NUTRICIA Nutrition Clinique: Infatrini oral en ligne consulté le 10/02/2018 https: //www. nutricia. fr/nos-produits/pediatrie/oral/infanitri-oral/

OMS | Allaitement maternel. Santé de la mère, du nouveau-né, de l'enfant et de l’adolescent [en ligne] consulté le 07/03/2018. http: //www. who. int/maternal_child_adolescent/topics/newborn/nutrition/breastfeeding/fr/ OMS Recommandations allaitement maternel Déclaration d’Innocenti (1990) [en ligne] [consulté le 03/02/2018] http: //amis-des-bebes. fr/pdf/documents-reference/Declaration-Innocenti-1990. pdf Petit Pierre mange de bon cœur en ligne consulté le 25 mars 2018 https: //www. saintluc. be/hospitalisation/petit-pierre-mange-de-bon-coeur. pdf « Population cardiopathie congénitale âge adulte » Recherche Google en ligne consulté le 11 février 2018 https: //www. revmed. ch/RMS/2003/RMS-2425/22785 Recommandations de l’AFSSA Comment bien recueillir, conserver et transporter le lait maternel en toute sécurité, édité en octobre 2006 en ligne consulté le 25 mars 2018 http: //solidaritessante. gouv. fr/IMG/pdf/Recommandations_d_hygiene_pour_les_biberons 2. pdf « Recommandation Allaitement maternel HAS et prématurité » Recherche Google en ligne consulté 06 janvier 2018 http: //www. societe-francaise-neonatalogie. fr/2017/03/19/communique-adlf-utilisation-du-laitmaternel-en-neonatologie/

Merci de votre attention et de votre intérêt.