SALUD MENTAL EN TIEMPOS DE PANDEMIA Patricia Cantos



























- Slides: 37

SALUD MENTAL EN TIEMPOS DE PANDEMIA Patricia Cantos Montealegre R 3 MFy. C del CS Rafalafena Gd. T Salud Mental So. Va. MFi. C

ÍNDICE 1. Introducción 2. Impacto de la pandemia a nivel internacional 2. 1. Impacto en la población general 2. 2. Impacto en trabajadores sanitarios 2. 3. Impacto adolescentes en niños y 3. Impacto de la pandemia a nivel nacional 3. 1. ¿Cuál es el impacto real 4. Cómo podemos abordar el en España? malestar emocional 3. 2. Impacto sociolaboral 3. 3. ¿Y tóxicos? el consumo de 3. 4. La necesidad de mantener una perspectiva de género 4. 1. Manejo de pandemias previas 4. 2. Identificar a los pacientes más vulnerables 4. 3. Recomendaciones considerar a 3. 5. ¿Epidemia de enfermedades psiquiátricas? 5. Conclusiones 6. tormenta, Bibliografía ‘Cuando salgas de la no serás la misma 3. 6. En España persona que entró en ella. De eso se trata la tormenta’. KAFKA EN LA ORILLA, Haruki Murakami. 2

1. INTRODUCCIÓN La pandemia ocasionada por el COVID-19 afecta actualmente a >185 países del mundo y ha tenido un impacto muy importante en nuestras vidas. Ha tenido repercusión en todos los ámbitos, en el personal, en el laboral, ha roto nuestras rutinas habituales y ha paralizado muchas actividades. Cuestiona el control de la ciencia, la política y la economía, asociando fragilidad e incertidumbre. Por eso aparecen el sufrimiento y el miedo. 3

1. INTRODUCCIÓN La actual pandemia agrava las desigualdades, da lugar a acaparamiento innecesario de materiales, potencia la automedicación. La histeria colectiva favorece la difusión de noticias falsas (infodemia). Hay un desempleo creciente, inseguridad laboral y económica, segregación social… Todo ello tiene efectos nocivos para la salud mental. Hay que considerar el componente cultural, religioso y socioeconómico al abordar esta problemática. Las necesidades varían entre clases: desde paliar la soledad y el aislamiento de las clases altas hasta garantizar la autonomía y el autocuidado básico en los niveles socioeconómicos más bajos. Hay que identificar los grupos de riesgo para enfatizar nuestra actuación en ellos. 4

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 1. Impacto en población general Sammer et al (2020) aplicaron la DASS-42 (Depression Anxiety Stress Scales) en abril y mayo a 418 participantes, encontrando niveles elevados de depresión y ansiedad, significativamente diferentes entre los géneros (mayor en mujeres). Como estrategias de afrontamiento, destacan: ver TV por entretenimiento, usar RRSS, escuchar música, dormir, hacer labores cotidianas de la casa y terminar el trabajo acumulado. 5

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 1. Impacto en población general La revisión de Xiong et al (2020) concluye que se registran tasas relativamente altas en síntomas de ansiedad (6, 33 -50, 9%), depresión (14, 6 -48, 3%), estrés postraumático (7 -53, 8%), angustia psicológica (34, 43 -38%) y estrés agudo (8, 181, 9%) en investigaciones realizadas en China, España, Italia, Irán, EE. UU, Turquía, Nepal y Dinamarca. Los factores de riesgo son sexo femenino, grupo de edad menor de 40 años, presencia de enfermedades crónicas físicas o psiquiátricas, desempleo, condición de estudiante y exposición frecuente a redes sociales y noticias sobre COVID-19. Parece evidente que mitigar los efectos nocivos que la COVID-19 puede tener sobre la salud mental debe ser una prioridad de salud pública internacional. 6

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 1. Impacto en población general En pacientes que han sufrido la enfermedad por COVID-19, Vindegaard et al (2020) describen síntomas de estrés postraumático (96, 2%), significativamente mayores respecto a síntomas depresivos (p = 0, 016). En población general registran un incremento de la sintomatología depresiva y ansiosa, con malestar psicológico, angustia y mala calidad del sueño. No hubo diferencia al comparar estos síntomas en la fase inicial del brote con cuatro semanas después. Los factores de riesgo son género femenino, antecedentes psiquiátricos previos, pobre estado de salud basal, haber estado en aislamiento o en cuarentena, preocupación por familiares y conocidos, problemática socioeconómica, condiciones de vida disfuncionales. 7

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 2. Impacto en trabajadores sanitarios Cabarkapa et al (2020) han realizado una revisión en la que concluyen que el impacto de esta pandemia en la salud mental de los trabajadores sanitarios no ha sido diferente del asociado con crisis sanitarias previas (SARS, Ébola, MERS). En todos los casos destacan: estrés y ansiedad, temor ante lo desconocido, incertidumbre de afrontar un desafío, estigma percibido por familia y sociedad. 8

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 2. Impacto en trabajadores sanitarios Erquicia et al (2020) aplicaron la DASS-21 en marzo y abril a trabajadores sanitarios. Un porcentaje significativo presentaba síntomas de ansiedad (71, 6%) y depresión (60, 3%). El 14, 5% informó de síntomas de estrés agudo. El sobreesfuerzo, el aumento en la presión asistencial, un sistema sanitario colapsado, el aislamiento, la incertidumbre, la inestabilidad laboral, los fallecimientos… Todo ello ha impactado a nivel psicológico en los trabajadores: alteraciones del sueño, síntomas depresivos y duelos tardíos son algunos de los síntomas más frecuentes. El Ministerio de Sanidad recoge en sus documentos técnicos las repercusiones sobre la salud mental de la pandemia y hace hincapié en la susceptibilidad de los profesionales sanitarios, siendo un grupo especialmente vulnerable debido al estrés al que se han visto sometidos. 9

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 3. Impacto en niños y adolescentes Imran et al (2020) concluyen que se ha incrementado el diagnóstico de trastorno por estrés agudo, trastorno adaptativo, duelo patológico y trastorno por estrés postraumático. También aumentan inquietud, irritabilidad, ansiedad, apego inseguro, falta de atención y abuso de nuevas tecnologías. Las conclusiones de Marques de Miranda et al (2020) van en esa misma dirección. Como factores determinantes para la aparición de dicha sintomatología destacan: conocimiento sobre la pandemia, estrés familiar, condiciones sociales, mala nutrición, pobre estado físico o mental previo, conflictividad económica, violencia doméstica y falta de rutinas u horarios. 10

2. IMPACTO DE LA PANDEMIA A NIVEL INTERNACIONAL 2. 3. Impacto en niños y adolescentes Ghosh et al (2020) describen un aumento en la incidencia de violencia doméstica, abuso infantil y acceso a contenidos en línea inadecuados. Los niños de comunidades marginadas son especialmente susceptibles ante esta situación. Una de las políticas prioritarias debería ser proporcionar atención social, sanitaria y educativa adecuada para minimizar las desigualdades entre los niños de los diferentes estratos de la sociedad. Deberían realizarse políticas públicas de apoyo que reflejen la vulnerabilidad especial de algunos grupos poblacionales, con los resultantes efectos en la adaptación infantil. 11

3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 1. ¿Cuál es el impacto real en España? Balluerka et al (2020) describen un aumento en el malestar psicológico. Destacan la incertidumbre, la preocupación por padecer o contraer una enfermedad grave (COVID-19 u otras), y la preocupación por perder seres queridos. Se han incrementado los sentimientos pesimistas o de desesperanza y la soledad, en especial en aquellos que tienen síntomas o han sido diagnosticados de la COVID-19, para aquellos que han pasado el confinamiento solos, en mujeres y conforme disminuye la edad, el nivel socioeconómico y la estabilidad laboral. En mujeres, en personas que han visto empeorar su situación laboral y en aquellos diagnosticados de COVID-19 se ha reducido el optimismo, la vitalidad, la energía y la confianza. Se ha incrementado el sentimiento de culpa y la irritabilidad. 12

3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 1. ¿Cuál es el impacto real en España? En el trabajo de Balluerka et al (2020) también identifican mayor ansiedad, depresión e ira en mujeres y conforme disminuye la edad y el nivel socioeconómico, siendo un factor relevante también aquellos que viven solos y si han tenido síntomas con o sin recibir un diagnóstico. En cuanto conductas de consumo, se ha encontrado un aumento del uso de redes sociales, videojuegos y TV, un mayor consumo de alimentos hipercalóricos y una disminución en el ejercicio físico y un aumento en bebidas alcohólicas, tabaco o medicamentos. 13

3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 1. ¿Cuál es el impacto real en España? Parrado-González et al (2020) han aplicado a más de 1500 participantes un cuestionario on-line que incluye el Impacto de Evento-Revisada (IES-R) para valorar el impacto psicológico y el Cuestionario de Salud General de Goldberg (GHQ-12) para explorar el estado de salud mental. El 24, 7% de los participantes presenta un impacto psicológico moderado o severo y el 48, 8% muestra deterioro de la salud mental. Mujeres, estudiantes y población con menor nivel de ingresos económicos, además de con menos espacio disponible por persona en la vivienda, presentaron mayor impacto psicológico y peor salud mental. 14

3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral POWAH (grupo de investigación en riesgos psicosociales, organización del trabajo y salud de la Universitat Autònoma de Barcelona) e ISTAS (Instituto Sindical de Trabajo, Ambiente y Salud) realizaron una encuesta a 20. 328 participantes durante la primera semana de mayo. El 27, 2% de participantes padeció un ERTE durante el estado de alarma; el 83, 8% fueron ERTEs de suspensión temporal de contrato. Un 51, 3% en el caso de los ERTEs de suspensión temporal de contrato y un 42, 2% de los ERTEs de reducción de jornada no fueron negociados entre representantes de trabajadores y empresa. El porcentaje de población asalariada expuesta a Alta Tensión (altas exigencias del trabajo, baja autonomía en la realización del mismo), duplica el estimado en 2016 (44, 3% frente a 22, 3%), mostrando fuertes desigualdades de clase (una exposición mucho mayor en trabajadores y trabajadoras en puestos manuales: 51%) y de género (mujeres: 47, 8%). 15

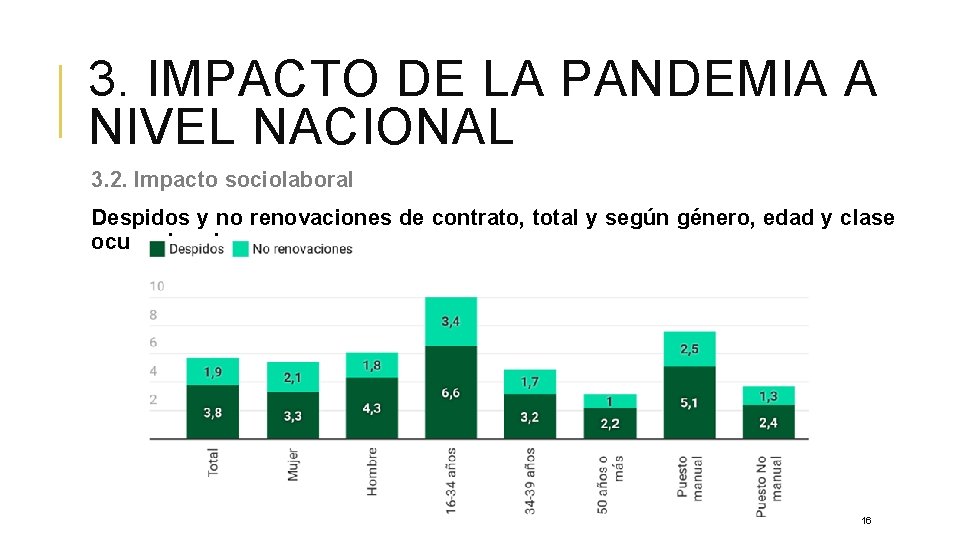
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Despidos y no renovaciones de contrato, total y según género, edad y clase ocupacional 16

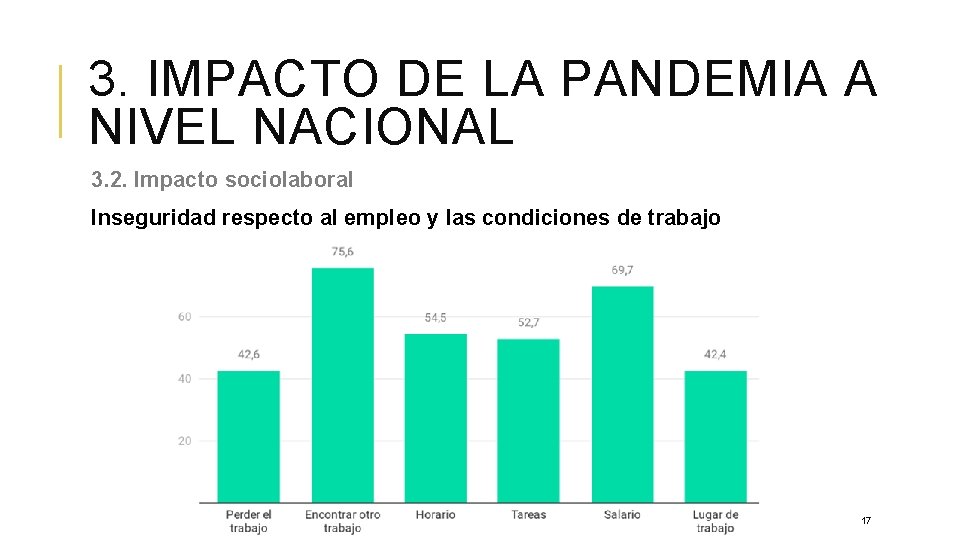
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Inseguridad respecto al empleo y las condiciones de trabajo 17

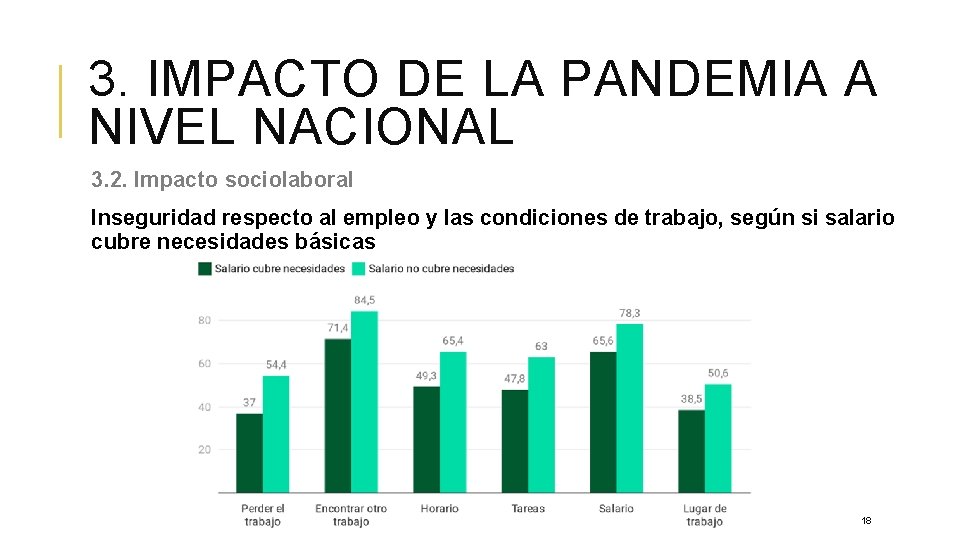
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Inseguridad respecto al empleo y las condiciones de trabajo, según si salario cubre necesidades básicas 18

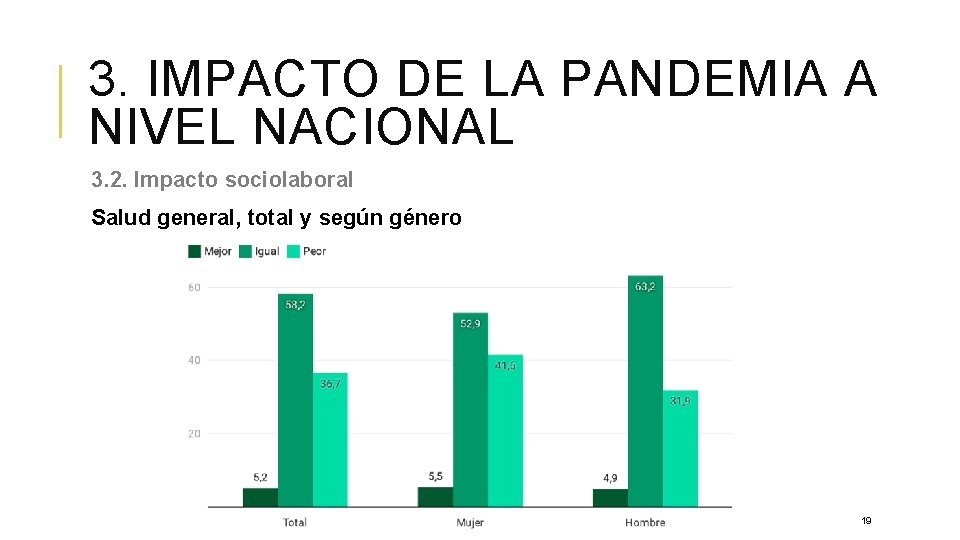
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Salud general, total y según género 19

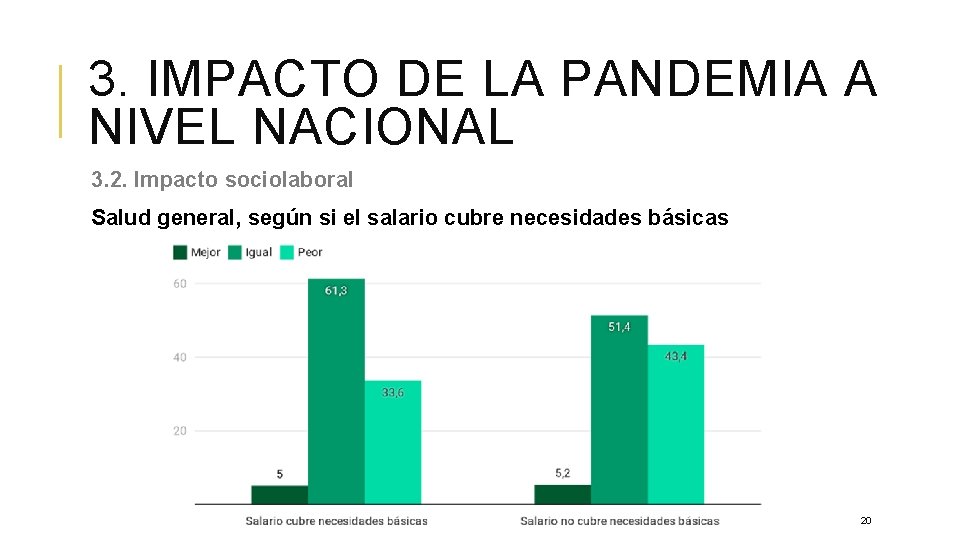
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Salud general, según si el salario cubre necesidades básicas 20

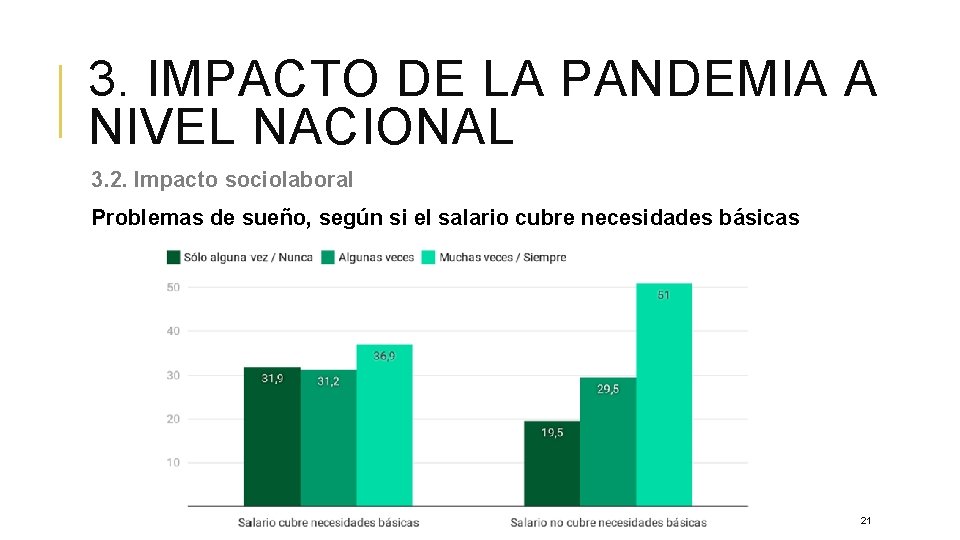
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Problemas de sueño, según si el salario cubre necesidades básicas 21

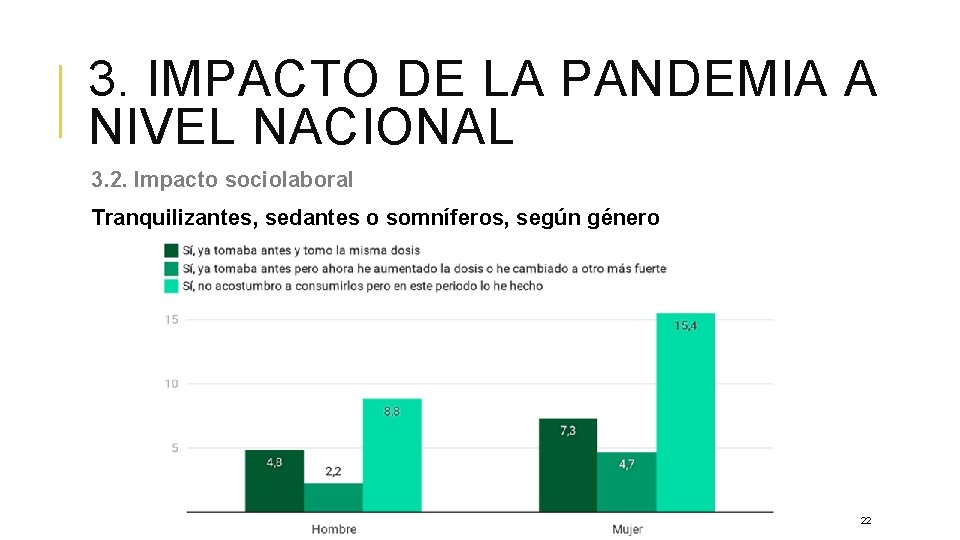
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Tranquilizantes, sedantes o somníferos, según género 22

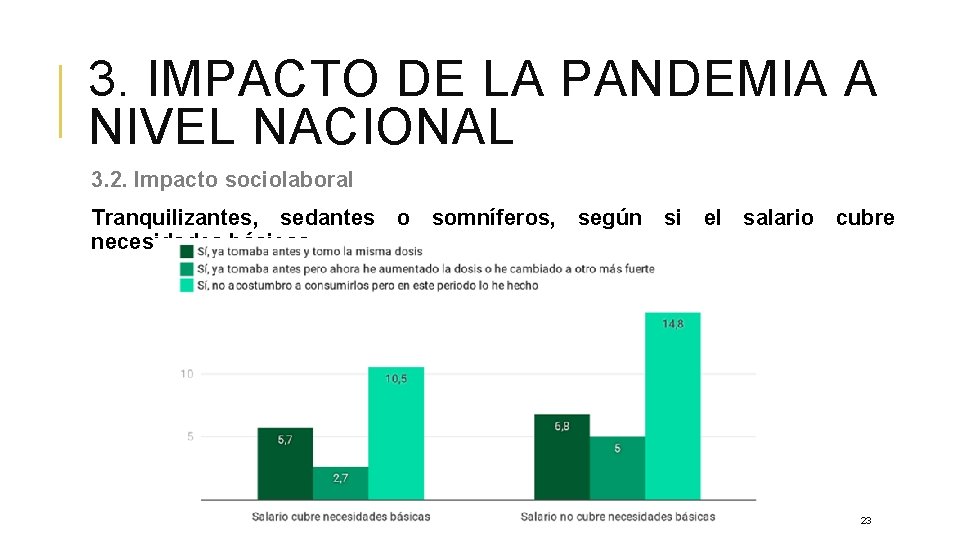
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Tranquilizantes, sedantes o somníferos, según si el salario cubre necesidades básicas 23

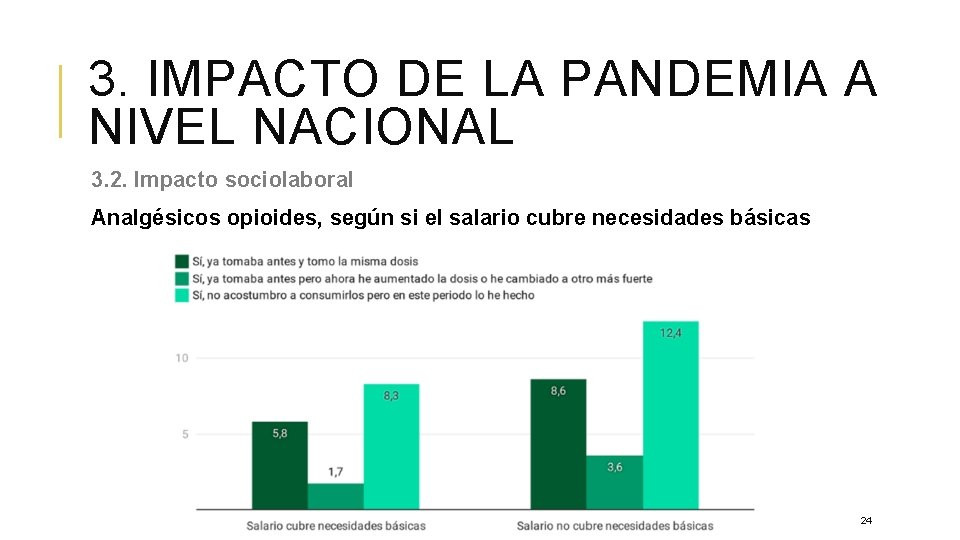
3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 2. Impacto sociolaboral Analgésicos opioides, según si el salario cubre necesidades básicas 24

3. IMPACTO DE LA PANDEMIA A NIVEL NACIONAL 3. 3. ¿Y el consumo de tóxicos? El Observatorio Español de las Drogas y las Adicciones informa en julio de 2020 de un cese o reducción en el consumo de sustancias psicoactivas en términos generales, con un incremento del consumo tecnológico. La reducción se explica considerando la menor disponibilidad para acceder a tóxicos, la reducción de oportunidades para el consumo y la preocupación por el impacto en la salud. Esta tendencia se aprecia para todas las sustancias, siendo menor en el caso del cannabis por su mayor disponibilidad. El consumo de tabaco se ha mantenido constante, aunque hay una alta concienciación sobre su efecto como factor de riesgo añadido para complicaciones por la COVID-19. El consumo de alcohol parece haberse mantenido, tanto en frecuencia como en número de bebidas en cada ocasión o en episodios de consumo intensivo. 25

3. IMPACTO DE LA PANDEMIA 3. 4. La necesidad de mantener una perspectiva de género Connor et al (2020) ponen el foco en la posibilidad de que la pandemia acentúe las diferencias de género en los determinantes de salud y el acceso al sistema sanitario. Hay que intentar mitigar el riesgo de inequidad, que puede darse en las áreas de fuerza laboral de salud, salud reproductiva, desarrollo de medicamentos, violencia de género y salud mental. 26

3. IMPACTO DE LA PANDEMIA 3. 5. ¿Epidemia de enfermedades psiquiátricas? Un artículo publicado en el British Medical Journal en septiembre de 2020 expone que un 43% de los 1369 miembros del Royal College of Psychiatrists que fueron entrevistados indicaron un aumento de las urgencias y emergencias con pacientes con pensamientos suicidas o autolesiones. El 45% informó en una reducción en las citas de seguimiento, lo que apunta hacia un autoaislamiento, con miedo a interactuar con los servicios de salud por el riesgo de infección. 27

3. IMPACTO DE LA PANDEMIA 3. 6. En España: Según el Dr. Pedro Sánchez (Red de Salud Mental de Álava), en España no se ha registrado la epidemia de problemas mentales que se había augurado. Para entender este hecho, hay que distinguir claramente entre un trastorno mental estricto y síntomas menores como estar nervioso, tener insomnio, estar muy preocupado, perder el apetito o incrementarlo. Este segundo grupo de síntomas sí han surgido o están apareciendo, siendo un fenómeno adaptativo biológico ante la amenaza. Toda situación de incertidumbre asocia miedo y preocupación, pero eso no implica tener una enfermedad mental o necesitar una intervención farmacológica. 28

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL Hay que explicar que la pandemia tiene efectos estresantes y cambios emocionales adaptativos, que dependen de cómo somos y del apoyo y recursos con los que contamos. Hay que dejar que cada cual responda a su ritmo. Muchas no se sienten capaces de hablar de la experiencia reciente, otras necesitarán ser orientadas. Hay quien quiere hablar de forma inmediata, y algunas necesitarán el transcurrir de sucesos para poder poner palabras a lo ocurrido. Se pueden producir cambios en nuestra manera de pensar (no concentrarnos, dar vueltas a las cosas), nuestras emociones (tristeza, angustia, miedo), nuestra conducta (aislarnos, no cuidarnos, consumir más alcohol, tabaco u otras drogas) e incluso físicos (no dormir, no comer, palpitaciones). 29

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL Es necesario entender que los problemas referidos ni son ‘individuales’ ni son de salud ‘mental’. Se debe normalizar y no patologizar el sufrimiento. Frente al etiquetaje y la pseudoexplicación psicopatológica, se recomienda asumir un modelo contextualista: los comportamientos, problemáticos o no, nacen en la transacción biográfica permanente del individuo con los contextos en los que habita y con los sucesos que tienen lugar en ellos, y no pueden entenderse al margen de dicha transacción. 30

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL 4. 1. Pandemias previas Brooks et al (2020) han realizado una revisión para evaluar las consecuencias de pandemias mundiales anteriores (SARS, MERS, H 1 N 1, Ébola) en múltiples países (Taiwan, Hong Kong, Corea del Sur, Canadá, China, Liberia, Australia…). En todas ellas destaca la prevalencia de ansiedad, insomnio, estrés, irritabilidad, depresión. Como factores predisponentes destacan edad más joven (<24 años), menor formación académica, sexo femenino, tener un hijo, tener antecedentes psiquiátricos o ser trabajador sanitario. Como estresores durante la cuarentena destacan la duración de la misma, el miedo al contagio, la frustración y el aburrimiento, la información inadecuada y el no tener cubiertas las necesidades básicas. Como factores de riesgo después de la cuarentena destacan la inestabilidad económica y laboral y el estigma por la enfermedad. Concluyen que para minimizar el impacto de la pandemia hay que acortar al máximo el periodo de aislamiento, informar a los pacientes y resolver dudas, evitar la incertidumbre y garantizar las necesidades básicas. 31

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL 4. 2. Identificar a los pacientes más vulnerables Debemos identificar a aquellas personas con factores biográficos y contextuales que les condicionan una vulnerabilidad individual: Varias fuentes de estrés al mismo tiempo: enfermedad, cuidado de otras personas, pérdida de la fuente de ingresos, incertidumbre sobre el futuro… Ser mujer. Fallecimiento de personas allegadas, con pérdida de relaciones sociales significativas. Experiencias estresantes anteriores acumuladas. Inestabilidad o fragilidad emocional previa. Apoyo social en el entorno próximo escaso. Recursos económicos limitados. Déficit en el repertorio de habilidades de afrontamiento: habilidades para la relación social, habilidad para resolver problemas… 32

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL 4. 3. Posibles recomendaciones Mantenerse informado sobre los avances relacionados con COVID-19 consultando fuentes confiables y precisas de información. Tomar pausas con frecuencia. Dejar de ver, leer o escuchar las noticias, incluidas las redes sociales por unos días. Ser consciente de emociones y sensaciones sin dejarnos llevar por ellas. Atender a síntomas de estrés, ansiedad y depresión, y dar un tiempo para comprender y procesar esas sensaciones. Cuidar el cuerpo: respirar profundamente, hacer ejercicios de estiramiento o meditar. Tratar de seguir una dieta saludable y equilibrada, hacer ejercicio con regularidad y asegurarse de dormir lo suficiente. Mantener las rutinas de higiene y respetar los horarios de comidas y sueño. 33

4. CÓMO PODEMOS ABORDAR EL MALESTAR EMOCIONAL 4. 3. Posibles recomendaciones Centrarse en los aspectos positivos de la vida, y las cosas que pueden controlarse. Dedicar un tiempo a relajarse. Tratar de hacer otras actividades agradables. Fomenta y comparte tu creatividad. Plantear metas alcanzables, no objetivos que supongan un alto coste, que asocien mayor frustración. Evitar consumir alcohol o drogas. Evitar la automedicación. Cumplir con el tratamiento prescrito. Conectar con otros. Hablar con las personas de confianza sobre preocupaciones y sentimientos. Estar en contacto con gente cercana y querida. Cuidar a otros y dejar que nos cuiden. Asesorarse sobre recursos de apoyo (sociales, culturales, educativos, deportivos…). 34

5. CONCLUSIONES • La pandemia se ha asociado a un aumento de síntomas de índole psicológico leves reactivos a una situación desconocida y de incertidumbre, pero no parece que haya provocado un aumento de trastornos mentales. • Debemos tener en cuenta los factores de riesgo e intentar paliar las desigualdades acrecentadas en este contexto. • Es importante no patologizar estas situaciones, explicar a los pacientes que se trata de una reacción normal y en la mayoría de casos no va a precisar derivación a otro nivel asistencial ni tratamiento con psicofármacos. • Es un momento idóneo para hacer educación en temas de salud mental a la población y promoción de hábitos saludables y técnicas de afrontamiento y manejo del estrés y la ansiedad. 35

5. BIBLIOGRAFÍA Maguen S, Price MA. Moral Injury in the Wake of Coronavirus: Attending to the Psychological Impact of the Pandemic. Psychol Trauma Theory, Res Pract Policy. 2020; 12: 131– 2. Rahman J, Muralidharan A, Quazi SJ, Saleem H, Khan S. Neurological and Psychological Effects of Coronavirus (COVID-19): An Overview of the Current Era Pandemic. Cureus. 2020; 12(6). Herrero T. SITUACIÓN DE PARTIDA Pandemia COVID-19 situaciones de ansiedad y uso de tratamientos distintos a los psicofármacos. 2020; (May). Banerjee D, Bhattacharya P. “Pandemonium of the pandemic”: Impact of COVID-19 in India, focus on mental health. Psychol Trauma Theory, Res Pract Policy. 2020; 12(6): 1– 5. Imran N, Aamer I, Sharif MI, Bodla ZH, Naveed S. Psychological burden of quarantine in children and adolescents: A rapid systematic review and proposed solutions. Pakistan J Med Sci. 2020; 36(5): 1106– 16. Mukhtar S. Psychological health during the coronavirus disease 2019 pandemic outbreak. Int J Soc Psychiatry. 2020; 66(5): 512– 6. Zvolensky MJ, Garey L, Rogers AH, Schmidt NB, Vujanovic AA, Storch EA, et al. Behaviour Research and Therapy Psychological , addictive , and health behavior implications of the COVID-19 pandemic. 2020; (January). Copcyl RDEL. Recomendaciones del copcyl sobre la gestión emocional ante la alerta por coronavirus. Prime H, Wade M, Browne DT. Risk and resilience in family well-being during the COVID-19 pandemic. Am Psychol. 2020; 75(5): 631– 43. Qiu JY, Zhou DS, Liu J, Yuan TF. Mental wellness system for COVID-19. Brain Behav Immun [Internet]. 2020; 87(March): 51– 2. Available from: https: //doi. org/10. 1016/j. bbi. 2020. 04. 032 Sukut O, Ayhan Balik CH. The impact of COVID-19 pandemic on people with severe mental illness. Perspect Psychiatr Care. 2020; (September): 1– 4. Torales J, O’Higgins M, Castaldelli-Maia JM, Ventriglio A. The outbreak of COVID-19 coronavirus and its impact on global mental health. Int J Soc Psychiatry. 2020; 66(4): 317– 20. Bhattacharjee B, Acharya T. “The COVID-19 Pandemic and its Effect on Mental Health in USA – A Review with Some Coping Strategies. ” Psychiatr Q. 2020; (Cdc). 36

5. BIBLIOGRAFÍA Szcze D, Anna G. Progress in Neuropsychopharmacology & Biological Psychiatry The SARS-Co. V-2 and mental health From biological mechanisms to social consequences. 2020; (January). Connor J, Madhavan S, Mokashi M, Amanuel H, Johnson NR, Pace LE, et al. Health risks and outcomes that disproportionately affect women during the Covid-19 pandemic: A review. Soc Sci Med [Internet]. 2020; 266: 113364. Available from: https: //doi. org/10. 1016/j. socscimed. 2020. 113364 Marques D, Miranda D, Athanasio S, Cecília A, Oliveira S, Simoes-e-silva AC. International Journal of Disaster Risk Reduction How is COVID-19 pandemic impacting mental health of children and adolescents 2020; (January). Ghosh R, Dubey MJ, Chatterjee S, Dubey S. Impact of COVID-19 on children: Special focus on the psychosocial aspect. Minerva Pediatr. 2020; 72(3): 226– 35. Xiong J, Lipsitz O, Nasri F, Lui LMW, Gill H, Phan L, et al. Impact of COVID-19 pandemic on mental health in the general population: A systematic review. J Affect Disord. 2020; 277(January): 55– 64. Heitzman J. Impact of COVID-19 pandemic on mental health. Psychiatr Pol. 2020; 54(2): 187– 98. Poudel K, Subedi P. Impact of COVID-19 pandemic on socioeconomic and mental health aspects in Nepal. Int J Soc Psychiatry. 2020; 66(8): 748– 55. Mahase E. Covid-19: Mental health http: //dx. doi. org/doi: 10. 1136/bmj. m 1515 consequences of pandemic need urgent research, paper advises. BMJ [Internet]. 2020; 369(April): m 1515. Available from: Talevi D, Socci V, Carai M, Carnaghi G, Faleri S, Trebbi E, et al. Mental health outcomes of the Co. Vi. D-19 pandemic. Riv Psichiatr [Internet]. 2020 [cited 2020 Jun 15]; 55(3): 137– 44. Available from: http: //www. ncbi. nlm. nih. gov/pubmed/32489190 Torjesen I. Covid-19: Mental health services must be boosted to deal with “tsunami” of cases after lockdown. BMJ. 2020; 369: m 1994. Aga SS, Khan MA, Nissar SS, Banday MZ. Évaluation de la santé mentale et des diverses stratégies d’adaptation dans la population générale vivant sous l’emprise de la COVID à travers le monde Une étude transversal. Ethics, Med Public Heal. 2020; (January): 100571. Salas-Nicás S, Llorens-Serrano C, Navarro A, Moncada S. Condiciones de trabajo , inseguridad y salud en el contexto del Covid-19: estudio de la población asalariada de la encuesta COTS. 2020; Cabrera MA, Karamsetty L, Simpson SA. Coronavirus and Its Implications for Psychiatry: A Rapid Review of the Early Literature. Psychosomatics [Internet]. 2020; 1– 9. Available from: https: //doi. org/10. 1016/j. psym. 2020. 05. 018 Vindegaard N, Benros ME. COVID-19 pandemic and mental health consequences: Systematic review of the current evidence [published online ahead of print, 2020 May 30]. 2020; S 08891591(20)30954 -5. Brain Behav Immun [Internet]. 2020; S 0889 -1591(20): 30954– 5. Available from: https: //www. ncbi. nlm. nih. gov/pmc/articles/PMC 7260522/ 37