Dipartimento di Pediatria Universit degli studi di Napoli












- Slides: 18

Dipartimento di Pediatria Università degli studi di Napoli “Federico II” Un bambino che stava bene: un caso di malattia polmonare interstiziale diffusa Casi clinici del mercoledi Tutor Dott. ssa F. Santamaria S A. I. F. Dott. A. Manna

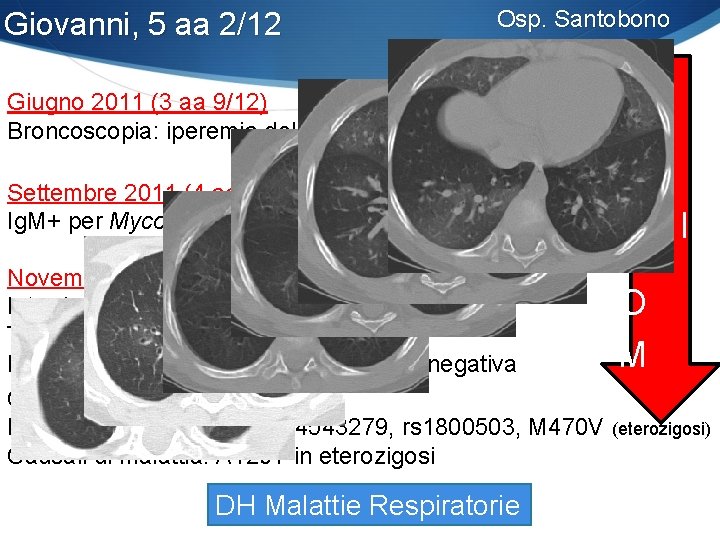
Giovanni, 5 aa 2/12 Anamnesi Familiare: nonno paterno deceduto per K polmonare Anamnesi personale: negativa fino a 3 aa ½: febbre dispnea tosse stizzosa Amoxicillina+Ceftriaxone x 10 gg Montelukast + fluticasone + salmeterolo = insuccesso!! Aprile 2011 (3 aa 7/12) Ecocardiografia: nella norma Ig totali, sottopopolazioni linfocitarie: nella norma per età Skin Prick-test: positività per acari della polvere Sierologia per germi atipici: Ig. M+ per Mycoplasma Pneumoniae Claritromicina per 21 gg

Giovanni, 5 aa 2/12 Osp. Santobono S I Settembre 2011 (4 aa) N Ig. M+ per Mycoplasma Pneumoniae Ciprofloxacina per 10 gg I T Novembre-Dicembre 2011 Intradermoreazione secondo Mantoux: negativa O Test del sudore: negativo M Ph-metria (in corso di terapia con IPP): negativa Giugno 2011 (3 aa 9/12) Broncoscopia: iperemia della mucosa, sospetto RGE IPP CFTR: Non causali di malattia: rs 34543279, rs 1800503, M 470 V (eterozigosi) Causali di malattia: A 120 T in eterozigosi DH Malattie Respiratorie

Dic 2011 DH Malattie Respiratorie E. O. : rantolini crepitanti fini con sibili incostanti. Attività cardiaca regolare. Non epatosplenomegalia. Sa. O 2 in a. a. : 90 -92% Rx-torace: Accentuazione del disegno ilare in ambo i lati senza evidenza di lesioni pleuro-parenchimali in atto. Amoxi/Clav + Claritromicina per 21 gg Fluticasone 250 µg/die Salbutamolo/Ipratropio bromuro: 3 puff/die Discinesia ciliare primitiva Montelukast 4 mg/die Immunodeficit Esomeprazolo 20 mg/die Deficit α 1 -antitripsina Disordini autoimmunitari ESCLUSI Dopo 30 gg Dispnea/tosse persistenti (difficoltà nell’eloquio!) reperto auscultatorio immodificato; Sat. O 2 93% in a. a. Sintomi Reperto HRCT Esclusione altre cause Malattia a carico dell’interstizio polmonare

Interstitial Diffuse Lung Disease üAmpio spettro di patologie Infiammazione e fibrosi Distorsione architettura interstiziale Rimodellamento parete alveolare Anomala diffusione gas üPrevalenza: 3, 6 casi/1. 000 bambini 0 -16 anni Dinwiddie R, Pediatr Pulmonol 2002 Maschi > femmine Clement A, Eur Respir J 2004 üSintomi Tachipnea/Dispnea Ipossiemia Rantoli auscultatori Cianosi Tosse Cronica Failure-to-thrive Clement A, Eur Respir J 2004

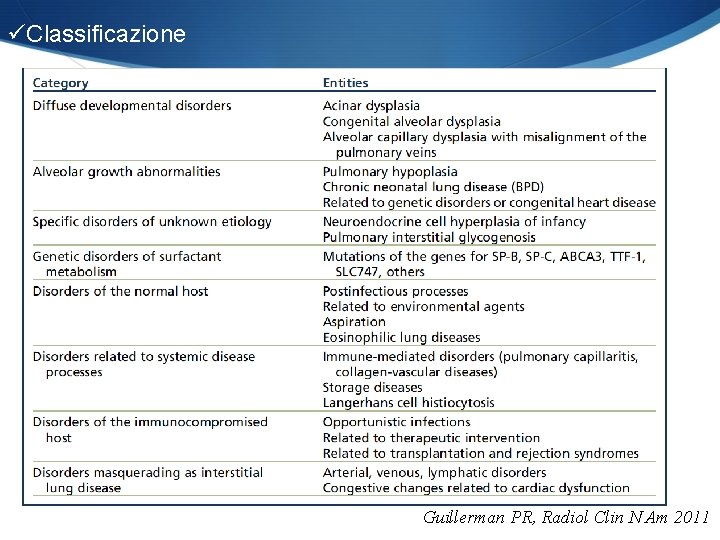
üClassificazione Guillerman PR, Radiol Clin N Am 2011

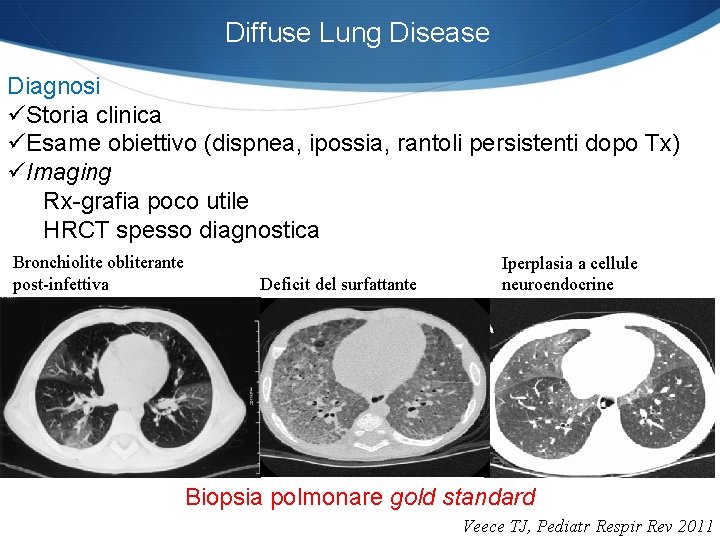
Diffuse Lung Disease Diagnosi üStoria clinica üEsame obiettivo (dispnea, ipossia, rantoli persistenti dopo Tx) üImaging Rx-grafia poco utile HRCT spesso diagnostica Bronchiolite obliterante post-infettiva Deficit del surfattante Iperplasia a cellule neuroendocrine Biopsia polmonare gold standard Veece TJ, Pediatr Respir Rev 2011

üGiovanni Guillerman PR, Radiol Clin N Am 2011

üParziale o completa occlusione del lume dei bronchioli polmonari a carico di tessuto infiammatorio/fibroso üDiverse forme • BO Post-trapianto di midollo osseo • BO Post-trapianto di polmone • BO associata a malattia autoimmuniatria • BO post-infettiva (PIBO) üEpidemiologia: • PIBO rara, strettamente relata alla diffusione di agenti patogeni • BO post-trapianto di polmone: 60 -70% dei pz a 5 anni Bodwish ME, Am J Transplant 2004 • BO post-trapianto di midollo osseo: incidenza tra 0 e 48% Pandya CM, Clin Transplant 2010

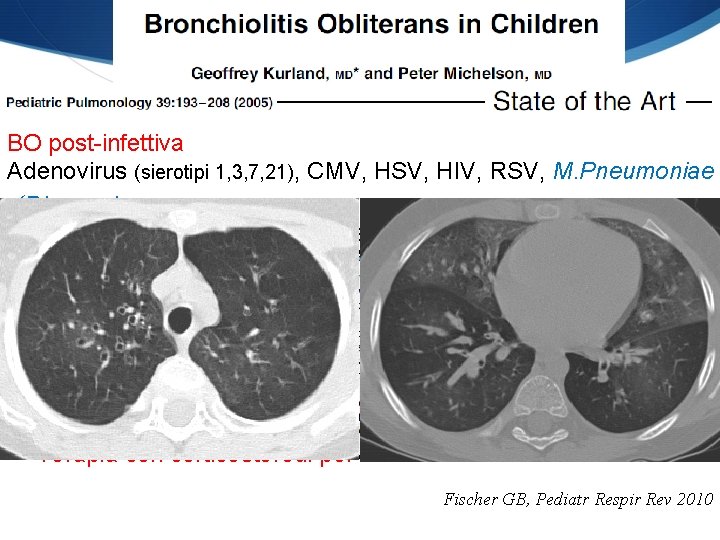
BO post-infettiva Adenovirus (sierotipi 1, 3, 7, 21), CMV, HSV, HIV, RSV, M. Pneumoniae üDiagnosi: • Biopsia polmonare gold standard (distribuzione patchy, instabilità del paziente) • Criteri diagnostici üTerapia: • O 2 supplementazione se necessaria • Fisioterapia respiratoria • Terapia antibiotica mirata in caso di riacutizzazione • Terapia con corticosterodi per os/IV Fischer GB, Pediatr Respir Rev 2010

Giovanni, 5 aa 2/12 Inizio terapia steroidea per os (Prednisone 2 mg/kg/die) Indagine genetica per deficit del surfattante (SP-B, SP-C, ABCA 3) Gennaio 2012 (4 aa 3/12) Dopo un primo apparente miglioramento: Persiste dispnea da sforzo; Sat. O 2 94 -96% Febbraio 2012 (4 aa 4/12) Aspirato faringeo profondo: Pseudomonas aeruginosa Ricovero per tx antibiotica e approfondimenti diagnostici

Ricovero Febbraio 2012 Meropenem + Ciprofloxacina 21 gg FKT Respiratoria O 2 -tx con Venturi Eco-cardio-colordoppler: Valutazione indiretta pressione polmonare mediante gradiente VDX-AP: 40 mm. Hg Consulenza oculistica: nella norma Rivalutazione del caso

Neuroendocrine cell hyperplasia of infancy (NEHI) üDisordine ad eziologia sconosciuta üProbabile causa genetica üEtà esordio: 0 -3 anni üSintomi precipitati da infezioni virali Popler J, Pediatr Pulmonol 2010 Guillerman PR, Radiol Clin N Am 2011 üHRCT: air trapping, mosaic attenuation, lobo medio e lingula (bat wing deformity) üBiopsia: accumulo di cellule neuroendocrine (bombesina) Bronchiectasie assenti in NEHI üPrognosi: buona Deutsch, Am J Respir Crit Care Med 2007

Giovanni, 5 aa 2/12 üGenetica per deficit surfattante: NEGATIVA üHRCT: invariata ü 01/03/2012: Biopsia polmonare in toracoscopia üM. Ottica: setti alveolari ispessiti, sede di congestione; iperplasia degli pneumociti di tipo II. Focale presenza di cristalli di colesterolo e di materiale simil proteinaceo üM. Elettronica: Numerosi pneumociti tipo II con citoplasma privo di corpi lamellari Quadro compatibile con deficit del surfattante di tipo C

Disordini genetici del surfattante üDeficit SP-B: AR, Neonati a termine, sintomi simili RDS, decesso entro 3 -4 mesi Nogee LM, Am J Respir Crit Care Med 2000 Shulenin S , N Engl J Med 2004 üDeficit ABCA 3: AR, presentazione variabile (nascita—adolescenza) Gower WA, Pediatr Respir Rev 2011 üDeficit SP-C: AD, età presentazione variabile, sintomi forse legati all’effetto tossico della proteina mutata Nogee LM, N Engl J Med 2001 üMutazione TTF-1 (‘‘Brain-Thyroid-Lung’’ syndrome) Sintomatologia multisistemica Guillot L, Hum Mutat 2010

Disordini genetici del surfattante üDiagnosi Indagine genetica HRCT indagine di supporto üTerapia Corticosteroidi “pulse” Idrossiclorochina Azitromicina Beers MF. J Biol Chem 1996 Rosen DM N Engl J Med 2005 Gower WA, Pediatr Respir Rev 2011 Trapianto di polmone Faro A, Neo. Reviews 2008 üPrognosi SP-B: fatale ABCA 3: estremamente variabile SP-C: estremamente variabile

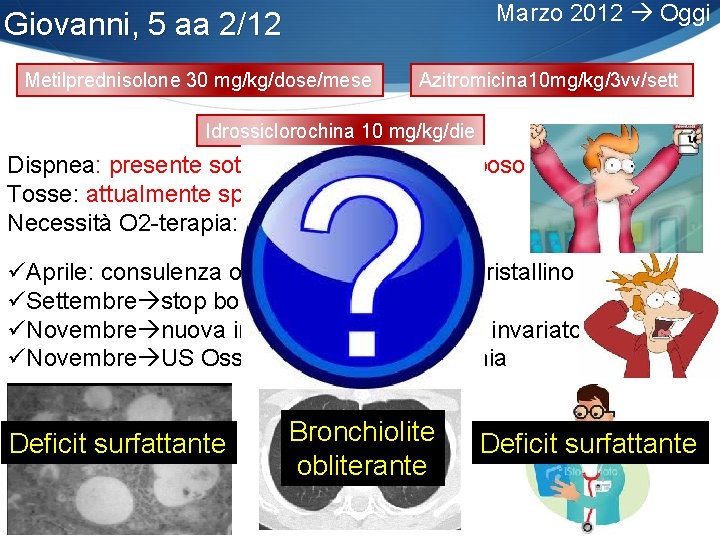
Marzo 2012 Oggi Giovanni, 5 aa 2/12 Metilprednisolone 30 mg/kg/dose/mese Azitromicina 10 mg/kg/3 vv/sett Idrossiclorochina 10 mg/kg/die Dispnea: presente sotto sforzo fisico, no a riposo Tosse: attualmente sporadica Necessità O 2 -terapia: NO üAprile: consulenza oculistica opacità al cristallino üSettembre stop boli di Metilprednisolone üNovembre nuova indagine HRCT: quadro invariato üNovembre US Ossea: quadro di osteopenia Deficit surfattante Bronchiolite obliterante Deficit surfattante

TAKE HOME MESSAGES üDLD sono malattie rare, ma presenti, da sospettare in caso di sintomi respiratori persistenti, resistenti a terapie convenzionali, dopo l’esclusione di altra eziologia üCollaborazione con esperti del settore üNonostante molteplici approfondimenti, talvolta la diagnosi rimane incerta