REWASKULARYZACJA W LECZENIU CHOROBY WIECOWEJ Angioplastyka wiecowa Agioplastyka

REWASKULARYZACJA W LECZENIU CHOROBY WIEŃCOWEJ Angioplastyka wieńcowa

Agioplastyka wieńcowa (koronaroplastyka) § PTCA= PTCA percutaneous transluminal coronary angioplasty § PCI = percutaneous coronary interventions § POBA= POBA plain old balloon angioplasty § PTCR = percutaneous transluminal coronary revascularization

Kwalifikacja do rewaskularyzacji (1) Ocena kliniczna § § § wywiad dławicowy ocena stabilności/niestabilności choroby inne objawy mogące towarzyszyć niedokrwieniu ocena wydolności serca ocena dotychczasowego leczenia (farmakoterapia, przebyte zabiegi) choroby współistniejące i ocena ogólnego ryzyka zabiegu

Kwalifikacja do rewaskularyzacji (2) Obiektywna ocena niedokrwienia i krążenia wieńcowego § § § § zapis ekg badania laboratoryjne (troponina, CK-MB) próba wysiłkowa ekg scyntygrafia wysiłkowa (SPECT) echokardiograficzna próba z dobutaminą koronarografia inne inwazyjne metody oceny krążenia wieńcowego (IVUS; metody czynnościowa ocena zwężenia; próby farmakologiczne)

Technika POBA Sprzęt § cewnik prowadzący § prowadnik (lider) § cewnik balonowy (balon) Przebieg i ocena efektu zabiegu * predilatacja * zwężenie rezydualne * obecność widocznej dyssekcji * przepływ przez tętnicę
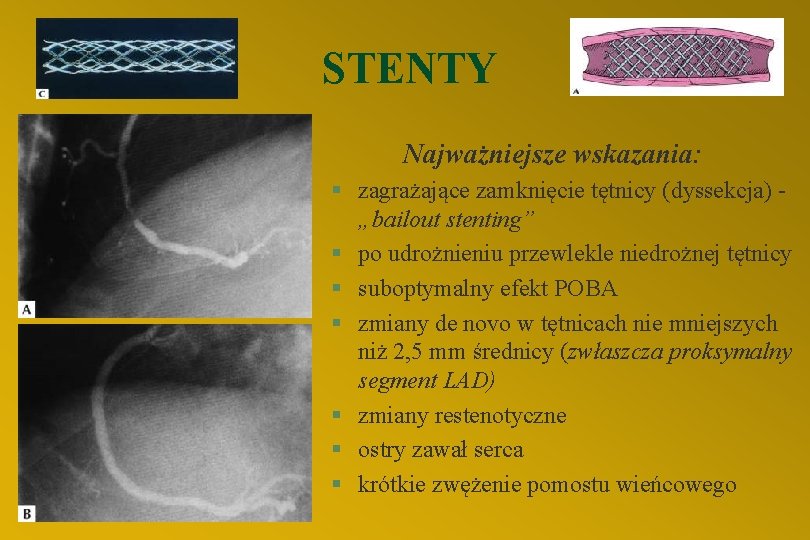
STENTY Najważniejsze wskazania: § zagrażające zamknięcie tętnicy (dyssekcja) „bailout stenting” § po udrożnieniu przewlekle niedrożnej tętnicy § suboptymalny efekt POBA § zmiany de novo w tętnicach nie mniejszych niż 2, 5 mm średnicy (zwłaszcza proksymalny segment LAD) § zmiany restenotyczne § ostry zawał serca § krótkie zwężenie pomostu wieńcowego
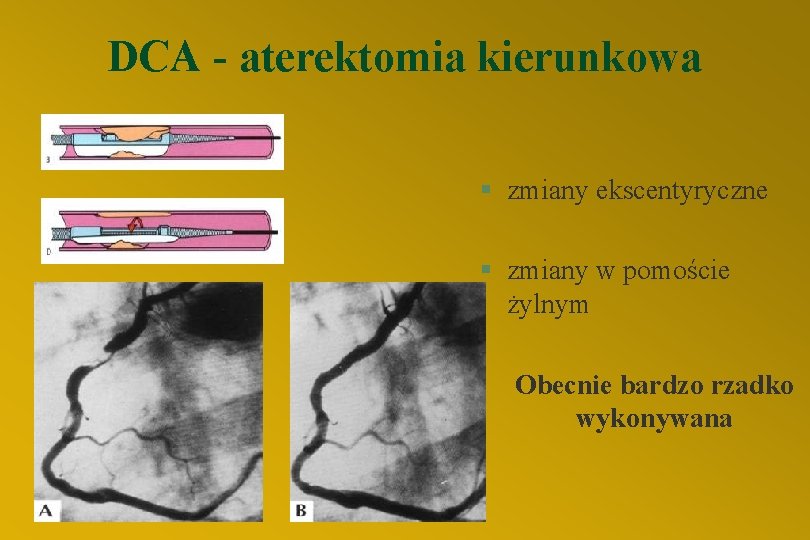
DCA - aterektomia kierunkowa § zmiany ekscentyryczne § zmiany w pomoście żylnym Obecnie bardzo rzadko wykonywana
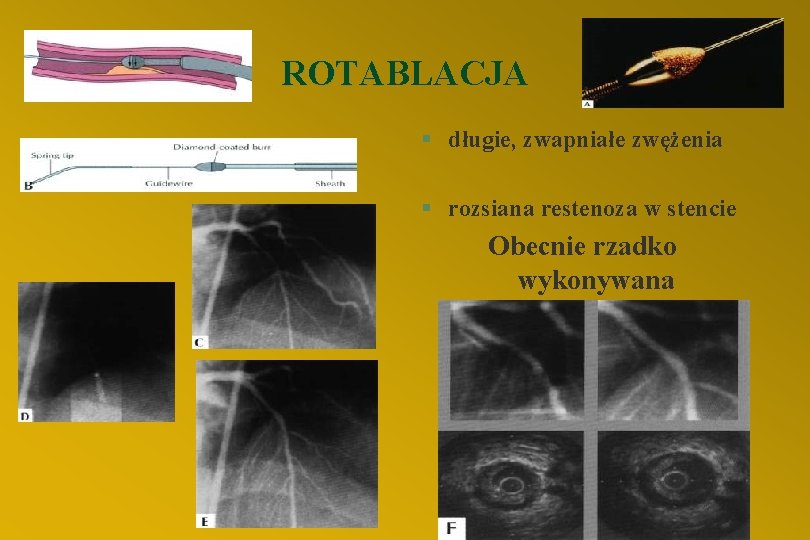
ROTABLACJA ROTA § długie, zwapniałe zwężenia § rozsiana restenoza w stencie Obecnie rzadko wykonywana
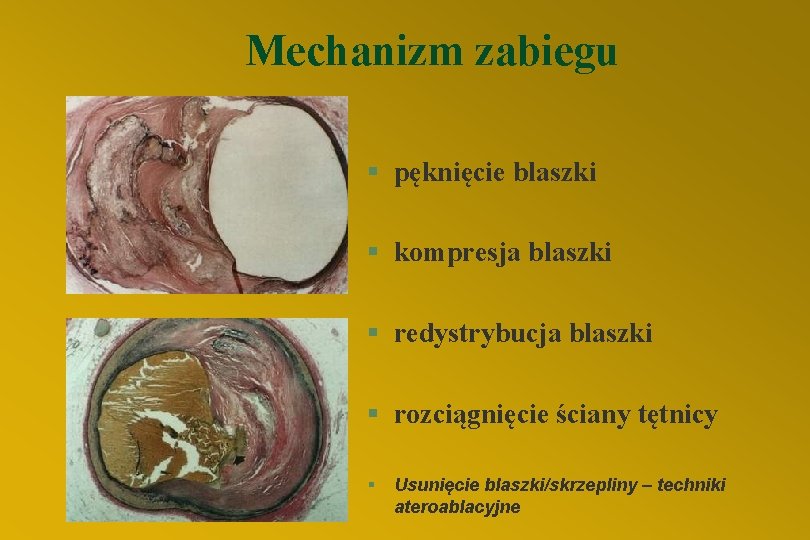
Mechanizm zabiegu § pęknięcie blaszki § kompresja blaszki § redystrybucja blaszki § rozciągnięcie ściany tętnicy § Usunięcie blaszki/skrzepliny – techniki ateroablacyjne

Bezpośrednia skuteczność PTCA Skuteczność angiograficzna (70 -98% zabiegów, w zależności od anatomii zmian i sytuacji klinicznej) § § zwężenie rezydualne < 50% (optymalnie <20%) zmniejszenie zwężenia o co najmniej 20 % prawidłowy przepływ przez tętnicę (TIMI 3) nieobecność istotnej dyssekcji Kryteria Skuteczność kliniczna § ustąpienie (zmniejszenie) objawów niedokrwienia § nieobecność istotnych powikłań - zgon, zawał serca, pilne CABG

Morfologia zwężenia a kwalifikacja do PTCA § Typ A : koncentrycza, krótka (<10 mm), łatwo dostępna, łagodna krzywizna ( < 45 stopni), bez zwapnień, nie w ostium, nie w rozgałęzieniu; [ skuteczność > 85%, ryzyko niskie < 4 %] § Typ B: B 1 - długość 10 -20 mm, ekscentryczna, umiarkowanie kręty przebieg, nieregularny zarys B 2 - zmiana kompleksowa, zwapnienia, niedrożność < 3 m-cy, zmiana ostialna lub w rozgałęzieniu, obecna skrzeplina § Typ C: długa zmiana >20 mm, bardzo kręty przebieg („kinking”), niedrożność > 3 m-cy, masywne zwapnienia, zdegenerowany pomost żylny; [ skuteczność < 60%, ryzyko duże > 8 %]

Wskazania do koronaroplastyki (1) 1. Stabilna choroba wieńcowa l nieskuteczność lub niepełna skuteczność farmakoterapii l mała rezerwa wieńcowa -wg. oceny testów nieinwazyjnych l zagrożenie dużego obszaru mięśnia serca (np. proksymalne zwężenie LAD)

Wskazania do koronaroplastyki (2) 2. Ostre zespoły wieńcowe bez uniesienia odcinka ST § Wczesna strategia inwazyjna: koronarografia u wszystkich chorych bez przeciwwskazań do rewaskularyzacji wykonywana w ciągu pierwszych 48 h hospitalizacji § Wczesna strategia zachowawcza: koronarografia tylko, gdy: nawracająca dławica CCS 4, duża dynamika zmian ST, oporność na maksymalną faramakoterapię, wybitnie dodatnie próby obciążeniowe

Standardy ESC AD 2003 kiedy wczesna strategia inwazyjna jest szczególnie wskazana FNawracające niedokrwienie (ból lub dynamika zmian ST – zwłaszcza obniżenie lub krótkotrwałe uniesienie) FWczesna dławica pozawałowa FDodatni wynik testu troponinowego FPojawienie się niestabilności hemodynamicznej w czasie obserwacji FPoważne zaburzenia rytmu serca (nawracający VT lub VF) FChorzy z cukrzycą FEKG uniemożliwiające jednoznaczną ocenę ST (np. stymulator, utrwalony LBBB)
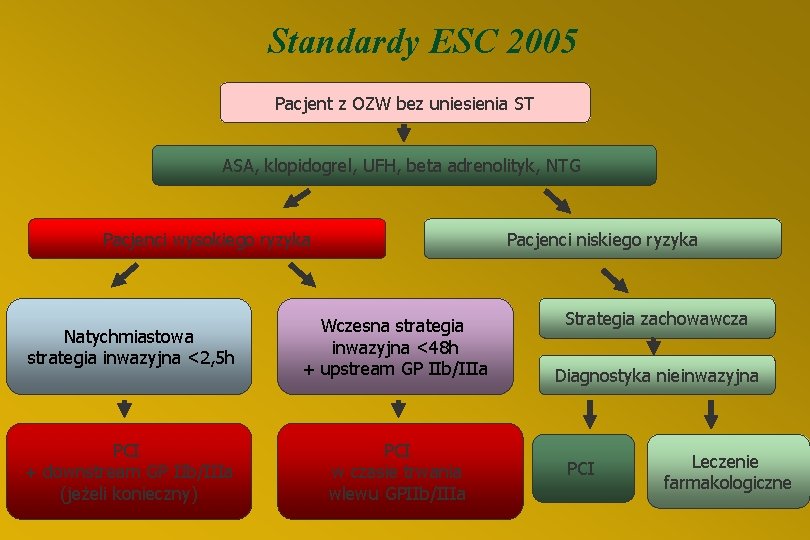
Standardy ESC 2005 Pacjent z OZW bez uniesienia ST ASA, klopidogrel, UFH, beta adrenolityk, NTG Pacjenci wysokiego ryzyka Pacjenci niskiego ryzyka Natychmiastowa strategia inwazyjna <2, 5 h Wczesna strategia inwazyjna <48 h + upstream GP IIb/IIIa PCI + downstream GP IIb/IIIa (jeżeli konieczny) PCI w czasie trwania wlewu GPIIb/IIIa Strategia zachowawcza Diagnostyka nieinwazyjna PCI Leczenie farmakologiczne

Wskazania do koronaroplastyki (3) 3. Ostre zespoły wieńcowe z uniesieniem odc. ST l leczenie z wyboru - „primary PTCA” l w przypadku przeciwwskazań do fibrynolizy l brak reperfuzji po fibrynolizie („rescue PTCA”) l reokluzja po leczeniu fibrynolitycznym l wstrząs kardiogenny
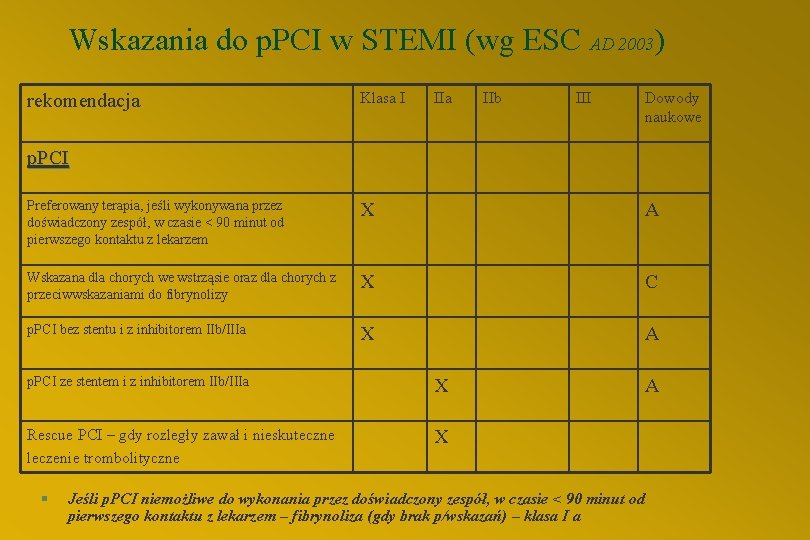
Wskazania do p. PCI w STEMI (wg ESC AD 2003) rekomendacja Klasa I IIa IIb III Dowody naukowe p. PCI Preferowany terapia, jeśli wykonywana przez doświadczony zespół, w czasie < 90 minut od pierwszego kontaktu z lekarzem X A Wskazana dla chorych we wstrząsie oraz dla chorych z przeciwwskazaniami do fibrynolizy X C p. PCI bez stentu i z inhibitorem IIb/IIIa X A p. PCI ze stentem i z inhibitorem IIb/IIIa X Rescue PCI – gdy rozległy zawał i nieskuteczne leczenie trombolityczne X § Jeśli p. PCI niemożliwe do wykonania przez doświadczony zespół, w czasie < 90 minut od pierwszego kontaktu z lekarzem – fibrynoliza (gdy brak p/wskazań) – klasa I a A
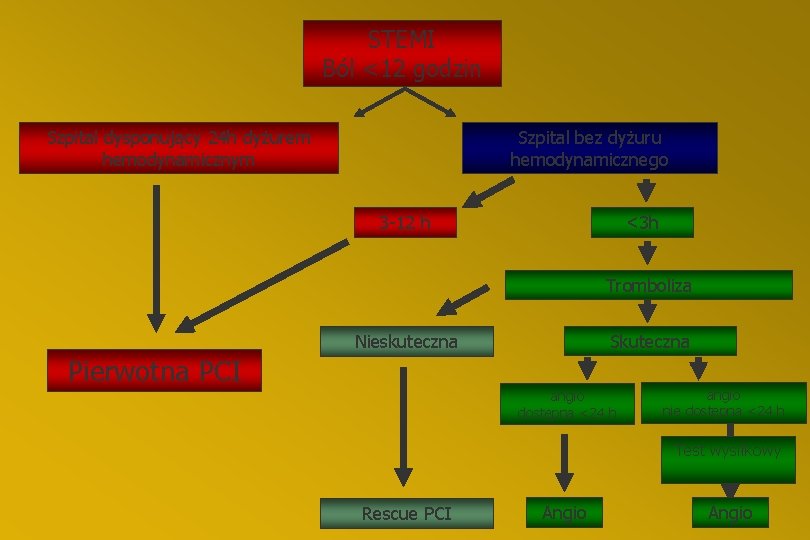
STEMI Ból <12 godzin Szpital dysponujący 24 h dyżurem hemodynamicznym Szpital bez dyżuru hemodynamicznego 3 -12 h <3 h Tromboliza Skuteczna Nieskuteczna Pierwotna PCI angio dostępna <24 h angio nie dostępna <24 h Test wysiłkowy Rescue PCI Angio
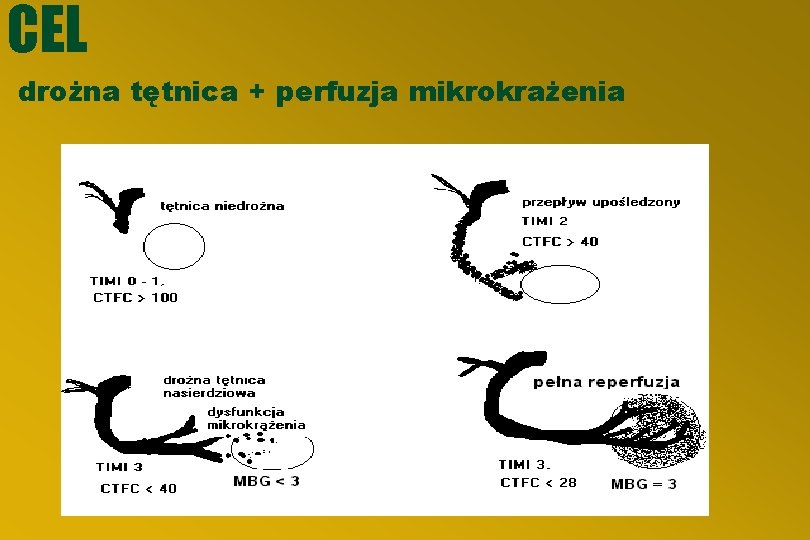
CEL drożna tętnica + perfuzja mikrokrażenia

Wskazania do koronaroplastyki (4) Dławica u chorych po CABG 1. Objawy niedokrwienia w ciągu 30 dni po operacji 2. Progresja miażdżycy w natywnych tt. wieńcowych (w tym także poszerzanie zwężenia pnia LTW) 3. Zwężenie pomostu (raczej przeciwwskazane udrażnianie przewlekle zamkniętych pomostów żylnych)

Wskazania do koronaroplastyki (4) Dławica u chorych po pomostowaniu tętnic wieńcowych – cd. G w przypadku nieobecności rozsianych zmian w pomoście ØStenty ! ü Profilaktyka mikroembolizacji (często !) - „protection devices” ü Inhibitory IIb/IIIa nie zmniejszają występowania MI przy PCI pomostów żylnych ! debulking ! - DCA, ROTA, aterektomia ssąca,

Przeciwwskazania do PTCA a) bezwzględne § zwężenie < 50 % średnicy naczynia § rozsiane zwężenia tętnicy § istotne zwężenia pnia, przy braku drożnego pomostu do GO lub GPZ (!? ) b) względne § poszerzanie jedynej drożnej tętnicy wieńcowej § poszerzanie tętnicy nieodpowiadającej za zawał (u chorych ze STEMI) § brak zabezpieczenia kardiochirurgicznego § rozsiane zmiany w pomoście żylnym § istotna koagulopatia, w tym INR > 2

Powikłania PTCA „duże powikłania” - ostre zamknięcie tętnicy l zgon (średnio nie więcej niż 1 % chorych) l zawał serca (w tym zawał bez Q = 3 x wzrost CK-MB) - około 4 % l konieczność pilnego CABG (nie więcej niż 3 %) „mniejsze” powikłania - około 5 - 7% zamknięcie gałęzi bocznej, konieczność defibrylacji lub elektrostymulacji, udar mózgu, krwawienia, tamponada serca, powikłania w miejscu nakłucia tętnicy udowej (promieniowej), reakcja alergiczna na kontrast

Ważniejsze czynniki ryzyka wystąpienia powikłań PTCA A) kliniczne: § § § wiek > 65 lat niestabilna choroba wieńcowa lub AMI wstrząs kardiogenny niewyrównana niewydolność serca uprzedni zabieg CABG B) angiograficzne: § § § niekorzystna morfologia zwężenia choroba wielonaczyniowa duży obszar zagrożenia serca („jeopardy score”) EF < 35% nagłe zamknięcie tętnicy w czasie zabiegu

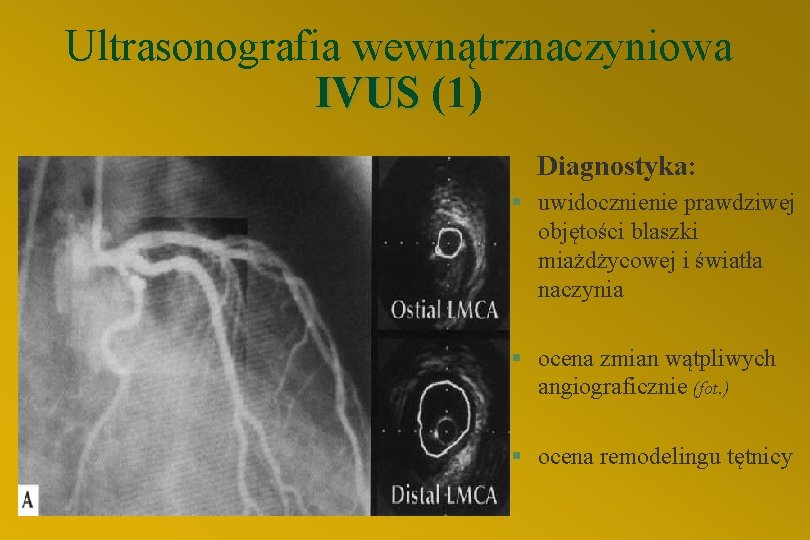
Ultrasonografia wewnątrznaczyniowa IVUS (1) Diagnostyka: § uwidocznienie prawdziwej objętości blaszki miażdżycowej i światła naczynia § ocena zmian wątpliwych angiograficznie (fot. ) § ocena remodelingu tętnicy
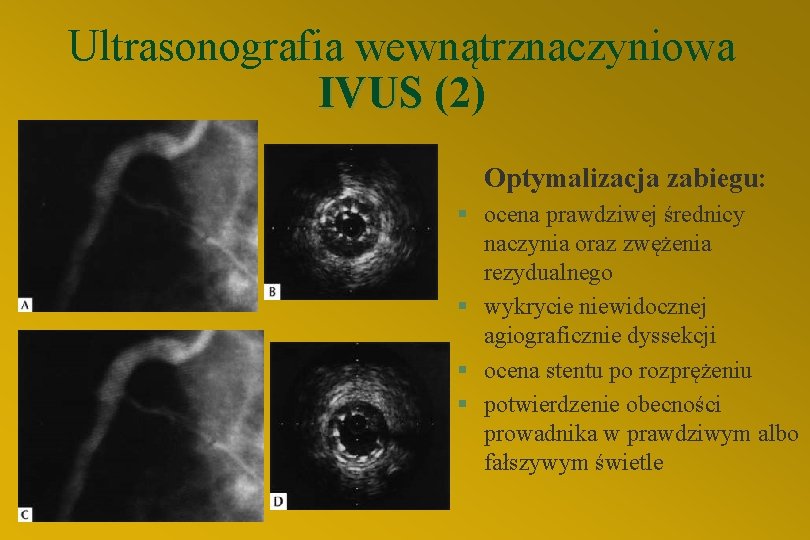
Ultrasonografia wewnątrznaczyniowa IVUS (2) Optymalizacja zabiegu: § ocena prawdziwej średnicy naczynia oraz zwężenia rezydualnego § wykrycie niewidocznej agiograficznie dyssekcji § ocena stentu po rozprężeniu § potwierdzenie obecności prowadnika w prawdziwym albo fałszywym świetle

Farmakoterapia w okresie okołozabiegowym PCI (1) § heparyna (UFH) – 50 -70 U/kg m. ciała - bolus na początku zabiegu, a następnie ewentualne dawki dodatkowe pod kontrolą ACT; § przyszłość ? - heparyny drobnocząsteczkowe (enoxaparyna) oraz biwalirudyna § antagoniści receptora IIb/IIIa: abciximab, tirofiban, eptifibatid leki podawane dowieńcowo: l l l NTG - gdy skurcz tętnicy wieńcowej adenozyna - w przypadku „no reflow” oraz przy czynnościowej ocenie przepływu wieńcowego werapamil - w przypadku skurczu nie reagującego na NTG nitroprusydek sodu – w przypadku ”no-reflow” heparyna - gdy obecne skrzepliny w naczyniu Abciximab: bolus dowieńcowo - skuteczne przy niedrożności naczynia w OZW

Farmakoterapia w okresie okołozabiegowym PCI (2) 1. Kwas acetylosalicylowy - dawki standardowe 2. klopidogrel - 300 (600)mg – dawka nasycająca i następnie 75 mg/d, nawet przez 12 m-cy (alternatywnie: Tiklopidyna - 2 x 250 mg/d - najlepiej co najmniej 3 dni przed zabiegiem, po implantacji stentu - kontynuacja przez 4 -6 tyg. ) 3. Leki przeciwdławicowe - w dawkach standardowych l l azotany - do rozważenia odstawienie, w przypadku pełnej rewaskularyzacji antagoniści wapnia - można rozważyć ich stosowanie przez kilka miesięcy po zabiegu, zwłaszcza w przypadku tendencji do skurczu tętnicy

RESTENOZA (1) § Definicje: kliniczna – dolegliwości wieńcowe spowodowane nawrotem zwężenia (konieczność powtórnej rewaskularyzacji – TLR) angiograficzna – ponowne zwężenie, powyżej 50 % redukcji światła, w uprzednio poszerzanym miejscu § Najczęściej pierwsze 3 miesiące po PCI, do 6 miesięcy - rzadko później § średnio u 20 - 40 % chorych ( od 7 % do 70 %)

RESTENOZA (2) ważniejsze czynniki ryzyka FCukrzyca FWąskie naczynie (średnica < 3 mm) FDługa zmiana (> 15 mm) FWiększa ilość wszczepionych stentów FSuboptymalny efekt zabiegu („bigger is better”!) FPrzewlekła niewydolność serca FPrzewlekła niewydolnośc nerek

RESTENOZA (3) A) prewencja restenozy l l l optymalizacja zabiegu odpowiednia kwalifikacja do zabiegu (!) Stenty z substancjami antyproliferacyjnymi (Drugeluting stents) /np. rapamycyna, paclitaxel/ Brachyterapia wieńcowa farmakoterapia - jak dotąd, nie wykazano jednoznacznej skuteczności B) leczenie restenozy l l l re - PCI CABG intensyfikacja farmakoterapii przeciwdławicowej

Ilość zwężonych naczyń a kwalifikacja do rewaskularyzacji – „wskazania klasyczne” § Choroba jednonaczyniowa - PTCA (wyjątek - zwężenie pnia LTW; dyskusyjne - krytyczne zwężenie proksymalnej LAD § Choroba dwunaczyniowa i EF > 40% - raczej PTCA § Choroba wielonaczyniowa i obniżona EF < 40% - raczej CABG

PCI czy CABG ? CABG PCI § § § Mniejsza inwazyjność - większy komfort dla chorego Mniejsze ograniczenia związane z chorobami towarzyszącymi Większa dostępność procedury (AMI !) Uruchomienie chorego wkrótce po zabiegu Możliwość rewaskularyzacji w kilku etapach Powtórny zabieg nie jest związany z istotnie większym ryzykiem powikłań § § § Na ogół pełna rewaskularyzacja Znacznie rzadsza potrzeba reinterwencji Rzadsze nawroty dolegliwości po zabiegu Przewaga w zaawansowanej chorobie wieńcowej Przewaga u chorych z cukrzycą oraz ciężką dysfunkcją lewej komory serca
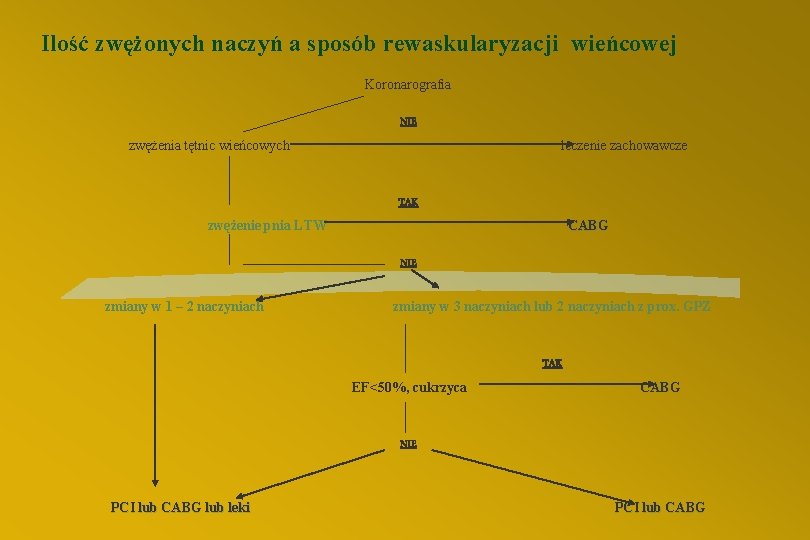
Ilość zwężonych naczyń a sposób rewaskularyzacji wieńcowej Koronarografia NIE zwężenia tętnic wieńcowych leczenie zachowawcze TAK zwężenie pnia LTW CABG NIE zmiany w 1 – 2 naczyniach zmiany w 3 naczyniach lub 2 naczyniach z prox. GPZ TAK EF<50%, cukrzyca CABG NIE PCI lub CABG lub leki PCI lub CABG

Postępowanie z chorym po rewaskularyzacji wieńcowej (1) q Wykonywanie testów obciążeniowych rutynowo, u wszystkich chorych po zabiegach, nie jest obecnie zalecane q Dla weryfikacji objawów ewentualnej restenozy – preferowane badania obrazowe (SPECT lub ECHO z dobutaminą) q Próba wysiłkowa EKG - dla oceny ogólnej wydolności fizycznej chorego i zaplanowania rehabilitacji

Postępowanie z chorym po rewaskularyzacji wieńcowej (2) Modyfikacja czynników ryzyka Ch. NS § Całkowite zaprzestanie palenia tytoniu § Redukcja masy ciała (cel: BMI 21 - 25 kg/m 2) § Trening fizyczny (rekreacja – 30 minut, 3 – 4 x / tydzień) § Kontrola ciśnienia tętniczego (cel: < 130/85 mm. Hg) § Kontrola lipidogramu (cel: LDL < 100 mg/d. L, HDL > 35 mg/d. L, TG < 200 mg/d. L) § Kontrola cukrzycy (cel: dążenie do normoglikemii oraz Hb. A 1 c < 7 g/d. L)

Postępowanie z chorym po rewaskularyzacji wieńcowej (3) Farmakoterapia v Kwas acetylosalicylowy (ASA) – bezterminowo u chorych bez przeciwwskazań v Po implantacji stentu: ASA + tiklopidyna/klopidogrel – przez minimum 4 tygodnie [klopidogrel – optimum 6 -12 mcy po PCI] v Leki hipolipemizujące (statyny !) v Inhibitory ACE v Beta adrenolityki v Antagoniści wapnia (amlodypina) ?

Strategia w kompleksowych zabiegach PCI 1. Oceń ryzyko 2. Użyj odpowiedniego sprzętu 3. Oceń grunt, po którym się poruszasz 4. Nie bądź zbyt ambitny, być może ostateczny cel jest teraz nieosiągalny
- Slides: 39