CHOROBY ZAKANE A CIA Choroby zakane w ciy

CHOROBY ZAKAŹNE A CIĄŻA

Choroby zakaźne w ciąży • Większość bakterii jest za duża, aby przekroczyć barierę łożyskową, ale znacznie mniejsze wirusy (ospy wietrznej, odry, różyczki, grypy) łatwo przez nią przenikają. • Ryzyko wystąpienia zakażeń wirusowych w ciąży: 6 -8%. • Ryzyko wystąpienia zakażeń bakteryjnych w ciąży poniżej 1%

Choroby zakaźne w ciąży • Do zakażenia płodu może dochodzić : - podczas ciąży (zakażenia wewnątrzmaciczne), - w okresie okołoporodowym, - w okresie po urodzeniu dziecka.

Zakażenia wewnątrzmaciczne • Do zakażenia wewnątrzmacicznego dochodzi kilkoma drogami: • - drogą przezłożyskową, • - drogą wstępującą (obecność flory patologicznej w drogach rodnych, płód zaraża się przez aspirację i połykanie zainfekowanych wód płodowych), • - przez ciągłość z ognisk zapalnych w przymaciczu, • - podczas inwazyjnych procedur np. amniocenteza
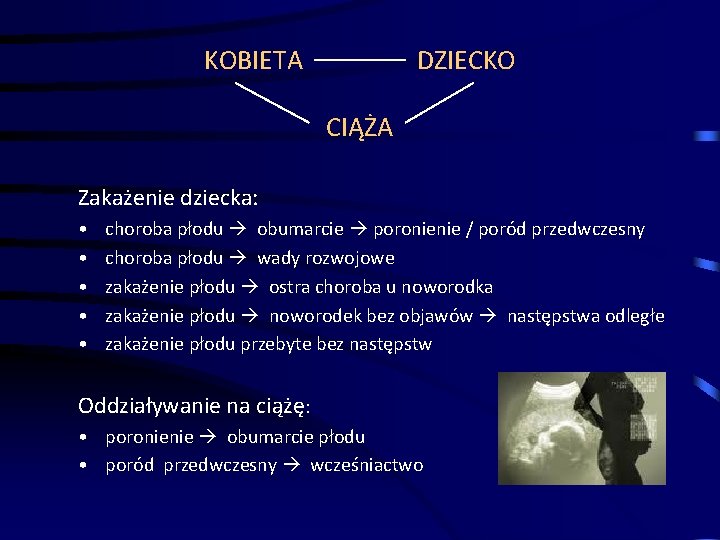
KOBIETA DZIECKO CIĄŻA Zakażenie dziecka: • • • choroba płodu obumarcie poronienie / poród przedwczesny choroba płodu wady rozwojowe zakażenie płodu ostra choroba u noworodka zakażenie płodu noworodek bez objawów następstwa odległe zakażenie płodu przebyte bez następstw Oddziaływanie na ciążę: • poronienie obumarcie płodu • poród przedwczesny wcześniactwo

CHOROBY I ZAKAŻENIA STANOWIĄCE RYZYKO DLA PŁODU • T Toxoplasmosis • O Others (ospa wietrzna, odra, świnka, grypa, Coxsackie B, listerioza, chlamydioza, kiła, HBV, HCV, HIV) • R Rubella • C Cytomegalovirus • H Herpes virus (HSV 1, HSV 2)

Badania zalecane w ciąży wg załącznika do rozp. ministra zdrowia z 04. 10. 2012 r. • Do 10 tygodnia: HIV, HCV, VDRL, toksoplazmoza Ig. M i Ig. G, różyczka • 21 -26 tydzień: toksoplazmoza u kobiet z ujemnym wynikiem do 10 tygodnia • 33 -37 tydzień: HBV, HCV, HIV, VDRL, Posiew z przedsionka pochwy i okolic odbytu w kierunku paciorkowców betahemolizujących.

Toksoplazmoza • Toxoplasma gondii – wewnątrzkomórkowy, kosmopolityczny pierwotniak. • Sprawny układ immunologiczny- infekcja w stanie utajonym. • Zachwianie równowagi - uczynnienie zakażenia nawet wiele lat po zakażeniu. • Seroprewalencja populacji ciężarnych kobiet, będących pod opieką CZMP w Łodzi w latach 1998 -2003 wynosiła 41, 3%*, w latach 2004 -2012 40, 6%** *Prevalence and estimated incidence of Toxoplasma infection among pregnant women in Poland: a decreasing trend in the younger population. Nowakowska D, Clin Microbiol Infect. 2006 Sep; 12(9): 913 -7 **Age-associated prevalence of Toxoplasma gondii in 8281 pregnant women in Poland between 2004 and 2012 D. NOWAKOWSKA Epi&Inf, 2014, Vol 142, 634 -643

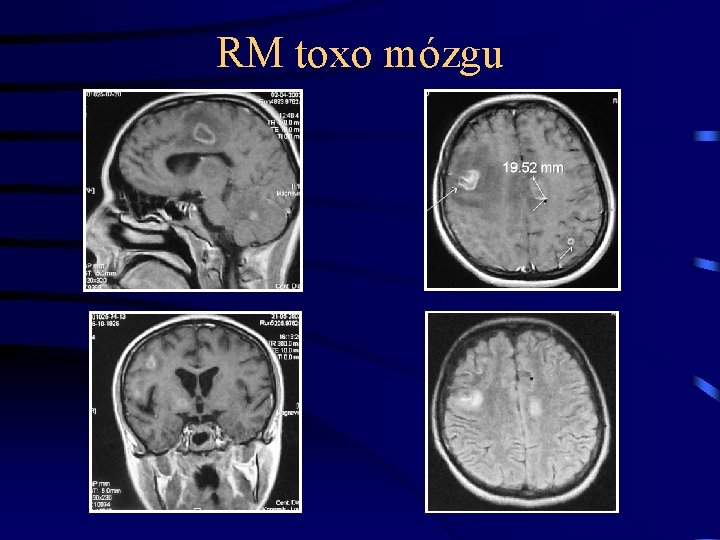
Toksoplazmoza nabyta • Zarażenie Toxoplasma gondii najczęściej jest bezobjawowe. • Objawowe zarażenie Toxoplasma gondii dotyczy 1020% przypadków (okres wylęgania 2 tyg - 2 miesiące) – powiększenie węzłów chłonnych, stany podgorączkowe, pobolewania kostno-stawowe i mięśniowe (objawy mogą nasilać się i ustępować przez kilka miesięcy) – zapalenie siatkówki i naczyniówki (chorioretinitis) (b. rzadko, zwykle reaktywacja) – Toksoplazmoza mózgu u pacjentów immunoniekompetentnych

Toksoplazmoza w ciąży W Polsce częstość występowania toksoplazmozy wrodzonej wynosi około 1, 5/1000 ciąż

Toksoplazmoza w ciąży Ryzyko transmisji dopłodowej wzrasta w zależności od czasu trwania ciąży: • I trymestr – 25% • II trymestr – 50% • III trymestr - 65%

Toksoplazmoza w ciąży Odsetek płodów ze stwierdzonymi objawami toxoplasmozy wrodzonej maleje wraz z wiekiem ciążowym: • I trymesrt – 75% • II trymestr – 55% • III trymestr < 50% Pomiędzy 10 -20 tygodniem ciąży zarażenie u ciężarnej związane jest z największymi powikłaniami płodowymi.
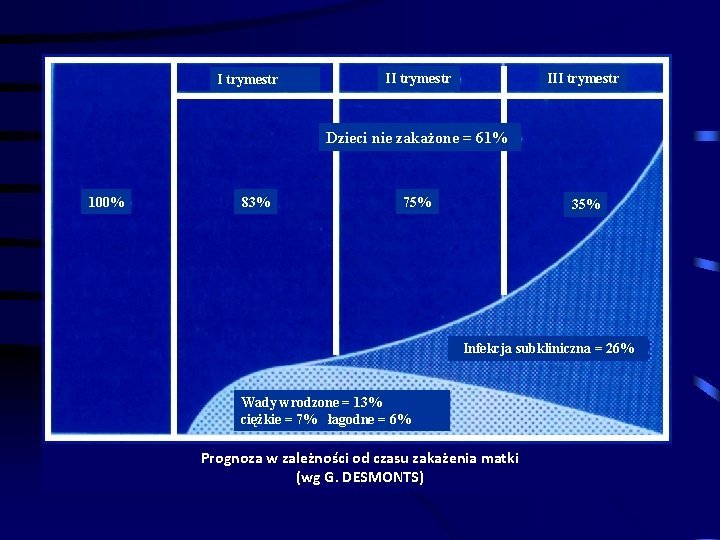
I trymestr III trymestr Dzieci nie zakażone = 61% 100% 83% 75% 35% Infekcja subkliniczna = 26% Wady wrodzone = 13% ciężkie = 7% łagodne = 6% Prognoza w zależności od czasu zakażenia matki (wg G. DESMONTS)

TOKSOPLAZMOZA WRODZONA - OBRAZ KLINICZNY Obraz kliniczny wrodzonej toxoplasmozy jest bardzo zróżnicowany. Najczęściej występują: - hypotrofia - małogłowia - małopłytkowość - hepato- i splenomegalia - Poronienie, poród przedwczesny, wewnątrzmaciczne obumarcie płodu - Późne manifestacje: np. : postać oczna

TOKSOPLAZMOZA WRODZONA - OBRAZ KLINICZNY W rzadkich przypadkach występuje triada SABINA-PINKERTONA: 1. wodogłowie lub małogłowie, 2. zapalenie siatkówki, 3. zwapnienia śródmózgowe oraz opóźnienie rozwoju umysłowego i fizycznego dziecka.

Diagnostyka TOKSOPLAZMOZY NABYTEJ • p/ciała p/toxo klasy Ig. M • znaczący wzrost (4 -krotny) miana p-ciał Ig. G i Ig. M w surowicy, pobranej dwukrotnie w odstępnie 3 -4 tygodni, niska awidność p-cial Ig. G • wycinek (biopsja) węzła chłonnego - wykluczenie chorób rozrostowych • badanie dna oka • NMR głowy z kontrastem (różnicowanie ex iuvantibus z chłoniakiem mózgu)
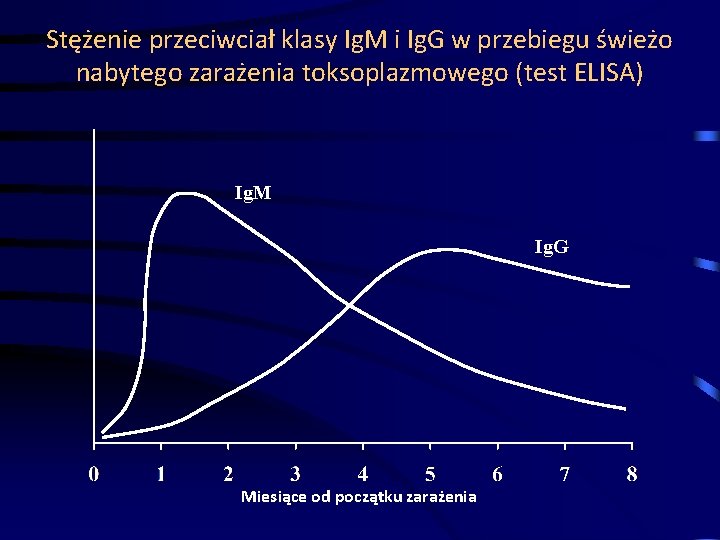
Stężenie przeciwciał klasy Ig. M i Ig. G w przebiegu świeżo nabytego zarażenia toksoplazmowego (test ELISA) Ig. M Ig. G Miesiące od początku zarażenia

Diagnostyka zakażenia Toksoplazma gondii Klasy przeciwciał w kierunku toksoplazmozy: • p-ciała Ig. M pojawiają się już w ciągu 10 dni po zakażeniu i pozostają w podwyższonym mianie przez okres 6 miesięcy, nawet w 7 -12 lat po zarażeniu. • p-ciała Ig. G pojawiają się w ciągu 2 tygodni po zakażeniu i pozostają przez całe życie.

PROFILAKTYKA TOKSOPLAZMOZY WRODZONEJ PRZED CIĄŻĄ - obecność p/ciał gwarantuje bezpieczeństwo W CZASIE CIĄŻY Test na obecność p/ciał p/toksoplazmowych * brak (podatność na zarażenie) - dwukrotna kontrola - unikanie surowego mięsa i kontaktu z kotami * tylko Ig. G (zarażenie dawno nabyte) - nie ma zagrożenia * Ig. M (świeże zarażenie) * Awidność Ig. G - Rovamycyna 3 x 3 mln j do 16 -18 tyg. ciąży

Postępowanie w ciąży Podejrzenie świeżego zarażenia - spiramycyna (Rovamycine) 3 x 3 mln j do 16 -18 tyg. ciąży 18 tydzień: amniopunkcja – PCR płynu owodniowego: Ø Potwierdzenie zarażenia – Sulfadiazyna+Pyrimetamina+kwas folinowy przez co najmniej 4 tyg lub do końca ciąży Clin Infect Dis. 2008 Aug 15; 47(4): 554 -66. doi: 10. 1086/590149. Management of Toxoplasma gondii infection during pregnancy. Montoya JG(1), Remington JS.

LECZENIE TOKSOPLAZMOZY NABYTEJ Postać węzłowa nie wymaga leczenia. Leczy się osoby immunoniekompetentne i postać oczną Pyrimetamina 100 - 50 mg/dobę Sulfadiazyna 4 x 1, 0 g/dobę Kw. folinowy (Calciumfolinat) 15 mg/dobę
RM toxo mózgu

ROZPOZNANIE ZARAŻENIA TOKSOPLAZMOWEGO U NOWORODKA • miano p/ciał p/toxo Ig. G wyższe niż u matki • obecność przeciwciał Ig. M u noworodka • miano p/ciał p/toxo narastające w czasie kolejnych miesięcy obserwacji

Różyczka wrodzona • Zespół różyczki wrodzonej obserwuje się u noworodków zakażonych przed 12 tygodniem życia płodowego.

Różyczka wrodzona • Ryzyko zakażenia płodu zależy od wieku ciążowego w momencie infekcji u matki.

Różyczka wrodzona • Wirus różyczki uszkadza płód przede wszystkim w I trymestrze ciąży, tj. w fazie organogenezy, czyli zawiązywania się różnych narządów.
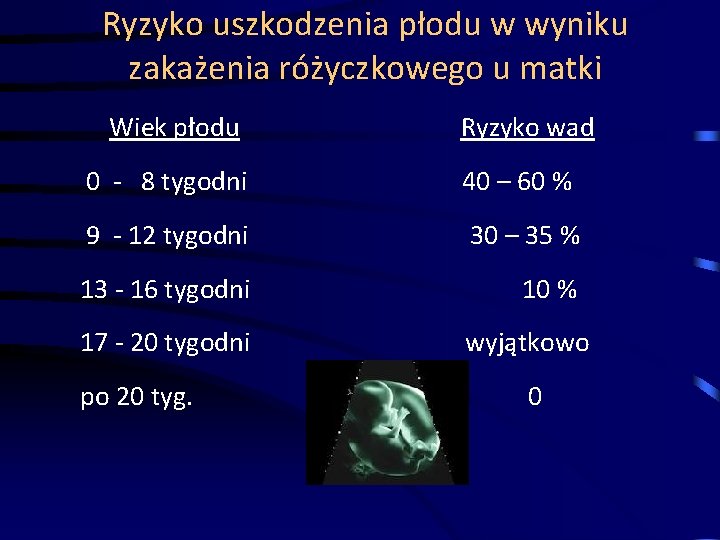
Ryzyko uszkodzenia płodu w wyniku zakażenia różyczkowego u matki Wiek płodu Ryzyko wad 0 - 8 tygodni 40 – 60 % 9 - 12 tygodni 30 – 35 % 13 - 16 tygodni 10 % 17 - 20 tygodni wyjątkowo po 20 tyg. 0
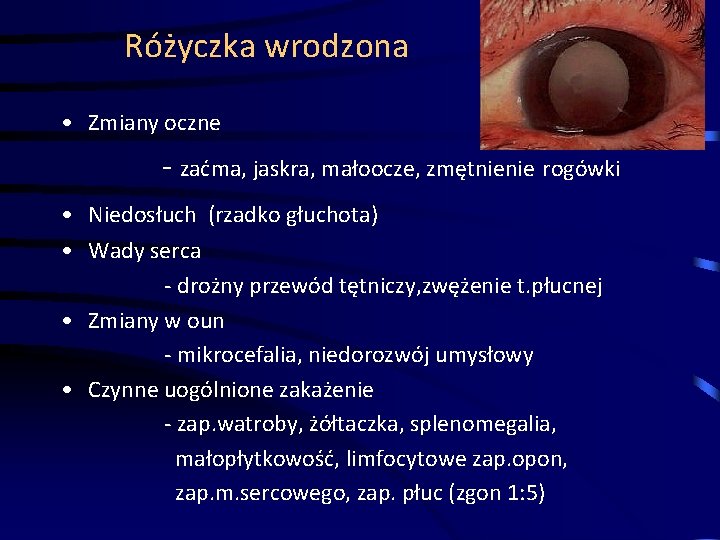
Różyczka wrodzona • Zmiany oczne - zaćma, jaskra, małoocze, zmętnienie rogówki • Niedosłuch (rzadko głuchota) • Wady serca - drożny przewód tętniczy, zwężenie t. płucnej • Zmiany w oun - mikrocefalia, niedorozwój umysłowy • Czynne uogólnione zakażenie - zap. watroby, żółtaczka, splenomegalia, małopłytkowość, limfocytowe zap. opon, zap. m. sercowego, zap. płuc (zgon 1: 5)
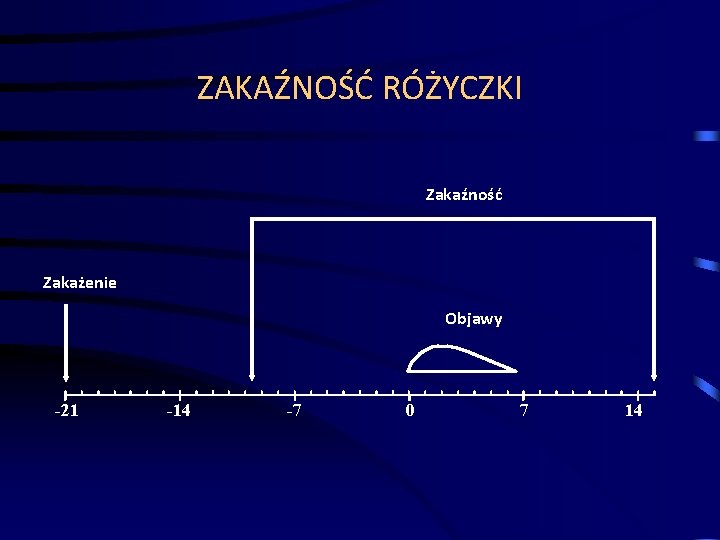
ZAKAŹNOŚĆ RÓŻYCZKI Zakaźność Zakażenie Objawy -21 -14 -7 0 7 14
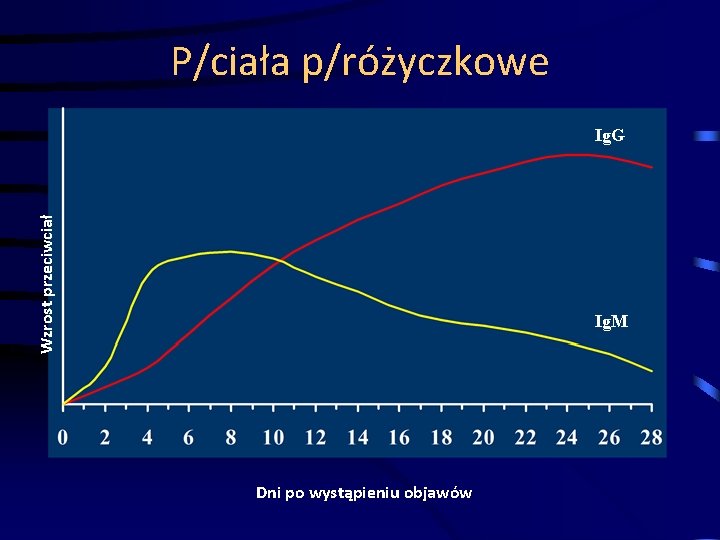
P/ciała p/różyczkowe Wzrost przeciwciał Ig. G Ig. M Dni po wystąpieniu objawów

Profilaktyka różyczki wrodzonej Kontakt ciężarnej z chorym na różyczkę • Kobieta przebyła przed ciążą zakażenie różyczkowe (90%) (obecne tylko p/ciała klasy Ig. G) Nie wymaga żadnego postępowania profilaktycznego • Kobieta nie przebyła przed ciążą zakażenia różyczkowego (10%) (nieobecne p/ciała p/różyczkowe) Podać 25 – 30 ml gamma globuliny im jak najszybciej, max. do 6 dnia od kontaktu z chorym na różyczkę. Uwaga: wykrycie p/ciał klasy Ig. M oznacza świeże zakażenie – profilaktyka jest spóźniona Profilaktyka na skalę społeczną (1985 r) – szczepenie MMR w 2. i 10 rż.
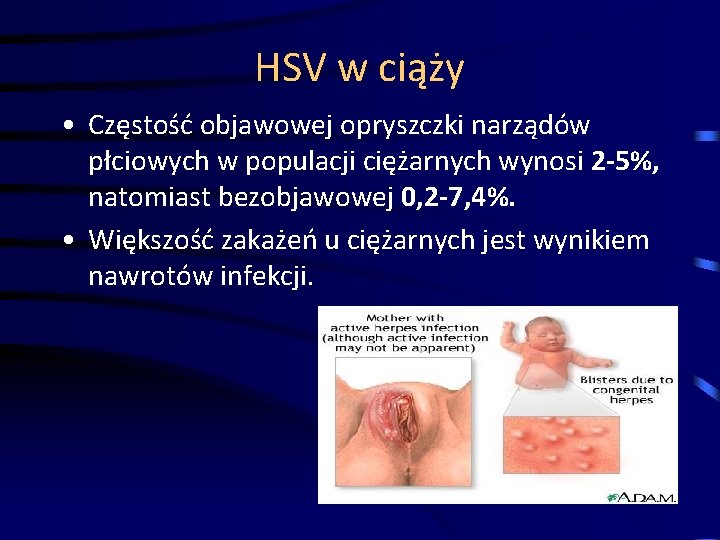
HSV w ciąży • Częstość objawowej opryszczki narządów płciowych w populacji ciężarnych wynosi 2 -5%, natomiast bezobjawowej 0, 2 -7, 4%. • Większość zakażeń u ciężarnych jest wynikiem nawrotów infekcji.

Zakażenie wirusem HSV Dotyczy noworodka, który miał kontakt - ze zmianami opryszczkowymi na narządach płciowych matki podczas porodu (HSV 2) - z osobą z opryszczką wargową (HSV 1) Obraz kliniczny: - posocznica herpeswirusowa po 5 - 10 dniach (rozsiane wykwity pęcherzykowe z martwicą, martwicze zapalenie wątroby z żółtaczką, skaza małopłytkowa, zap. płuc, mózgu → zgon) - opryszczkowe zapalenie mózgu po 10 - 20 dniach zgon w 50% przypadków Profilaktyka - cięcie cesarskie – acyklovir (zakażenie pierwotne 200 mg 5 xdz przez 7 -10 dni) – profilaktyka zakażeń HSV (u kobiet z nawracającą opryszczką, po 36 tyg. ciąży acyclovir 400 mg 2 xdz)
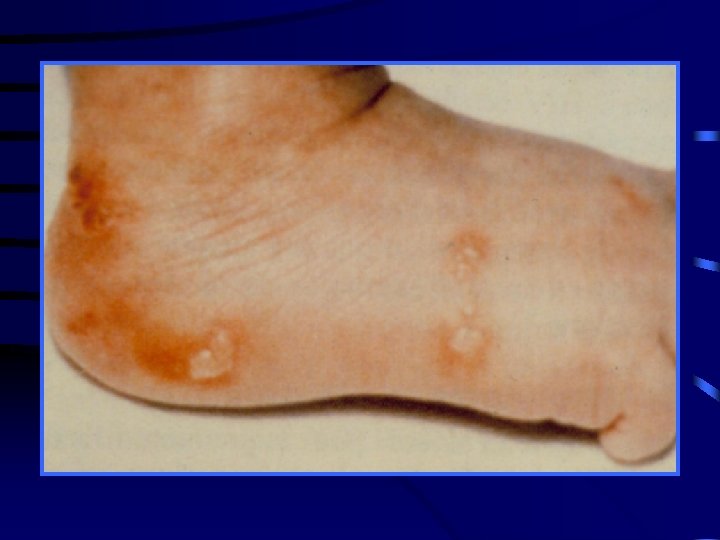
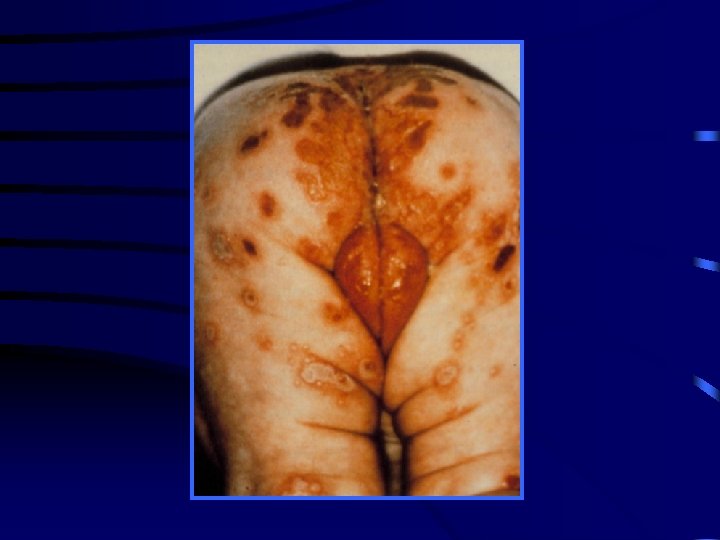

Ospa wietrzna W zasadzie zagrożenie dla noworodka Wrodzona wiatrówka – b rzadko spotykana (ryzyko przejścia zakażenia na płód <3%) powikłanie ospy od 3 hbd do 28 hbd - blizny skórne -zmiany w narządzie wzroku (zap. siatkówki, zanik n. II) - hipoplazja kończyn - nieprawidłowości gałki ocznej - upośledzenie oun Kontakt z ospą wietrzną seronegatywnej kobiety w ciąży: Varitect Brak odporności wobec VZV możliwie najszybsze podanie VZIG Skuteczność immunoglobuliny jeśli zostanie podana do 10 dni od kontaktu z osobą zakażoną ciągłego narażenie - do 10 dni od pojawienia się wysypki u tej osoby VZIG po istotnym kontakcie z VZV zalecane na każdym etapie ciąży oraz po porodzie- jeśli poród w ciągu 10 dni od kontaktu

Uzasadnieniem zastosowania VZIG • Możliwość zapobieżenia rozwojowi zakażenia VZV • Złagodzenie przebiegu choroby u kobiet nieuodpornionych • Zmniejszenie ryzyka rozwoju FVS

Ciężarna, u której wystąpiła ospa wietrzna Zwiększonego ryzyka powikłań związanych z zakażeniem VZV u dorosłych: • zapalenie płuc • wątroby • mózgu • zgonu

Ospa wietrzna w ciąży • Ospa wietrzna u ciężarnej (wystąpienie ospy wietrznej u matki w okresie 5 dni przed porodem lub do 3 dni po porodzie związane jest z zakażeniem wewnątrzmacicznym i pojawieniem się rozsianej postaci choroby u 50% noworodków ze śmiertelnością 30%): • - Acyklovir (u kobiety) • - Varitect i Acyclovir (u noworodka)

Jak należy postępować z ciężarną, u której wystąpiła ospa wietrzna? • 20. +0 hbd chorym na ospę wietrzną zgłaszającym się do lekarza w ciągu 24 godzin od wystąpienia wysypki acyklowir doustnie • Stosowanie acyklowiru należy również rozważyć przed 20. +0 tygodniem ciąży Wszystkim ciężarnym chorym na ospę wietrzną o ciężkim przebiegu należy podać acyklowir dożylnie

Ospa wietrzna w ciąży • W przypadku zachorowania na ospę wietrzną przez ciężarną należy podać Acyclovir (Zovirax, Heviran) w dawce: 800 mg p. o. 5 xdz lub 10 mg/kg mc i. v. co 8 godz. przez 5 dni.

Ospa wietrzna w ciąży Kobiety, które nie chorowały na ospę wietrzną powinny przed zajściem w ciążę, w okresie rozrodczym dokonać szczepień.

Cytomegalia wrodzona • CMV przechodzi przez łożysko tylko w przypadku zakażenia pierwotnego w czasie ciąży- ryzyko transmisji infekcji wynosi 40 % • Drogi szerzenia się zakażenia CMV w ciąży: - wertykalna - największe ryzyko zakażenia występuje w 1 trymestrze. - w czasie karmienia piersią (CMV w mleku występuje nawet do pół roku po porodzie). - przechodzenia przez kanał rodny (CMV obecny w komórkach nabłonka szyjki macicy)

Cytomegalia wrodzona • Zakażenie wewnątrzmaciczne CMV może spowodować poronienie samoistne. • U około 10 % noworodków zakażonych CMV występują objawy choroby uogólnionej: małogłowie lub wodogłowie, żółtaczka, hepatosplenomegalia, zapalenie naczyniówki lub siatkówki, encefalopatia, niedowład spastyczny, rzadziej zapaleniem płuc, skaza krwotoczna, uszkodzenie słuchu, wcześniactwo, niska masa urodzeniowa. • CMV jest drugą co do częstości występowania ( po zespole Downa) przyczyną upośledzenia umysłowego u dzieci.

Cytomegalia wrodzona 1. Brak swoistego leczenia zakażenia u płodu. 2. Objawowe u ciężarnych + szeroka profilaktyka

ZAKAŻENIE HBV • Ostre wzw w ciąży - nie powoduje wad rozwojowych - może wystąpić poród przedwczesny • Okołoporodowe zakażenie noworodka (częściej u kobiet HBe. Ag+) - przez drogi rodne - karmienie piersią - rzadko zakażenie przezłożyskowe • Następstwa: - nosicielstwo HBV (90%) - hepatitis minima → marskość (rzadko) • Profilaktyka – szczepienie wszystkich noworodków (np. Engerix B 10 ug 0, 1, 2, 12) - anty-HBs 200 j u dzieci kobiet replikujących HBV do 24 godzin po porodzie - nie ma przeciwwskazań do karmienia piersią jeśli noworodek otrzymał szczepionkę i immunoglobuliną anty-HBs.

Zakażenie HCV • Transmisja wertykalne dotyczy 3 -5% noworodków urodzonych przez matki replikujące HCV. • U 50% noworodków powoduje bezobjawowy przebieg z okresową replikacją bez wykładników uszkodzenia wątroby, u 20% noworodków zakażonych perinatalnie dochodzi do całkowitej eliminacji zakażenia HCV, a u 30% rozwija się przewlekłe aktywne zapalenie wątroby. • Zakażenie HCV nie stanowi przeciwwskazania do karmienia piersią. • Nie ma profilaktyki swoistej transmisji wertykalnej zakażenia HCV.

Transmisja pionowa zakażenia HIV Transmisja wirusa - przez łożysko (5 -10%) - w czasie porodu (65 -75%) – największe ryzyko pod koniec ciąży - przy karmieniu piersią (10 -40%) – odsetek wzrasta wraz z wydłużaniem karmienia >6 miesięcy Nie ma embriopatii, dzieci rodzą się klinicznie zdrowe.

Transmisja pionowa zakażenia HIV Częstość zakażeń noworodków zależy od wysokości wiremii HIV u matki -wiremia > 100 000 kopii/ml - 41% -wiremia <0, 5% 1 000 - 10 000 kopii/ml - 17% < 50 kopii/ml - 0 -

Transmisja wertykalna zakażenia HIV Czynniki ryzyka : • wirusowe – wielkość wiremii (brak c. ART u matki) • matczyne – przyjmowanie narkotyków – karmienie piersią

Transmisja wertykalna zakażenia HIV Czynniki ryzyka • położnicze – przedwczesne pęknięcie błon płodowych – ekspozycja płodu na krew i wydzieliny matki – krwisty płyn owodniowy odsysany z dróg oddechowych – poród przedwczesny < 37 tygodnia ciąży lub poród powyżej 40 tygodnia ciąży – odpłynięcie wód płodowych > 4 godz. o ile kobieta ma wiremię HIV powyżej 50 kopii/ml – poród kleszczowy – nacięcie krocza – poród pochwowy przy wiremii > 1000 kopii/ml – Chorioamnionitis – ekspozycja dziecka podczas cięcia cesarskiego (skaleczenie)

Transmisja wertykalna zakażenia HIV – zmniejszanie ryzyka • Cel leczenia ciężarnej - Osiągnięcie niewykrywalnej wiremii HIV co najmniej w trzecim trymestrze ciąży, a szczególnie w okresie porodu. • Kobieta na terapii ARV, zachodząca w ciążę – kontynuacja leczenia, o ile nie przyjmuje leków p/wskazanych w ciąży • Kobieta, dotychczas nie leczona ARV – wysoce rekomendowane rozpoczęcie leczenia tak szybko, jak to tylko możliwe • Jeśli leczenie włączane późno t. j. po 28 tygodniu ciąży (późne wykrycie zakażenia) – rozważyć INSTI celem uzyskania szybkiego spadku wiremii

Transmisja wertykalna zakażenia HIV – zmniejszanie ryzyka • Leki stosowane w ciąży – takie, jak dla nie ciężarnych, ale: – Ograniczone doświadczenie z: TAF, EVG, kobicystatem – Przeciwwskazane w ciąży: didanozyna, stawudyna, podawanie trzech NRTI – Niepewna pozycja dolutegrawiru – Jeśli HIV RNA>50 c/ml w 34 -36 tyg ciąży - zydowudyna dożylnie – Planowe cięcie cesarskie w dniu ukończenia 38 tyg. ciąży • Karmienie piersią - nie zalecane. Jeśli kobieta nalega na karmienie piersią, wskazana ścisła obserwacja kliniczna oraz monitorowanie HIV RNA matki i dziecka

Transmisja pionowa zakażenia HIV – zmniejszanie ryzyka – leki ARV u noworodka • Niskie ryzyko transmisji wertykalnej HIV – ZDV przez 4 tyg • • Kobieta skutecznie leczona antyretrowirusowo w ciąży (w III trymestrze VL HIV< 50 kopii/ml) i w czasie porodu nie wystąpiły żadne dodatkowe czynniki ryzyka. Noworodek matki leczonej antyretrowirusowo w czasie ciąży, ale z oznaczalną, niską wiremią na krótko przed terminem porodu (VL HIV > 50 kopii/ml i < 1000 kopii), urodzony planowym cięciem cesarskim (ukończone 38 tyg. życia płodowego) • Podwyższone ryzyko transmisji wertykalnej HIV– ZDV przez 4 tyg + NVP 3 dawki • Noworodek matki leczonej antyretrowirusowo w czasie ciąży, ale z oznaczalną, niską wiremią na krótko przed terminem porodu (VL HIV > 50 kopii/ml i < 1000 kopii), urodzony siłami natury lub przedwcześnie. • Wysokie ryzyko transmisji wertykalnej HIV– ZDV przez 4 tyg + 3 TC przez 4 tyg + NVP przez 2 tyg • Gdy matka ma wiremię > 1000 kopii/ml

TRANSMISJA PIONOWA ZAKAŻENIA HIV ROZPOZNANIE ZAKAŻENIA U DZIECKA • Utrzymywanie się przeciwciał anty – HIV ponad 15 – 18 miesięcy • Wykrycie wirusa (antygen p-24, HIV RNA, hodowla) • Kliniczny obraz AIDS (w pierwszym roku życia u 20% dzieci zakażonych)

Zakażenie parwowirusem B 19 • Zakażenie parwowirusem B 19 (rumień zakaźny) w ciąży prowadzi do poronienia, nieimmunologicznego obrzęku płodu i wrodzonej ciężkiej niedokrwistości. • Ryzyko przez łożyskowej transmisji wirusa jest największe w II trymestrze (ok. 30%).

Zakażenie wirusem Zika • Wirus RNA (Flaviviridae) • Drogi zakażenia: – Komary Aedes sp. (strefa tropikalna i subtropikalna) – Droga seksualna (obecny w nasieniu przez wiele miesięcy) – Transfuzje krwi • Objawy – 80% przebieg bezobjawowy – Objawy rzekomogrypowe – Wady płodu: małogłowie, zwapnienia wewnątrzmózgowe

Zakażenie wirusem Zika • Diagnostyka – PCR • Leczenie objawowe • Brak swoistej profilaktyki – Ochrona przed ukłuciami przez komary – Zalecenia dla kobiet w wieku rozrodczym (unikanie podróży do stref endemicznych, profilaktyka zakażenia drogąseksualną)

Grypa w ciąży • W wczesnej ciąży może dojść do uszkodzenia płodu: • wady centralnego układu nerwowego • rozszczep wargi i podniebienia • wrodzone wady serca.

Grypa w ciąży • W ciąży zaawansowanej, ze względu na zmianę odporności ustroju kobiety ciężarnej, jak i trudności w oddychaniu, spowodowane uniesieniem przepony przez powiększoną macicę, istnieje ryzyko wystąpienia zapalenia płuc u matki w przebiegu grypy. • Inne powikłania grypy u matki: zapalenie mięśnia sercowego, powikłania neurologiczne.

Grypa w ciąży • Leczenie jest zalecane we wszystkich trymestrach ciąży (standardowo 5 dni): Oseltamivir 2 x 75 mg przez 5 dni Zanamvir 2 inhalacje po 5 mg 2 ×/dobę przez 5 dni (20 mg/dobę). • Leczenie może być wydłużone przy ciężkim przebiegu grypy (hospitalizacja), można również podwoić dawkę oseltamiviru.

Listerioza w ciąży • Zakażenie wertykalne Listeria monocytogenes: • 1) zakażenie przezłożyskowe (wrodzona listerioza)- związana z bakteriemią u matki która może u matki przebiegać jako ostra choroba gorączkowa lub być bezobjawowa) poronienie, poród przedwczesny, ch. wielonarządowa z tworzeniem ziarniniaków w narządach miąższowych, zap. płuc śródmiąższowe, zap. op. m-rdz, posocznica śmiertelność 45 -60%. • 2) zakażenie okołoporodowe związane z kolonizacją dróg rodnych matki zap. opon m-rdz. i posocznica u noworodka

Listerioza w ciąży • Zapobiegaie: eliminacja z pokarmu serów mogących zawierać dużą ilość L. monocytogenes (sery dojrzewające: brie i cammembert oraz pasztety) • Diagnostyka: posiewy krwi, badania serologiczne mają niską wartość diagnostyczną • Leczenie: ampicylina 8 -12 g/dobę (czas leczenia zależny od postaci klinicznej).

Kiła • Kiła jest chorobą przenoszoną drogą płciową, czynnikiem etiologicznym jest krętek blady – Treponema pallidum (bakteria G(-)). • Rozróżnia się kiłę wrodzoną wczesną, jeśli objawy wystąpią do 2 roku życia i późną, gdy ujawnią się po 2 roku życia.

Kiła w ciąży • Do zakażenia płodu może dojść w czasie ciąży oraz przy porodzie. • Zakażenie może nastąpić już we wczesnej ciąży (610 tydzień), jednak najczęściej do zakażenia dochodzi po 20 tygodniu ciąży drogą przez łożyskową. • Ryzyko zakażenia płodu przez matkę, u której występuje kiła pierwszego okresu, wynosi 70– 100%, kiła bezobjawowa wczesna – 40%, a kiła utajona późna – 10%.

Następstwa kiły w ciąży • • poród przedwczesny, dystrofię wewnątrzmaciczną, uogólniony obrzęk płodu, poronienie, nawet wewnątrzmaciczne obumarcie płodu • zespół wad wrodzonych

Kiła wrodzona wczesna (u dzieci do 2 roku życia) • siodełkowaty nos • sapka, • osutka skórna zmiany skórno-śluzówkowych, które przyjmują postać zmian pęcherzy lub pęcherzyków, wybroczyn, zmian grudkowo-łuskowych lub kłykcin • zmiany zapalne w obrębie kości lub chrząstki zwłaszcza w okolicy przynasad kości długich, • hepatosplenomegalia, powiększenie węzłów chłonnych, • wypukłe kości czołowe , , czoło olimpijskie” • słabo wykształcone kości szczękowe

Kiła wrodzona późna (po 2 roku życia) • Kiła wrodzona późna przebiega najczęściej bezobjawowo, objawy pojawiają się najczęściej pomiędzy 8 a 14 rokiem życia i występują u ok 20% dzieci.

Kiła wrodzona późna (u dzieci powyżej 2 roku życia) • uwydatnienie kości czołowych (czoło olimpijskie), • zęby Hutchinsona, - szeroko rozstawione, zagłębione górne siekacze i trzonowce z licznymi, słabo wykształconymi guzkami (w kształcie owoców morwy) lub zęby Fourniera (z zanikiem części wierzchołkowej zęba) • blizny Parrota w okolicy ust i odbytu (pęknięcia wokół ust) • zaburzenia słuchu (zmiany kostne) • Gotyckie podniebienie • nawracające wysięki stawowe, które w przypadku zajęcia stawów kolanowych noszą nazwę stawów Cluttona • zapalenia siatkówki i naczyniówki oka, śródmiąższowe zapalenie rogówki • zaburzenia rozwoju psychoruchowego, porażenia, padaczka, wodogłowie • Objaw Higoumenakisa jednostronne guzowate zgrubienie obojczyka w części przyśrodkowej • śródmiąższowe zapalenie rogówki + głuchota kiłowa + zmiany w uzębieniu (zęby Hutchinsona i Fourniera = triada Hutchinsona)

Kiła- diagnostyka • 1) Odczyny klasyczne niekrętkowe (po 5 -6 tyg. od zakażenia, wykrywają przeciwciała przeciw antygenom lipidowym bakterii) • Odczyny VDRL (Veneral Disease Research Laboratory) i • RPR szybki test reaginowy w osoczu (rapid plasma reagin test) Miano VDRL czterokrotnie większe u noworodka niż u matki wskazuje na czynną infekcję u dziecka. Testy niespecyficzne mogą być fałszywie dodatnie w przebiegu chorób autoimmunologicznych oraz przy infekcjach o innej etiologii. • 2) Odczyny krętkowe specyficzne (po 3 tyg. od zakażenia, przeciwciała przeciw antygenom białkowym i węglowodanowym. T. pallidum) • FTA-ABS (odczyn immunoflorescencji krętków) • TPHA (odczyn biernej hemaglutynacji krętków) • 3) PCR

Leczenie kiły w ciąży • Penicylina • Kobiety w ciąży powinny otrzymać leczenie I rzutu zgodnie z okresem kiły, w przypadku uczulenia na penicylinę należy zastosować odczulanie a następnie leczenie penicyliną.
Borelioza w ciąży • Zakażenie kobiety ciężarnej Borrelia burgdorferi niezależnie od okresu ciąży, jeżeli jest prawidłowo leczone, nie stwarza zagrożenia zakażeniem wrodzonym. • Leczenie z wyboru: amoksycyklina (2 -3 tyg. )
Choroby zakaźne w ciąży
- Slides: 74