Postpartumdepressie Kroniek van een kwetsbaar ouderschap VVOG Jaarcongres

Postpartumdepressie Kroniek van een kwetsbaar ouderschap VVOG Jaarcongres 21 & 22 oktober 2011 Edegem Ria Docx Psychiater Moeder-Baby-Eenheid PC Bethanië Andreas Vesaliuslaan 39 2980 Zoersel ria. docx@telenet. be 1

Inleiding → Verhalen van moeders spreken voor zich. Enkele klinische vignetten. → Psychiatrische stoornissen bij kraamvrouwen komen frequent voor. - postpartum is een periode van grote overgang en verandering - nieuw/beginnend ouderschap is niet vanzelfsprekend: groeien in nieuwe rol; ontwikkelen van moederlijke vaardigheden… - zoeken naar een nieuw evenwicht op verschillende domeinen ( cave rolverwachtingen!) - “en hoe zit het met de baby? ” (kindfactoren) 2

→ Is PPD een ziekte van deze tijd, een modeverschijnsel? !? - Louis Victor Marcé (1858) - vrouw- en moederbeeld - de maakbaarheid der dingen - gezin: geen eenduidig begrip meer - “tabula rasa”: alsof elke jonge/nieuwe moeder het warm water terug moet uitvinden/breuk in de overdracht van kennis doorheen de generaties. -… 3

Postpartumsyndromen Indeling • • Babyblues: 50 tot 80% Postpartumdepressie (PPD): 10 tot 20% Postpartum angst- en aanpassingsstoornissen Postpartumpsychose (PPP): 1 à 2 op 1000 bevallingen • Verergering van reeds langer bestaande psychiatrische stoornissen • Postpartumsyndromen en de DSM-IV (V)? 4
Babyblues Incidentie: – 50 tot 80% Symptomen: – huilen/huilerigheid – stemmingswisselingen – overgevoelig/irritabiliteit – vermoeid – verward – bezorgd 5
Babyblues Klinisch verloop: – 80% verdwijnt spontaan – 20% evolueert naar postpartumdepressie Aanpak: – rust – vooral ondersteunen en geruststellen 6

Postpartumdepressie • Incidentie: – 10 tot 20% • Depressie volgens DSM-IV: – – – – – depressieve stemming verlies van interesse of plezier gewichtsvermindering of toename slaapstoornissen agitatie of remming moeheid schuldgevoelens verminderde concentratie zelfmoordgedachten 7

Postpartumdepressie: belangrijkste symptomen, eigen aan de specifieke context - angst, onzekerheid, twijfelzucht (evt. met paniekaanvallen) - overbezorgdheid om het wel en wee van de baby - gedachten rond verwerping van de baby - obsessionele gedachten - zelfdepreciatie, waardeloosheid, schuld en schaamte (falend, geen goede moeder) - fysische symptomen: - slaapstoornissen, uitputting, gebrek aan energie, concentratiestoornissen, libidoverlies, … 8

Postpartumdepressie: Etiologie: voorbeschikkende en onderhoudende factoren • zwangerschapsdepressie • het doormaken van een ernstige “third day blues” • het voorkomen van stemmingsstoornissen in de persoonlijke anamnese of de familiale anamnese • biologische variabelen: hormonale hypothesen, tijdsrelatie “ontzwangering” en begin psychopathologie • psychologische variabelen: ambivalente gevoelens rond het moederschap, conflictueuze relatie met de eigen moeder… • psychosociale variabelen: huwelijks- of partnerrelatieproblemen, partnergeweld, stressvolle life-events in het voorbije jaar (bv. huisvestingsproblemen, onverwachte werkloosheid, …), gebrek aan sociale steun of omkadering • obstetrische complicaties, pariteit, opleidingsniveau, sociale klasse lijken geen/beperkte risicofactoren te vormen 9

Psychologische factoren Persoonlijkheidsstructuur van de jonge moeder • verwachtingspatronen rond het moederschap: – faciliterende moeder cijfert zichzelf weg – regulerende moeder ziet het zorgen voor de baby als een opdracht • laag zelfwaardegevoel, onzekerheid, perfectionisme, … • (falen van) borstvoeding • traumatische gebeurtenissen in eigen jeugd (“ghosts in the nursery”) 10
Sociale factoren • • conflicten tussen verschillende rolverwachtingen verstoorde partnerrelatie lage socio-economische status stoornissen bij de vader complexe familiestructuren ongeplande zwangerschap gebrekkige sociale context 11

Systematisch opsporen PPD Waarom belangrijk? • frequent voorkomen • grote kans op “missen”, zeker binnen de huidige cultuur van ideale zwangerschap en moederschap: – nadruk vooral op lichamelijk welzijn van moeder en baby – onwilligheid/weerstand om over “negatieve” gevoelens te praten – angst voor stigmatisering: “slechte” moeder • mogelijk ernstige gevolgen voor moeder, kind en omgeving: – partnerrelatie onder druk – moeder-kindhechting en –interactie in gevaar 12

Systematisch opsporen PPD Hoe herkennen? • niet altijd gemakkelijk en eenduidig een jonge moeder is al vermoeid, overweldigd, … beschaamd om over negatieve en moeilijke gevoelens te praten unieke situatie met eigen symptomen en accenten 13

Systematisch opsporen PPD, maar… • goed screenen vraagt een georganiseerde aanpak • gedetecteerd, en dan? Nood aan een netwerk van zorg: • • • beschikbaar (? ) toegankelijk (? ) op maat (? ) continuïteit van zorg (? ) met zowel oog voor de problematiek van de jonge ouders als voor de noden van het jonge kind (? ) • samenwerking tussen zorgvoorzieningen voor volwassenen en diensten voor kinderzorg (? ) 14

Postpartumdepressie Behandelingsstrategieën: – – – informatie, geruststelling en ondersteuning (ook materieel) psychotherapie hulp om de stressoren te verminderen psychofarmaca hospitalisatie: moeder-kindopname ⇒ moeder-kindrelatie tot ontwikkeling laten komen binnen een “holding environment” Prognose: – gunstig bij vlugge opsporing en behandeling – kans op recidief bij volgende bevalling: +/- 25 - 30% 15

En wat met de vaders? • postpartumstress en –depressie bij jonge vaders • correlatie PPD moeders en depressie bij vaders • hun relatie met baby • implicaties voor gezinssysteem en bredere familiale context 16

Residentiële behandeling op de Moeder-Baby-Eenheid Indicatie voor gezamenlijke opname van moeder en baby: – het lijden van de jonge moeder – via intake en overleg binnen het team en met externe verwijzers De multidisciplinaire behandeling is er op gericht te zorgen voor: – de “zieke” moeder – de baby “at risk” (met oog voor zijn fysische en psychische noden) – de interactie ouder-kind – de context (partner, familie, bredere sociale omgeving, andere hulpverleners) 17

Accommodatie op de Moeder-Baby. Eenheid • kleinschalige afdeling: plaats voor 8 moeders en hun baby’s (tot max. 1 jaar) / recent ook extra plaatsen voor dagverpleging • • • gemeenschappelijke leefruimte en keuken speelmat voor moeders samen met hun baby tuintje met zandbak en schommel individuele slaapkamers voor de moeders 3 babykamers gekwalificeerde hulpverleners 18

Behandelingsconcept op de Moeder-Baby-Eenheid (1) • “holding environment” als leefklimaat van de afdeling • individuele en groepstherapieën voor de moeder en voor moeder en baby samen, o. a. : • hand-in-hand begeleiding door verpleging • babymassage, muziektherapie, begeleide spelmomenten met de baby • video-interactie begeleiding • creatieve therapie • huishoudelijke taken • postnatale fitness • moederuurtje/vaderuurtje • themalessen 19

Behandelingsconcept op de Moeder-Baby-Eenheid (2) • therapieën zijn zowel reflectief als ondersteunend voor het functioneren in de dagelijkse realiteit • gezins- en contextuele benadering – jonge gezin: het belang van de vaders en andere gezinsleden (vaderuurtje, relatietherapie, familie- en gezinssessies, …) – gezin van herkomst indien relevant – samenwerking met externe hulpverleningsinstanties (netwerkoverleg) • enkel residentiële opvang wanneer ambulant en/of dagbehandeling niet toereikend • streven naar korte behandelingsduur 20

Nog enkele bedenkingen rond opsporing en preventie van perinatale psychiatrische problematiek (1) • belang van het opsporen van kwetsbare vrouwen en risico-moeders • tijdens zwangerschap (of zelfs voordien) • zwangere vrouwen moeten meer systematisch bevraagd worden (huidige gevoelswereld, psychiatrische voorgeschiedenis, familiale antecedenten) → 10 - 15% angst en depressieve klachten → weinig gedetecteerd • zwangere vrouwen en jonge moeders lezen en horen veel (media), maar doen weinig ervaring op in moederlijke vaardigheden (moeten het zelf maar wat uitzoeken) 21

Nog enkele bedenkingen rond opsporing en preventie van perinatale psychiatrische problematiek (2) • belang van de prenatale voorlichtings- en informatiesessies (in ziekenhuizen en geboortehuizen) voor zwangere vrouwen en hun partners → te weinig educatieve componenten (“parenting en coping strategies”) → te weinig aandacht voor emotionele en psychologische aspecten van het moederschap → te weinig aandacht voor dingen die kunnen mislopen (“depressie aanpraten”) • het zwaartepunt van pre- en postnatale zorg ligt nog teveel op het lichamelijk welzijn van moeder en baby en op allerhande praktische problemen, waardoor psychologische en emotionele noden nogal eens over het hoofd gezien worden • stigma/weerstand om “negatieve” en/of ambivalente gevoelens te uiten • perinatale zorg nog teveel in de kinderschoenen (te weinig continuïteit in zorg) 22
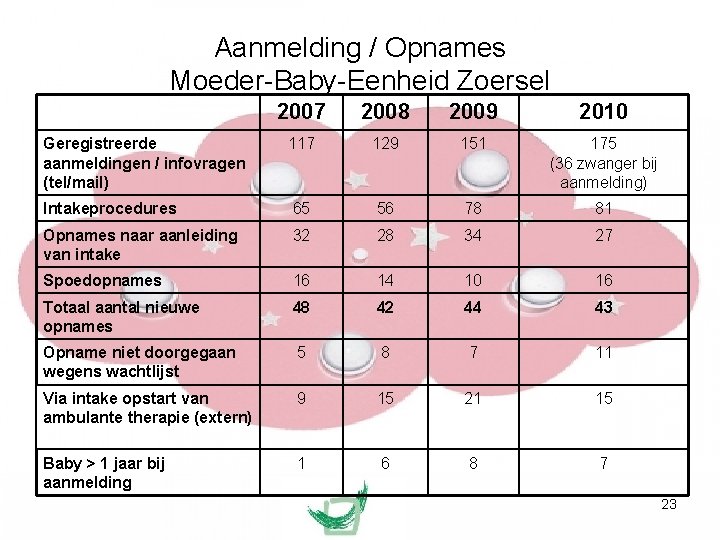
Aanmelding / Opnames Moeder-Baby-Eenheid Zoersel 2007 2008 2009 2010 Geregistreerde aanmeldingen / infovragen (tel/mail) 117 129 151 175 (36 zwanger bij aanmelding) Intakeprocedures 65 56 78 81 Opnames naar aanleiding van intake 32 28 34 27 Spoedopnames 16 14 10 16 Totaal aantal nieuwe opnames 48 42 44 43 Opname niet doorgegaan wegens wachtlijst 5 8 7 11 Via intake opstart van ambulante therapie (extern) 9 15 21 15 Baby > 1 jaar bij aanmelding 1 6 8 7 23

Aanmeldingen / infovragen zowel telefonisch (meeste) als via e-mail → informatie over de afdeling, de werking, het doorverwijzen, wie komt in aanmerking voor hospitalisatie, … → informatie rond de aanwezigheid van de baby op de afdeling → vragen rond andere therapie- en begeleidingsmogelijkheden van postpartumpathologie / bij ons of elders door huisartsen, Kind & Gezin, gynaecologen, welzijnswerkers, jonge moeders zelf of hun omgeving → vragen naar overleg door verschillende hulpverleningsinstanties rond multiproblemgezinnen (thuisbegeleidingsdiensten zoals OCMW, Psychiatrische Thuiszorg, Comité Bijzondere Jeugdzorg, …) 24
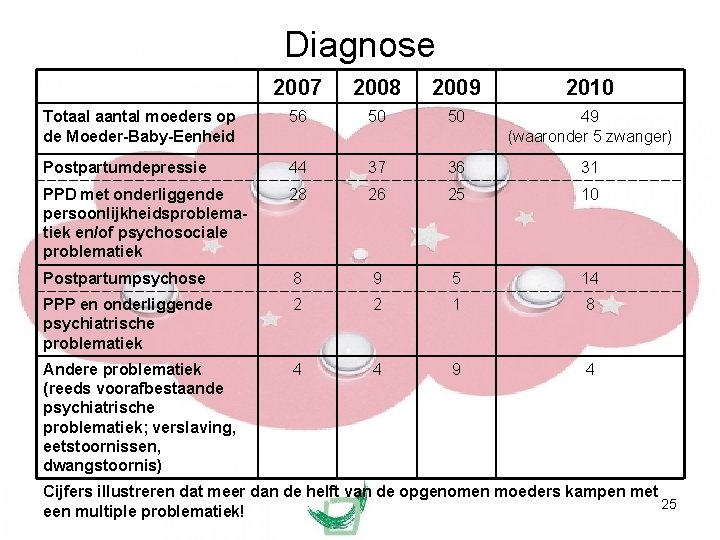
Diagnose 2007 2008 2009 2010 Totaal aantal moeders op de Moeder-Baby-Eenheid 56 50 50 49 (waaronder 5 zwanger) Postpartumdepressie 44 37 36 31 PPD met onderliggende persoonlijkheidsproblematiek en/of psychosociale problematiek 28 26 25 10 Postpartumpsychose 8 9 5 14 PPP en onderliggende psychiatrische problematiek 2 2 1 8 Andere problematiek (reeds voorafbestaande psychiatrische problematiek; verslaving, eetstoornissen, dwangstoornis) 4 4 9 4 Cijfers illustreren dat meer dan de helft van de opgenomen moeders kampen met 25 een multiple problematiek!

Voornaamste verwijzers → huisarts → gynaecoloog / vroedvrouw / moederhuis → PAAZ / PZ / psychiater of psycholoog / CGGZ → Bijzondere Jeugdzorg (VK / CBJ / JRB) → Kind & Gezin → familie → eigen initiatief van de moeder → andere: OCMW, CIG, thuisbegeleidingsdiensten, asielcentra, … 26

Slotbemerkingen → binnen de peripartale zorg voor toekomstige en jonge moeders zijn gynaecologen/verloskundigen belangrijke spilfiguren! - ze zijn dikwijls eerste aanspreekpunt - ook hier krijgen jonge moeders het laatste woord 27
- Slides: 27