Czerniak zoliwy Melanoma malignum nowotwr zoliwy melanocytw wg


























- Slides: 27

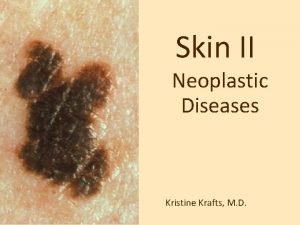
Czerniak złośliwy (Melanoma malignum) nowotwór złośliwy melanocytów (wg. WHO)

Czerniak złośliwy- najbardziej złośliwy nowotwór skóry najczęstszym punktem wyjścia jest skóra, ale może również powstawać w obrębie błon śluzowych, gałki ocznej oraz opon mózgowych W skórze- powstaje w obrębie znamion barwnikowych, głownie atypowych lub w skórze nie zmienionej Wcześnie daje przerzuty

Czerniak złośliwy – EPIDEMIOLOGIA W PL: gwałtowny wzrost zachorowalności na czerniaka -w ciągu ostatnich 20 lat – zwiększenie zachorowalności prawie 3 x Standaryzowany współczynnik zachorowalności: ok. 4/100 tys. czyli 2200 nowych zachorowań rocznie W Wielkopolsce notuje się wyższy współczynnik zachorowalności na czerniaka w porównaniu do reszty kraju 3 cie miejsce co do neo złośliwych skóry, a przyczyna 90% zgonów z powodu neo skóry Europa 10 -20/100 tys

Czerniak złośliwy Najczęściej u osób w wieku średnim Częściej dotyczy kobiet, u kobiet najczęstsze umiejscowienie: twarz i kończyny górne, u mężczyzn: tułów Rasa biała obciążona znacznie większym ryzykiem zachorowania W około 5 -10% stwierdza się rolę czynników genetycznych

Czynniki ogólne wpływające na rozwój czerniaka intensywne okresowe napromienianie UVB oparzenia słoneczne redukcja warstwy ozonowej

Czynniki ryzyka rozwoju czerniaka czerniak w rodzinie uprzednio stwierdzony czerniak u chorego znamiona dysplastyczne znamiona wrodzone bardzo duża liczba znamion barwnikowych (>50) jasna karnacja: jasna skóra, jasne włosy, jasne oczy skłonność do oparzeń słonecznych oparzenia słoneczne w dzieciństwie lub młodości nadmierna ekspozycja na światło słoneczne

MM RISK M M R I S K Moles multiple Moles dysplastic Red head, freckles Inability to tan Sunburn w dzieciństwie Kindered (rodzinne wyst. )

Rozpoznawanie czerniaka Wczesne wykrycie czerniaka ma kluczowe znaczenie dla rokowania Rozpoznanie wczesnego stadium daje szanse na ponad 99% dziecięcioletniego przeżycia U chorych z zaawansowanym czerniakiem złośliwym rokowanie jest złe

System oceny klinicznej czerniaka ABCD (SSM) i EFG (NM): • A = asymetria • B = border - brzeg (niekorzystny- nieregularny brzeg z wypustkami) • C = kolor (niekorzystny- wielokolorowość) • D = średnica (>6 mm) • E = elevated - wzrost guzowaty, powiększenie, uniesinie zmiany • F = firm • G = growing

System oceny klinicznej czerniaka Skala Glasgow Niekorzystne pojawienie w znamieniu cech: 1. 2. 3. 4. 5. 6. 7. Zmiana wielkości Kształtu (nieregularny brzeg) Koloru (nieregularna pigmentacja) Stan zapalny Sączenia lub krwawienia Zmiany czucia, świadu Rozmiar przekracza 7 mm Stwierdzenie 3 z tych cech uzasadnia wstępne rozpoznaie czerniaka.

Badanie dermatoskopowe Uproszczony sysytem analizy obrazu, opiera się na stwierdzeniu: 1. Asymetrii 2. Nietypowej siatki barwnikowej 3. Niebieskobialawych welonów Argenziano “if in doubt, cut it out”- jeśli oglądasz ponad 10 sekun i masz wątpliwości- wytnij

Obraz histopatologiczny Badanie mikroskopowe powinno określać wartości w dwóch skalach: Skali Clarka Skali Breslowa- oceniająca grubość guza w mm

Klasyfikacja Clarka: I° – czerniak ograniczony do naskórka II° – czerniak nacieka warstwę brodawkowata skóry III° – czerniak dochodzi do warstwy siateczkowatej skóry, ale bez jej naciekania IV° – czerniak nacieka warstwę siateczkowatą V° – czerniak nacieka tkankę podskórną

Typy czerniaka złośliwego wychodzący z plamy soczewicowatej 5 -10% szerzący się powierzchownie 60 -70% guzkowy 10 -30% podpaznokciowo – akralny 5%

Czerniak szerzący się powierzchownie SSM 70% Początkowo- zmiana przypomina płaskie znamie barwnikowe o niejednorodnym zabarwieniu i nieregularnych brzegach Z czasem może zmiana przybierać obraz wielobarwnych guzków, z brodawkującą powierzchnią lub nawet owrzodzeniem średnica od 8 -12 mm do 5 cm Najczęściej występuje u osób w średnim wieku o jasnej karnacji Rozwija sie często na podlożu dysplastycznego znamienia barwnikowego Lokalizacja: kobiety: plecy, podudzia mężczyźni: plecy, przednia powierzchnia klatki piersiowej, podudzia

Czerniak wychodzący z plamy soczewicowatej LMM 5 - 20% wolny, kilkunastoletni wzrost wieloletni przebieg dotyczy osób w starszym wieku (ok. 65 lat), głównie kobiet miejsca odsłonięte: twarz, rzadziej: przedramiona, podudzia Początkowo zmiany mają charakter rozszerzających się plam barwnikowych o niejednorodnym zabarwieniu (kalejdoskopowe zabarwienie powierzchni) I postrzępionych granicach W późniejszym okresie: pogrubienie zmiany z wytworzeniem czerwonych guzkow

Czerniak guzkowy NM - 15 – 30% szybki wzrost (4 mies. do 2 lat) rozwój w skórze zdrowej lub rzadziej na podłożu znamienia guz średnicy ok. . 1 -3 cm Guzek o intensywnym brązowo-czarnym zabarwieniu, wokół mogą rozwijać się drobne guzki satelitarne powierzchnia nierówna, polipowata Zwykle występuje u osób w średnim wieku, częściej u meżczyzn kobiety: plecy, podudzia mężczyźni: plecy, przednia powierzchnia klatki piersiowej, podudzia

Czerniak podpaznokciowo-akralny ALM wolny wzrost (ok. 2, 5 lat) Początkowo- wolno rosnaca plama barwnikowa zlokalizowana na dystalnych częściach kończyn, w jej obrębie mogą tworzyć się następnie ogniska zaniku lub guzki Występuje głównie u osób starszych rozwój na podeszwie, dłoni, pod paznokciem, okolica okolopaznokciowa średnica 3 – 12 cm

Czerniak bezbarwnikowy (Melanoma amelanoticum) niewielka ilość lub brak barwnika zmiany mają zwykle postać czerwonawych guzkow, mogących ulegać owrzodzeniu większa złośliwość lokalizacja: powierzchnia calego ciala

Inne czerniaki niesklasyfikowane czerniaki skórne wychodzące z wrodzonych znamion barwnikowych lub znamion niebieskich (złośliwych niebieskich znamion) czerniak typu zwierzęcego- obraz histopat. podobny do czerniaka występującego u koni czerniaki błon śluzowych (jama ustna, gardło, jama nosowa, okolice płciowe) przerzuty czerniaków bez wykrywalnego guza pierwotnego

Przerzuty czerniaka przerzuty satelitarne: występujące w bezpośrednim otoczeniu guza (do 2 cm od guza pierwotnego) przerzuty tranzytowe: umiejscowione śródskórnie albo podskórnie w przebiegu odpływu naczyń chłonnych między guzem pierwotnym a miejscowymi węzłami chłonnymi miejscowe przerzuty do węzłów chłonnych: występują odpowiednio do miejsc odpływu chłonki przerzuty odległe: szerzące się drogami limfatycznymi i/lub krwionośnymi - m. in. do płuc, wątroby, mózgu, kości

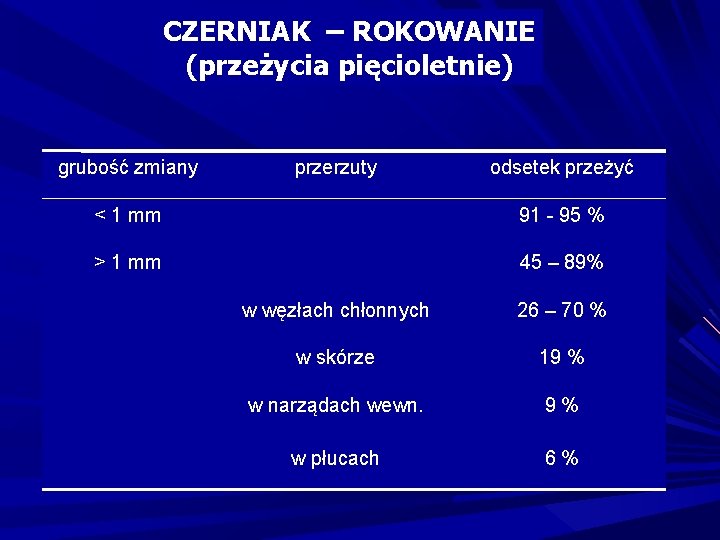
CZERNIAK – ROKOWANIE (przeżycia pięcioletnie) grubość zmiany przerzuty odsetek przeżyć < 1 mm 91 - 95 % > 1 mm 45 – 89% w węzłach chłonnych 26 – 70 % w skórze 19 % w narządach wewn. 9% w płucach 6%

Czynniki rokownicze 1. Pierwotne ognisko czerniaka: grubość (wg. Breslowa) obecność (mikro-) owrzodzenia ogniska pierwotnego okreslenie liczby mitoz dla „cienkich” czerniaków <1 mm Przerzuty w regionalnych ww. chłonnych – najistotniejszy czynnik rokowniczy Przerzuty w narządach odległych zależy od ich lokalizacji poziom LDH

Diagnostyka Szczegółowy wywiad Badanie + ocena ABCD Biopsja- wycięcie (unikanie biopsji przez nacięcie zmiany- ryzyko rozsiewu komórek czerniaka)

CZERNIAK ZŁOŚLIWY LECZENIE 1) wycięcie chirurgiczne z marginesem zdrowej tkanki + ew. biopsja węzła wartownika (gdy grubość guza > 0, 8 cm) + ew. limfadenektomia • MM przedinwazyjny – 0, 5 cm • <= 1, 00 mm – 1, 0 cm • > 1, 00 do <= 4, 00 – 2, 0 cm • > 4, 00 mm – 3, 0 cm KAŻDA ZMIANA PODEJRZANA O CZERNIAKA POWINNA BYĆ USUNIĘTA W CAŁOŚCI GDYŻ BIOPSJA CZĄSTKOWA LUB ŚCINANIE PŁATKOWE (shave biopsy) UNIEMOŻLIWIAJĄ PATOMORFOLOGICZNĄ OCENĘ GRUBOŚCI GUZA I GŁĘBOKOŚCI NACIEKANIA ZABIEG CHIRURGICZNY JEST JEDYNYM SKUTECZNYM POSTĘPOWANIEM PRZY CZERNIAKU I POZOSTAJE NADAL

CZERNIAK ZŁOŚLIWY - LECZENIE • stare leczenie - chemioterapia (gdy rozsiane zmiany w skórze, węzłach, przerzuty w płucach) – dekarbazyna (poprawia rokowanie, nie powoduje wyleczenia) • izolowana chemioterapia perfuzyjna (melfalan) – nie zwiększa przeżycia, opóźnia meta miejscowe • radioterapia (z wyboru, gdy meta w oun i kk oraz mm gałki ocznej) • stare - immunoterapia (w USA: IL – 2, odpowiedź na leczenie: 15%; w PL niestandardowo INF – alfa)

Nowe strategie leczenia systemowego Rekomendacje dotyczące leczenia – stale rozważane: - Immunoterapia: - anty-PD 1 - pembrolizumab - anty-CTLA 4 - ipilimumab - dla mutacji BRAF (60% MM): inhibitory BRAF i inh. MEK Terapia celowana – vemurafenib, dabrafenib – BRAF - trametynib – MEK - imatynib - c. KIT (70% odpowiedzi, wydłużenie czasu przeżycia o ok. 12 mies. )