Alteraciones tiroideas producidas por amiodarona Alcoy enero 2015
















- Slides: 22

Alteraciones tiroideas producidas por amiodarona Alcoy enero 2015

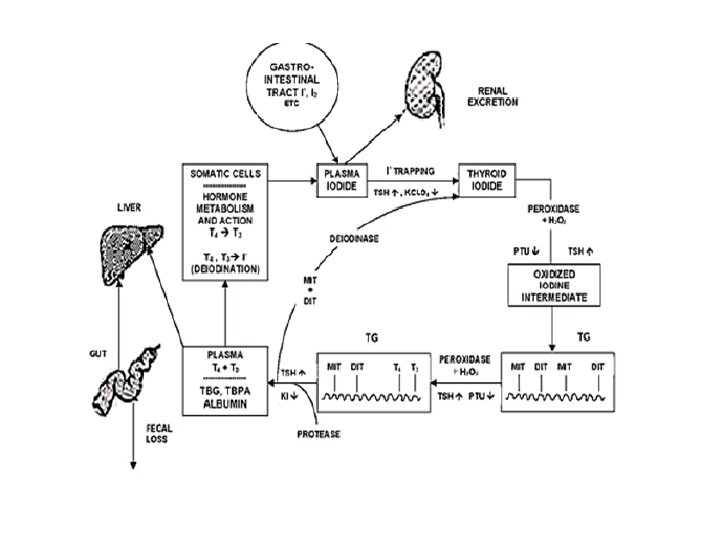
Amiodarona • Derivado benzofuránico rico en yodo. • Cada molécula contiene 2 átomos de yodo. • Dosis de 200 mg/día equivalen a 75 mg de yodo orgánico. • Supone un aporte de yodo de 50 -100 veces la ingesta recomendada por la OMS (0. 15 -0. 3 mg/día). • Muy lipofílico • Se puede detectar en plasma hasta 9 meses después de su retirada.


Amiodarona (II) • Antiarrítmico de clase III. • Deprime el automatismo en los nódulos sinusal y auriculoventricular. (clase I y II) • Mantenimiento del ritmo sinusal en FA refractarias, profilaxis de FA en cirugía cardiaca, tto de arritmias ventriculares. . • Efectos adversos en un 15% durante el primer año y hasta el 50% a largo plazo. • Oculares: neuritis óptica • Cútaneas: fotosensibilización • Pulmonares: fibrosis • Neurológicas: neuropatía periférica. • Hepáticas: aumento transas, cirrosis. • GI: náuseas, anorexia.

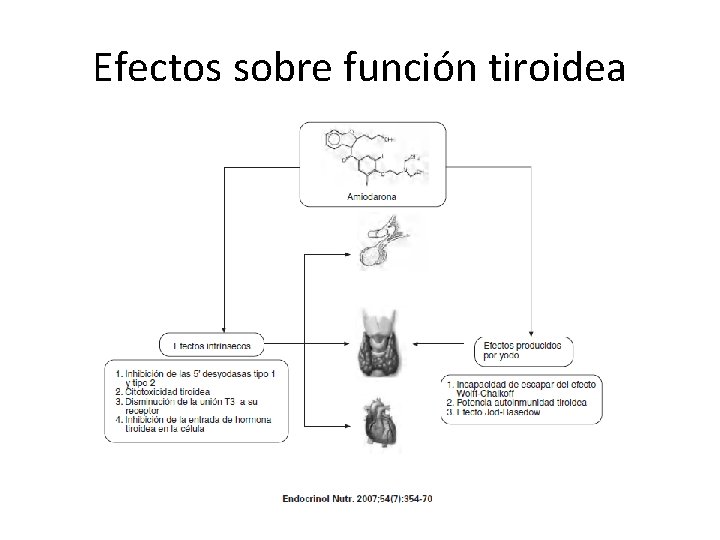
Efectos sobre función tiroidea


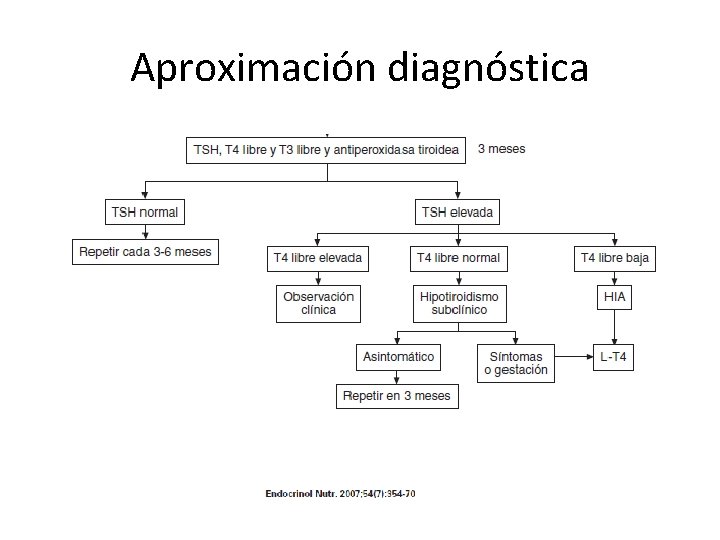
Disfunción tiroidea inducida por amiodarona • • TSH normal/alta. T 4 libre normal/alta T 3 libre normal/baja. r. T 3 normal/alta.

Hipotiroidismo inducido por amiodarona • Prevalencia 2 -11%. • Más en zonas yodosuficientes y si hay tiroiditis crónica autoinmune. • Más en mujeres. • Incapacidad de escape del efecto Wolff-Chaikoff, efecto citotóxico de la amiodarona o el yodo, potenciación de la autoinmunidad… • Puede aparecer en cualquier momento, pero infrecuente tras 18 meses. • Transitorio o permanente.

Aproximación diagnóstica

Tratamiento • No es necesario retirar amiodarona. • La dosis de T 4 requerida es mayor…precaución para evitar tirotoxicosis yatrógenica ( TSH en mitad superior del rango normal) • Si se suspende la amiodarona, valorar suspender T 4 en pacientes sin autoinmunidad (90% de remisión a los 4 meses).

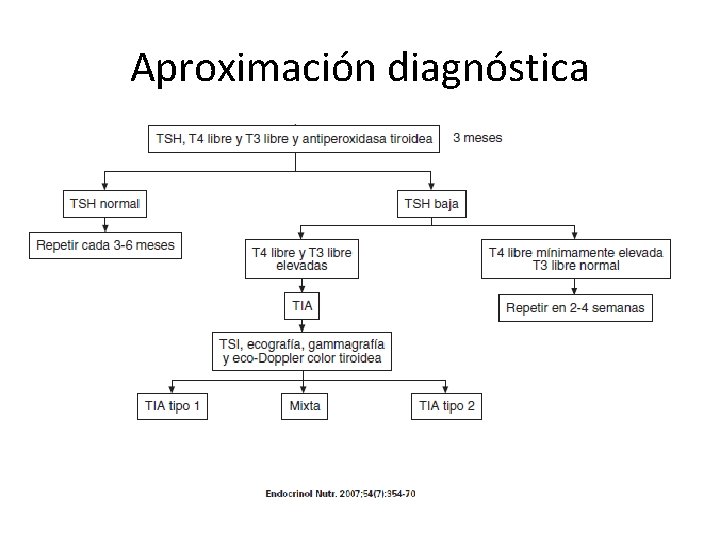
Tirotoxicosis inducida por amiodarona Prevalencia 1 -23%. Más en zonas con bajo aporte de yodo. Suelen ser más jóvenes y más en varones. TIA tipo 1: en tiroides patológicos (bocio, Graves latente) y en zonas con bajo aporte. Fenómeno Jod. Basedow. Aumento de la síntesis y liberación de hormonas tiroideas. • TIA tipo 2: tiroides sanos y aporte suficiente. Tiroiditis destructiva farmacológica. Liberación de hormonas almacenadas en el coloide. • •

Tirotoxicosis inducida por amiodarona (II) • Inicio impredecible y con frecuencia súbito. • 2 -3 años tras el inicio del tto. También meses tras la retirada. • Puede no haber taquicardia o palpitaciones. • En ancianos puede cursar de forma asintomática. • Empeoramiento de enf. cardiaca subyacente. • FA o taquicardia ventricular previamente controladas con amiodarona. • TIA tipo 2 : dolor anterocervical y fiebre.


Aproximación diagnóstica

¿suspendemos la amiodarona? • Preguntar a cardiología. • Su retirada no se acompaña de efectos beneficiosos inmediatos. • Su retirada puede exacerbar los síntomas del hipertiroidismo ( efecto seudoinhibitorio Beta y aumento de T 3). • La sobrecarga de yodo puede reducir le efectividad del tratamiento con radioydo en la TIA tipo 1. • Tipo 1: Europa 90% USA 79% • Tipo 2: Europa 80%, USA 66%

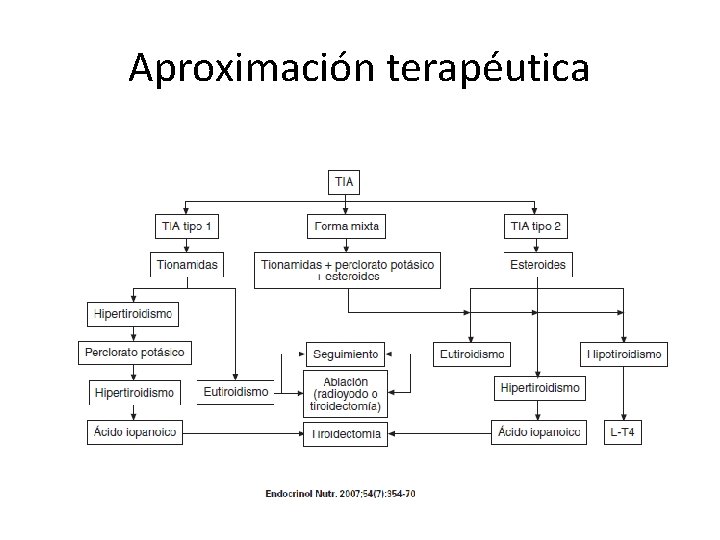
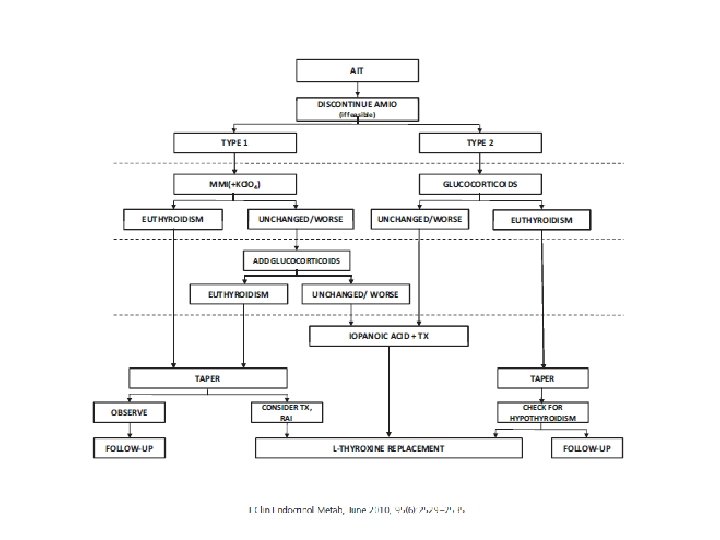
Tratamiento TIA tipo 1 • Objetivo: inhibir la organificación del yodo e inhibir la síntesis de hormonas tiroideas. • Tionamida: 40 -80 mg/día de metimazol. • Respuesta lenta 3 -5 meses • Asociar perclorato potásico: inhibe la captación de yodo. 600 mg-1 gr/día 15 -45 días. • ¿litio? : inhibe la síntesis y liberación de hormonas tiroideas. Poca evidencias. • ¿plasmaféresis? • Ablación con I 131: problemas de captación. ¿añadir TSH recombinante?

Tratamiento TIA tipo 2 • Corticoides: inhiben la D 1, estabilizan la membrana y tienen efectos antiinflamatorios e inmunosupresores en el tiroides. • Dosis 0. 5/0. 7 mg/Kg diarios durante 3 meses. • Mejoría clínica y analítica en 3 -4 semanas ( curados el 50%). • Si recidiva se reintroduce.

¿Tiroidectomía? Necesidad de amiodarona. Resistencia al tto. médico antitiroideo. Deterioro de la función cardíaca. Sintomatología tirotóxica severa. Necesidad de retirar antitiroideos. Necesidad de tratamiento definitivo. Administrar 10 dias previos a la cirugía agentes colecistográficos (ac. iopanoico 1 gr/día): Inhiben la D 1, inhibe la captación tisular de hormona tiroideas y su síntesis y liberación. • Mayor morbilidad y mortalidad que en otras tiroidectomías. • Se recomienda anestesia loco-regional • •

Aproximación terapéutica


• ¿Qué hacemos cuando el paciente ya está eutiroideo? : Ablación en la tipo 1 y observación en la tipo 2. • ¿Qué hacemos si hay que dar de nuevo amiodarona? : Ablación profiláctica en la tipo 1 y actitud expectante en la tipo 2. • ¿Qué ocurre cuando se reintroduce? . Hipertiroidismo o hipotiroidismo.

¿Qué hago yo? • Pido T 3 libre si tengo dudas. • Inicio dosis altas de tirodril/neotomizol ( 6 -9 comp/día) y pido ECO, doppler, IL-6 y anticuerpos cito en 3 -4 semanas. • Si parece tipo 1 y buena respuesta: sigo igual. • Si parece tipo 2 y mala respuesta: suspendo antitiroideos y pongo prednisona. • Si parece mixta: dejo antitiroideos y añado corticoides.
 Depreciacion por unidades producidas
Depreciacion por unidades producidas Amiodarona rcp
Amiodarona rcp Unidades producidas
Unidades producidas Introduccion de la diabetes
Introduccion de la diabetes Coma mixedematoso
Coma mixedematoso Hipotiroidismo autoinmune
Hipotiroidismo autoinmune Pasos de la sintesis de hormonas tiroideas
Pasos de la sintesis de hormonas tiroideas Alteraciones en las funciones ejecutivas
Alteraciones en las funciones ejecutivas Alteraciones en el electrocardiograma
Alteraciones en el electrocardiograma Caracteristicas de hermes
Caracteristicas de hermes Eje eléctrico normal
Eje eléctrico normal Alteraciones de los electrolitos
Alteraciones de los electrolitos Anomalías en los cromosomas
Anomalías en los cromosomas Ojos de mapache signo
Ojos de mapache signo Nervio trigemino alteraciones
Nervio trigemino alteraciones Alteraciones prosodicas
Alteraciones prosodicas Alteraciones negativas
Alteraciones negativas Calendario enero 2009
Calendario enero 2009 Feliz los nacidos en enero
Feliz los nacidos en enero Enero
Enero Enero febrero marzo abril
Enero febrero marzo abril Efemerides literarias mayo
Efemerides literarias mayo Slidetodoc.com
Slidetodoc.com