A peritonitisz etiolgija intraabdominlis tlyogok loklis hasri szervek

A peritonitisz etiológiája intraabdominális tályogok lokális hasűri szervek gyulladása primer: többnyire hematogén úton diffúz szekunder: • üreges hasi szervek perforációja • hasűri szervek gyulladása • posztoperatív (varratelégtelenség, hasűri vérzés) egyéb • diabéteszes eredetű • urémiás eredetű

Az ileusz felosztása obstrukciós mechanikus diffúz strangulációs paralitikus: • metabolikus (K-háztartás zavara) • hormonális (diabetes mellitus) • vaszkuláris (mezenteriális elzáródás) spasztikus • porfíria
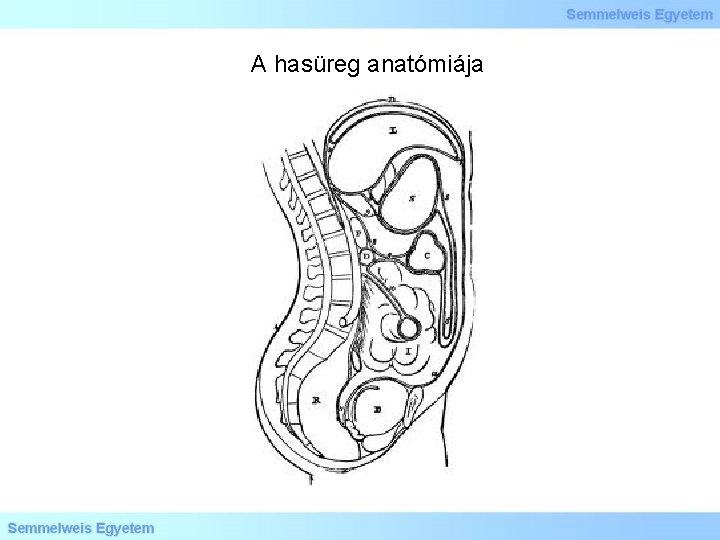
A hasüreg anatómiája

A peritonitiszek klinikai felosztása • primer vagy spontán bakteriális peritonitisz A bélrendszer megnyílása nélkül, mintegy a bélfal áteresztésével alakul ki, jellemző aszcitesszel járó dekompenzált cirrózisos májbetegeknél. A leggyakoribb iatrogén oka a rendszeres peritoneális dialízis. Ez a típusú hashártyagyulladás ritkán vezet a beteg szeptikus állapotához. • secunder peritonitisz A bélrendszer sérülésén keresztül kiáramló bélflóra okozza; (lásd. SN_XII_2_2_ tablazat: A szekunder peritonitiszek okai) Ezek zömmel, úgynevezett területen szerzett hasüregi infekciók (vezető ok az appendicitisz), és többségében komplikáció- mentesek, nem vezetnek szepszishez. A súlyos intraabdominális fertőzések zömében kórházi kezelésekhez társultan alakulnak ki, vezető kórokuk a bélanasztomózis elégtelensége, valamint a szplanchnikus keringés zavara. • tercier peritonitisz Hashártyagyulladás, ami az adekvát kezelés ellenére 48 óra elteltével kiújul, vagy 48 órán túl is fennáll. Típusosan kritikus állapotú, legyengült immunrendszerű betegeknél kialakuló, a fentiek közül a legmagasabb mortalitású (50 -70%) fertőzés. Jellemzően kórházi, polirezisztens bakteriális törzsek okozzák. • peritoneális tályog A szervezet sikeres védekezési mechanizmusának eredménye, mellyel a fertőzést lokalizálta. Ez azonban pürrhoszi győzelem, hiszen a tályog sajátos környezete egyrészt megakadályozza, hogy az immunrendszer a kórokozókat eliminálja - az immunsejtek hozzáférése akadályozott, alacsony lokális p. H, bakteriális termékek, alacsony oxigénkoncentráció akadályozza a neutrofil és makrofág funkciót -. Másrészt az antibiotikumok bejutása a kórokozókhoz - a szegényes perfúzió, és a megváltozott lokális miliő miatt - igen korlátozott. Tályog leggyakrabban szecunder peritonitisz kapcsán alakul ki, és az elhúzódó fertőzés, illetve a tercier peitonitisz jellemző kóroka lehet.
A szekunder peritonitiszek okai

A kórokozók meghatározásának indirekt módjai anatómiai eloszlás A béltraktus különböző szakaszain bekövetkező sérülés helyétől függően más-más patogén a domináns infekciós ágens. Így a gyomor és a duodenum sérülésekor elsősorban kis számú Gram- pozitív, majd aborális irányba haladva egyre inkább a Gram-negatív baktériumok a jellemzőek. A vastagbél sérülésekor pedig aerob, és anaerob baktériumokból álló kevert flórával kell számolni. klinikai megjelenési forma A primer/szekunder/tercier peritonitisz jellegzetes kórokozói különbözőek. kórtörténet A beteg otthonában , vagy kórházi tartózkodás alatt (nozokomiális infekciók), sebészeti beavatkozást követően alakult-e ki a fertőzés? a beteg saját rizikó faktorai „Egészséges”, vagy elesett állapotú, immunkomprimált, idős, esetleg kritikus állapotú, intenzív osztályon kezelt.
A hasűri fertőzések kialakításáért felelős jellemző kórokozók
labor és mikrobiológiai vizsgálatok

képalkotó vizsgálatok

terápia

Antibakteriális terápia súlyos intraabdominalis infekciók esetén

sebészi góctalanítás
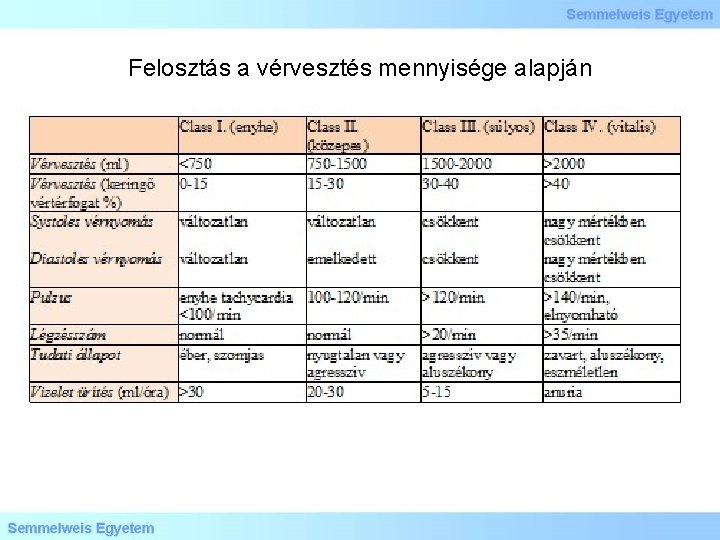
Felosztás a vérvesztés mennyisége alapján

A stressz ulkusz kialakulásának rizikófaktorai • • • • anamnézisben ulkusz akut veseelégtelenség akut májelégtelenség égés (Curling-ulkusz 30%, vérzés 20%) trauma (agykoponya sérülés, intrakraniális beavatkozás, Cushing-ulkusz: 50 - 70%, ulkuszvérzés 40 -50%, politrauma 2 -8%, politrauma+agykoponyasérülés: 10 -40%) ARDS, légzési elégtelenség, 48 órán túli gépi lélegeztetés szepszis kardiogén sokk akut nekrotizáló pankreatitisz DIC vese transzplantáció kortizon terápia életkor (>65 év)

Vérzés stádium beosztása Forrest szerint a látott endoszkópos kép alapján Aktív vérzés: • I. a artériás spriccelő vérzés • I. b szivárgó vérzés Nincs aktív vérzés, de: • II. a fekete ulkusz alap • II. b látható ércsonk • II. c tapadó koagulum • III. ulkusz, vérzés nélkül

a bél gyulladásos megbetegedései: definíciók fulmináns kolitisz Súlyos, akut transzmuralis kolitisz, melyhez szisztémás toxikus tünetek társulnak, etiológiától függetlenül magában hordozza a toxikus megakolon és a kolonperforáció veszélyét. nekrotizáló enterokolitisz Súlyos gyulladás, mely a bélfal infarktusához, perforációjához, esetleg teljes bélnekrózishoz vezethet. Típusosan koraszülöttekben, az élet első két hetében jelentkezik. Sebészi beavatkozást 60%-ban igényel, mortalitása kb 30%. Felnőttkorban elsősorban neutropenia, rossz higiénés körülmények esetén alakul ki. A Cl. perfringens proteolyticus ß-toxinja okozhatja. toxikus megakolon Leggyakrabban kolitisz ulcerozában és ritkán Crohn-betegségben alakul ki, de gyulladásos kolitisz, ischaemiás kolitisz, diveritculitisz, colon tumor esetén is előfordul. Gyorsan kialakuló vastagbéltágulat, mely perforációhoz vezethet. Az IBD súlyos, gyakran sürgős műtéthez vezető komplikációja. kolitisz ulceroza A vastagbél krónikus gyulladásos betegsége.

az akut májelégtelenség definíciói Eredeti definíció szerint (Tray és Davidson 1970) 8 héten belüli kialakuló HE az első tünet (sárgaság) megjelenését követően. Jelenleg használatos definíció szerint (King’s College Hospital O’Grady) • hiperakut forma: HE 7 napon belül alakul ki a sárgaság (első tünet) megjelenését követően (agyödéma kockázata magas 70 -80%) • akut forma: HE 8 -28 nap között alakul ki (agyödéma kockázata 50 -60%) • szubakut forma: HE a 4 -12. hét között alakul ki (agyödéma nem gyakori, veseelégtelenség (HRS) és portális hipertenzós tünetek - pl. aszcitesz - gyakoriak)

Az akut májelégtelenség etiológiája
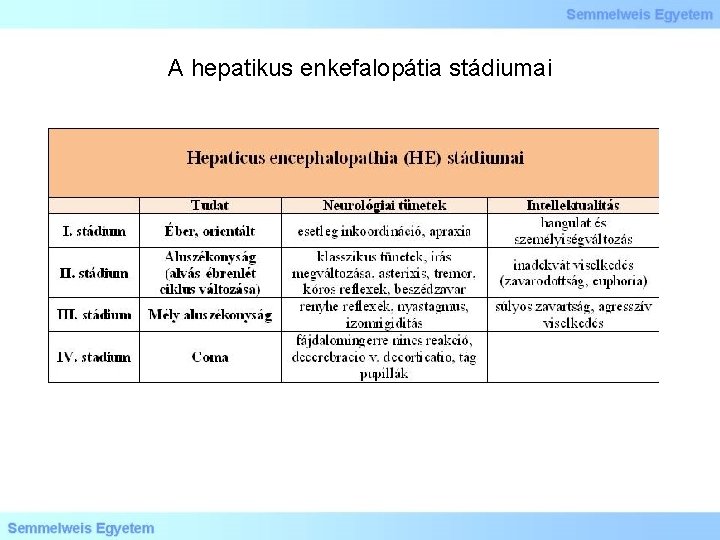
A hepatikus enkefalopátia stádiumai

Hepato-pulmonális szindróma és porto-pulmonális hipertónia HPS: AV malformációk miatt intrapulmonális vazodilatáció, söntképződés okozzák. • tünetei: hipoxia (p. O 2<50 Hgmm), cianózis, dobverőujjak, platypnoe és orthodeoxia • a tünetek fekve javulnak, felüléskor romlanak • A-a O 2 differencia >20 Hgmm • irreverzibilis, máj transzplantációval gyógyul PPHT: pulmonális artériás vazokonstrikció okozza (PAP> 25 Hgmm, PCWP <15 Hgmm) • tünetei: diszpnoé, orthopnoe, syncope • reverzibilis (pulmonális katéterezés, prostaciklin-kezelés) lehet • magas PH rontja az OLT sikerét.

A hepatorenális szindróma kritériumai • • • krónikus vagy akut májbetegség májelégtelenséggel és portális hipertenzióval GFR↓, se. Creat >30 mmol/l, Cl creat <40 ml/perc egyéb ok kizárható (sokk, infekció, hipovolémia, nefrotoxikus szer) 1500 ml SA infúzió beadása után nincs javulás proteinuria (<0, 5 g/nap) és posztrenális ok nem áll fenn egyéb: • oliguria (<500 ml/nap diurézis) • vizelet Na tartalom <10 mmol/l • vizelet ozmolaritás > szérum ozmolaritás • hiponatrémia (se Na <130 mmol/l)

ioneltérések akut májelégtelenségben • • • súlyos K+↓ tovább fokozza a renális ammónia termelést. Na+↓ (szimpatikotónia, ADH↑, hipotóniás hiperhidráció) P+↓ jellemző paracetamol mérgezésre hiperammonémia (NH 3↑) kezdetben metabolikus alkalózis (hipokalémia), később súlyos metabolikus acidózis hiperkatabolizmus, csökkent fehérjeszintézis megváltozott gyógyszer metabolizmus és transzport (hipoalbuminémia) elhúzódó esetben portális hipertenzió, aszcitesz pancreatitisz (ritka szövődmény)

Vizsgálati terv akut májelégtelenségben

hepatikus enkefalopátia és agyödéma kezelése I-II. stádiumban: • Laktulóz (ozmotikus laxatívum) napi 3 x 30 -50 ml (2 -3 EK) - cél: 2 -3 x laza széklet, colon p. H<6 - laktulóz beöntés (300 ml laktulóz+700 ml víz 4 x 30 -60 percig) - Cave: hasi disztenzió, hipovolémia, légútbiztosítás nélkül zavart tudat, aspiráció • rifamixin (Normix®) 3 x 400 mg - nem felszívódó antibiotikum, elsősorban a laktulóz hatástalansága esetén jön szóba II-IV stádiumban: • légútbiztosítás: szedáció propofollal vagy csökkentett dózisú opiáttal javasolt • agyödéma kezelése: fej emelése 30°-ra, ICP-t emelő manőverek kerülése - ICP monitorizálás elsődlegesen a vérzéses szövődmények miatt válogatott esetekben (transzplantáció előtt) - ICP legyen~20 -25 Hgmm, CPP>50 -60 Hgmm - görcsök esetén phenytoin, esetleg kis dózisú BZD (görcsprofilaxis nem szükséges) - bizonyított agyi nyomásfokozódás (ICH) esetén 3 x 0. 5 1 g/kg mannisol, de se. Osmol<320 mosmol/l (profilaktikus adása nem javasolt) - hiperventiláció (25 Hgmm<p. CO 2<30 Hgmm) esetleg sürgős esetben, de hatása rövid - barbiturátcoma vagy enyhe hipotermia (12 óránként 1°C csökkentés 32 -34°C-ig) rekurráló terápiarezisztens esetben megpróbálható - kortikoszteroid nem javasolt - laktulóz és rifamixin adandó

Koagulopátia kezelése • • • 10 mg/nap profilaktikus K-vitamin adása javasolt vérzés nélkül nem kell alvadási faktort pótolni. FFP adása javasolt (15 ml/kg) - • trombocita szuszpenzió adása javasolt: 1. – – – • • vérzés esetén, ha INR>1. 5 invazív beavatkozás előtt (kamradrain), vérzés esetén, ha a THC<50. 000/μl, invazív beavatkozás előtt, ha THC<50. 000/μl vérzés nélkül ha THC<10. 000/μl hipofibrinogenémiában (<100 mg/dl) I. faktor (Haemocomplettan P®) adható uralhatatlan vérzés esetén r. FVIIa (Novoseven®)
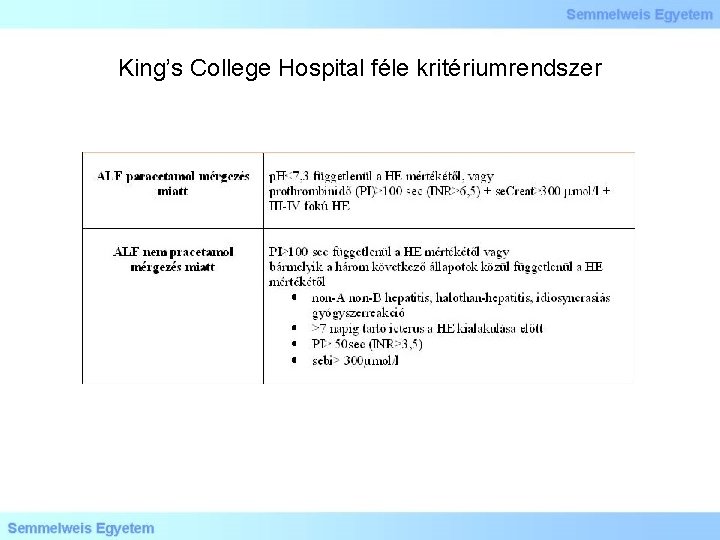
King’s College Hospital féle kritériumrendszer

Intenzív osztályon kezelt betegeknél kialakuló májkárosodás okai

A májtályog kialakulásának mechanizmusai • epeúti obstrukció → kolangitisz → multiplex tályog • appendicitisz, diverticulitisz → v. portae infektív trombózis → multiplex tályog • szisztémás bakteriémia (endocarditisz) → a. hepatica → multiplex tályog • gennyes kolecisztitiszről közvetlen átterjedés → szoliter tályog • traumás hematóma szekunder fertőződése → szoliter tályog
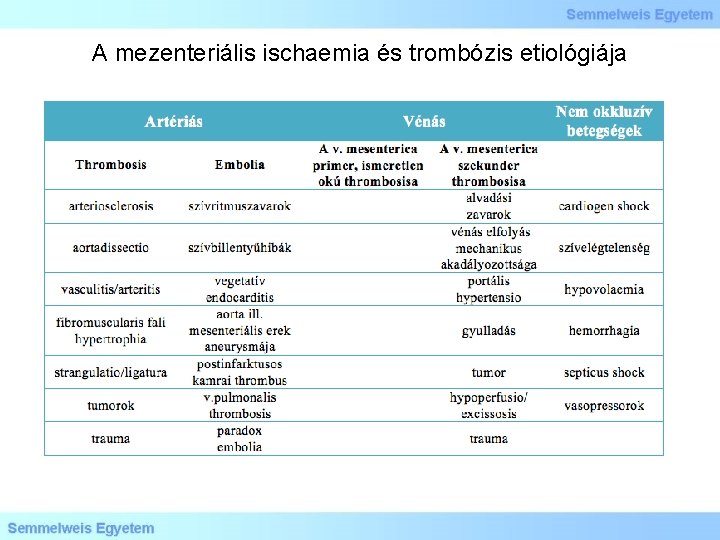
A mezenteriális ischaemia és trombózis etiológiája

A mezenteriális ischaemia, trombózis műtéti kezelése • • • embolektómia ± bélrezekció trombendarterektómia+ foltplasztika vaszkuláris reimplantáció bypass műtét Eehalt bélszakasz rezekciója „second look" műtét: az előző beavatkozások után 24 -48 óra múlva, amennyiben az elhalt és ép bélszakasz határa nem volt biztonságosan megítélhető NB. : Az első két módszernek csak az első 2 -3 órában van eredménye.

Az akut pankreatitisz etiológiája gyakoribb okok: • alkohol abúzus (35 -40%) • epeúti megbetegedések (35 -40%), leggyakrabban kövesség • idiopátiás (10 -15%) • ERCP (1 -5%) ritkább okok: • hiperkalcémia: hiperparatiroidizmus, D-vitamin túladagolás, TPN • hipertrigliceridémia: >20 mmol/l, fiatal férfiak, lipémiás szérum • tumor • mechanikus ok: trauma (1 -2%), posztoperatív állapot, pankreasz divisum • fertőzés: vírus, Mycoplasma pneumoniae, TBC, salmonella, Campylobacter, Ascaris • vaszkuláris: vaszkulitisz, SLE, TTP, ateróma, sokk • gyógyszerhatás: szulfonamid, valproat, furosemid, kortikoszteroid, hydrochlorotiazid, metronidazol, stb. • mérgezés: metanol
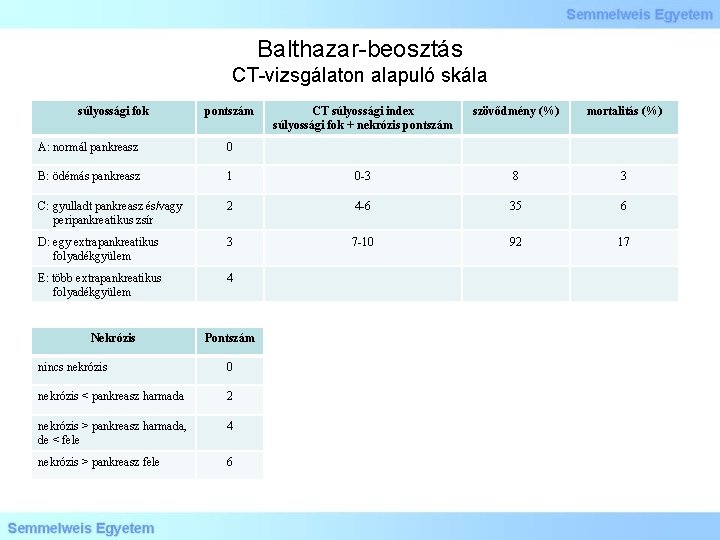
Balthazar-beosztás CT-vizsgálaton alapuló skála súlyossági fok pontszám CT súlyossági index súlyossági fok + nekrózis pontszám szövődmény (%) mortalitás (%) A: normál pankreasz 0 B: ödémás pankreasz 1 0 -3 8 3 C: gyulladt pankreasz és/vagy peripankreatikus zsír 2 4 -6 35 6 D: egy extrapankreatikus folyadékgyülem 3 7 -10 92 17 E: több extrapankreatikus folyadékgyülem 4 Nekrózis Pontszám nincs nekrózis 0 nekrózis < pankreasz harmada 2 nekrózis > pankreasz harmada, de < fele 4 nekrózis > pankreasz fele 6
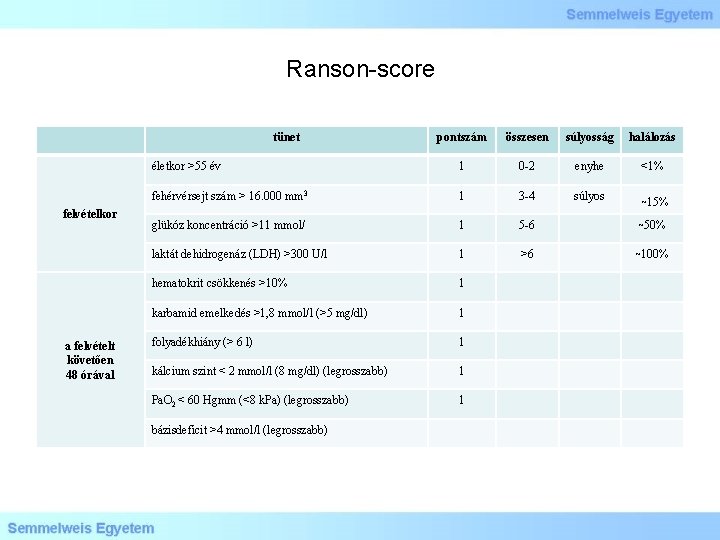
Ranson-score tünet felvételkor a felvételt követően 48 órával pontszám összesen súlyosság halálozás életkor >55 év 1 0 -2 enyhe <1% fehérvérsejt szám > 16. 000 mm 3 1 3 -4 súlyos 15% glükóz koncentráció >11 mmol/ 1 5 -6 50% laktát dehidrogenáz (LDH) >300 U/l 1 >6 100% hematokrit csökkenés >10% 1 karbamid emelkedés >1, 8 mmol/l (>5 mg/dl) 1 folyadékhiány (> 6 l) 1 kálcium szint < 2 mmol/l (8 mg/dl) (legrosszabb) 1 Pa. O 2 < 60 Hgmm (<8 k. Pa) (legrosszabb) 1 bázisdeficit >4 mmol/l (legrosszabb)

Az intenzív osztályos felvétel kritériumai felvételkor 24 óra elteltével 48 óra elteltével klinikai benyomás APACHE II. 8 Ranson >3 fenyegető szervi diszfunkció Ranson >3 CRP >150 mg/l BMI >30 CRP >150 mg/l fennálló vagy fokozódó szervi diszfunkció kétoldali vagy izolált baloldali pleurális folyadék fennálló vagy fenyegető szervi diszfunkció folyamatos folyadékreszuszcitációs igény
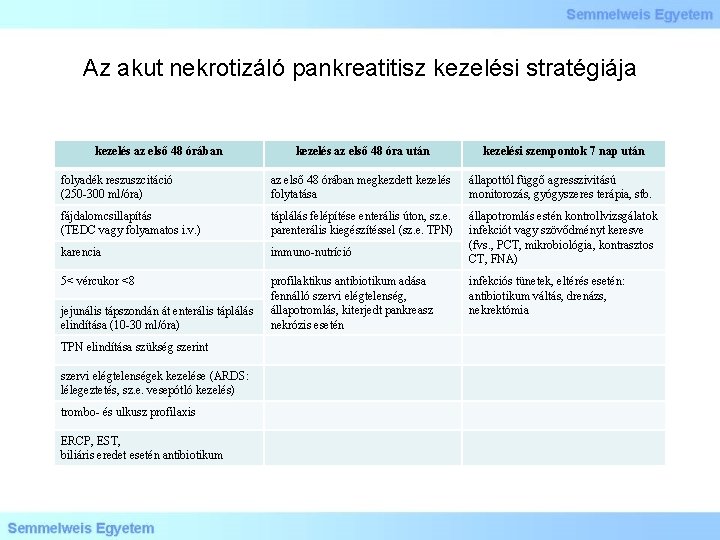
Az akut nekrotizáló pankreatitisz kezelési stratégiája kezelés az első 48 órában kezelés az első 48 óra után kezelési szempontok 7 nap után folyadék reszuszcitáció (250 -300 ml/óra) az első 48 órában megkezdett kezelés folytatása állapottól függő agresszivitású monitorozás, gyógyszeres terápia, stb. fájdalomcsillapítás (TEDC vagy folyamatos i. v. ) táplálás felépítése enterális úton, sz. e. parenterális kiegészítéssel (sz. e. TPN) karencia immuno-nutríció állapotromlás estén kontrollvizsgálatok infekciót vagy szövődményt keresve (fvs. , PCT, mikrobiológia, kontrasztos CT, FNA) 5< vércukor <8 profilaktikus antibiotikum adása fennálló szervi elégtelenség, állapotromlás, kiterjedt pankreasz nekrózis esetén jejunális tápszondán át enterális táplálás elindítása (10 -30 ml/óra) TPN elindítása szükség szerint szervi elégtelenségek kezelése (ARDS: lélegeztetés, sz. e. vesepótló kezelés) trombo- és ulkusz profilaxis ERCP, EST, biliáris eredet esetén antibiotikum infekciós tünetek, eltérés esetén: antibiotikum váltás, drenázs, nekrektómia

A hasmenések felosztása Lefolyás szerint: akut (<14 nap), perzisztáló (>14 nap), krónikus (<30 nap). Etiológia alapján: • fertőzések: vírusok, baktériumok, protozoonok által okozott megbetegedések. Ide sorolható a bakteriális toxinok (S. aureus, C. perfringens) által okozott ételmérgezés is. Ebbe a csoportba tartozik az antibiotikumasszociált Clostridium difficile által okozott pseudomembranosus colitis. • iatrogén: gyógyszerek (antibiotikumok, citosztatikumok, hashajtók) alkalmazásával összefüggő hasmenés, az enterális nutríció felépítésénél használt tápszerek ozmotikus terhelést jelenthetnek • maldigestióhoz vezető betegségek: hasi műtéteket követően (pl. : gastrectomia), epesavvesztő-szindróma, exokrin pankreasz elégtelenség • malabszorpcióhoz vezető betegségek: laktázhiány, gluténallergia, a bélrendszer vér-és nyirokáramlási zavarai • idült gyulladásos bélbetegségek: Crohn-betegség, colitis ulcerosa • hormonális eredet: hipertireózis, karcinoid, diabéteszes autonom neuropátia
- Slides: 36