OSOBISTA POMPA INSULINOWA OSOBISTA POMPA INSULINOWA Pompy insulinowe

OSOBISTA POMPA INSULINOWA

OSOBISTA POMPA INSULINOWA Pompy insulinowe dostarczają organizmowi insulinę w sposób, który o wiele lepiej naśladuje naturalne wydzielanie trzustki, niż podawanie insuliny za pomocą penów. Podawanie insuliny przy pomocy pompy jest bardzo precyzyjne, może być programowane i dostosowywane do indywidualnych potrzeb pacjenta, z wyliczeniem bardzo dokładnej dawki. W Polsce refundacja osobistej pompy insulinowej przysługuje do 26 roku życia, co 4 lata (dokładnie, co do dnia nie wcześniej!) – zakup przetargowy przez jednostkę służby zdrowia NFZ.

RODZAJE POMP INSULINOWYCH






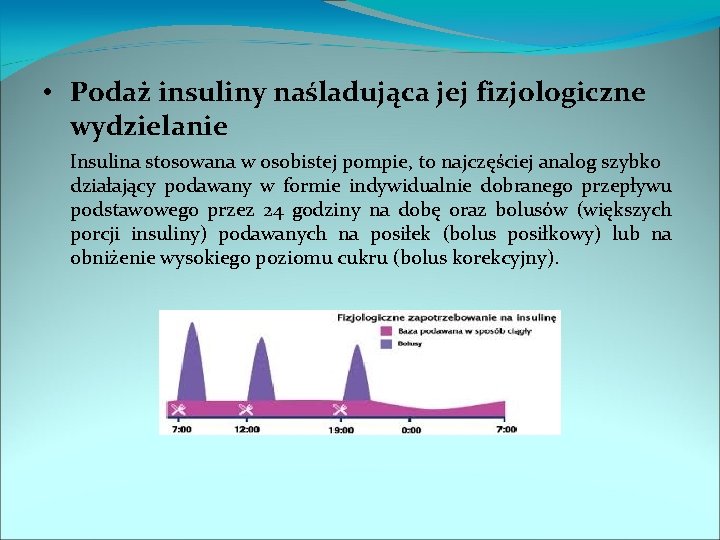
• Podaż insuliny naśladująca jej fizjologiczne wydzielanie Insulina stosowana w osobistej pompie, to najczęściej analog szybko działający podawany w formie indywidualnie dobranego przepływu podstawowego przez 24 godziny na dobę oraz bolusów (większych porcji insuliny) podawanych na posiłek (bolus posiłkowy) lub na obniżenie wysokiego poziomu cukru (bolus korekcyjny).

BAZA (dawka podstawowa) • To insulina podawana przez pompę stale, przez 24 godziny. Naśladuje ona fizjologiczny rytmu wydzielania insuliny i utrzymanie prawidłowej glikemii w nocy oraz między posiłkami, kiedy napływa glukoza z wątroby. Po zaprogramowaniu pompa podaje bazę automatycznie.

CZYNNIKI WPŁYWAJĄCE NA DAWKĘ INSULINY BAZALNEJ • Waga • Wiek pacjenta • Czas trwania choroby • Aktywność fizyczna • Fazy cyklu miesięcznego • Współistniejąca choroba infekcyjna, inne choroby dodatkowe • Stosowane leki • Trymestr ciąży

• Możliwości techniczne ustawiania bazy: 1. nawet 0, 025 j co pół godziny, 2. 0 d 2 -8 wzorów dawki podstawowej
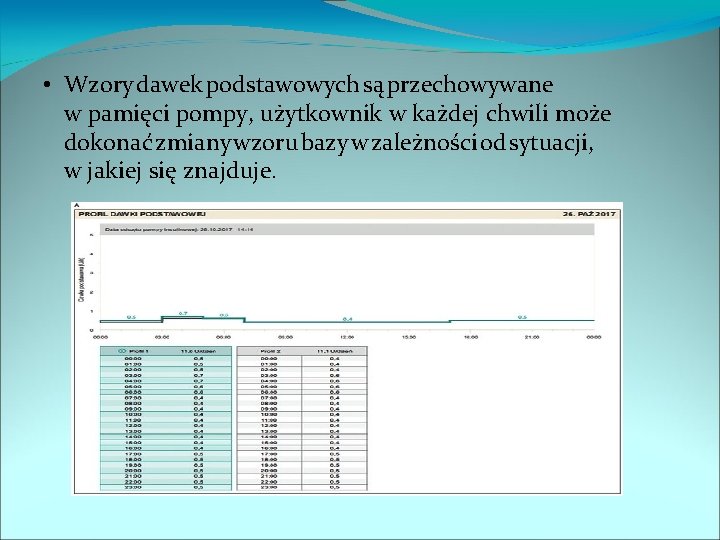
• Wzory dawek podstawowych są przechowywane w pamięci pompy, użytkownik w każdej chwili może dokonać zmiany wzoru bazy w zależności od sytuacji, w jakiej się znajduje.

• TYMCZASOWA DAWKA PODSTAWOWA – ( TDP) Tymczasowa dawka podstawowa umożliwia natychmiastową zmianę dawki wlewu podstawowego (bazy) w sytuacjach przejściowych, które nie należą do typowego trybu życia pacjenta. Możemy stosować procentowe zwiększenie i zmniejszenie bazy. 100% to aktualnie pracująca baza przed zastosowaniem TDP.

Możliwości techniczne ustawiania tymczasowej dawki podstawowej: 0 – 200%, od 0, 5 h co 0, 5 h do 24 h pompy firmy Medtronic 0 – 200%, od 15 min co 15 min do 24 h pompy insulinowe mylife Ypso. Pump 0 - 250%, od 15 min co 15 min do 24 h pompy firmy Roche

Dwie godziny przed planowanym wysiłkiem fizycznym najczęściej stosujemy bazę TDP 70 -80%. Przy infekcji najczęściej stosujemy bazę TDP 120%.

SYTUACJE KIEDY WZRASTA ZAPOTRZEBOWANIE NA INSULINĘ WE WLEWIE PODSTAWOWYM • Choroba infekcyjna • Zmniejszona aktywność fizyczna, np. na skutek zmiany pory roku z lata na jesień, weekend spędzony przed telewizorem • Stres • Koniec remisji i wzrost zapotrzebowania na insulinę

SYTUACJE KIEDY ZMNIEJSZA SIĘ ZAPOTRZEBOWANIE NA INSULINĘ WE WLEWIE PODSTAWOWYM • Wysoka długotrwała aktywność fizyczna np. zawody sportowe lub wycieczka górska • Ogólne zwiększenie aktywności fizycznej, np. na skutek zmiany pory roku z jesieni na wiosnę • Powrót do zdrowia po chorobie infekcyjnej • Początek infekcji przewodu pokarmowego z wymiotami i biegunką • Okres remisji cukrzycy

• BOLUS – to ilość insuliny podawana w związku z posiłkiem lub hiperglikemią. W prawidłowych warunkach komórki beta trzustki reagują wyrzutem insuliny na wzrost stężenia glukozy we krwi, np. po posiłku. Poprzez funkcję bolus, pompa naśladuje pracę trzustki w warunkach fizjologicznych. Jednak o czasie podania bolusa, jego wielkości i rodzaju użytkownik pompy decyduje sam. Zalecane jest stosowanie funkcji kalkulator bolusa podczas obliczania dawki insuliny na posiłek i korektę wysokiej glikemii, gdyż będzie ona wtedy precyzyjna i bezpieczna.

KALKULATOR BOLUSA Zaproponuje wielkość bolusa na podstawie następujących parametrów: 1. ustawień osobistych: przelicznik na wymienniki/kalorie i wrażliwość na insulinę 2. aktywnej insuliny, ustalonej na podstawie czasu działania insuliny 3. aktualnej wartości stężenia glikemii 4. ilości wymienników/kalorii

WSKAŹNIKI INSULINOWE – to ilość insuliny potrzebna na: • 1 WW (wymiennik węglowodanowy) w zależności od pory dnia i indeksu glikemicznego • 1 WBT (wymiennik białkowo-tłuszczowy) • 100 kcal zbilansowanego posiłku(50: 50)

RODZAJE BOLUSÓW

RODZAJE BOLUSÓW: Zwykły, Standardowy – dawka insuliny podana jest w całości zaraz po aktywacji funkcji bolus (działa ok. 2 -3 godz) Zastosowanie: • przed spożyciem węglowodanów prostych i złożonych oraz dodatków z białka i tłuszczu w niewielkiej ilości Insulinę należy przyjąć przy prawidłowej glikemii 15 min. przed posiłkiem, a w sytuacji spożycia posiłku o wysokim indeksie glikemicznym nawet 30 min. przed jedzeniem • w przypadku hiperglikemii (dawka korekcyjna)

Przedłużony – dawka insuliny przewidziana na posiłek może być rozłożona w czasie od 30 minut aż do 8 godzin. Najczęściej stosowany czas to 2 -3 godzin Zastosowanie: a) podczas spożycia posiłków białkowo-tłuszczowych np. : ser żółty, pleśniowy parówki sztuka mięsa (potrawy z grilla) wędliny jaja orzeszki b) podczas przyjęć okolicznościowych (posiłek rozłożony w czasie)

Przedłużony – dawka insuliny przewidziana na posiłek może być rozłożona w czasie od 30 minut aż do 8 godzin. Najczęściej stosowany czas to 1 -3 godzin Zastosowanie: a) podczas spożycia posiłków białkowo-tłuszczowych np. : ser żółty, pleśniowy parówki sztuka mięsa (potrawy z grilla) wędliny jaja orzeszki b) podczas przyjęć okolicznościowych (posiłek rozłożony w czasie)

Przedłużony – dawka insuliny przewidziana na posiłek może być rozłożona w czasie od 30 minut aż do 8 godzin. Najczęściej stosowany czas to 1 -3 godzin Zastosowanie: a) podczas spożycia posiłków białkowo-tłuszczowych np. : ser żółty, pleśniowy parówki sztuka mięsa (potrawy z grilla) wędliny jaja orzeszki b) podczas przyjęć okolicznościowych (posiłek rozłożony w czasie)

Złożony – stanowi połączenie bolusa normalnego i przedłużonego. Zastosowanie: Podczas spożywania posiłków wysokokalorycznych bogatych w białko, tłuszcze i w węglowodany np. : pizza frytki placki ziemniaczane zapiekanki posiłki w MC Donalds kuchnia chińska naleśniki Podczas spożywania posiłków białkowo-tłuszczowych, przy podwyższonej glikemii przedposiłkowej (dawka korekcyjna + dawka posiłkowa) Podczas przyjęć okolicznościowych (posiłek rozłożony w czasie)

„ Grube” zasady stosowania bolusa zwykłego i złożonego

„ Insulina FIASP - Zawsze stosujemy bolus złożony, ze względu na szybkość i krótszy czas działania tej insuliny (w pompie ten czas wynosi ok. 30 minut mniej), - Zamiast bolusa zwykłego przy posiłkach o kaloryczności do 300 kcal: 1. zwykle na I śniadanie, II śniadanie, obiad i podwieczorek stosujemy bolus złożony 70/30 na 0, 5 h 2. zwykle na kolację bolus złożony 50/50 na 1 h, a dzieci do 6 r. ż na 2 h-3 h - Bolusem prostym ewentualnie korekta wysokiego cukru

• HUMALOG ( LIPROLOG, LISPRO), NOVORAPID, APIDRA - Bolus prosty (zwykły) stosujemy przy posiłkach do 300 kcal i na korektę wysokiej glikemii.

FIASP, HUMALOG (LIPROLOG, LISPRO), NOVORAPID, APIDRA - Bolus złożony stosujemy, przy posiłkach powyżej 300 kcal (zawsze): 1. 300 kcal – 400 kcal czas działania bolusa przedłużonego z bolusa złożonego ustawiamy na 1 h, kolacja 2 h (dzieci do 6 rż 2 -3 h). 2. powyżej 400 kcal – 500 kcal czas działania bolusa przedłużonego z bolusa złożonego ustawiamy na 1, 5 h, kolacja 2, 5 h (dzieci do 6 rż 2 -3 h) 3. powyżej 500 kcal – czas działania bolusa przedłużonego z bolusa złożonego ustawiamy na 2 h, kolacja 3 h (dzieci do 6 rż 3 -4 h) •

Jeżeli posiłek jest dobrze zbilansowany bolus złożony stosujemy zwykle 60/40 lub 70/30. • Jeżeli w posiłku występuje przewaga białka i tłuszczu stosujemy bolus złożony 50/50. • Przy przewadze tłuszczy należy rozważyć zwiększenie całego bolusa o 30% i wydłużenie czasu działania bolusa przedłużonego o ok. 30 min-1 h. Przy przewadze białka należy rozważyć zwiększenie całego bolusa o 20%. • Jeżeli w posiłku występuje przewaga węglowodanów stosujemy bolus 80/20 Bardzo ważne, aby obserwować wpływ stosowanych bolusów na glikemię dziecka i w razie potrzeby indywidualizować zalecenia w zależności od spożywanego posiłku.

CZAS PODANIA INSULINY PRZED POSIŁKIEM PRZY PRAWIDŁOWEJ GLIKEMII • Zawsze 10 minut przed posiłkiem dla insuliny FIASP • Zawsze 15 -20 minut dla pozostałych analogów insuliny krótko działającej. Jeżeli pompa przed posiłkiem jest zatrzymana z powodu niskiej glikemii, po wyrównaniu glikemii do 70 -80 mg/dl, należy ją włączyć i podać bolusa na planowany posiłek.

SPOSOBY PODAWANIA BOLUSÓW POSIŁKOWYCH Warto wiedzieć: przy glikemii przed posiłkowej około 70 mg/dl - bolus należy wykonać tuż przed posiłkiem przy glikemii przed posiłkowej, mniejszej niż 70 mg% mg/dl bolus należy wykonać w trakcie posiłku, lub zaraz po jego zakończeniu, jednak w czasie nie dłuższym niż 15 minut od rozpoczęcia posiłku przy glikemii przed posiłkowej większej niż 140 mg/dl należy rozważyć zwiększenie dawki insuliny (dawka korekcyjna + dawka posiłkowa) i wydłużyć czas między bolusem a posiłkiem


CZĘSTOTLIWOŚĆ PODAWANIA BOLUSÓW Najbezpieczniej jest podawać bolusy posiłkowe, w co najmniej 2 -3 godzinnych odstępach czasowych, ponieważ insulina z poprzedniego bolusa wygasła i nie ma ryzyka hipoglikemii w wyniku nakładania się kolejnych dawek insuliny. W przypadku pokonywania hiperglikemii możliwe jest dostrzykiwanie dawek korekcyjnych w odstępach 2 -godzinnych.

jeżeli dawka insuliny była podana przed posiłkiem, a pacjent spożył posiłek większy niż zakładał, należy zaraz po zakończeniu posiłku dostrzyknąć odpowiednią, uzupełniającą ilość insuliny przy wysokiej glikemii (powyżej 250 mg/dl) konieczne jest wykonanie najpierw bolusa korekcyjnego !!! W takiej sytuacji najkorzystniej jest powstrzymać się od spożycia posiłku przez 1 -2 godzin, aż do momentu obniżenia glikemii. Należy pamiętać, że im wyższy poziom cukru we krwi tym insulina wchłania się wolniej, a spożyty w tym czasie posiłek powoduje znaczny wzrost glikemii. w niektórych przypadkach konieczne jest jednocześnie zwiększenie bazy poprzez funkcję TDP (np. 200% bazy na 2 godziny).

BOLUS KOREKCYJNY • Podczas leczenia osobistą pompą insulinową do wykonania korekty stosujemy kalkulator bolusa. • W pompie wprowadzone są dane dotyczące współczynnika wrażliwości na insulinę (obliczone na podstawie reguły 1800), oraz docelowe wartości glukozy (indywidualne dobrane do wieku pacjenta). • Po wprowadzeniu glikemii, na tej podstawie kalkulator bolusa oblicza ilość insuliny na korektę biorąc pod uwagę również ilość aktywnej insuliny.

WPÓŁCZYNNIK WRAŻLIWOŚCI NA INSULINĘ • Możemy obliczyć o ile jedna jednostka insuliny obniża poziom cukru stosując: Regułę 1800 dla analogów insuliny krótkodziałającej 1800 : dawkę dobową insuliny (suma insuliny podanej w ciągu doby w postaci bazy i wszystkich bolusów) = współczynnik wrażliwości na insulinę tzn. dowiadujemy się o ile 1 j insuliny podana na korektę obniży wysoką glikemię

ZASADY ZMIANY PRZELICZNIKÓWNIEDOCUKRZENIE • Jeżeli wystąpi niedocukrzenie przez 2 kolejne dni po tym samym posiłku, to 3 dnia zmniejszamy wskaźnik insulinowy (przelicznik) na ten posiłek o 10 - 20%, zmieniając go w ustawieniach kalkulatora bolusa. W okresie remisji, wyjątkowo nawet do 50%.

ZWIĘKSZANIE BOLUSA POSIŁKOWEGO • Jeżeli wystąpi wysoka glikemia przez dwa kolejne dni po tym samym posiłku to trzeciego dnia zwiększamy wskaźnik insulinowy na ten posiłek o 10 -20%, zmieniając go w ustawieniach kalkulatora bolusa.
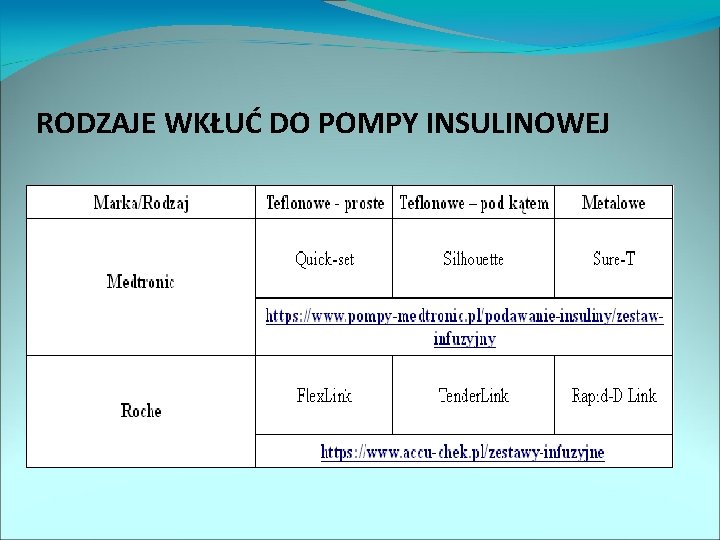
RODZAJE WKŁUĆ DO POMPY INSULINOWEJ

Rodzaje zestawów do pompy mylife Ypso. Pump 1. mylife Ypso. Pump Orbit micro Zestaw infuzyjny z cienką kaniulą stalową Dostępne długości kaniul: 5, 5 mm i 8, 5 mm 2. mylife Ypso. Pump Orbit soft Zestaw infuzyjny z elastyczną, miękką kaniulą Dostępne długości kaniul: 6 mm i 9 mm https: //www. mylife-diabetescare. com/pl

NIEPRZEWIDZIANA HIPERGLIKEMIA


OSTRA INFEKCJA Z GORĄCZKĄ- HIPERGLIKEMIA


HIPOGLIKEMIA- POSTĘPOWANIE PRZY TERAPII OSOBISTĄ POMPĄ INSULINOWĄ



Lista osób uprawnionych do wystawienia zlecenia na zaopatrzenie w zbiorniki na insulinę i wkłucia do pompy do 26 roku życia • Lekarz posiadający specjalizację w dziedzinie diabetologii • Lekarz posiadający specjalizację w dziedzinie pediatrii • Lekarz posiadający specjalizację w dziedzinie endokrynologii i diabetologii dziecięcej • Lekarz posiadający specjalizację w dziedzinie endokrynologii • Lekarz podstawowej opieki zdrowotnej • Lekarz posiadający specjalizację w dziedzinie chorób wewnętrznych • Pielęgniarka lub położna, o której mowa w art. 15 a ust. 1 i 2 ustawy z dnia 15 lipca 2011 r. o zawodach pielęgniarki i położnej, przez okres do 6 miesięcy od dnia określonego w dokumentacji medycznej

ZBIORNIKI NA INSULINĘ DO OSOBISTEJ POMPY • są refundowane w ilości 5 sztuk miesięcznie dla wszystkich osób z cukrzycą typu I leczonych przy pomocy pompy insulinowej. Udział własny Świadczeniobiorcy wynosi 30%, dlatego przysługująca kwota refundacji to: • 31, 50 zł - kwota refundacji przysługująca przy zleceniu na 1 miesiąc (dopłata 13, 50 zł) • 63, 00 zł - kwota refundacji przysługująca przy zleceniu na 2 miesiące (dopłata 27 zł) • 94, 50 zł - kwota refundacji przysługująca przy zleceniu na 3 miesiące (dopłata 40, 50 zł)

ZESTAWY INFUZYJNE DO OSOBISTEJ POMPY INSULINOWEJ • W ilości 10 sztuk miesięcznie są refundowane dla wszystkich diabetyków z cukrzycą typu 1. • Dla pacjentów do 26 roku życia i kobiet ciężarnych przysługująca kwota refundacji to: • 300 zł - kwota refundacji przysługująca przy zleceniu na 1 miesiąc (dopłata 0 zł) • 600 zł - kwota refundacji przysługująca przy zleceniu na 2 miesiące (dopłata 0 zł) • 900 zł - kwota refundacji przysługująca przy zleceniu na 3 miesiące (dopłata 0 zł)

REFUNDACJA PO 26 ROKU ŻYCIA • Dla osób powyżej 26 roku życia z cukrzycą typu 1 refundacja jest częściowa. Udział własny świadczeniobiorcy wynosi 30%, dlatego przysługująca kwota refundacji to: • 210 zł - kwota refundacji przysługująca przy zleceniu na 1 miesiąc (dopłata 90 zł) • 420 zł - kwota refundacji przysługująca przy zleceniu na 2 miesiące (dopłata 180 zł) • 630 zł - kwota refundacji przysługująca przy zleceniu na 3 miesiące (dopłata 270 zł)

REALIZACJA REFUNDACJI SPRZĘTU DO OSOBISTEJ POMPY INSULINOWEJ • Realizacja zlecenia w sklepie medycznym lub aptece odbywa się po podaniu numeru zlecenia i numeru PESEL pacjenta, a w przypadku osób bez numeru PESEL daty urodzenia - bez wydruku papierowego. Pacjent podpisuje jedynie dokument potwierdzenia odbioru wyrobu medycznego. Ponadto, w przypadku dostarczenia wyrobu medycznego za pośrednictwem firmy kurierskiej, dopuszczalne jest niepotwierdzenie odbioru przez pacjenta (potwierdzenia dostawy dokonuje osoba dostarczająca przesyłkę, a apteka lub sklep ortopedyczny zachowuje dokument potwierdzający dostawę). • Sklep medyczny, apteka musi posiadać umowę z NFZ na realizację zaopatrzenia w wyroby medyczne wydawane na zlecenie oraz dostęp do systemu e-ZWM.
- Slides: 56