MILLEGPG uno strumento per migliorare e migliorarsi Docenti











- Slides: 23

MILLEGPG uno strumento per migliorare e migliorarsi Docenti Filippo Giannobile Francesco Magliozzo Italo Paolini Domenico Pasculli Limonaia, 25 Novembre 2011

MILLEGPG uno strumento per migliorare e migliorarsi L’ Audit Clinico e la Governance in Medicina Generale Dal «Chronic Care Model» a «Mille. GPG»

L’assistenza sanitaria …sta cambiando • • progressivo invecchiamento della popolazione aumento delle patologie croniche riduzione di risorse per assistenza sanitaria richiesta, da parte dei cittadini, di maggiori informazioni (salute, farmaci, sicurezza) e di medici formati e informati evoluzione scientifica e tecnologica (target biologici, basate sulla biotecnologia es. : anticorpi monoclonali, vaccini. Ecc. ) ridotta capacità di trasferimento della conoscenze dall’ambito sperimentale a quello applicativo (“gap traslazionale”) scadenza brevetti (maggior parte entro il 2012) valutazione e responsabilizzazione (outcome/accountability)

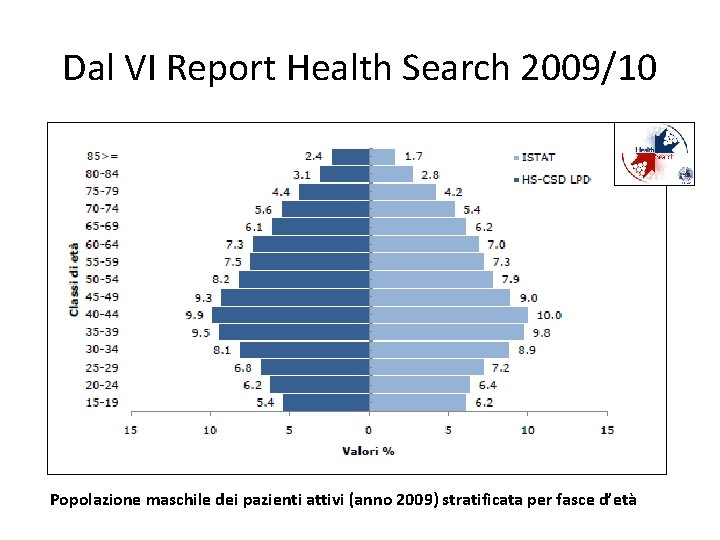
Dal VI Report Health Search 2009/10 Popolazione maschile dei pazienti attivi (anno 2009) stratificata per fasce d’età

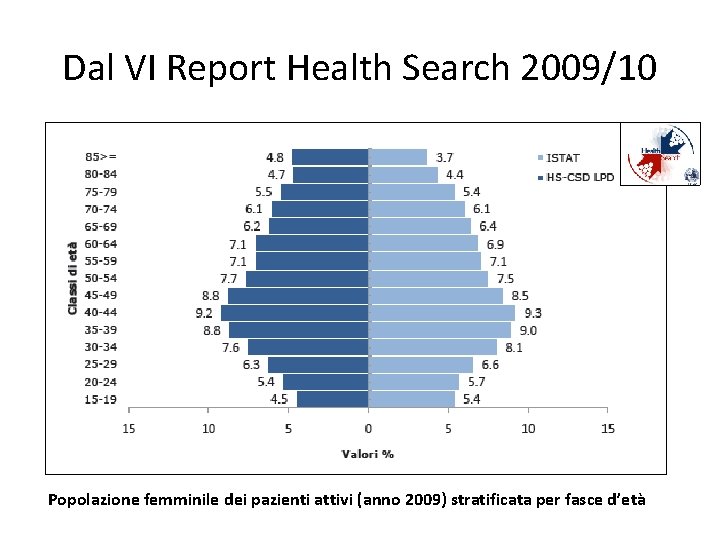
Dal VI Report Health Search 2009/10 Popolazione femminile dei pazienti attivi (anno 2009) stratificata per fasce d’età

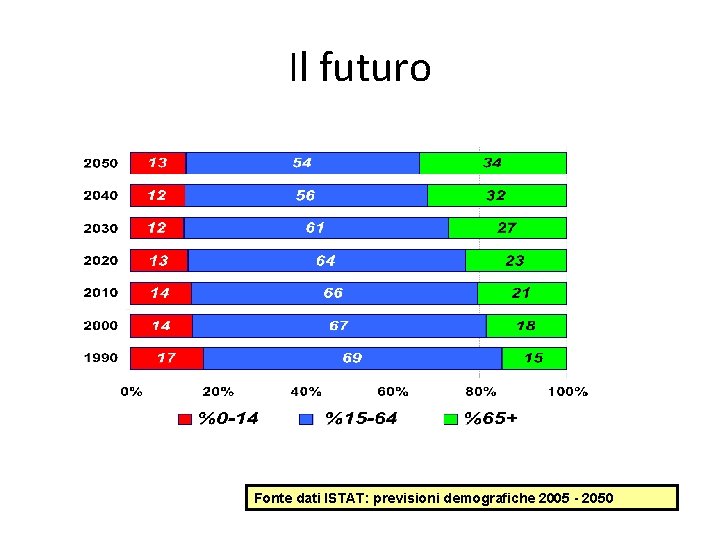
Il futuro Fonte dati ISTAT: previsioni demografiche 2005 - 2050

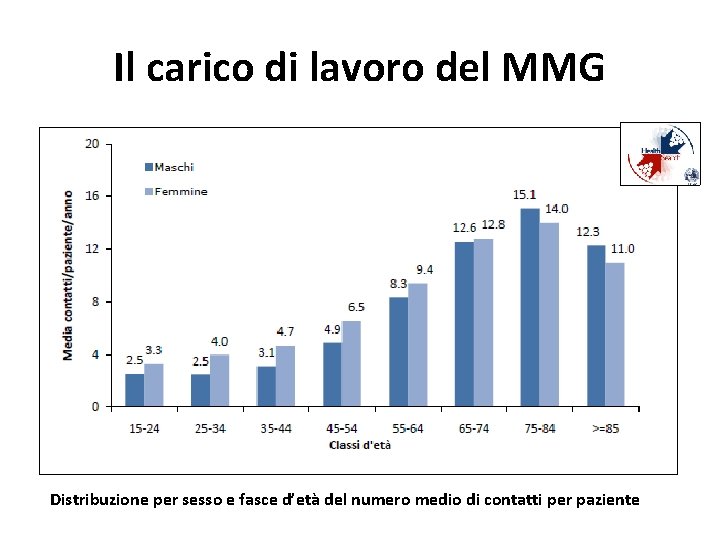
Il carico di lavoro del MMG Distribuzione per sesso e fasce d’età del numero medio di contatti per paziente

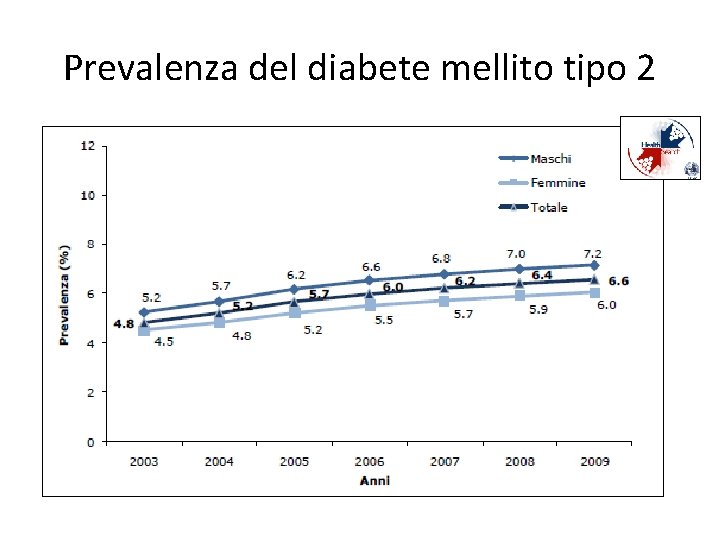
Prevalenza del diabete mellito tipo 2

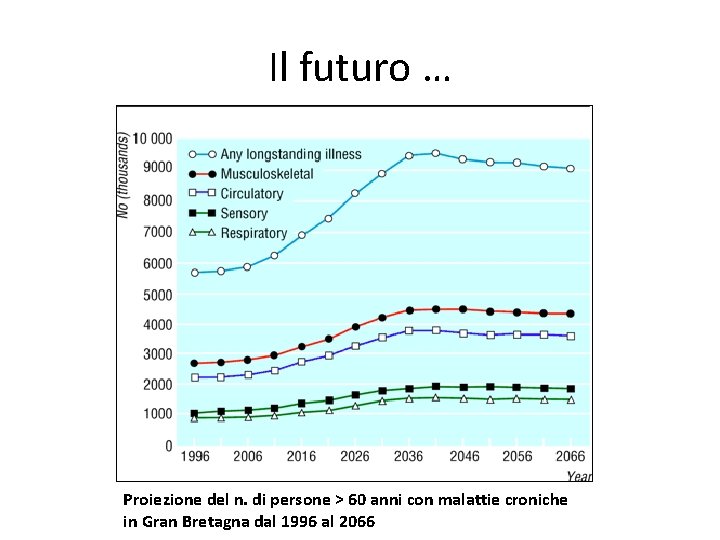
Il futuro … Proiezione del n. di persone > 60 anni con malattie croniche in Gran Bretagna dal 1996 al 2066

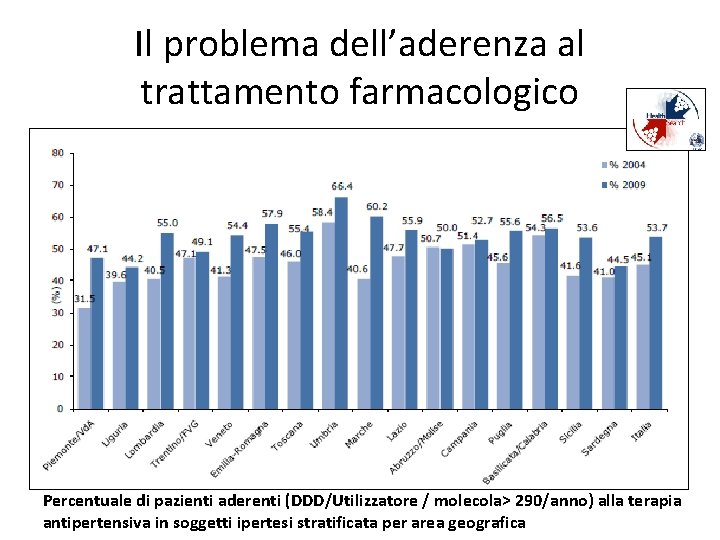
Il problema dell’aderenza al trattamento farmacologico Percentuale di pazienti aderenti (DDD/Utilizzatore / molecola> 290/anno) alla terapia antipertensiva in soggetti ipertesi stratificata per area geografica

• Solo il 27% dei pazienti ipertesi è trattato appropriatamente; • Il 55% dei pazienti diabetici hanno livelli di emoglobina A 1 c al di sopra del 7, 0%; • Solo il 14% dei pazienti con malattie coronariche raggiunge livelli di colesterolo LDL raccomandati dagli standard internazionali; • Solo la metà dei fumatori riceve dal proprio medico di famiglia consigli su come smettere di fumare. Strong K, Mathers C , Leeder S, Beaglehole R: Lancet 2005; 366: 1578– 82

Ancora qualche dato… Esiti dell’Usual Care delle patologie croniche • Il 50 -90% di non-compliance tra i pazienti soggetti a regimi terapeutici prolungati a causa di patologie croniche • Il 16 -50% dei pazienti con ipertensione interrompe il trattamento entro il primo anno di cura • Il 64% delle ospedalizzazioni per scompenso cardiaco sono dovute a non compliance alla terapia Bourke et al. Annals og Behavioral Medicine 1997 19(3): 239 -263. Da Pfizer Italy 2008. Tutti i diritti riservati

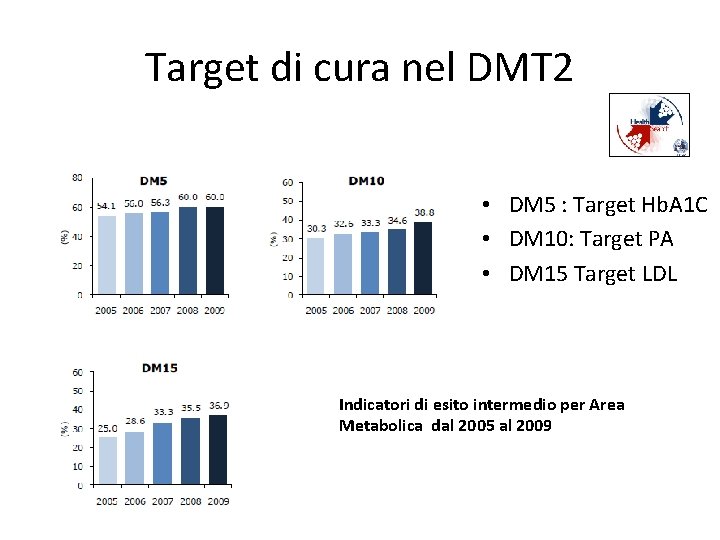
Target di cura nel DMT 2 • DM 5 : Target Hb. A 1 C • DM 10: Target PA • DM 15 Target LDL Indicatori di esito intermedio per Area Metabolica dal 2005 al 2009

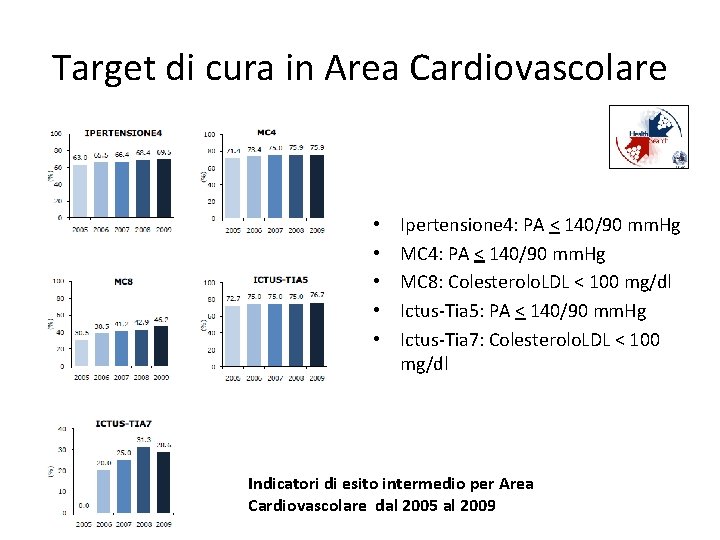
Target di cura in Area Cardiovascolare • • • Ipertensione 4: PA < 140/90 mm. Hg MC 8: Colesterolo. LDL < 100 mg/dl Ictus-Tia 5: PA < 140/90 mm. Hg Ictus-Tia 7: Colesterolo. LDL < 100 mg/dl Indicatori di esito intermedio per Area Cardiovascolare dal 2005 al 2009

Le cronicità: il motore del cambiamento Le malattie croniche • Hanno sostituito quelle acute come problema dominante per la salute • Sono diventate la principale causa di disabilità e di utilizzo dei servizi • Assorbono il 78% dell’intera spesa sanitaria • Hanno modificato il ruolo del medico, che da unico protagonista della cura, diventa membro di un team multiprofessionale in grado di elaborare il piano di cura che tenga conto della molteplicità dei bisogni, così come di garantire la continuità dell’assistenza • Hanno cambiato il ruolo del paziente che, da soggetto passivo diventa protagonista attivo della gestione del proprio stato di salute, assumendo comportamenti e stili di vita adeguati. Holman H. JAMA 2004; 292(9): 1057 -59

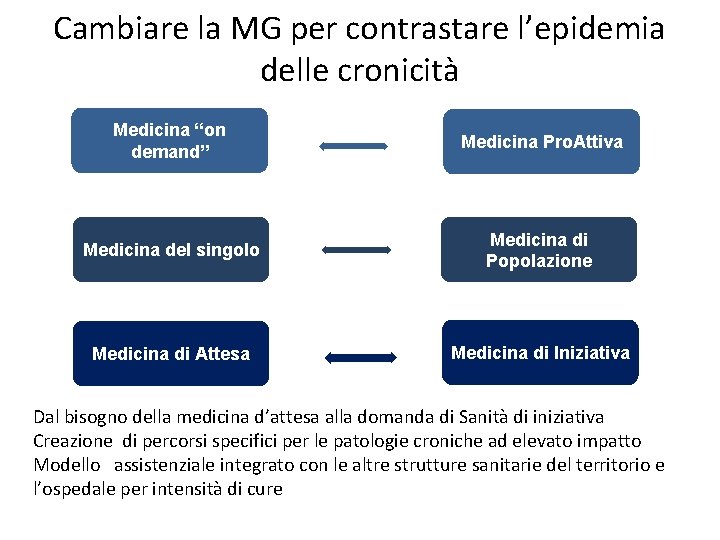
Cambiare la MG per contrastare l’epidemia delle cronicità Medicina “on demand” Medicina Pro. Attiva Medicina del singolo Medicina di Popolazione Medicina di Attesa Medicina di Iniziativa Dal bisogno della medicina d’attesa alla domanda di Sanità di iniziativa Creazione di percorsi specifici per le patologie croniche ad elevato impatto Modello assistenziale integrato con le altre strutture sanitarie del territorio e l’ospedale per intensità di cure

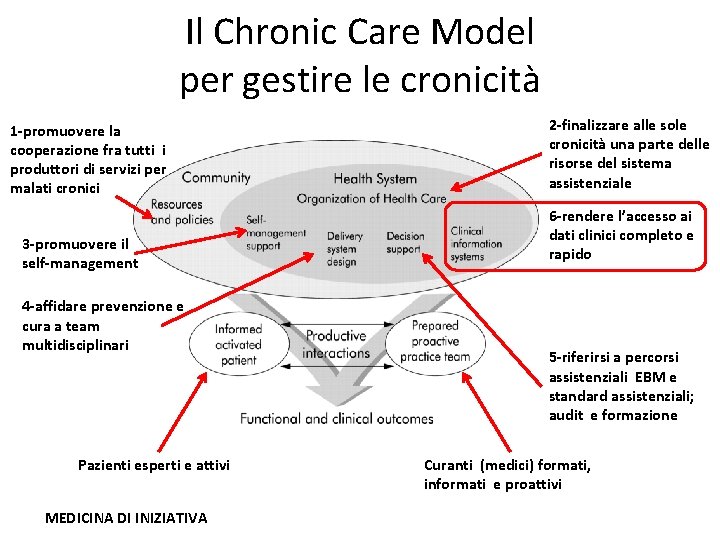
Il Chronic Care Model per gestire le cronicità 1 -promuovere la cooperazione fra tutti i produttori di servizi per malati cronici 3 -promuovere il self-management 4 -affidare prevenzione e cura a team multidisciplinari Pazienti esperti e attivi MEDICINA DI INIZIATIVA 2 -finalizzare alle sole cronicità una parte delle risorse del sistema assistenziale 6 -rendere l’accesso ai dati clinici completo e rapido 5 -riferirsi a percorsi assistenziali EBM e standard assistenziali; audit e formazione Curanti (medici) formati, informati e proattivi

I sistemi informativi nel «Chronic Care Model» • I sistemi informatici svolgono tre importanti funzioni: • come sistema di allerta che aiuta i team delle cure primarie ad attenersi alle linee-guida; • come feedback per i medici , mostrando i loro livelli di performance nei confronti degli indicatori delle malattie croniche, come i livelli di emoglobina A 1 c e di lipidi; • come registri di patologia per pianificare la cura individuale dei pazienti e per amministrare un’assistenza “population-based”. • I registri di patologia – una delle caratteristiche centrali del chronic care model – sono liste di tutti i pazienti con una determinata condizione cronica in carico a un team di cure primarie.

Registri di Patologia

Registri di Patologia Care Management Processes (CMPs) • Generare feedback informativi relativi a indicatori di performance per MMG (Es. % di spirometria) • Fornire ai MMG “exception reports” che identificano pz. che non ricevono terapie previste nelle L. G. o che rimangono fuori dai target previsti (ad es. Continuità ed aderenza terapeutica) • Creare reminders clinici che sintetizzano le chiavi per l’assistenza e identificano i punti mancanti (educazione uso devices, minimal advice. . . ) • Generare informazioni da inviare ai pazienti e relative al piano assistenziale (es. Follow up mmg o spec. , rinforzo aderenza. . . ) • Identificare soggetti che, nella specifica patologia cronica, sono in condizioni di rischio più elevato e richiedono un “management” più intensivo (ins. respiratoria, ins. renale …)

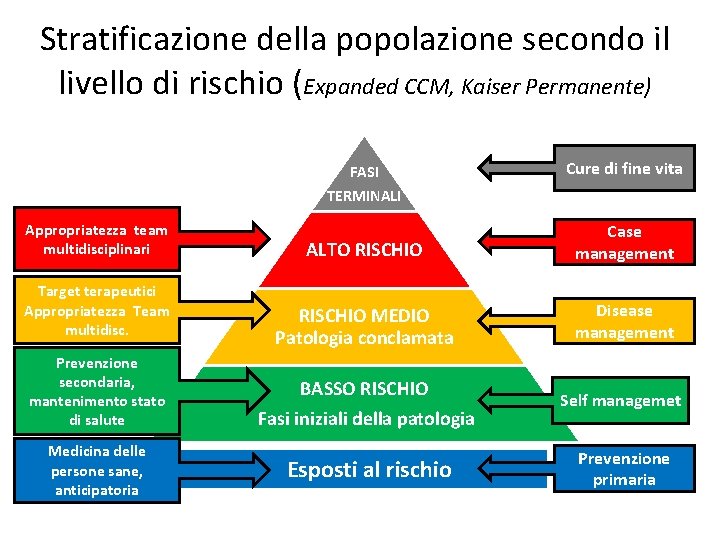
Stratificazione della popolazione secondo il livello di rischio (Expanded CCM, Kaiser Permanente) FASI TERMINALI Appropriatezza team multidisciplinari Target terapeutici Appropriatezza Team multidisc. Prevenzione secondaria, mantenimento stato di salute Medicina delle persone sane, anticipatoria Cure di fine vita ALTO RISCHIO Case management RISCHIO MEDIO Patologia conclamata Disease management BASSO RISCHIO Fasi iniziali della patologia Esposti al rischio Self managemet Prevenzione primaria

Dal CCM a mille. GPG • Sistema informatico evoluto evidence based con riferimento alle linee guida che permette: • Attività di selfaudit e audit clinico di gruppo – – per migliorare la gestione delle cronicità sul modello del CCM per migliorare l’appropriatezza prescrittiva per la governance dei processi per il miglioramento della qualità dell’assistenza • Stratificazione della popolazione assistita – Rischio clinico – Complessità clinica • Creazione dei registri di patologia • Formazione

Obiettivi formativi • Migliorare la qualità delle cure e la gestione delle patologie croniche e del rischio clinico e ottimizzare l’organizzazione dell’ambulatorio di MG con Mille. GPG • Utilizzare i moduli di Mille GPG per migliorare l’appropriatezza prescrittiva • Apprendere la nuova funzionalità audit di gruppo e le sue possibili applicazioni in ambito clinico e formativo