Linfarctus du myocarde Confrence UV internat 14 mars























- Slides: 25

L’infarctus du myocarde Conférence UV internat 14 mars 2006

Définition l L'infarctus du myocarde (IDM) est une nécrose ischémique du myocarde dont l'étendue dépasse 2 cm 2. Il correspond généralement à une thrombose occlusive brutale d'une artère coronaire. Cette définition classique de l'IDM correspond à une réelle entité diagnostique (associant douleur et sus décalage persistant de ST) et thérapeutique.

Définition (2) l Une nouvelle définition de l'infarctus a été proposée récemment (conférence de consensus européenne et américaine, 2000) qui est différente car elle repose sur une définition biologique (ascension des marqueurs de l'infarctus troponines et MB-CK). Cette définition est plus large car elle inclue aussi des infarctus " rudimentaires ", " sans onde Q ", ou sans sus décalage initial du segment ST.

Epidémiologie L'infarctus du myocarde constitue une urgence cardiologique absolue dont l'incidence reste encore élevée avec 120 000 cas par an en France. l Son pronostic reste grave puisque l'IDM est responsable encore de 10 à 12% de la mortalité totale annuelle chez l'adulte. l Cardiopathies ischémiques = 1ère cause de décès dans les pays développés l

Physiopathologie L'infarctus résulte d'une THROMBOSE CORONAIRE AIGUË, elle-même secondaire à une fracture de plaque d’athérome (au niveau de l’intima de l’artère) entraînant l'agrégation plaquettaire puis l'occlusion coronaire. l Les conséquences myocardiques sont la DESTRUCTION CELLULAIRE se propageant de l'endocarde jusqu'à l'épicarde. l La nécrose myocardique entraîne une altération de la fonction pompe du ventricule gauche (insuffisance ventriculaire gauche, parfois insuffisance ventriculaire droite) dès qu'elle atteint ou dépasse 20% du myocarde ; elle est incompatible avec la survie lorsqu'elle atteint 40% de la masse myocardique (choc cardiogénique). l La conséquence de cette nécrose est l'apparition d'une zone myocardique fibreuse non contractile. l

Diagnostic positif Circonstances de survenue : – soit l'infarctus est inaugural (la moitié des cas) – soit il existe des antécédents coronariens l Douleur rétro sternale constrictive avec irradiations – le plus souvent d'apparition spontanée, elle survient parfois après un effort, une exposition au froid ou au stress et dure plusieurs heures – ne cède jamais complètement après la prise d'un dérivé nitré. – signes associés : sueurs, troubles digestifs, agitation. l Examen clinique est essentiel pour recher les éventuelles complications : – Auscultation cardiaque – TA – Recherche de crépitants pulmonaires l

Diagnostic positif (2) l L'électrocardiogramme (ECG) : – A la phase initiale, grandes ondes T géantes – Puis onde en dôme de Pardee : sus décalage de ST – + tardivement apparaît l’onde Q de nécrose l Sur ces seuls signes, il faut : - évoquer le diagnostic, - demander l'hospitalisation d'urgence en USIC

Diagnostic différentiel l Péricardite aiguë l Embolie pulmonaire l Urgences digestives (ulcère gastro duodénal, pancréatite aiguë) l Dissection aortique

Et la biologie… Dans la cas de formes atypiques (+++) – Validation à posteriori du diagnostic – Valeur pronostique l Caractéristiques du marqueur idéal: l – – – Cardiospécificité Libération précoce dans la circulation Stable dans le sang pr permettre son dosage C° sanguine mesurable après nécrose myocardique Méthode de dosage rapide et fiable

Critères de choix des marqueurs l But: combiner précocité, sensibilité et spécificité l Associer 2 marqueurs (NACB 1999): – L’un précoce: myoglobine – L’autre cardiospécifique et restant élevé plusieurs jours: troponine – Tendance 2005: prescrire uniquement troponine et répéter le test si négatif à l’admission

Marqueurs biochimiques de l’IDM l Marqueurs obsolètes (car non cardiospécifiques) – ASAT et ALAT – CK totale – LDH

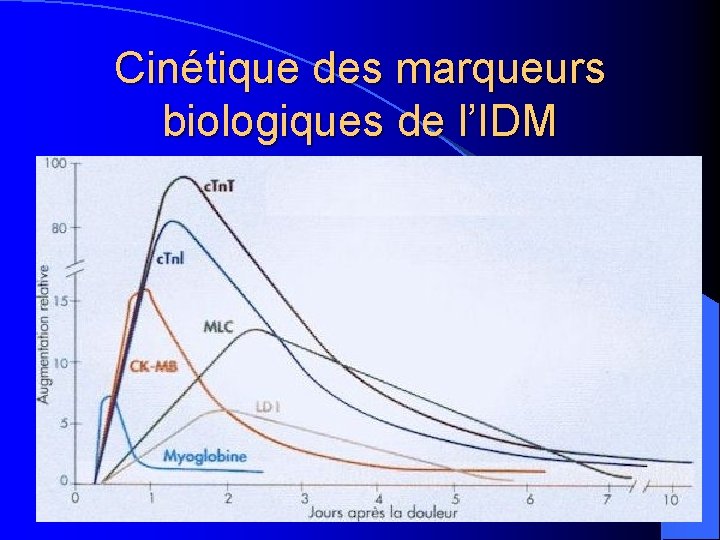
Marqueurs biochimiques de l’IDM (2) l Myoglobine: – Protéine cytosolique de bas PM (18 k. D) – Dosage en immunonéphélémétrie et en – – – immunoturbidimétrie 1ère protéine à être libérée dans le sang après IDM 1ère à être éliminée: 24 h après IDM, retour à des valeurs normales Métabolisme rénal: Δ° si IR Non cardiospécifique: s’élève après tout traumatisme musculaire (chirurgie, effort intense, IM, chute, rhabdomyolyse, myopathies, IR) Excellente VPN: exclusion IDM si <130 µg/L 6 h après le DDL

Marqueurs biochimiques de l’IDM (3) Troponines: – Protéines structurales de la fibre musculaire – Trimère: Tnc, Tni, Tn. T – Rôle: régulation de la contraction musculaire – Tni: 3 isoformes, c. Tni spécifique du muscle cardiaque – Tnt: 5 à 12 isoformes squelettiques, 4 isoformes cardiaques – Tnc: forte similitude entre les formes squelettiques et cardiaques seules la c. Tn. T et surtout la c. Tn. I ont un intérêt concret dans le diagnostic et le suivi de l'infarctus du myocarde l

Marqueurs biochimiques de l’IDM (4) l Troponine I: – Spécificité moléculaire: séquence de 32 aa à l’extrémité N-terminale, différencie la c. Tn. I des formes du muscle squelettique – Spécificité clinique: absence de c. Tn. I dans le muscle squelettique humain spécificité cardiaque de la c. Tn. I

Marqueurs biochimiques de l’IDM (5) l En cas d’IDM, élévation des troponines entre la 3ème et la 6ème h après le DDL l Retour à la normale en 1 à 2 semaines diagnostic rétrospectif l Tn. T: 1 seule trousse, dosage breveté l Tn. I: nbreuses trousses, dosages corrélés entre eux ms non superposables seuils différents selon la trousse utilisée!

Marqueurs biochimiques de l’IDM (6) l Créatine kinase (CK): – La CK est un dimère cytosolique ou mitochondrial de 2 sous-unités polypeptidiques: M (muscle) et B (brain) – Cette association 2 à 2 détermine 3 isoenzymes: CKMM, CK-MB, CK-BB CK-MM = 99% de l'activité totale dans le muscle strié et 80% dans le muscle cardiaque l la CK-BB = 100% de l'activité totale du cerveau l la CK-MB = 20% de l'activité cardiaque et 1% dans le muscle strié. utilisation de la CK-MB comme marqueur de la cytolyse cardiaque (CK totale obsolète car non cardiospécifique) l

Marqueurs biochimiques de l’IDM (7) l La CK-MB augmente 3 à 4 h après le DDL l CK-MB: méthodes de dosage – CK-MB: Électrophorèse ou chromatographie: % de l’activité totale l Immunoinhibition: CK-MB activité (UI/L) l Massique: technique immunoenzymatique (ng/ml) l

Cinétique des marqueurs biologiques de l’IDM

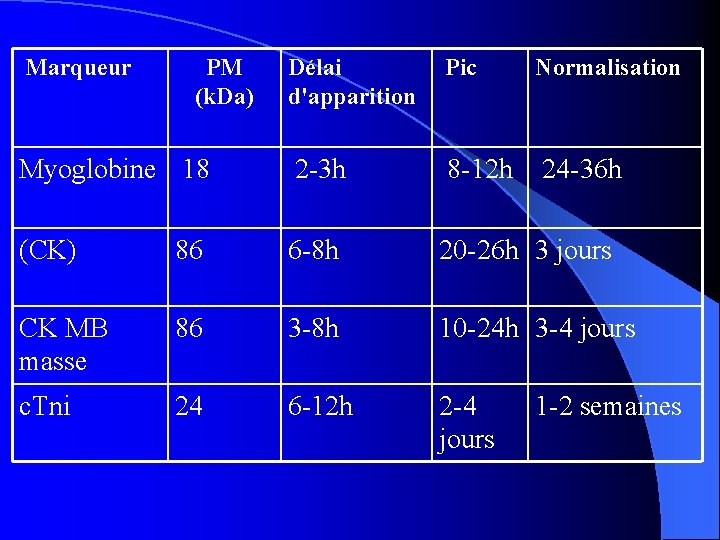
Marqueur PM (k. Da) Délai d'apparition Pic Normalisation Myoglobine 18 2 -3 h 8 -12 h 24 -36 h (CK) 86 6 -8 h 20 -26 h 3 jours CK MB masse 86 3 -8 h 10 -24 h 3 -4 jours c. Tni 24 6 -12 h 2 -4 jours 1 -2 semaines

Myoglobine/troponines: caractéristiques analytiques comparées Myoglobine Tn. I Tn. T Sensibilité +++ ++ ++ Précocité +++ +/- Fenêtre diagnostique Cardiospécificité Etroite Large 0 +++

Applications des marqueurs cardiaques (ischémie) Suivi reperfusion Diagnostic réinfarctus IDM rétrospectif Détection µinfarctus Myoglobine Tn. I Tn. T +++ +/- +++ 0 0 0 +++ +/- +++

Algorithme diagnostique Douleurs thoraciques Évaluation des facteurs de risque CV ECG Pas d’élévation du segment ST Dosage troponine Autres causes d’élévation des troponines? HBPM + anti Gp IIb/IIIa Coronarographie semi urgente Troponine + Haut risque de complications CV IDM sans onde Q Troponine nle 2ème dosage 4 à 6 h après Troponine nle et suspicion clinique ou électrique d’IDM 3ème dosage 12 h après Troponine nle Risque faible de complications CV

Conduite à tenir devant un SCA l Ttmt sur place en attendant le SAMU: – Calmer la douleur (pas d’IM!) – Dérivé nitré en sublingual Transport en urgence par le SAMU: scope, voie veineuse, défibrillateur l A l’arrivée en USIC: l – Calmer la douleur – Initier le plus rapidement possible une stratégie de reperfusion coronaire adaptée au patient considéré – limiter les conséquences de l'ischémie (Trinitrine et surtout bétabloquants)

Traitement de l’IDM Calmer la douleur: chlorhydrate de morphine IV l Stratégies de reperméation coronaire l – Traitement thrombolytique: l l l Doit être initié le + tôt possible / rapport au début de la douleur ( au mieux avant la 6ème h, pas d’intérêt après la 12ème h) Altéplase, Rétéplase, Streptokinase, Tenectéplase Attention aux CI! – Désobstruction immédiate par ballonet ou angioplastie primaire – Anti agrégants plaquettaires – Héparinothérapie l Traitements limitant les csquences de l’ischémie: dérivés nitrés et ß bloquants

Evolution l Complications aiguës: – Troubles du rythme et conduction : troubles du rythme ventriculaire, BAV, blocs de branche… – Complications hémodynamiques : IVG avec OAP, choc cardiogénique, choc hypovolémique, infarctus du ventricule droit… – Complications mécaniques: ruptures septales… – Récidive ischémique précoce (4% des infarctus) l Complications à distance – récidive ischémique à distance – évolution vers l’IC gauche – troubles du rythme