La thrombolyse iv dans linfarctus crbral Quelle fentre

La thrombolyse iv dans l’infarctus cérébral : Quelle fenêtre thérapeutique, quelle imagerie ? Yves Samson Urgences cérébro-vasculaires Salpêtrière

Les points essentiels • Time is brain • Traitement efficace mais dangereux • Organisation nouvelle prise en charge AVC
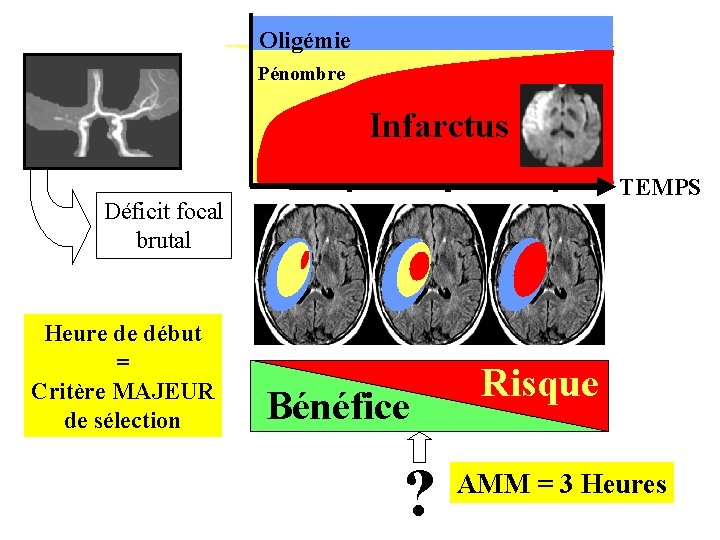
Oligémie Pénombre Infarctus TEMPS Déficit focal brutal Heure de début = Critère MAJEUR de sélection Bénéfice ? Risque AMM = 3 Heures
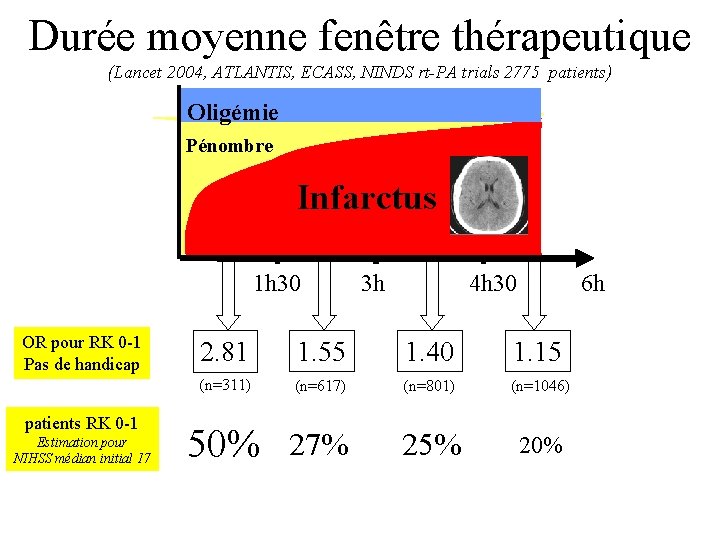
Durée moyenne fenêtre thérapeutique (Lancet 2004, ATLANTIS, ECASS, NINDS rt-PA trials 2775 patients) Oligémie Pénombre Infarctus 1 h 30 OR pour RK 0 -1 Pas de handicap patients RK 0 -1 Estimation pour NIHSS médian initial 17 3 h 4 h 30 6 h 2. 81 1. 55 1. 40 1. 15 (n=311) (n=617) (n=801) (n=1046) 50% 27% 25% 20%
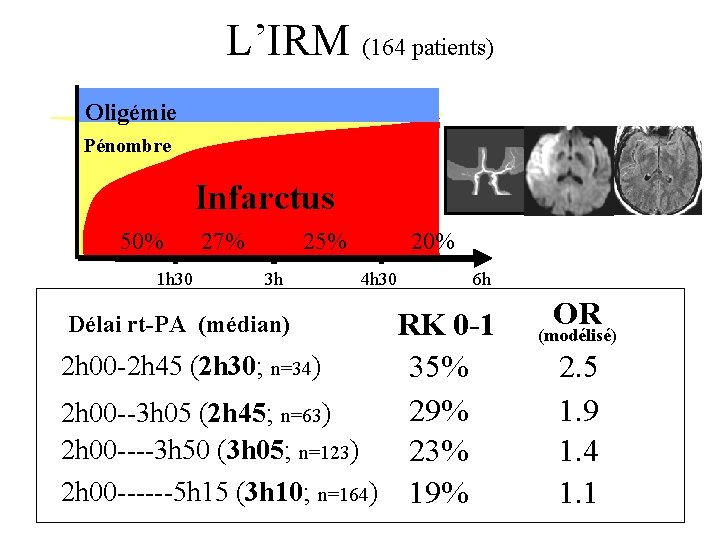
L’IRM (164 patients) Oligémie Pénombre Infarctus 50% 1 h 30 27% 25% 3 h 20% 4 h 30 6 h RK 0 -1 2 h 00 -2 h 45 (2 h 30; n=34) 35% 29% 2 h 00 --3 h 05 (2 h 45; n=63) 2 h 00 ----3 h 50 (3 h 05; n=123) 23% 2 h 00 ------5 h 15 (3 h 10; n=164) 19% Délai rt-PA (médian) OR (modélisé) 2. 5 1. 9 1. 4 1. 1

Fenêtre Thérapeutique Idéale • Pas 3 heures, 90 min !!! (2775 patients) • 30 min = 10 % de patients handicapés (164 patients) Moins de 3 h Plus le délai est court, plus il faut aller vite Plus on a de temps, moins on en a

Alors qu’on fait le contraire … (Délai IRM-Thrombolyse) • IRM < 2 h : délai 55 min • IRM 2 -3 h : délai 40 min • IRM 3 h-4 h 40 : délai 33 min
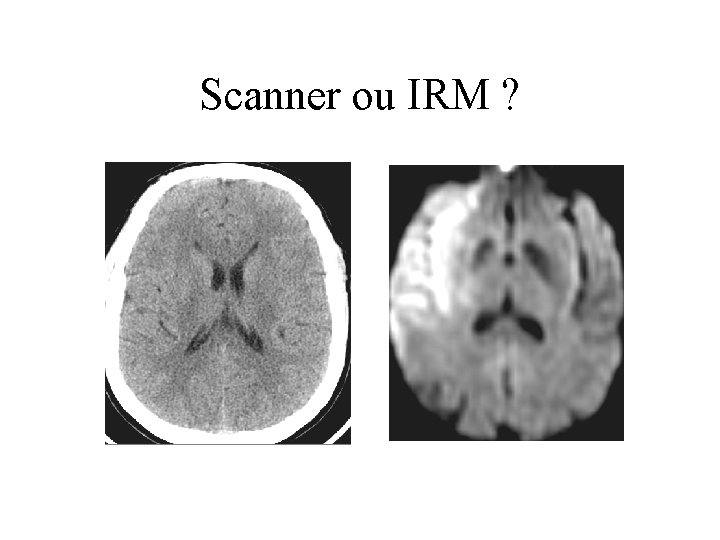
Scanner ou IRM ?

Rt-PA IV & Scanner • efficace • dangereux • fenêtre = 3 heures
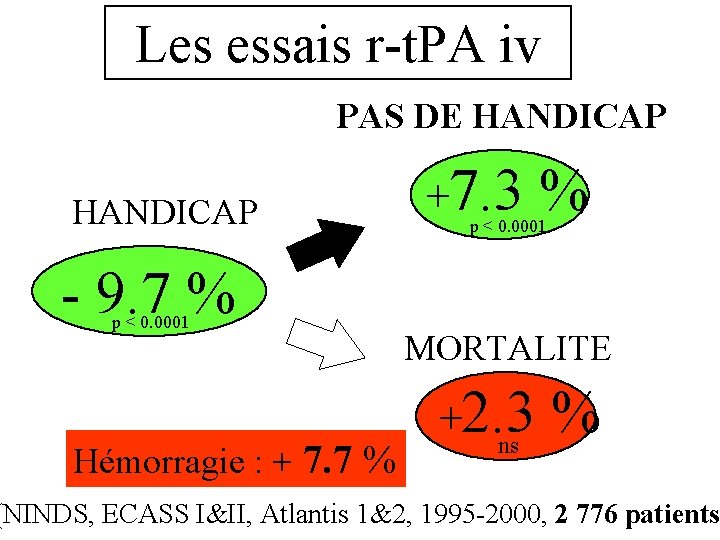
Les essais r-t. PA iv PAS DE HANDICAP +7. 3 % p < 0. 0001 - 9. 7 % p < 0. 0001 Hémorragie : + 7. 7 % MORTALITE +2. 3 ns % (NINDS, ECASS I&II, Atlantis 1&2, 1995 -2000, 2 776 patients)

Mais, une énorme variabilité entre les études. . . • Dans les groupes placebo : – RK 0 -1: 17 à 40 % (patients sans handicap à 3 mois) – Mortalité : 7 à 27 % Variabilité inter-études >> effet thérapeutique NINDS, ECASS 1 -2, Atlantis 1 -2, PROACT 2

Divergences inter-études Hasard statistique ? Différence Réelle Gravité initiale : NIHSS médian initial ?
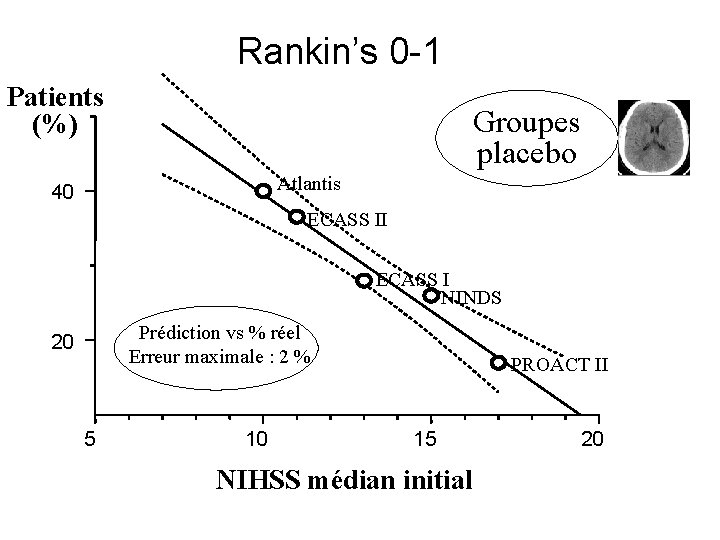
Rankin’s 0 -1 Patients (%) Groupes placebo Atlantis 40 ECASS II ECASS I NINDS Prédiction vs % réel Erreur maximale : 2 % 20 5 10 PROACT II 15 NIHSS médian initial 20
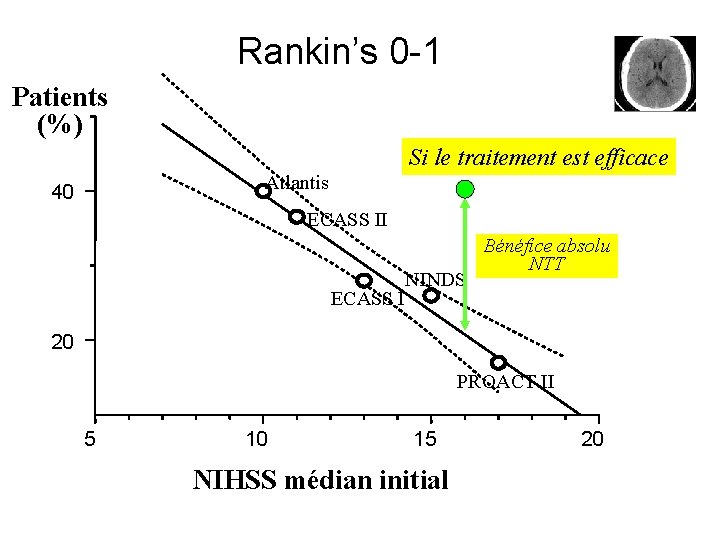
Rankin’s 0 -1 Patients (%) Si le traitement est efficace Atlantis 40 ECASS II ECASS I NINDS Bénéfice absolu NTT 20 PROACT II 5 10 15 NIHSS médian initial 20
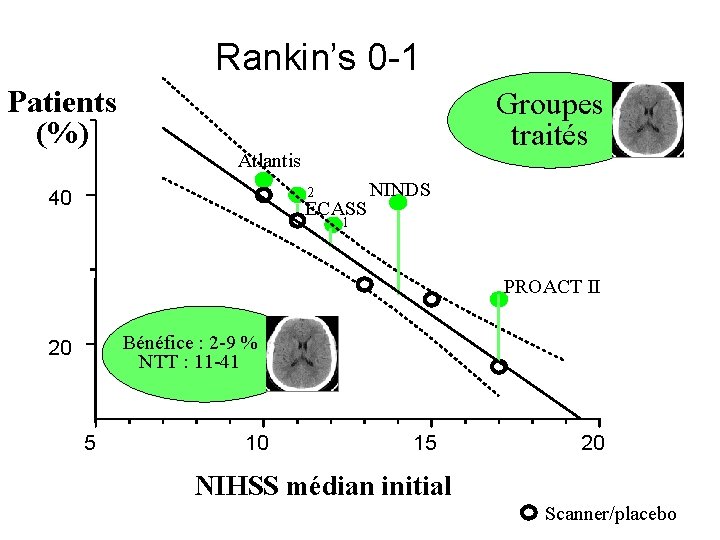
Rankin’s 0 -1 Patients (%) Groupes traités Atlantis 2 40 ECASS NINDS 1 PROACT II Bénéfice : 2 -9 % NTT : 11 -41 20 5 10 15 20 NIHSS médian initial Scanner/placebo
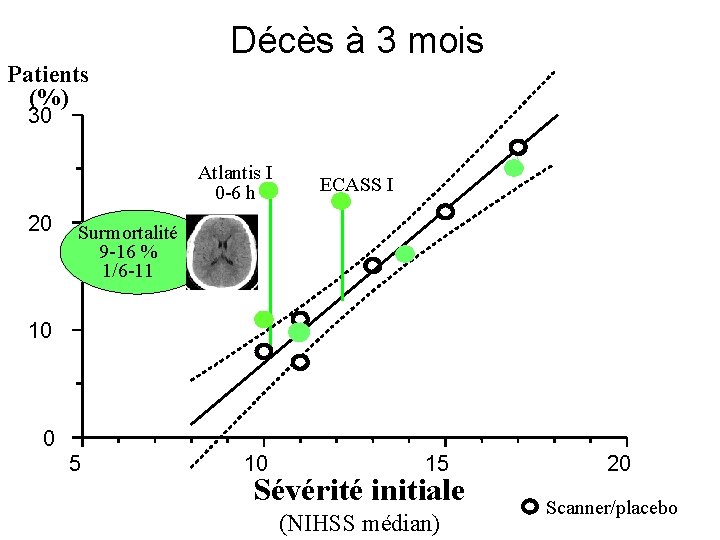
Décès à 3 mois Patients (%) 30 Atlantis I 0 -6 h 20 ECASS I Surmortalité 9 -16 % 1/6 -11 10 0 5 10 15 Sévérité initiale (NIHSS médian) 20 Scanner/placebo

Indications très restrictives : • Délai strictement < 3 h. • Aléas thérapeutique majeur (hémorragies, mortalité) • Exclusion des patients très graves • cliniquement ( NIHSS > 22) • signes étendus au scanner
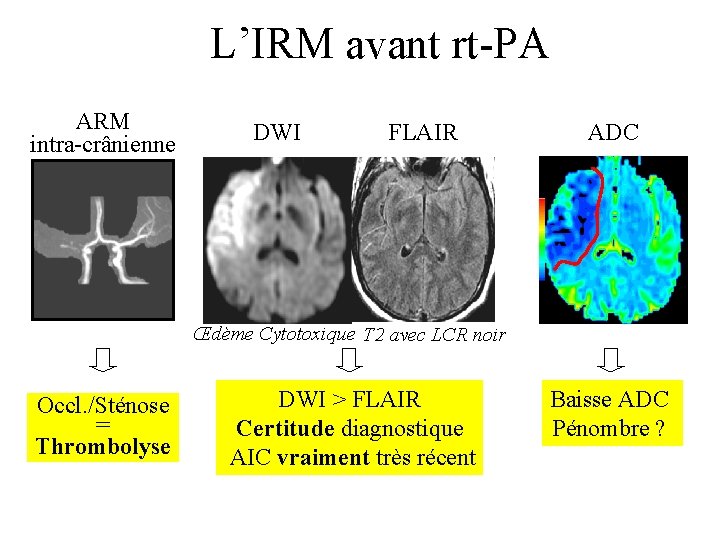
L’IRM avant rt-PA ARM intra-crânienne DWI FLAIR ADC Œdème Cytotoxique T 2 avec LCR noir Occl. /Sténose = Thrombolyse DWI > FLAIR Certitude diagnostique AIC vraiment très récent Baisse ADC Pénombre ?
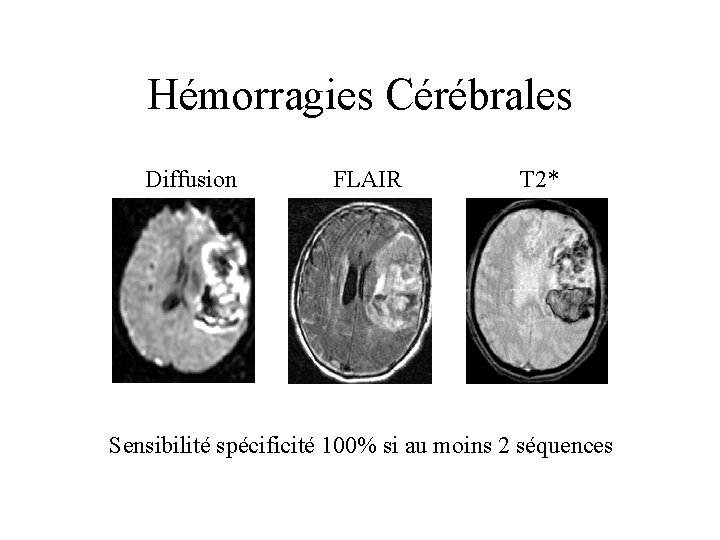
Hémorragies Cérébrales Diffusion FLAIR T 2* Sensibilité spécificité 100% si au moins 2 séquences

L’IRM en urgence • Pas d’erreur diagnostique • Moins d’erreurs de délai • Meilleure sélection • Fenêtre thérapeutique plus longue : 5 -6 heures au moins ? • Thrombolyse aussi efficace et plus sure ? • Les patients non thrombolysés en bénéficient aussi ?
Mme S…, * 35 ans, * Aphasie et déficit moteur < 3 h
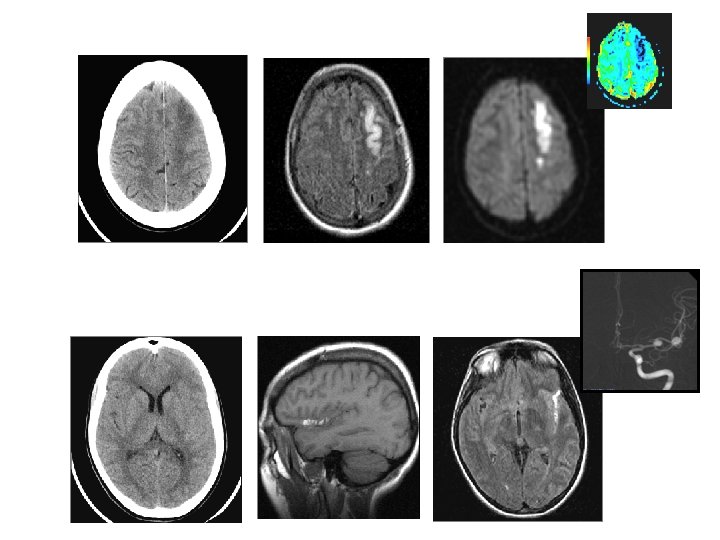
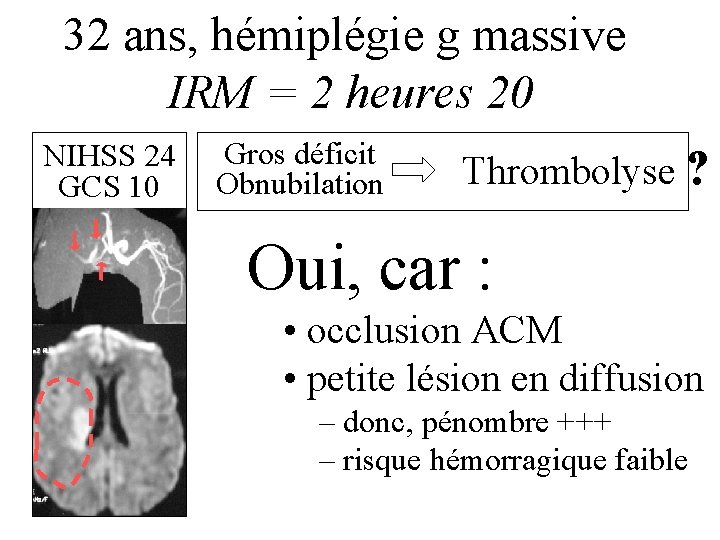
32 ans, hémiplégie g massive IRM = 2 heures 20 NIHSS 24 GCS 10 Gros déficit Obnubilation Thrombolyse ? Oui, car : • occlusion ACM • petite lésion en diffusion – donc, pénombre +++ – risque hémorragique faible
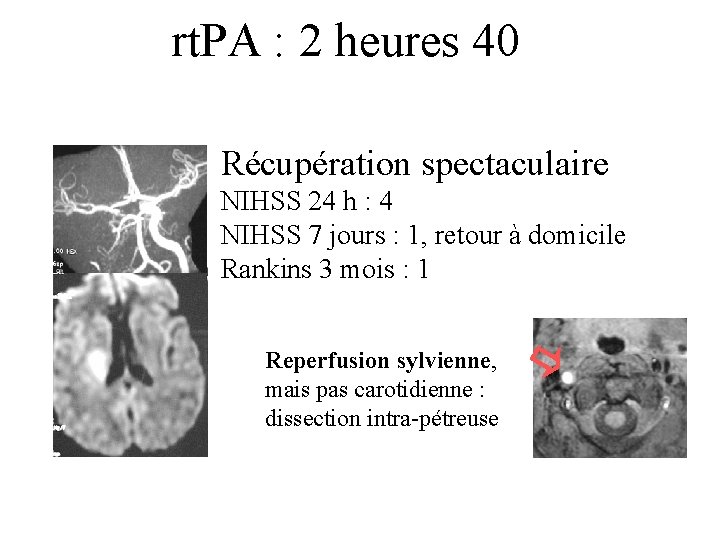
rt. PA : 2 heures 40 Récupération spectaculaire NIHSS 24 h : 4 NIHSS 7 jours : 1, retour à domicile Rankins 3 mois : 1 Reperfusion sylvienne, mais pas carotidienne : dissection intra-pétreuse

La thrombolyse après IRM est-elle réellement plus efficace et plus sure que la thrombolyse après scanner ?
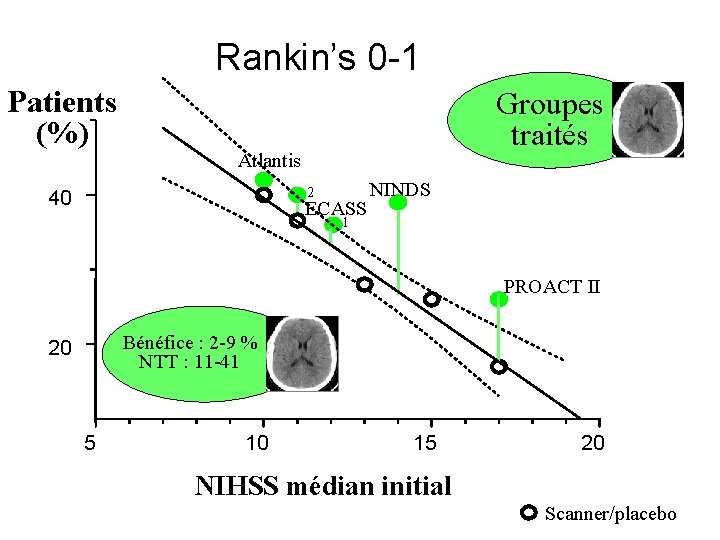
Rankin’s 0 -1 Patients (%) Groupes traités Atlantis 2 40 ECASS NINDS 1 PROACT II Bénéfice : 2 -9 % NTT : 11 -41 20 5 10 15 20 NIHSS médian initial Scanner/placebo
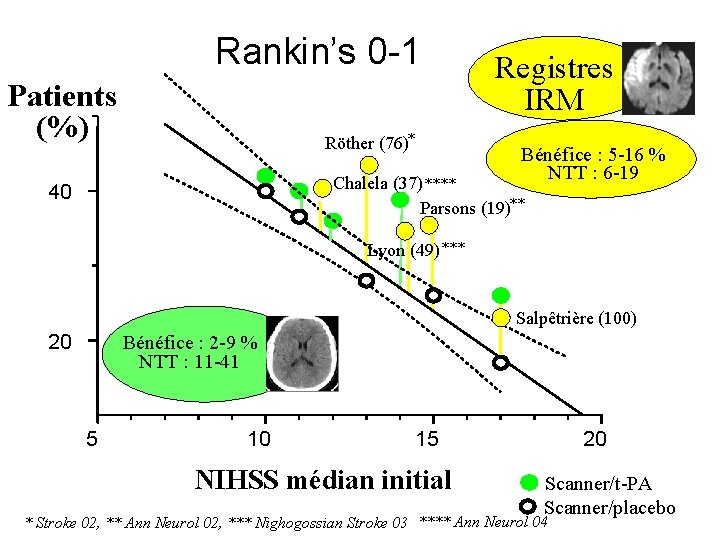
Rankin’s 0 -1 Patients (%) Röther (76)* Registres IRM Bénéfice : 5 -16 % NTT : 6 -19 Chalela (37) **** Parsons (19)** 40 Lyon (49) *** Salpêtrière (100) 20 Bénéfice : 2 -9 % NTT : 11 -41 5 10 15 NIHSS médian initial 20 Scanner/t-PA Scanner/placebo * Stroke 02, ** Ann Neurol 02, *** Nighogossian Stroke 03 **** Ann Neurol 04
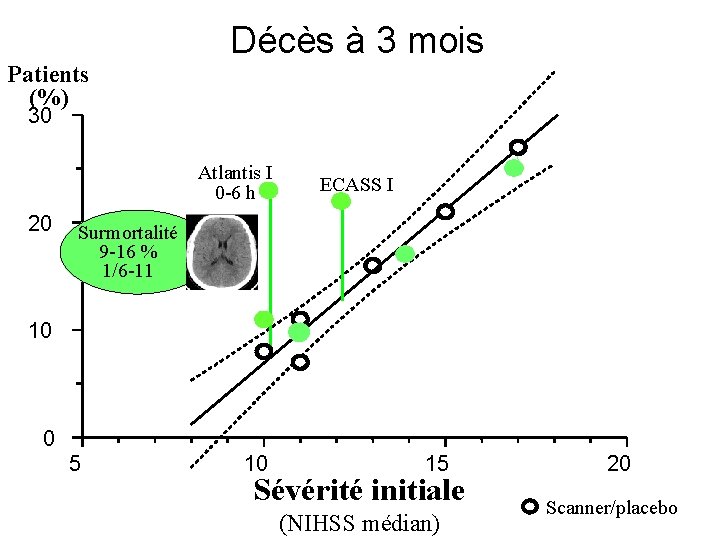
Décès à 3 mois Patients (%) 30 Atlantis I 0 -6 h 20 ECASS I Surmortalité 9 -16 % 1/6 -11 10 0 5 10 15 Sévérité initiale (NIHSS médian) 20 Scanner/placebo
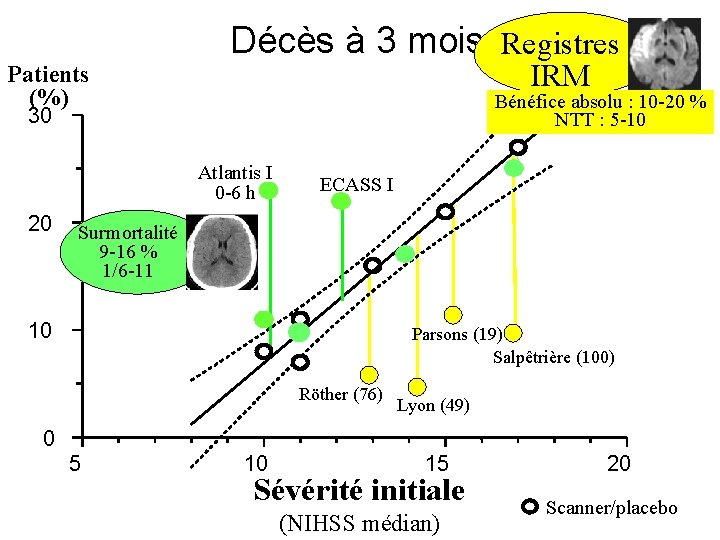
Patients (%) Décès à 3 mois Registres IRM Bénéfice absolu : 10 -20 % NTT : 5 -10 30 Atlantis I 0 -6 h 20 ECASS I Surmortalité 9 -16 % 1/6 -11 10 Parsons (19) Salpêtrière (100) Röther (76) Lyon (49) 0 5 10 15 Sévérité initiale (NIHSS médian) 20 Scanner/placebo
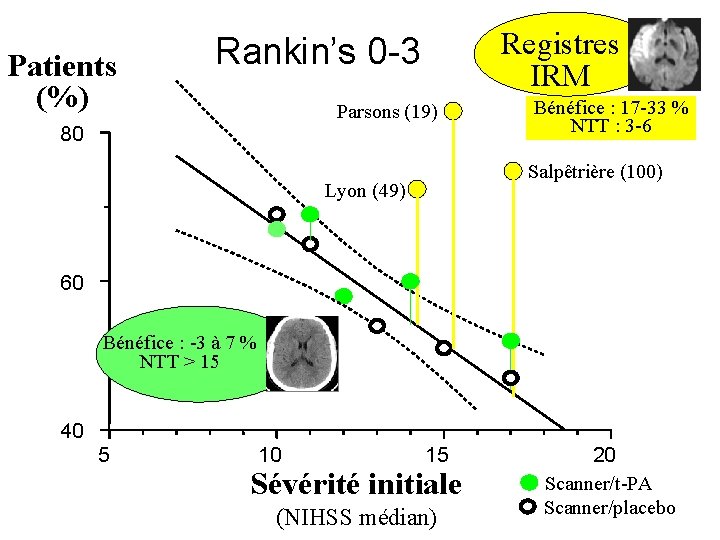
Patients (%) Registres IRM Rankin’s 0 -3 Parsons (19) 80 Bénéfice : 17 -33 % NTT : 3 -6 Salpêtrière (100) Lyon (49) 60 Bénéfice : -3 à 7 % NTT > 15 40 5 10 15 Sévérité initiale (NIHSS médian) 20 Scanner/t-PA Scanner/placebo

Mais, même avec l’IRM
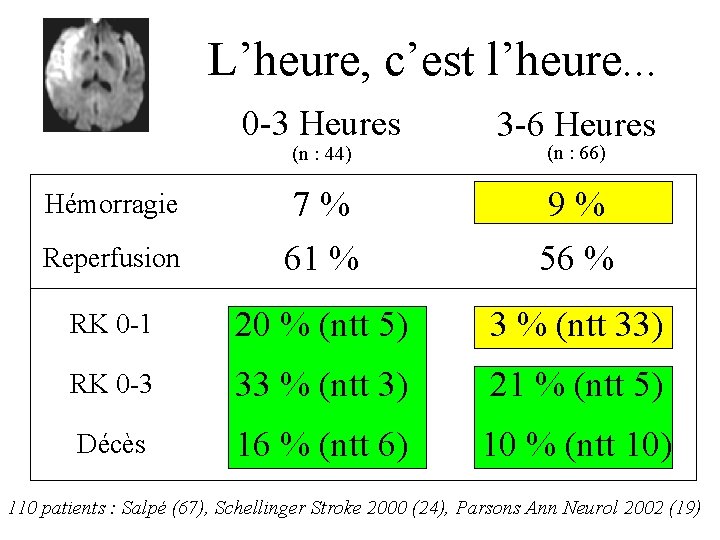
L’heure, c’est l’heure. . . 0 -3 Heures 3 -6 Heures Reperfusion 7% 61 % 9% 56 % RK 0 -1 20 % (ntt 5) 3 % (ntt 33) RK 0 -3 33 % (ntt 3) 21 % (ntt 5) Décès 16 % (ntt 6) 10 % (ntt 10) (n : 44) Hémorragie (n : 66) 110 patients : Salpé (67), Schellinger Stroke 2000 (24), Parsons Ann Neurol 2002 (19)
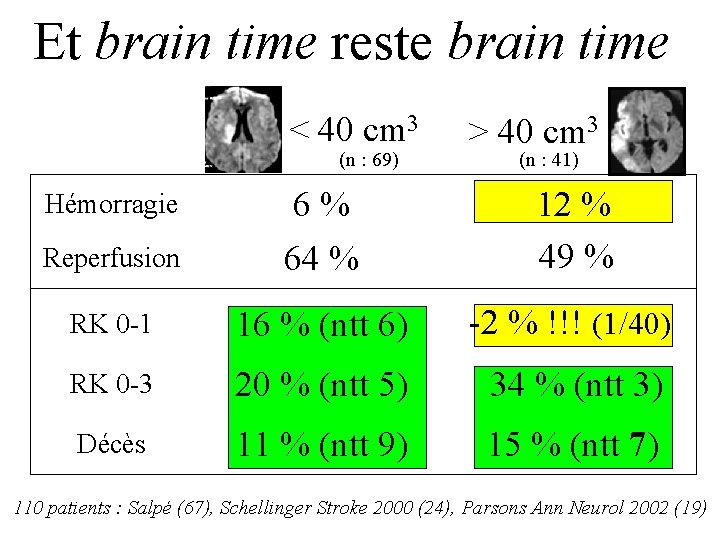
Et brain time reste brain time < 40 cm 3 (n : 69) > 40 cm 3 (n : 41) Reperfusion 6% 64 % 12 % 49 % RK 0 -1 16 % (ntt 6) -2 % !!! (1/40) RK 0 -3 20 % (ntt 5) 34 % (ntt 3) Décès 11 % (ntt 9) 15 % (ntt 7) Hémorragie 110 patients : Salpé (67), Schellinger Stroke 2000 (24), Parsons Ann Neurol 2002 (19)
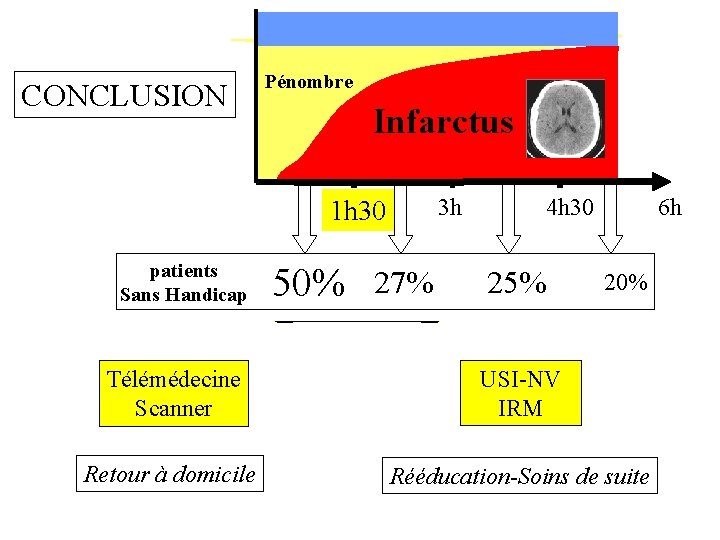
CONCLUSION Pénombre Infarctus 3 h 1 h 30 patients Sans Handicap 50% 27% 4 h 30 25% 6 h 20% Télémédecine Scanner USI-NV IRM Retour à domicile Rééducation-Soins de suite

Merci
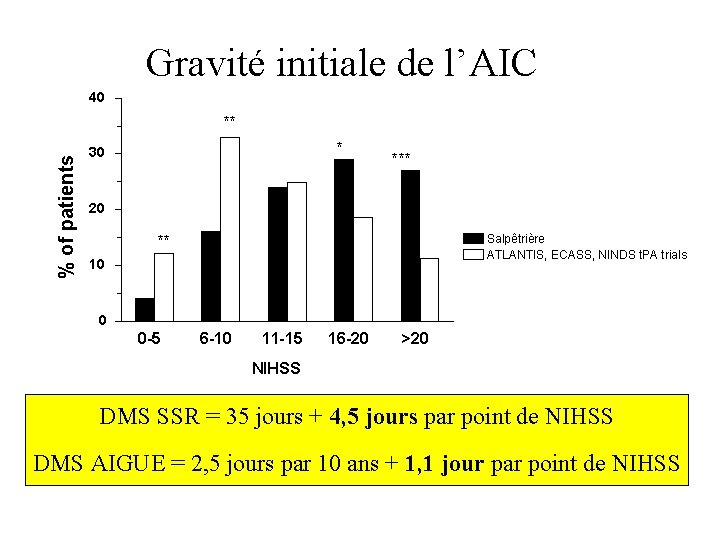
Gravité initiale de l’AIC 40 % of patients ** * 30 *** 20 Salpêtrière ATLANTIS, ECASS, NINDS t. PA trials ** 10 0 0 -5 6 -10 11 -15 16 -20 >20 NIHSS DMS SSR = 35 jours + 4, 5 jours par point de NIHSS DMS AIGUE = 2, 5 jours par 10 ans + 1, 1 jour par point de NIHSS
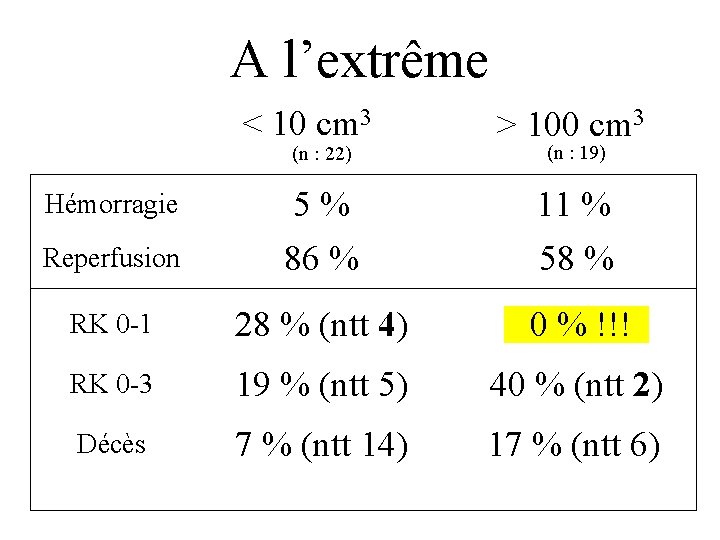
A l’extrême < 10 cm 3 (n : 22) > 100 cm 3 (n : 19) Reperfusion 5% 86 % 11 % 58 % RK 0 -1 28 % (ntt 4) 0 % !!! RK 0 -3 19 % (ntt 5) 40 % (ntt 2) Décès 7 % (ntt 14) 17 % (ntt 6) Hémorragie
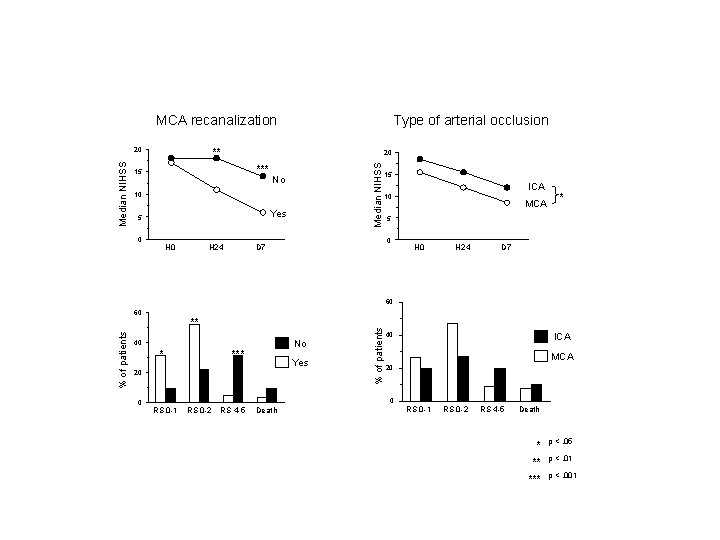
MCA recanalization ** 20 *** 15 Median NIHSS 20 Type of arterial occlusion No 10 Yes 5 0 H 24 15 ICA 10 * 5 0 D 7 MCA H 0 H 24 D 7 % of patients ** No 40 *** * Yes 20 0 % of patients 60 60 40 MCA 20 0 RS 0 -1 RS 0 -2 RS 4 -5 Death ICA RS 0 -1 RS 0 -2 RS 4 -5 Death * p <. 05 ** p <. 01 *** p <. 001
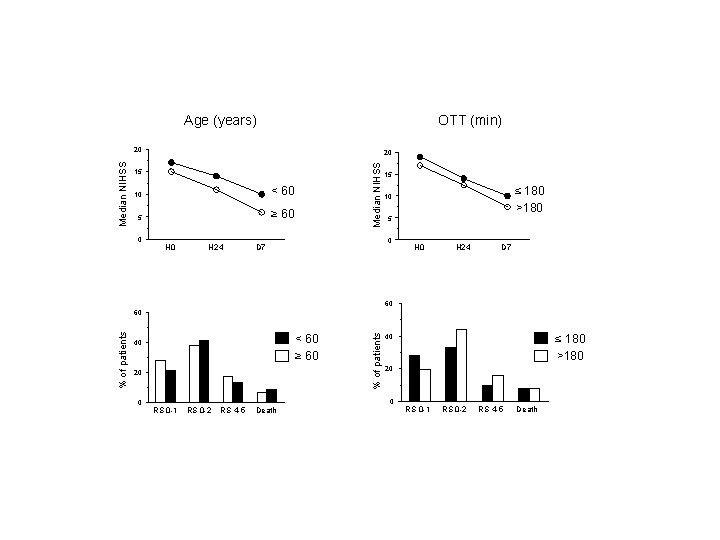
Age (years) OTT (min) 20 Median NIHSS 20 15 10 < 60 5 ≥ 60 0 H 24 15 5 0 D 7 ≤ 180 >180 10 H 24 D 7 60 < 60 ≥ 60 40 20 0 % of patients 60 20 0 RS 0 -1 RS 0 -2 RS 4 -5 Death ≤ 180 >180 40 RS 0 -1 RS 0 -2 RS 4 -5 Death
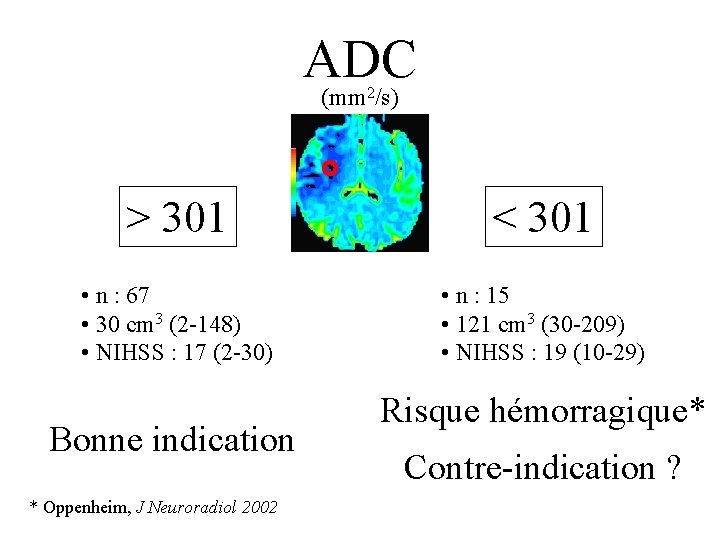
ADC (mm 2/s) > 301 < 301 • n : 67 • 30 cm 3 (2 -148) • NIHSS : 17 (2 -30) • n : 15 • 121 cm 3 (30 -209) • NIHSS : 19 (10 -29) Bonne indication * Oppenheim, J Neuroradiol 2002 Risque hémorragique* Contre-indication ?
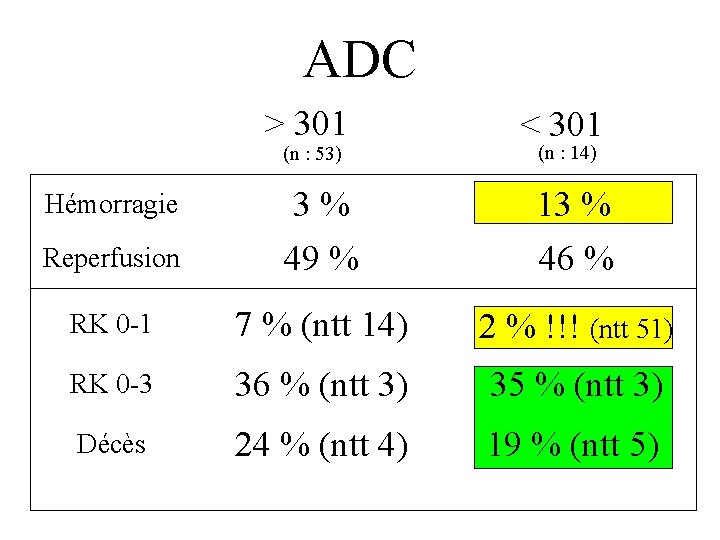
ADC > 301 (n : 53) < 301 (n : 14) Reperfusion 3% 49 % 13 % 46 % RK 0 -1 7 % (ntt 14) 2 % !!! (ntt 51) RK 0 -3 36 % (ntt 3) 35 % (ntt 3) Décès 24 % (ntt 4) 19 % (ntt 5) Hémorragie

Type d’occlusion ACM ACI • n : 93 • 48 cm 3 (2 -190) • NIHSS : 17 (2 -28) • n : 47 • 28 cm 3 (2 -209) • NIHSS : 20 (7 -30) Bonne indication Indication ?
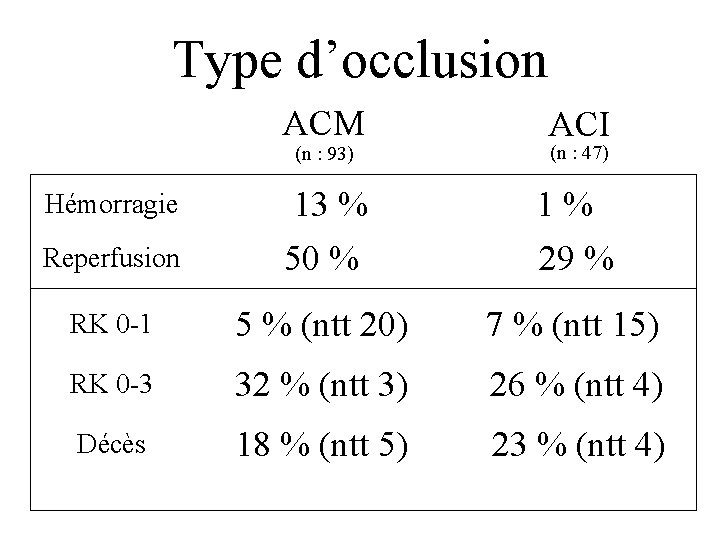
Type d’occlusion ACM ACI Reperfusion 13 % 50 % 1% 29 % RK 0 -1 5 % (ntt 20) 7 % (ntt 15) RK 0 -3 32 % (ntt 3) 26 % (ntt 4) Décès 18 % (ntt 5) 23 % (ntt 4) (n : 93) Hémorragie (n : 47)
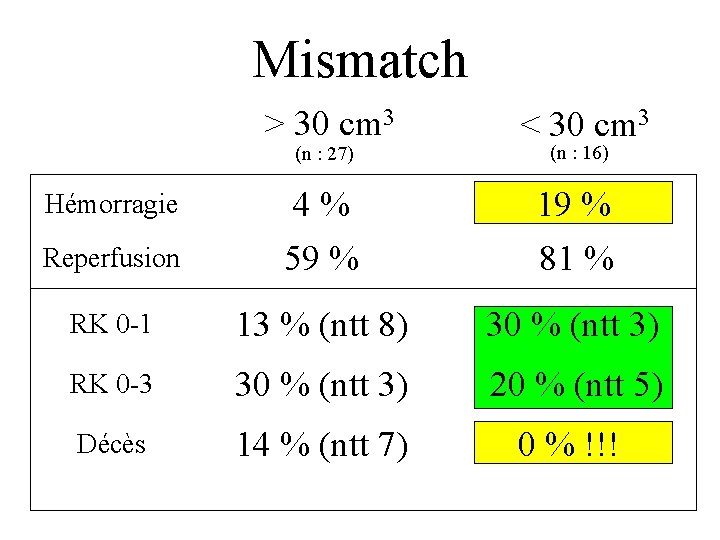
Mismatch > 30 cm 3 < 30 cm 3 Reperfusion 4% 59 % 19 % 81 % RK 0 -1 13 % (ntt 8) 30 % (ntt 3) RK 0 -3 30 % (ntt 3) 20 % (ntt 5) Décès 14 % (ntt 7) 0 % !!! (n : 27) Hémorragie (n : 16)
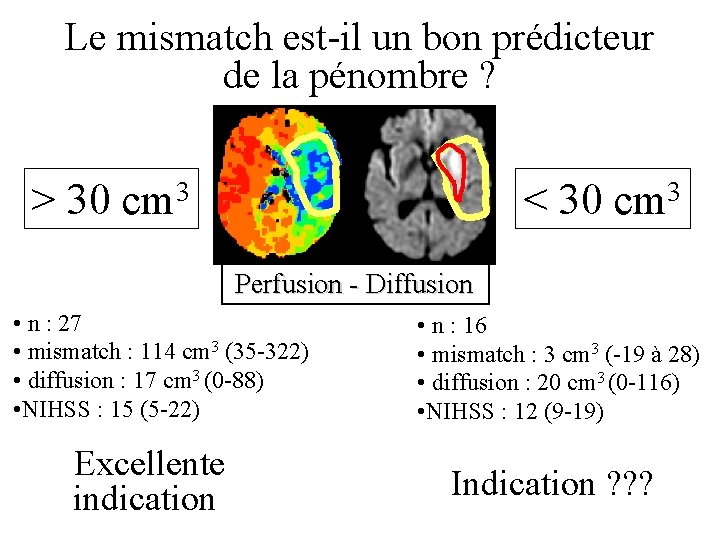
Le mismatch est-il un bon prédicteur de la pénombre ? > 30 cm 3 < 30 cm 3 Perfusion - Diffusion • n : 27 • mismatch : 114 cm 3 (35 -322) • diffusion : 17 cm 3 (0 -88) • NIHSS : 15 (5 -22) Excellente indication • n : 16 • mismatch : 3 cm 3 (-19 à 28) • diffusion : 20 cm 3 (0 -116) • NIHSS : 12 (9 -19) Indication ? ? ?
- Slides: 45