La demenza senile Il cervello senile Il cervello































- Slides: 32

La demenza senile

Il cervello senile • Il cervello dell'anziano è di peso ridotto • possiede solchi e ventricoli più ampi • si osserva una fisiologica riduzione pari a circa il 3% del volume complessivo della materia grigia al trascorrere di ogni decade di età. Questo fenomeno comincia con una semplificazione graduale dell'albero dendritico e una progressiva rarefazione dei contatti sinaptici cui si accompagna una diminuzione del volume cellulare • tuttavia, grazie alla plasticità dell'arborizzazione dendritica e alla ridondanza dei circuiti neuronali, il sistema rimane, almeno entro certi limiti, abbastanza efficiente.

Prima della demenza • Le funzioni cognitive dell'anziano sono caratterizzate da una grande variabilità interindividuale determinata – dall'influenza di fattori genetico-ambientali, – dal patrimonio culturale – e dalla concomitante presenza di patologie croniche giocano un ruolo fondamentale nel processo di invecchiamento cerebrale. • L'incertezza nello stabilire i termini di normalità dell'invecchiamento cerebrale contribuisce ad accrescere la difficoltà nel definire quei soggetti che, pur mostrando un certo grado di deterioramento cognitivo, non soddisfano i criteri per la diagnosi di demenza. • Sono allora state create definizioni quali – Benigne Senile Forgetfulness (BSF; Kral, 1962) – o Age. Associated Memory Impairment (AAMI; Crook et al, 1986), che identificano la perdita di memoria che si verifica con l'età quale condizione assolutamente priva di ogni connotato patologico

Prima della demenza (2) • Inoltre, è opinione diffusa che, con l'invecchiamento, si verifichi un rimaneggiamento delle capacità cognitive • Maggiormente compromessa sarebbe l'intelligenza fluida, cioè la capacità di risoluzione di problemi attraverso l'impiego di strategie nuove • mentre sarebbe integra, e talora potenziata, la cosiddetta intelligenza cristallizzata, che facendo riferimento all'insieme delle informazioni ed esperienze della vita del soggetto, gli consentirebbe il richiamo e il confronto con le esperienze passate

Disordini cognitivi, non demenza • Demenza: sindrome clinica caratterizzata dalla presenza di deficit in diverse aree cognitive di entità tale da interferire con lo svolgimento delle attività quotidiane, delle relazioni sociali dell'attività lavorativa e/o professionale. • Tali deficit devono comprendere – la memoria – e almeno uno dei seguenti disturbi: • afasia, • aprassia, • agnosia • disturbi delle funzioni esecutive. • Tali deficit devono rappresentare un declino rispetto a un precedente livello di funzionamento ed essere riscontrati al di fuori di un episodio confusionale acuto. • American Psychiatrìc Association, 1994

Alzheimer probabile • Demenza stabilita con esami clinici e documentata da MMSE o test analoghi e confermata da test neuropsicologici. • Deficit di due o più aree cognitive. • Peggioramento progressivo della memoria e di altre funzioni cognitive. • Nessun disturbo di coscienza • Inizio tra i 40 e i 90 anni di età. più frequentemente dopo i 65 anni. • Assenza di disordini sistemici o altre malattie del cervello che possano spiegare i deficit progressivi della memoria e della cognitività.

Alzheimer possibile • Sindrome dementigena in assenza di altri disordini neurologici, psichiatrici o sistemici • in grado di causare demenza e in presenza di variazioni nell'esordio, nella presentazione, o nel decorso clinico. • Possibile un concomitante disordine sistemico o cerebrale in grado di produrre demenza ma non considerato la causa della demenza. • In studi di ricerca quando viene identificato un deficit cognitivo severo, solitario e gradualmente progressivo in assenza di un'altra causa identificabile.

Alzheimer certo • Criteri clinici soddisfacenti per la diagnosi di AD probabile • Evidenza bioptica o istopatologica autoptica.

Mild Cognitive Impairment (MCI) • Il maggiore interesse oggi è rivolto al Mild Cognitive Impairment (MCI) che, definito come deficit puramente mnesico • La definizione di MCI (disturbo cognitivo lieve), infatti, è oggi da ritenersi estesa a più domini. • Alla luce di ciò, oggi differenti sottotipi di MCI (amnestic, multidomains, single nonamnestic) sono stati proposti a indicare la presenza di un solo difetto mnesico, di un coinvolgimento di più domini o di un solo dominio diverso da quello mnesico • È una condizione a ponte tra invecchiamento fisiologico e patologico

Le demenze: EPIDEMIOLOGIA • Nel complesso il 5 -10% dei soggetti ultrasessantacinquenni è colpito da demenza • i diversi criteri diagnostici utilizzati possono spiegare la variabilità nella stima • È inoltre noto un aumento esponenziale con l'aumentare dell'età almeno fino ai 90 -95 anni • il 30% delle donne ultranovantenni è affetto dalla malattia contro il 22% degli uomini • Al dicembre 2005, 24 milioni di persone risultavano affette da demenza, numero che è previsto raddoppierà ogni 20 anni raggiungendo gli 81 milioni nel 2040; dei soggetti con demenza il 60% vive in paesi in via di sviluppo

Le demenze: EPIDEMIOLOGIA (2) • Dati raccolti da 8 studi di popolazione europei mostrano un'incidenza di demenza tra i soggetti ultrasessantacinquenni pari a • 19, 4 /mille abitanti/anno che aumenta esponenzialmente con l'avanzare dell'età. • una persona su 1000 fra i soggetti aventi meno di 65 anni • 20 persone su 1000 tra gli ultrasessantacinquenni • 200 su 1000 tra gli ultraottantenni • oltre 300 su 1000 per gli ottantacinquenni

DEFINIZIONE • I criteri diagnostici (American Psychiatric Association, 1994; World Health Organization, 1996) riconoscono i seguenti elementi portanti • disturbi cognitivi acquisiti • peggioramento rispetto allo stato precedente • eziologia organica • Le funzioni cognitive colpite devono comprendere – memoria – almeno una tra le seguenti • pensiero astratto • funzione critica • linguaggio • orientamento spazio-temporale – di entità tale da compromettere significativamente l‘autonomia funzionale del soggetto

Fattori di rischio • • • bassa scolarità scadente livello socioeconomico influenza dello stile di vita sullo sviluppo di demenza modesto aumento del rischio di demenza tipo Alzheimer tra i fumatori a smentire precedenti studi che avanzavano l’ipotesi del fumo come fattore protettivo. consumo di alcool ridotta attività fisica scarsa rete sociale durante l'età adulta depressione si accompagna a un aumento del rischio, ma il suo ruolo causale o piuttosto di «segno precoce» è oggetto di dibattito ipertensione obesità e ipercolesterolemia

Malattia di Alzheimer • Nel 1907 Alois Alzheimer descrisse il caso di una donna di 51 anni che aveva sviluppato un progressivo declino cognitivo, disturbi della percezione e inadeguatezza nella sfera psicosociale. • L'esame autoptico evidenziava placche senili, grovigli neurofibrillari e il caso venne pertanto a connotare una nuova forma di demenza, chiamata malattia di Alzheimer • In base all'età di esordio dei sintomi climici sono distinguibili forme di malattia di Alzheimer a esordio precoce (intorno ai 50 anni) che costituiscono solo il 5% di tutti i casi di Alzheimer e hanno carattere «familiare» . In queste forme sono state identificate alcune mutazioni genetiche • Le forme di malattia di Alzheimer che, invece, hanno carattere «sporadico» ed esordio oltre i 60 anni d'età riconoscono quale fattore genetico un fattore predisponente l'insorgenza di malattia

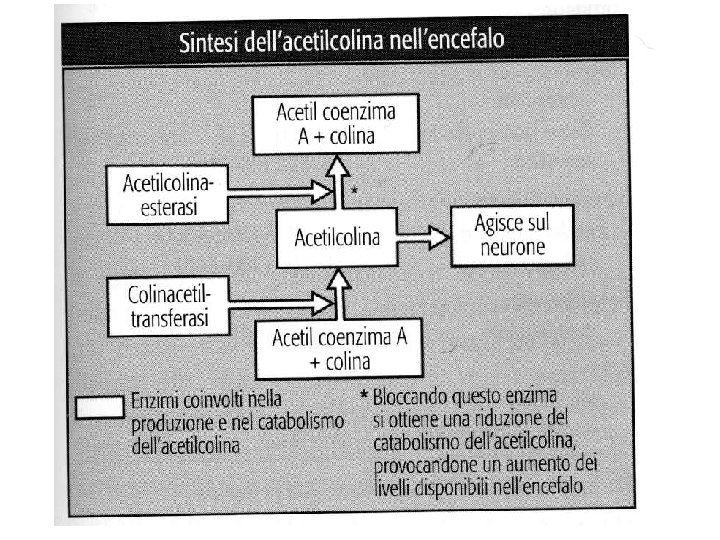
Malattia di Alzheimer • Il meccanismo fisiopatologico che è stato riconosciuto alla base della malattìa di Alzheimer è la precoce e selettiva perdita di neuroni del sistema colinergico, in particolare a livello delle strutture coinvolte nei processi di memoria • L'esordio di questa forma è insidioso poiché lento e caratterizzato da sintomi aspecifici • il decorso è progressivo caratterizzato da precoce e prevalente coinvolgimento della memoria e della capacità di astrazione e inconsapevolezza di malattia, • solo nelle fasi più avanzate di malattia compaiono disturbi comportamentali.

DEMENZA VASCOLARE • Nei Paesi occidentali, la demenza vascolare è la responsabile di circa il 15% di tutti i casi di demenza • mentre un altro 10% è causato dall'associazione della malattia vascolare con la malattia di Alzheimer • Un'ipotesi è che la demenza vascolare si manifesti per una perdita di tessuto cerebrale superiore a 50 -100 ml, considerata soglia volumetrica minima. • Questi dati non sono stati confermati da ulteriori studi, che invece sembrano ritenere che il danno ipossico/ischemico/metabolico esteso alle porzioni encefaliche sottocorticali sia la caratteristica principale. • Globalmente, i pazienti che si presentano con quadri di demenza vascolare mostrano segni di molteplici lesioni ischemiche corticosottocorticali, più facilmente riscontrabili a sinistra, con un aumento del rapporto volume ventricolare/volume cerebrale • Le alterazioni della sostanza bianca determinano l'interruzione dei circuiti di proiezione corticosottocorticali, indispensabili per la velocità nell'eseguire i compiti cognitivi.

Altre demenze • Gravi carenze di alcune vitamine e/o altri nutrienti possono dare luogo a quadri di encefalopatia (sindrome di Wernicke-Korsakoff, pellagra, morbo di Marchiafava-Bignami, deficit di vitamina BÌ2 e folati) potenzialmente reversibili • una permanente depressione dello stato cognitivo si può infine verificare nel caso di abuso cronico di sostanze tra cui alcol tanto che alcuni autori distinguono quali entità nosologiche a sé stanti la «demenza da condizioni tossiche» e le forme «alcolcorrelate» . • Infine, nei soggetti anziani in genere, e in particolar modo in quelli con diagnosi di demenza, particolare cautela deve essere posta nell'utilizzo di alcuni farmaci noti per i loro potenziali effetti anticolinergici, ad esempio antispastici, antistaminici, anticonvulsivanti e altri farmaci psicotropi • Malattia di Creutzfeld-Jakob, Kuru, morbo di Cerstmann-Straussler. Scheinker, insonnia familiare letale) • quadri infettivi (sifilide, meningite cronica, encefaliti, AIDS, criptococcosi) • malattie neoplastiche a localizzazione cerebrale (meningiomi, giorni, lesioni metastatiche o carcinomatosi meningea)

Diagnosi differenziale di demenza (1) • • • Malattia di Alzheimer misto - demenza vascolare Degenerazione frontotemporale lobare, inclusi demenza frontotemporale e morbo di Pick Disturb parkinsoniani con demenza: demenza con corpi di Lewy*, malattia di Parkinson Disturbi motori non parkinsoniani con demenza: malattia di Huntington e altri Malattie infettive convenzionali: AIDS, sifilide, malattia di Lyme**, meningite cronica Malattie da prioni, soprattutto malattia di Creutzfeldt. Jakob *aggregati di proteine dentro I neuroni che appaiono come inclusioni eosinofile citoplasmatiche • ** trasmessa dalle zecche • •

Diagnosi differenziale di demenza (2) • Disturbi tossici e metabolici – – – – Sostanze farmacologicamente attive: alcol, altre droghe, farmaci Tossine: metalli pesanti, organofosfati, altre tossine industrial! Anossia e ipoglicemia Encefalopatie gastrointestinali, inclusa encefalopatia epatica Rene: insufficienza renale e demenza da dialisi Carenze vitaminiche: B 12, tiamina, folati, niacina Endocrinopatie: tiroide, paratiroidi, ghiandole surrenali, ipofisi Disturbi biochimici ereditari a insorgenza in eta adulta, es. leucodistrofia metacromatica – Malattia di Kuf

Diagnosi differenziale di demenza (3) • Malattie psichiatriche, soprattutto depressione • Altre – Idrocefalo normoteso – Demenza pugilistica e post-traumatica – Neoplasie: gliomi e linfomi encefalici, angioendoteliosi – Da epilessia – Sarcoidosi

STRUMENTI DIAGNOSTICI • le tecniche di neuroimaging (tomografia computerizzata, risonanza magnetica) in particolare quelle di tipo funzionale (tomografia a emissione di singoli fotoni, tomografia a emissione di positroni) • MINI-MENTAL STATE EXAMINATION (MMSE): 11 item, vengono esplorate le seguenti aree: orientamento temporale, orientamento spaziale, memoria immediata (memoria di fissazione o registrazione), attenzione e calcolo, memoria di richiamo, linguaggio, copia di disegno (prassia costruttiva) • SCALE DI VALUTAZIONE DELLE ATTIVITÀ DELLA VITA QUOTIDIANA: Indice di Barthel, fornisce un punteggio indicativo delle capacità del soggetto di alimentarsi, vestirsi, gestire l'igiene personale, lavarsi, usare i servizi igienici, spostarsi dalla sedia al letto e viceversa, deambulare in piano, salire e scendere le scale, controllare gli sfinteri.

MINI-MENTAL STATE EXAMINATION (MMSE) • • • ORIENTAMENTO in che anno siamo ? in che stagione siamo ? in che mese siamo ? in che giorno della settimana siamo? in quale stato siamo ? in quale regione siamo ? in quale città (o paese) siamo ? dove si trova adesso (casa, stanza della casa, . . . ) a quale piano ci troviamo ?

MINI-MENTAL STATE EXAMINATION (MMSE) • MEMORIA • Chi somministra il test pronuncia i seguenti tre nomi: casa, pane, gatto, al ritmo di uno al secondo. Chieda poi al soggetto in esame di ripeterli (1 punto per ogni risposta esatta). Successivamente se non li ricorda tutti, ripeterli fino alla memorizzazione (max 6 volte).

MINI-MENTAL STATE EXAMINATION (MMSE) • ATTENZIONE E CALCOLO • Far eseguire entrambe le prove conteggiando solo la prova che ha dato il punteggio migliore • Far sottrarre 7 da 100 per cinque volte consecutive assegnando 1 punto per ogni sottrazione corretta (fermarsi a 65) • 100 – 7; 93 – 7; 86 – 7; 79 – 7; 72 – 7 • Far ripetere la parola CARNE al contrario (assegnare 1 punto per ogni lettera correttamente posizionata)

MINI-MENTAL STATE EXAMINATION (MMSE) • RICORDO: chiedere al soggetto in esame se si ricorda i tre nomi memorizzati in precedenza, ed assegnare 1 punto per ogni nome ricordato. – cane; pane; gatto • • • LINGUAGGIO: Indicate al soggetto un orologio e chiedetegli di dirne il nome (1 punto se lo riconosce) Indicate al soggetto una matita e chiedetegli di dirne il nome (1 punto se la riconosce) Far ripetere: "Sopra la panca la capra canta" (1 punto se la ripete correttamente) Date al soggetto il seguente comando: "Prendi un foglio con la mano destra, piegalo a metà e mettilo sul tavolo" ( 3 punti se le operazioni vengono eseguite correttamente ) Scrivete su di un foglio la frase "Chiudi gli occhi" poi fatela leggere al soggetto in esame chiedendogli di fare quello che legge (1 punto se il soggetto chiude gli occhi) Chiedere al soggetto di scrivere una frase con soggetto e verbo (1 punto se la scrive)

MINI-MENTAL STATE EXAMINATION (MMSE) • ABILITA' PRASSICO – COSTRUTTIVA • Dopo aver ricopiato il disegno qui riportato, chiedete al soggetto di ricopiarlo a sua volta (1 punto se sono presenti tutti gli angoli dei poligoni e la loro sovrapposizione)

Il decorso clinico • FASE INIZIALE: spesso sottovalutata in quanto erroneamente ritenuta espressione del fisiologico processo di invecchiamento – – – – perdite significative della memoria difficoltà del linguaggio disorientamento spaziotemporale perdita di iniziativa e motivazione difficoltà di prendere decisioni segni e sintomi di depressione o di aggressività perdita di interesse verso le proprie attività abituali

Il decorso clinico • FASE INTERMEDIA: – i problemi cognitivi si aggravano – determinano una significativa interferenza con la capacità di svolgere anche le più comuni attività della vita quotidiana (cucinare, pulire e fare acquisti); – il soggetto può necessitare di assistenza per l'igiene personale e per vestirsi – fino a diventare dipendente nella cura di sé oltre che della propria abitazione. – In questa fase può essere disorientato – e può cominciare a esibire disturbi del comportamento

Il decorso clinico • FASE TERMINALE – totale dipendenza del malato – che non riconosce parenti, amici e oggetti noti, né la propria abitazione; – è completamente privo della capacità di interpretare gli eventi che succedono attorno a lui. – In questa fase, nonostante il disturbo della memoria sia mollo grave, sono le componenti fisiche a impegnare maggiormente il caregiver; – infatti il soggetto può avere difficoltà progressive • nell'alimentarsi, • nella deambulazione, • diventare incontinente per feci e urine • fino al completo allettamento

L'approccio terapeutico • FARMACOLOGICO: – inibitori dell'acetilcolinesterasi sono stati concepiti per prevenire il deficit colinergico osservato in pazienti con malattia di Alzheimer, – Questi sono i Farmaci presenti sul mercato italiano: • Donepezil (Aricept), un inibitore reversibile dell'acetilcolinesterasi (5 -10 mg/die) • Rivastigmina (Exelon), un inibitore pseudoirreversibile ad azione selettiva (6 -12 mg/die) • Galantamina (Reminyl), alcaloide naturale inibitore competitivo reversibile dell'enzima e modulatore del legame dell'acetilcolina stessa sui recettori postsinaptici (24 -32 mg/die) • Memantina (Ebixa), è un antagonista dei recettori dell'N-metil -D-aspartato (NMDA) e agisce sulla trasmissione del glutammato (20 mg/die)


L'approccio terapeutico • NON FARMACOLOGICO: Nonostante le molte proposte – – musicoterapica, pet-therapy terapia occupazionale solo la Reality Orientation Therapy basata sulla ripetizione di atti volti al riorientamento spaziotemporale del soggetto, ha dimostrato un certo grado di efficacia. • Al di là della prescrizione terapeutica, è indispensabile educare il caregiver a rendere partecipe il soggetto di quanto gli sta accadendo intorno, perché la deprivazione di stimoli può favorire l'insorgenza di disturbi del comportamento.