Curs Regional Instruire n colectarea datelor clinice la






















































- Slides: 67

Curs Regional Instruire în colectarea datelor clinice la nivel de pacient Institutul Naţional de Cercetare-Dezvoltare în Sănătate Bucureşti MAI 2003

Program l l l l 09. 30 -11: Rolul spitalelor 11. 00 -11. 15: Pauză 11. 15 -13. 00: Concepte şi utilizare DRG 13. 00 -14. 00: Pauză 14. 00 -15. 30: Paşii următori 15. 30 -15. 45: Pauză 15. 45 -17. 00: Discuţii

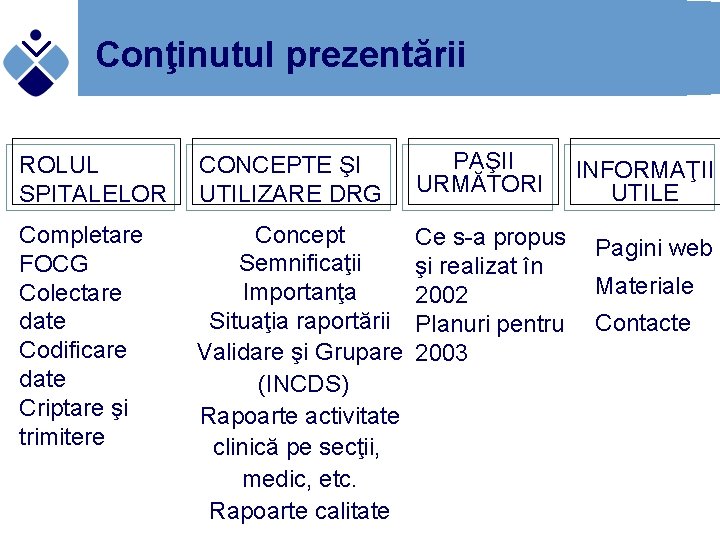
Conţinutul prezentării ROLUL SPITALELOR CONCEPTE ŞI UTILIZARE DRG PAŞII URMĂTORI Completare FOCG Colectare date Codificare date Criptare şi trimitere Concept Semnificaţii Importanţa Situaţia raportării Validare şi Grupare (INCDS) Rapoarte activitate clinică pe secţii, medic, etc. Rapoarte calitate Ce s-a propus şi realizat în 2002 Planuri pentru 2003 INFORMAŢII UTILE Pagini web Materiale Contacte

De ce colectarea de date? l Evaluarea activităţii spitalelor l Finanţarea spitalelor

Istoric colectare şi utilizare date l 2002: date agregate Rapoarte la nivel naţional pentru urmărirea indicatorilor agregaţi l 2003: date la nivel de pacient Indicatori la orice nivel şi finanţare

Setul minim de date la nivel de pacient 1. Numărul de identificare a cazului externat 2. Numărul de identificare a spitalului 3. Numărul de identificare a secţiei 4. Numărul foii de observaţie clinică generală 5. Numele pacientului 6. Prenumele pacientului 7. Localitatea 8. Judeţul 9. Data naşterii 10. Sexul

Setul minim de date la nivel de pacient 11. Codul numeric personal 12. Tipul asigurării de sănătate 13. Casa de asigurări de sănătate 14. Data internării 15. Ora internării 16. Tipul internării 17. Diagnostic la internare 18. Data externării 19. Ora externării 20. Tipul externării

Setul minim de date la nivel de pacient 21. Starea la externare 22. Diagnosticul principal şi diagnosticele secundare, la externare 23. Intervenţiile chirurgicale efectuate 24. Data intervenţiei chirurgicale principale 25. Explorările funcţionale efectuate 26. Investigaţiile radiologice efectuate 27. Greutatea la naştere (doar pentru nou-născuţi) 28. Transferurile intraspitaliceşti (secţia; data) 29. Medicul curant 30. Medicul operator

ROLUL SPITALELOR

Activităţi: Completarea FOCG • Ordinul MSF 798/2002 privind introducerea în spitale a formularului Foaia de Observaţie Clinică Generală • Ordinul MSF 457/2001 privind reglementarea denumirii şi codificării structurilor organizatorice (secţii, compartimente, laboratoare, cabinete) ale unităţilor sanitare

Activităţi: Codificarea datelor (I) Datele din FOCG conform Ord. MSF 798/2002: - pentru diagnostice (principal, secundarecomorbidităţi şi complicaţii) lista extinsă a CIM-10 folosită oficial în toate spitalele de la 1 ian 2003 - şi pentru proceduri (intervenţii chirurgicale, explorări funcţionale, unele investigaţii radiologice) lista CCSSDM Conform reglementărilor CCSSDM, începând cu 2004 se va introduce o lista imbunătăţită a procedurilor

Activităţi: Codificarea datelor (II) Cine codifică? a. Fiecare medic codifică cazurile proprii b. Un medic responsabil în fiecare secţie c. Echipa de codificatori la nivel de spital

Activităţi: Colectarea datelor Anexa 1 din Ordinul MSF nr. 29 / 2003 privind introducerea colectării electronice a Setului Minim de Date la nivel de Pacient (SMDP) în spitalele din România • cuprinde datele din FOCG care formează SMDP

Activităţi: Criptarea şi transmiterea datelor (I) Cine înregistrează electronic datele? • Operator computer • Nominalizarea unui cadru medical supravegherea colectării şi prelucrării datelor despre pacienţi în format electronic Spitalele mai puţin informatizate nu au nevoie de specialişti în computere!

Activităţi: Criptarea şi transmiterea datelor (II) Conform anexei 2 a Ord. MSF 29/2003: • • • Înfiinţarea unui departament de statistică-informatică pt. generarea şi transmiterea SMDP Organizarea codificării şi documentării FOCG conform regulilor CCSSDM Transmiterea lunară a datelor către INCDS şi DJSP Nominalizarea unui cadru medical - supravegherea colectării şi prelucrării datelor despre pacienţi în format electronic Asigurarea condiţiilor minime obligatorii de securitate a informaţiilor colectate şi stocate în format electronic

Activităţi: Criptarea şi transmiterea datelor (III) Legea 677 / 2001 – pentru protecţia persoanelor cu privire la prelucrarea datelor cu caracter personal şi libera circulaţie a acestora “Prelucrarea CNP sau a altor date cu caracter personal având funcţie de identificare poate fi efectuată numai dacă: - Persoana vizată şi-a dat în mod expres consimţământul; - Prelucrarea este prevăzută în mod expres de o dispoziţie legală”

Activităţi: Criptarea şi transmiterea datelor (IV) • Ordinul Avocatului Poporului 52 / 2002 privind aprobarea cerinţelor minime de securitate a prelucrărilor de date cu caracter personal

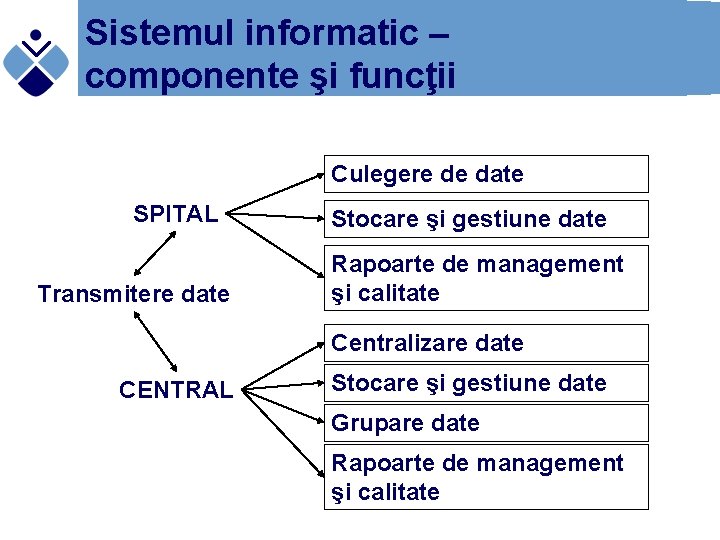
Sistemul informatic – componente şi funcţii Culegere de date SPITAL Transmitere date Stocare şi gestiune date Rapoarte de management şi calitate Centralizare date CENTRAL Stocare şi gestiune date Grupare date Rapoarte de management şi calitate

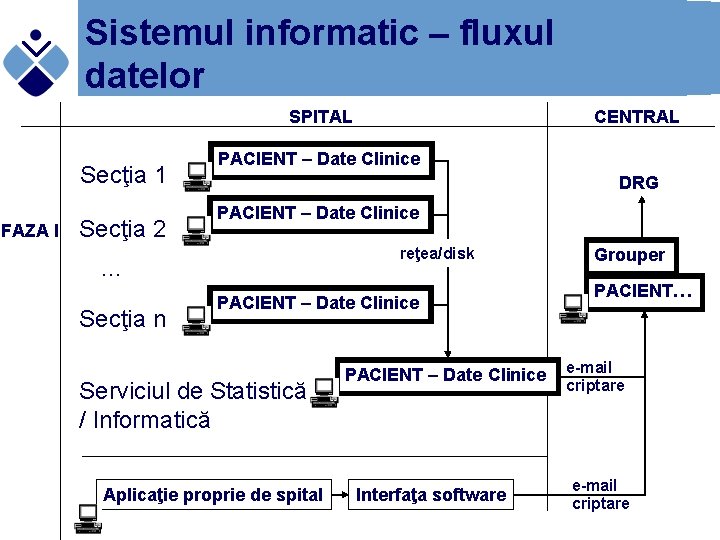
Sistemul informatic – fluxul datelor SPITAL Secţia 1 FAZA I Secţia 2 PACIENT – Date Clinice DRG PACIENT – Date Clinice reţea/disk … Secţia n CENTRAL PACIENT – Date Clinice Serviciul de Statistică / Informatică Aplicaţie proprie de spital PACIENT – Date Clinice Interfaţa software Grouper PACIENT… e-mail criptare

Volumul de munca pt codificare şi colectare date clinice 1. 2. 3. 4. 5. Codificare cazuri: 1 caz = 5 min a. Spital mic: 1000 cazuri/luna = 11 zile b. Spital mare: 4000 cazuri/luna = 44 zile Introducere date în calculator: 1 caz = 3 min a. Spital mic: = 7 zile b. Spital mare: = 28 zile Analiza/Corecţie date (rapoarte predefinite): 2 -4 zile Transmitere date către centru: 1 ora Analiza cazuri grupate în DRG-uri: 2 -4 zile TOTAL Spital mic: = 22 zile Spital mare: = 80 zile

Resurse necesare pt codificare şi colectare date clinice RESURSE NECESARE BENEFICII Spital mic: 1000 cazuri/luna l 22 zile/luna = “ 1 persoana” l 1 calculator* l Legatura la Internet Spital mare: 4000 cazuri/luna l 80 zile/luna = “ 4 persoane” l 2 calculatoare l. Legatura la Internet 1. *spital monopavilionar 2. 3. 4. Date reale si verificabile Date primare, nu agregate, din care se poate ulterior extrage orice alt raport necesar analizei Rapoarte pt Calitate/Management Toate/Oricare rapoarte de morbiditate/mortalitate necesare Spitalului, Sistemului Sanitar din Romania, OMS

Activităţile altor instituţii l DSP Judeţene l Centrul de Calcul, Statistică Sanitară şi Documentare Medicală (CCSSDM) l Institutul Naţional de Cercetare-Dezvoltare în Sănătate (INCDS)

Activităţile DSP Judeţene • Sprijinirea spitalelor in procesul de generare, colectare si transmitere a SMDP • Participarea la cursurile de instruire organizate de CCSSDM şi INCDS • Instruirea spitalelor privind gestionarea informaţiilor din FOCG, colectarea si transmiterea datelor • Distribuirea către spitale a aplicaţiei electronice “DRG Naţional” şi sprijinirea în procesul de instalare • Transmiterea datelor colectate de la spitale către CCSSDM în formatul solicitat

Activităţile CCSSDM • Intreţinerea şi dezvoltarea continuă a listelor privind sistemul de codificare a diagnosticelor şi procedurilor, precum şi a listelor de codificare a unităţilor şi structurilor sanitare • Stabilirea reglementărilor privind codificarea diagnosticelor şi procedurilor • Elaborarea regulilor privind completarea şi documentarea FOCG • Monitorizarea continuă a proceselor de codificare, completare şi documentare a FOCG • Organizarea unui sistem de instruire a spitalelor şi a Direcţiilor de Sănătate Publică Judeţene privind codificarea, completarea şi documentarea FOCG

Activităţile INCDS (I) • Recepţionarea datelor transmise de spitale • Validarea datelor primite în conformitate cu reglementările în vigoare si transmiterea lor către spitale • Gestionarea si arhivarea datelor • Analiza datelor si generarea lunară către MSF de rapoarte privind performanţa spitalelor plecând de la SMDP

Activităţile INCDS (II) • Furnizarea lunară a bazei de date conţinând SMDP către MSF • Dezvoltarea unor analize şi rapoarte privind pacienţii externaţi din spitale, pentru finanţarea bazată pe caz • Organizarea unui sistem de instruire a DSP judeţene şi a spitalelor privind colectarea electronică si transmiterea SMDP

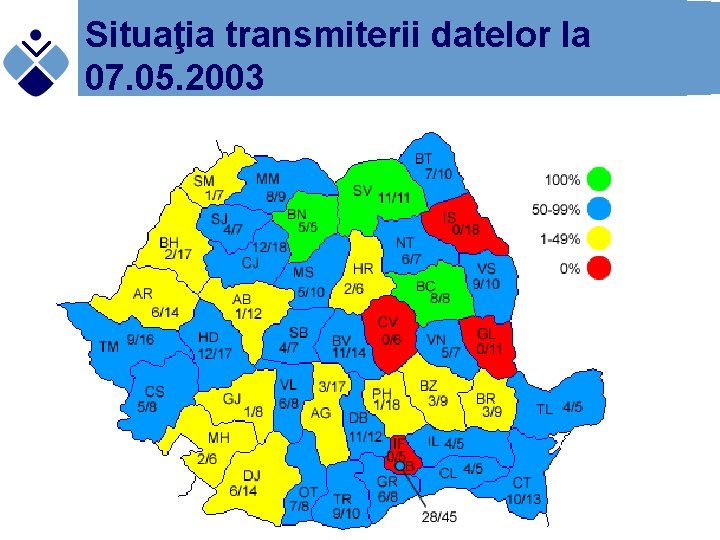
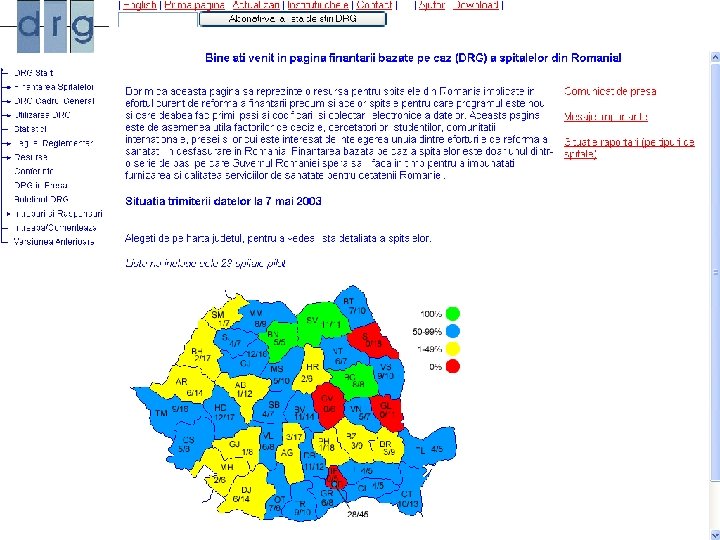
Situaţia transmiterii datelor la 07. 05. 2003

CONCEPTE ŞI UTILIZARE DRG

Ce sunt grupele de diagnostice? l Grupele de diagnostice (DRG) sunt o schemă de clasificare a pacienţilor externaţi (în funcţie de diagnostic), care asigură o modalitate de a asocia tipurile de pacienţi cu cheltuielile spitaliceşti efectuate l Grupele de diagnostice (DRG) realizează o “fotografie” a rezultatelor spitalului.

Caracteristicile DRG l Omogenitatea clinică – într-un anume DRG, cazurile sunt similare din punct de vedere clinic, dar nu identice l Omogenitatea costurilor – fiecare DRG conţine cazuri pentru care există un consum asemănător de resurse

Caracteristicile DRG l Realizează o “standardizare” a rezultatelor spitalului (pacienţii externaţi) l Fiecare pacient externat este repartizat într-o grupă de diagnostice l Pacientii sunt “omogenizaţi” în fiecare grupă de diagnostice

Premisele clasificării DRG 1. Existenţa datelor clinice despre pacienţi: l vârsta, l sex, l durată de spitalizare, l diagnostic principal, l diagnostice secundare, l proceduri, l starea la externare, l greutatea la naştere (în cazul n-n).

Premisele clasificării DRG 2. Codificarea datelor necesare l diagnostice (principal, secundare – comorbidităţi şi complicaţii) l proceduri (intervenţii chirurgicale, explorări funcţionale, unele investigaţii radiologice) l Datele necesare sunt colectate din FOCG Dacă nu se realizează corect, apar erori în repartizarea pacienţilor în DRG!

Premisele clasificării DRG 3. Colectarea datelor de la nivelul fiecărui pacient externat sub formă electronică Informaţiile culese trebuie trimise folosind aplicaţia (gratuită) “DRG Naţional 3. 1”(pot fi colectate cu orice aplicaţie, dar trimise în formatul cerut de DRG Naţional 3. 1) Atenţie: Importanţa gestionării informaţiilor şi a confidenţialităţii pacienţilor !!!

Premisele clasificării DRG 4. Clasificarea automată a fiecărui pacient într-un grup de diagnostice, folosind un “grouper”. Grouperul este o aplicaţie informatică ce trimite automat fiecare pacient externat (în funcţie de coordonatele din fişa sa electronică) într-o singură grupă de diagnostice.

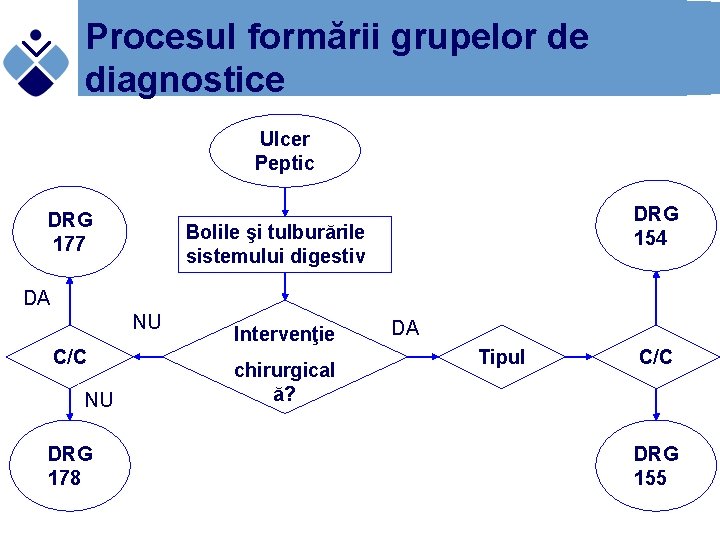
Procesul formării grupelor de diagnostice I. Gruparea tuturor codurilor de diagnostic posibile în 25 Categorii Majore de Diagnostic bazate pe sisteme anatomice şi funcţionale Exemple: l Bolile şi tulburările Aparatului respirator l Bolile şi tulburările Aparatului vizual l Bolile şi tulburările Aparatului digestiv (vezi anexa 10 din Normele Co. Ca pe 2003)

Procesul formării grupelor de diagnostice II. Împărţirea Categoriilor Majore de Diagnostice (CMD) în grupuri medicale şi grupuri chirurgicale, în funcţie de prezenţa sau nu a unei intervenţii chirurgicale la nivelul pacientului

Procesul formării grupelor de diagnostice III. Divizarea grupurilor medicale şi chirurgicale în funcţie de vârstă, prezenţa complicaţiilor şi/sau a comorbidităţilor Exemple: - DRG 89 - Pneumonie simplă sau pleurezie cu complicaţii/comorbidităţi > 17 ani - DRG 90 - Pneumonie simplă sau pleurezie fără complicaţii /comorbidităţi > 17 ani

Procesul formării grupelor de diagnostice Ulcer Peptic DRG 177 DRG 154 Bolile şi tulburările sistemului digestiv DA NU C/C NU DRG 178 Intervenţie chirurgical ă? DA Tipul C/C DRG 155

Premisele finanţării prin DRG 1. Clasificarea tuturor pacienţilor externaţi în grupe DRG. 2. Stabilirea de tarife pentru fiecare grupă DRG (generarea de costuri relative sau valori relative). Se pot calcula local sau se importă şi se ajustează local. 3. Bugetul asistenţei spitaliceşti.

Rezultatul clasificării DRG 1. “Case-mixul” pentru spital, adică tipurile de pacienti tratati in spital, în funcţie de diagnostic si gravitate. (def. conform Co. Ca-2003) 2. Indicele de case-mix (complexitatea cazurilor), numar (fara unitate) care exprima resursele necesare spitalului în concordanţă cu pacienţii tratati. (def. conform Co. Ca-2003)

Utilizarea DRG pentru finanţarea spitalelor • Valorile relative ale DRG • Complexitatea cazurilor tratate (Case -Mix) • Plata de bază/Preţul DRG • Ajustările

Valorile relative (VR) pentru DRG • Valorile relative – Număr fără unitate care exprimă raportul între tariful unui DRG şi tariful mediu al tuturor DRG –urilor. • Coeficient atribuit in funcţie de cantitatea relativă de muncă, consumabile si resursele de capital necesare pentru tratamentul complet al bolnavului cu afecţiunea respectivă. (def. conform Co. Ca-2003)

Case-mixul • Case-mixul reprezintă tipurile de pacienţi trataţi într-un spital, în funcţie de diagnostic şi gravitate. (def. conform Co. Ca-2003) • Metodă optimă pentru a măsura complexitatea activitatii spitalului

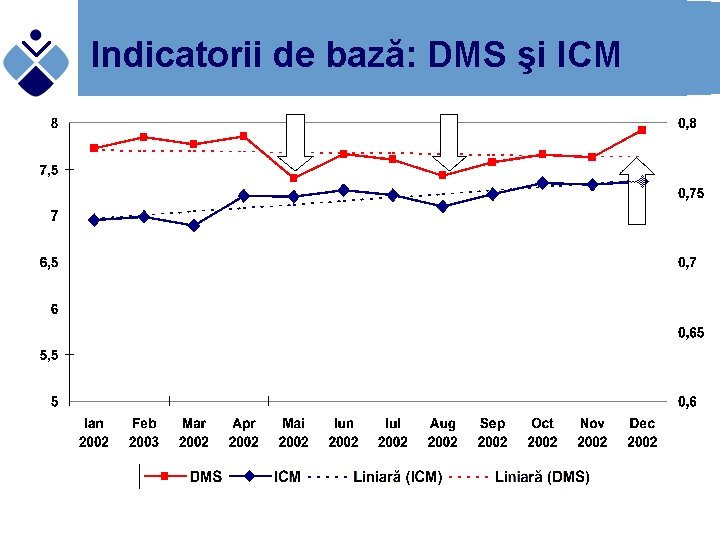
Indicele de case-mix (ICM) • • • Indicele de case-mix evidenţiază resursele necesare spitalului pentru tratarea pacienţilor ICM ne permite compararea activităţii unui spital cu activitatea altui spital Spitalele cu un indice de case-mix mai mare vor primi bugete mai mari

Scopuri de atins prin clasificarea si finanţarea tip DRG 1. Evaluarea activităţii furnizorilor 2. Alocarea mai obiectivă şi transparentă a resurselor spre spitale 3. Creşterea eficienţei tehnice la nivelul spitalelor

Prelucrarea si analiza datelor Poate fi făcută atât de spitale (statistician, conducerea spitalului, comisia de calitate), cât şi de INCDS Exemple de rapoarte utile spitalelor: • rapoarte de activitate pe sectii, medici etc. • rapoarte de calitate

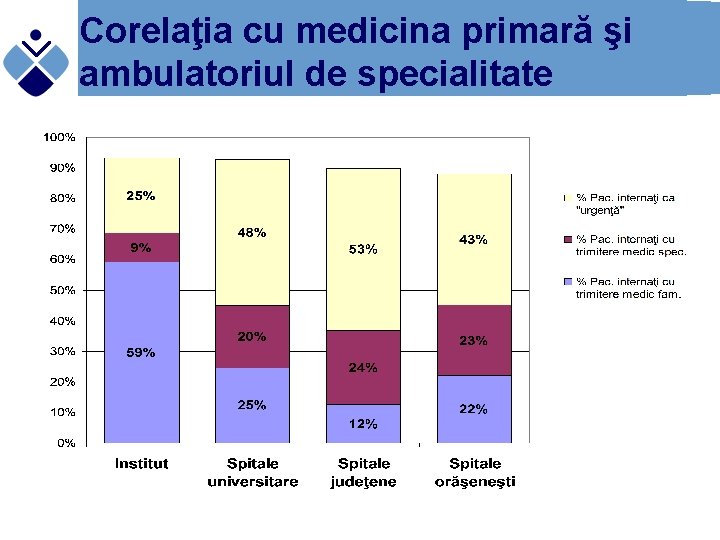
Corelaţia cu medicina primară şi ambulatoriul de specialitate

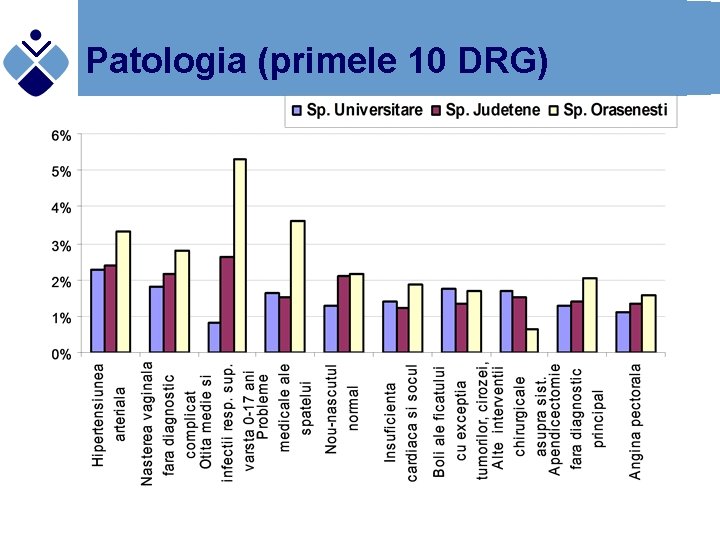
Patologia (primele 10 DRG)

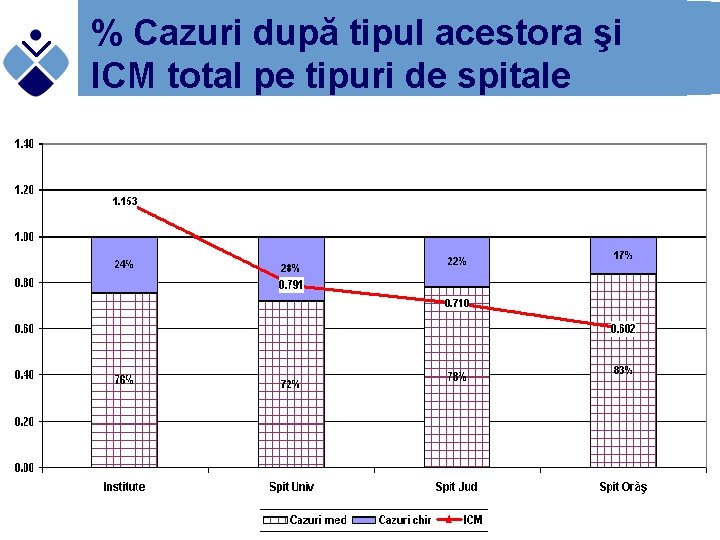
% Cazuri după tipul acestora şi ICM total pe tipuri de spitale

Indicatorii de bază: DMS şi ICM

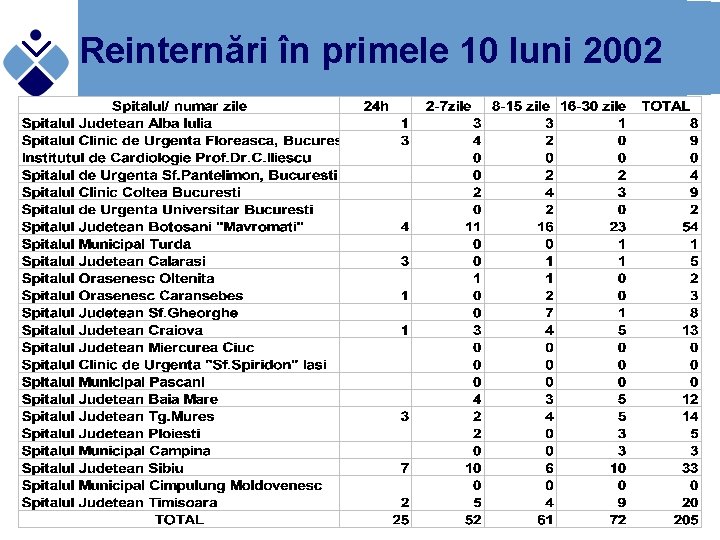
Reinternări în primele 10 luni 2002

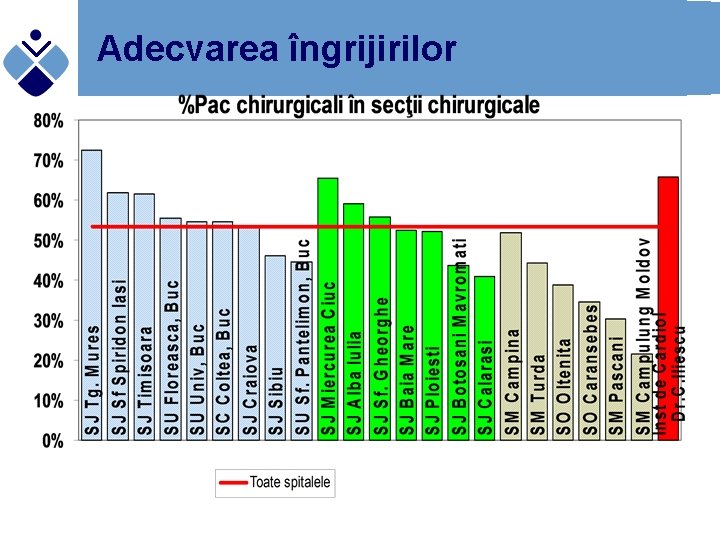
Adecvarea îngrijirilor

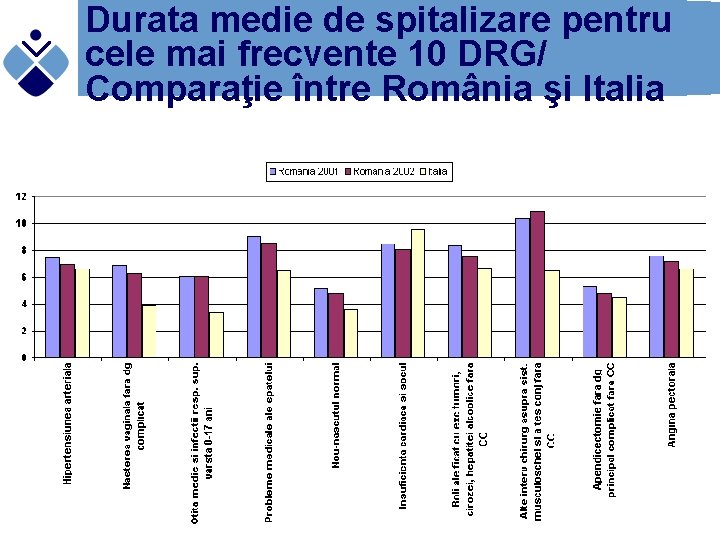
Durata medie de spitalizare pentru cele mai frecvente 10 DRG/ Comparaţie între România şi Italia

PAŞII URMĂTORI

Finanţarea spitalelor în România Metoda actuală: l pe zi de spitalizare pe tip de secţie şi de spital l pe caz rezolvat – DRG (în cele 23 de spitale din Proiectul Naţional DRG) l alte mecanisme (plată pe serviciu, tipuri de cheltuieli etc. ) Colectarea si raportarea datelor in aplicaţia DRG in 2003 constituie baza formării TCP pentru spitale in 2004 !!!

Planul implementării finanţării bazate pe caz Cadrul legislativ: l Programul de Guvernare 2001 - 2004 l HG 826/2002 pentru aprobarea strategiei naţionale privind reforma în unităţile sanitare cu paturi l Ord. MSF/CNAS nr. 102/34 din 2002 privind aprobarea strategiei pentru implementarea finanţării bazate pe caz în spitalele din România

Implementarea finanţării bazate pe caz (I) Ordinul 1021/113 din 2002 stabileşte: l Transformarea IMSS în INCDS care va gestiona implementarea sistemului DRG până la 31 dec 2002 l Introducerea unei noi FOCG utilizată în toate spitalele de la 1 ian 2003; introducerea codificării diagnosticelor folosing CIM-10 cu 4 caractere de la 1 ian 2003 l Elaborarea cadrului legal privind modalitatea de utilizare de către CNAS a datelor colectate în vederea contractării şi decontării până la 31 dec 2002

Implementarea finanţării bazate pe caz (II) l Emiterea unui ordin al MSF privind colectarea electronică a SMDP de către toate spitalele şi trimiterea datelor la INCDS şi DSP judeţene l Distribuirea aplicaţiei “DRG Naţional” şi pregătirea DSPurilor şi a spitalelor pentru utilizarea acesteia până la 31 dec 2002 l Reglementarea continuării finanţării bazate pe caz a celor 23 de spitale

Implementarea finanţării bazate pe caz (III) l Comunicarea instituţiilor centrale şi locale cu spitalele, monitorizarea şi sprijinirea introducerii şi utilizării noii FOCG, a CIM-10 cu 4 caractere şi colectării SMDP până la 31 dec 2002 şi continuu în 2003 l Negocierea posibilităţii de utilizare a procedurilor, sistemul de clasificare în DRG şi mecanismului de grupare din Australia până la 30 martie 2003

Implementarea finanţării bazate pe caz (IV) l Definirea tipurilor de servicii, a structurilor şi elaborarea unor propuneri privind cuantificarea tipurilor de servicii medicale şi a modalităţii de plată a acestora în 2004, până la 30 iunie 2003 l Simularea de bugete ale spitalelor având la bază tipurile de cazuri rezolvate, până la 30 sept. 2003 l Dezvoltarea unui organism naţional de monitorizare a calităţii serviciilor spitaliceşti, până la 30 sept. 2003

Implementarea finanţării bazate pe caz (V) l Elaborarea metodelor de plată a serviciilor medicale spitaliceşti în cadrul Co. Ca pe anul 2004 şi a normelor acestuia, până la 31 oct. , respectiv 15 dec. 2004 l Colectarea datelor privind costurile la nivel de spital şi de secţie pentru toate spitalele conform aplicaţiei Exbuget 2. 1 a CNAS şi calcularea costurilor pe DRG l Analiza continuă a datelor clinice şi de costuri pentru evidenţierea activităţii spitalelor şi prevenirea abuzurilor sau fraudelor

INFORMAŢII UTILE CONTACTE

Informatii utile www. ms. ro (legătura cu site-ul CCSSDM) www. cnas. ro www. incds. ro www. drg. ro Revista “Management în Sănătate” a INCDS


Contacte Sectiunea “intreaba/comenteaza” din pagina www. drg. ro Echipa DRG: pcradu@incds. ro aurelian@digi. ro sharaga@incds. ro Codificare: tionescu@ms. ro

DISCUŢII