Perinatalsymposium im Klinikum Harlaching 2018 Wie gesund gehen
















- Slides: 33

Perinatalsymposium im Klinikum Harlaching 2018 Wie gesund gehen Frühgeborene nach Hause? Andrea Zimmermann Klinik für Neonatologie im Klinikum Harlaching & Schwabing München 08. Dezember 2018

2

3 Aufgabe der Neonatologie Kind • Wachsen und Reifen außerhalb des Uterus zu ermöglichen • eine möglichst ungestörte Entwicklung erreichen • Komplikationen vermeiden oder erkennen + behandeln Mutter • über das Trauma der Frühgeburt hinweghelfen • Bindung zum Kind aufbauen • beiden einen guten Start bieten

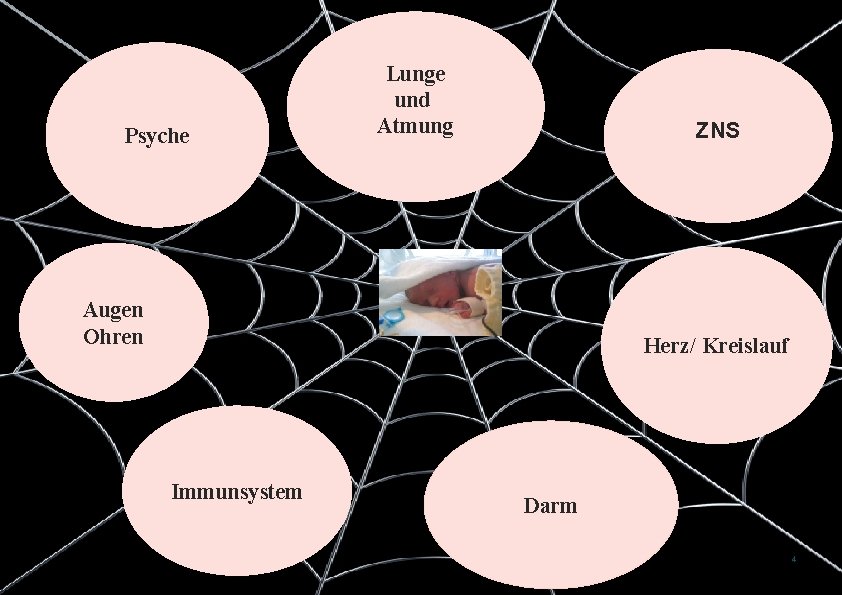
Psyche Lunge und Atmung ZNS Augen Ohren Herz/ Kreislauf Immunsystem Darm 4

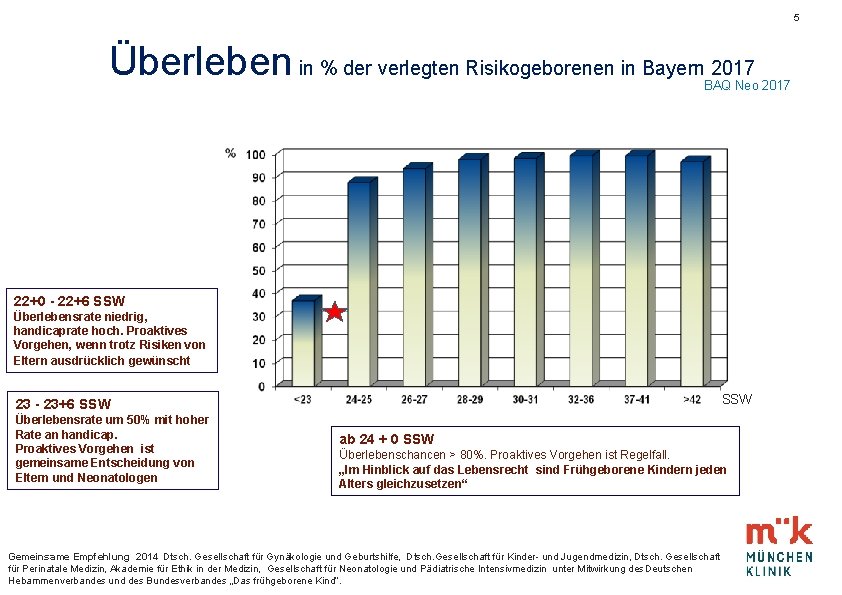
5 Überleben in % der verlegten Risikogeborenen in Bayern 2017 BAQ Neo 2017 22+0 - 22+6 SSW Überlebensrate niedrig, handicaprate hoch. Proaktives Vorgehen, wenn trotz Risiken von Eltern ausdrücklich gewünscht SSW 23 - 23+6 SSW Überlebensrate um 50% mit hoher Rate an handicap. Proaktives Vorgehen ist gemeinsame Entscheidung von Eltern und Neonatologen ab 24 + 0 SSW Überlebenschancen > 80%. Proaktives Vorgehen ist Regelfall. „Im Hinblick auf das Lebensrecht sind Frühgeborene Kindern jeden Alters gleichzusetzen“ Gemeinsame Empfehlung 2014 Dtsch. Gesellschaft für Gynäkologie und Geburtshilfe, Dtsch. Gesellschaft für Kinder- und Jugendmedizin, Dtsch. Gesellschaft für Perinatale Medizin, Akademie für Ethik in der Medizin, Gesellschaft für Neonatologie und Pädiatrische Intensivmedizin unter Mitwirkung des Deutschen Hebammenverbandes und des Bundesverbandes „Das frühgeborene Kind“.

6 Welche Faktoren tragen zu Erfolg, zu Mißerfolg, zu Komplikationen bei ? Ausgangssitutation vor und unter Geburt Wie früh und wie klein? Mehrlinge? Geschlecht? Chorioamnionitis? Wehendurchbruch? Antibiose? Uterine Blutung? Präeklampsie? Pathologischer Doppler? Intrauterine Gedeihstörung? Lungenreifeinduktion? Neuroprophylaxe? Nabelschnurtransfusion? Geburt Vorbereitete oder notfallmäßige Geburt? Mütterlicher oder fetaler Notfall ? Erstversorgung Vorbereitetes Neo-Team vor Ort? Reanimation ? Betreuung auf Station Wie kommt das Kind mit seinen unreifen Organfunktionen zurecht? Wie gelingt es dem Team, seine unreifen Funktionen zu behandeln? Wie wirken physische + psychische Belastung auf Kind und Mutter?

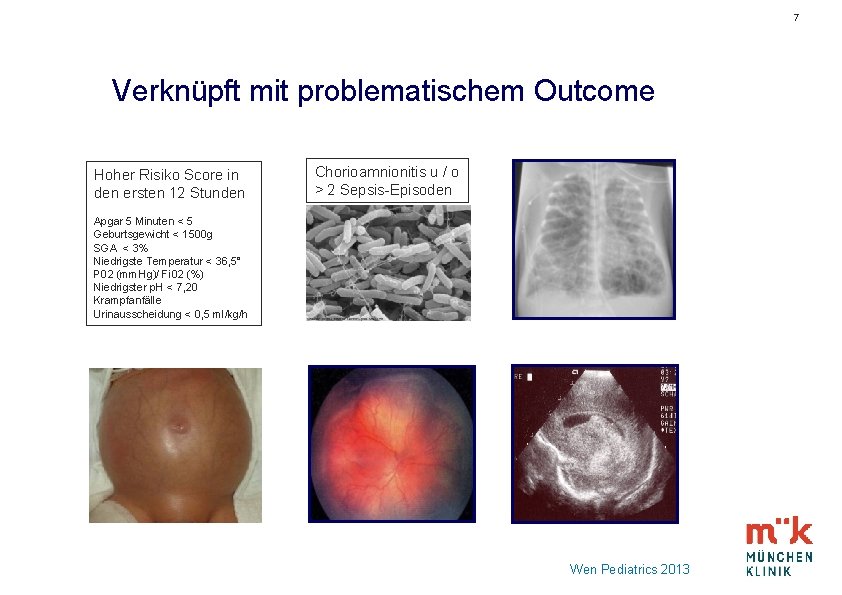
7 Verknüpft mit problematischem Outcome Hoher Risiko Score in den ersten 12 Stunden Chorioamnionitis u / o > 2 Sepsis-Episoden Apgar 5 Minuten < 5 Geburtsgewicht < 1500 g SGA < 3% Niedrigste Temperatur < 36, 5° P 02 (mm. Hg)/ Fi 02 (%) Niedrigster p. H < 7, 20 Krampfanfälle Urinausscheidung < 0, 5 ml/kg/h Wen Pediatrics 2013

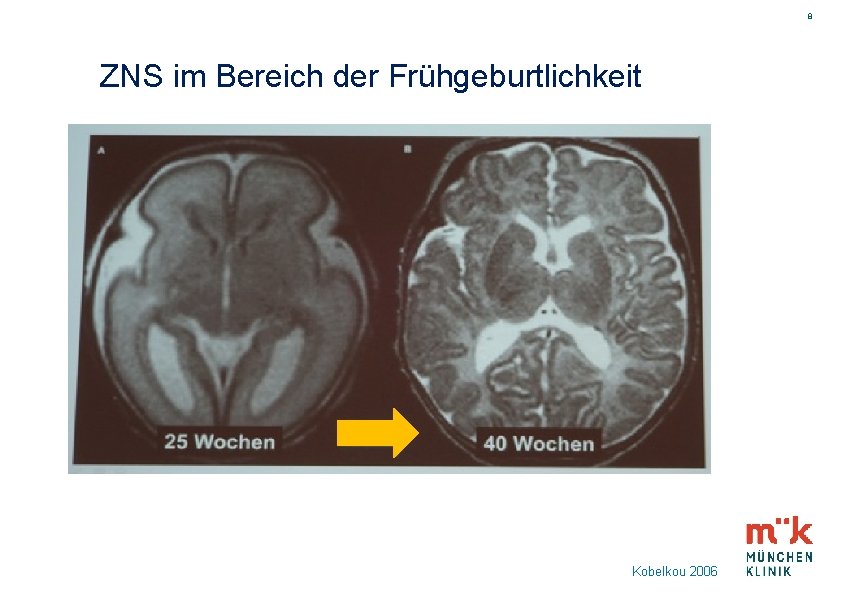
8 ZNS im Bereich der Frühgeburtlichkeit Kobelkou 2006

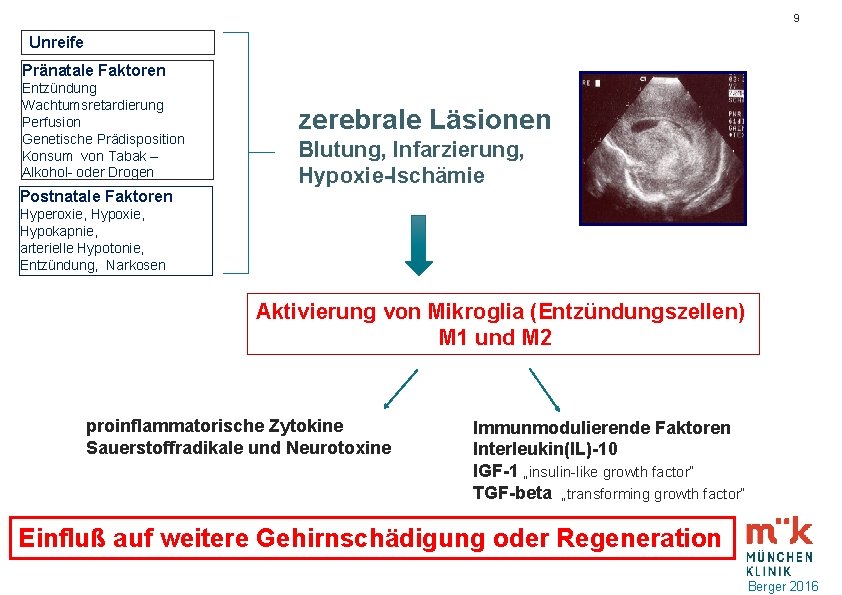
9 Unreife Pränatale Faktoren Entzündung Wachtumsretardierung Perfusion Genetische Prädisposition Konsum von Tabak – Alkohol- oder Drogen Postnatale Faktoren zerebrale Läsionen Blutung, Infarzierung, Hypoxie-Ischämie Hyperoxie, Hypokapnie, arterielle Hypotonie, Entzündung, Narkosen Aktivierung von Mikroglia (Entzündungszellen) M 1 und M 2 proinflammatorische Zytokine Sauerstoffradikale und Neurotoxine Immunmodulierende Faktoren Interleukin(IL)-10 IGF-1 „insulin-like growth factor“ TGF-beta „transforming growth factor“ Einfluß auf weitere Gehirnschädigung oder Regeneration Berger 2016

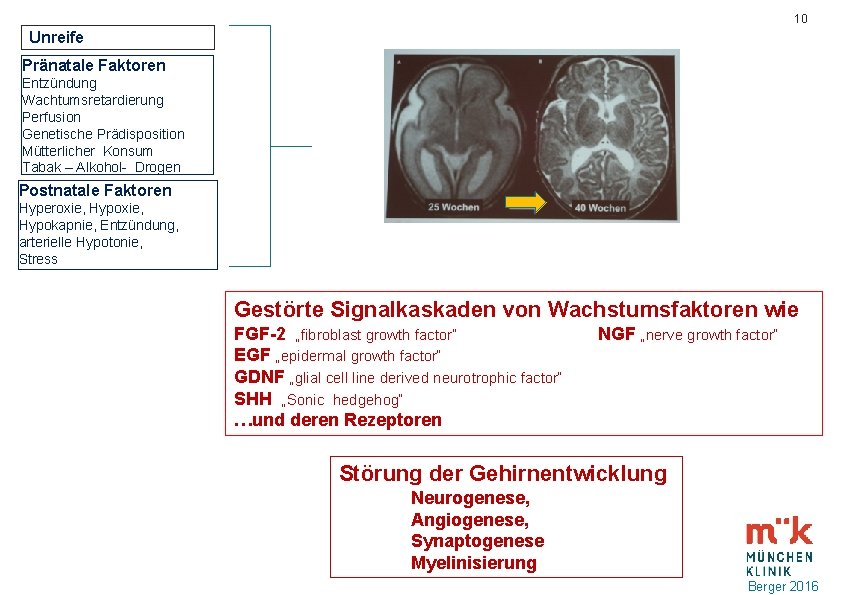
10 Unreife Pränatale Faktoren Entzündung Wachtumsretardierung Perfusion Genetische Prädisposition Mütterlicher Konsum Tabak – Alkohol- Drogen Postnatale Faktoren Hyperoxie, Hypokapnie, Entzündung, arterielle Hypotonie, Stress Gestörte Signalkaskaden von Wachstumsfaktoren wie FGF-2 „fibroblast growth factor“ EGF „epidermal growth factor“ GDNF „glial cell line derived neurotrophic factor“ SHH „Sonic hedgehog“ …und deren Rezeptoren NGF „nerve growth factor“ Störung der Gehirnentwicklung Neurogenese, Angiogenese, Synaptogenese Myelinisierung Berger 2016

11 Hirnentwicklung beeinflusst durch adäquate sensorische Stimulation Als 1997; Symington 2003 Entwicklungsfördernde Pflege • Stressreduktion für das Kind in seiner klinischen Umgebung • Erkennung individueller Bedürfnisse • „Känguruh“-pflege • Unterstützung der Eltern und Kind-Beziehung • Psychosoziale Elternarbeit Benefit nachweisbar Jacobs 2002; Symington 2003 • Geringerer Sauerstoffbedarf in der Klinik • Besseres neurologisches Ergebnis mit 12 Monaten • obwohl: mit 2 Jahren – kein benefit mehr nachweisbar

12 Umsetzen der Entwicklungsfördernden Pflege • 1: 1 bis 1: 2 Pflege GBA-Beschluss 2013, Zertifizierungskatalog Perinatalzentrum Harlaching • Stressreduktion, Koordinierung von Maßnahmen, keine festen Pflegerunden, • Beobachten kindlicher Bedürfnisse , • „Kängu-ruhen“, • Psychosoziale Elternarbeit, • Musiktherapie, Ziel ungestörte kindliche Entwicklung

13 nach Entlassung: Häusliche Nachsorge – Harlekin Nachsorge Entwicklungsneurologische Verlaufskontrollen Mutter-Kind-Interaktion, Verhaltensprobleme, Psychologische Auffälligkeiten, Teilleistungsschwächen Cognitive Entwicklung Cognitiver Entwicklungsrückstand > 2 SD Neurologische Entwicklung Moderate bzw schwere Cerebralparese (CP) definiert als score ≥ 2 in der GMFCS-Skala Sensorisch Schwerhörigkeit (Hörgerät benötigt) Visus < 30%

14 Outcome - Studien Verwirrende Variablen Gewicht SSW perinatale Variablen Neonatale Erkrankungen Inborn/ outborn Familiäres Umfeld Veränderung der Behandlungsmethoden über die Zeit Definition „Grenze der Lebensfähigkeit“ Beginn des proaktiven Vorgehens – Tod im Kreißsaal Angewandte Messmethoden MDI ( Bayley II? Bayley III? ) Die Überlebensrate überholt den verbesserten Neurostatus Wilson – Costello 2018

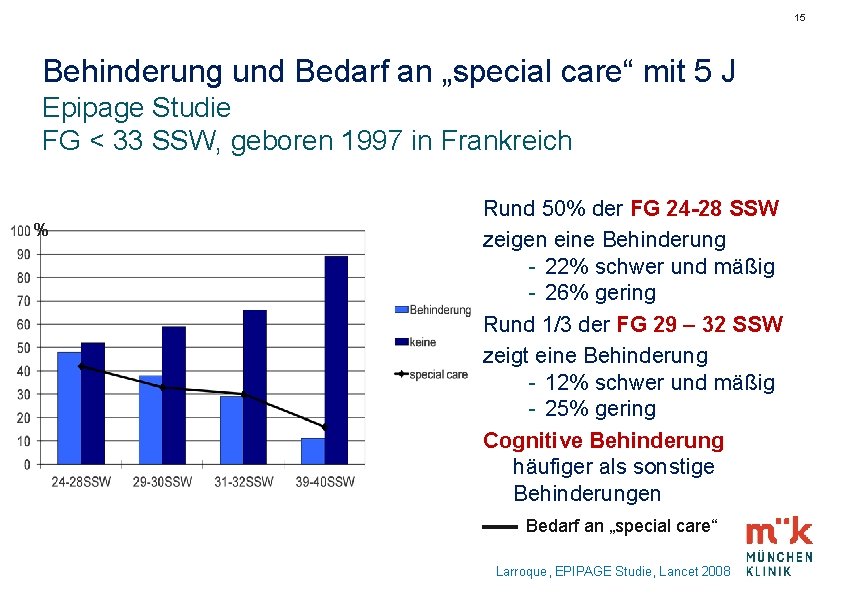
15 Behinderung und Bedarf an „special care“ mit 5 J Epipage Studie FG < 33 SSW, geboren 1997 in Frankreich % Rund 50% der FG 24 -28 SSW zeigen eine Behinderung - 22% schwer und mäßig - 26% gering Rund 1/3 der FG 29 – 32 SSW zeigt eine Behinderung - 12% schwer und mäßig - 25% gering Cognitive Behinderung häufiger als sonstige Behinderungen Bedarf an „special care“ Larroque, EPIPAGE Studie, Lancet 2008

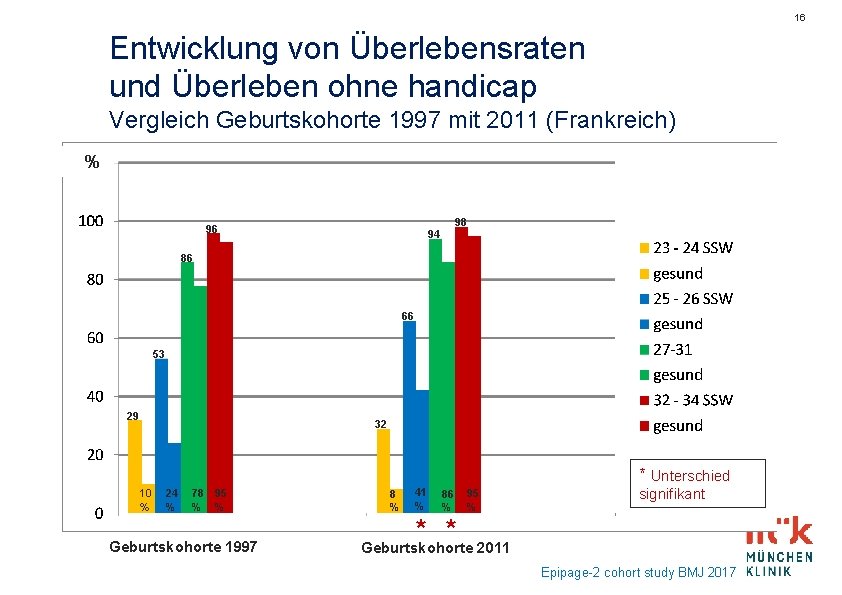
16 Entwicklung von Überlebensraten und Überleben ohne handicap Vergleich Geburtskohorte 1997 mit 2011 (Frankreich) % 96 98 94 86 66 53 29 32 * Unterschied 10 % 24 % 78 % 95 % Geburtskohorte 1997 8 % 41 % 86 % 95 % signifikant * * Geburtskohorte 2011 Epipage-2 cohort study BMJ 2017

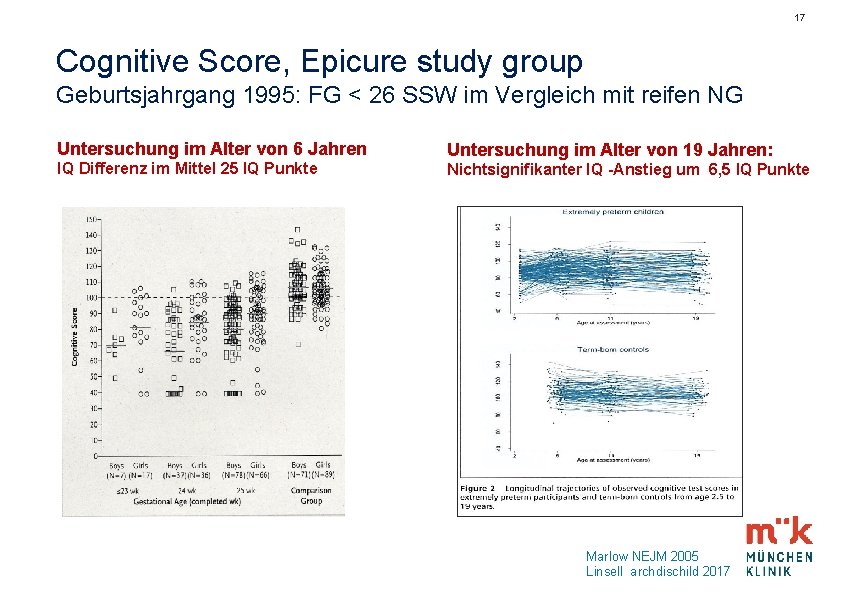
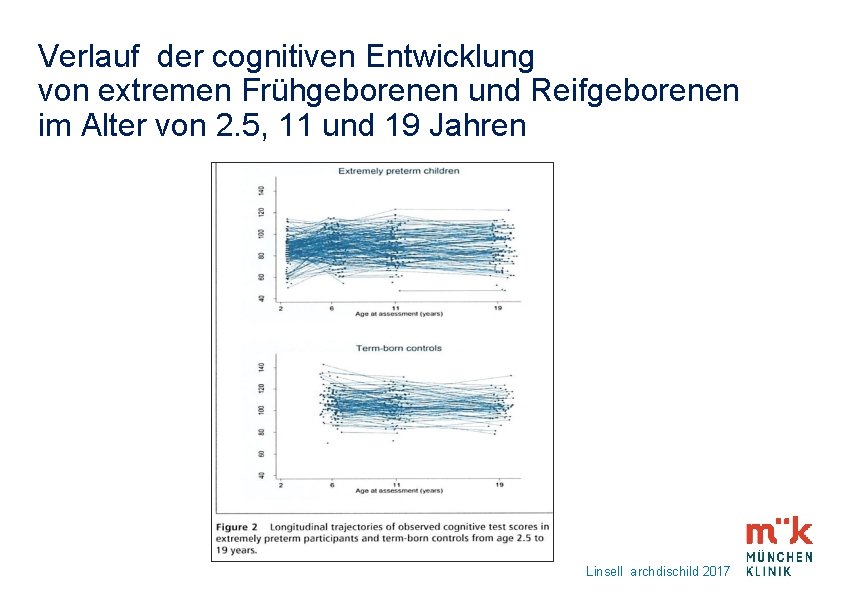
17 Cognitive Score, Epicure study group Geburtsjahrgang 1995: FG < 26 SSW im Vergleich mit reifen NG Untersuchung im Alter von 6 Jahren Untersuchung im Alter von 19 Jahren: IQ Differenz im Mittel 25 IQ Punkte Nichtsignifikanter IQ -Anstieg um 6, 5 IQ Punkte Marlow NEJM 2005 Linsell archdischild 2017

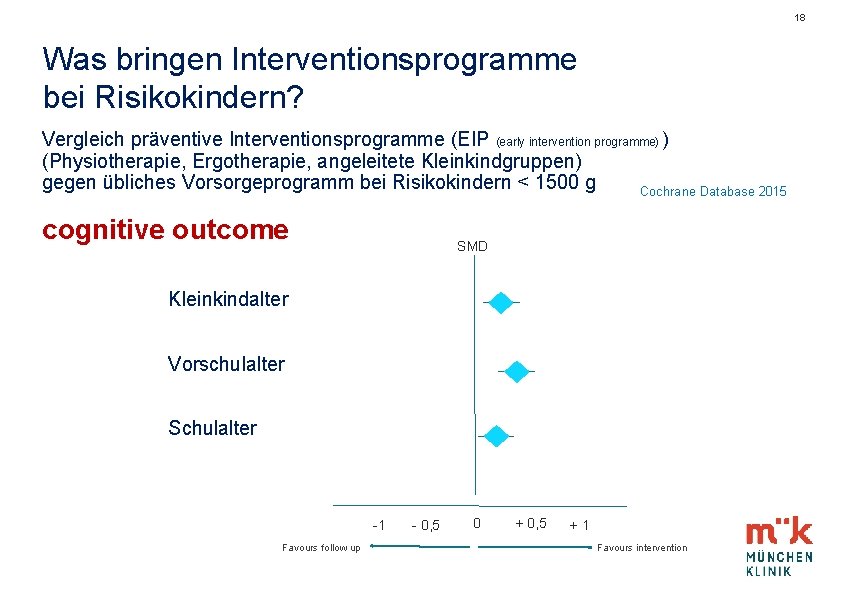
18 Was bringen Interventionsprogramme bei Risikokindern? Vergleich präventive Interventionsprogramme (EIP (early intervention programme) ) (Physiotherapie, Ergotherapie, angeleitete Kleinkindgruppen) gegen übliches Vorsorgeprogramm bei Risikokindern < 1500 g Cochrane Database 2015 cognitive outcome SMD Kleinkindalter Vorschulalter Schulalter -1 Favours follow up - 0, 5 0 + 0, 5 +1 Favours intervention

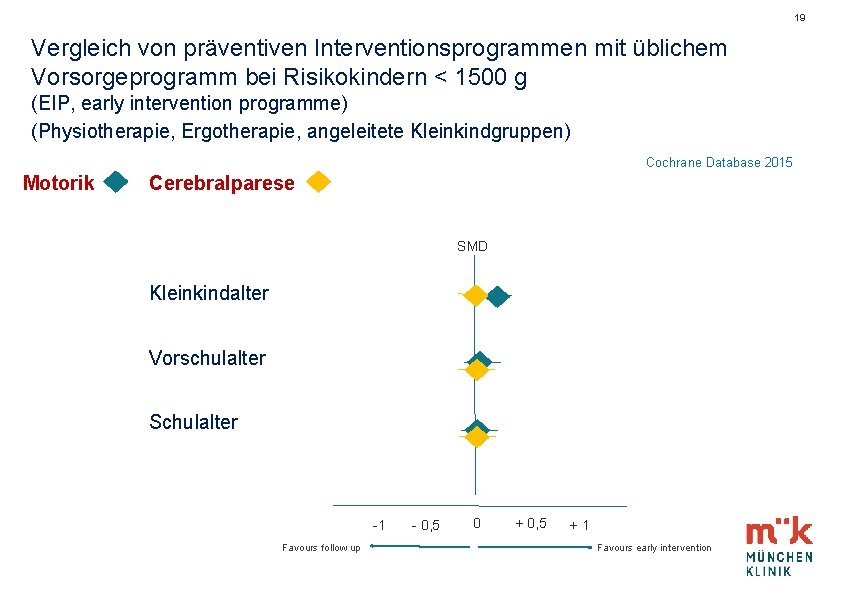
19 Vergleich von präventiven Interventionsprogrammen mit üblichem Vorsorgeprogramm bei Risikokindern < 1500 g (EIP, early intervention programme) (Physiotherapie, Ergotherapie, angeleitete Kleinkindgruppen) Cochrane Database 2015 Motorik Cerebralparese SMD Kleinkindalter Vorschulalter Schulalter -1 Favours follow up - 0, 5 0 + 0, 5 +1 Favours early intervention

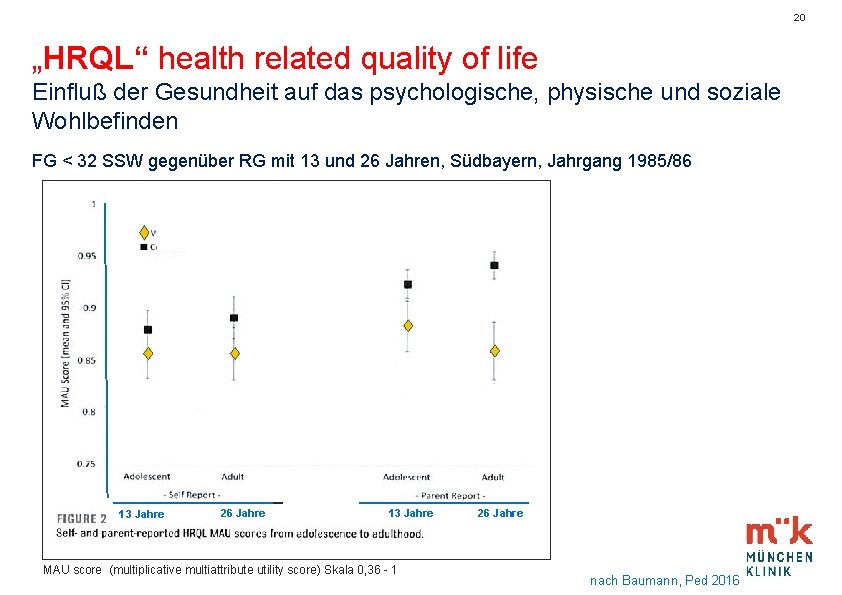
20 „HRQL“ health related quality of life Einfluß der Gesundheit auf das psychologische, physische und soziale Wohlbefinden FG < 32 SSW gegenüber RG mit 13 und 26 Jahren, Südbayern, Jahrgang 1985/86 _________ 13 Jahre 26 Jahre _________ 13 Jahre MAU score (multiplicative multiattribute utility score) Skala 0, 36 - 1 26 Jahre nach Baumann, Ped 2016

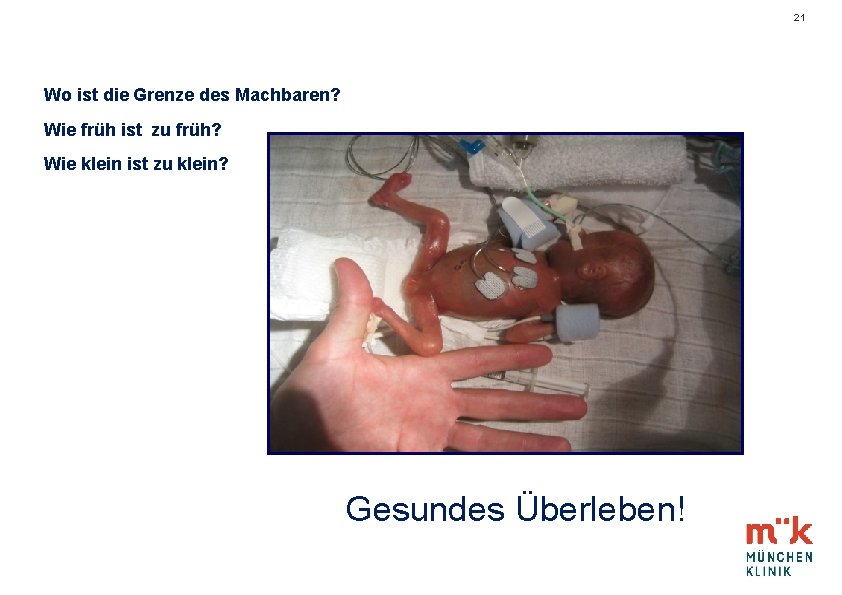
21 Wo ist die Grenze des Machbaren? Wie früh ist zu früh? Wie klein ist zu klein? Gesundes Überleben!

22 Lebensrecht des Kindes Keine Kategorisierung Individuelles Lebensinteresse Individueller Lebenswille Elternwille Ärztlicher Heilauftrag Akzeptanz des Kindes „wie es ist“ Gesundes Kind !! Behandeln und Heilen Erhalt oder Verlängerung von Leben „um jeden Preis“? „burden of suffering“ Gesundes Überleben! Kindeswohl Bewältigung von Komplikationen aussichtslose Therapie vermeiden!

23 Es überleben mehr gesunde als kranke Frühgeborene! Danke für Ihre Aufmerksamkeit

Risikoscore SNAP II - in den ersten 12 Lebensstunden erhoben - Parameter • MAD • Niedrigste Temperatur • P 02 (mm. Hg)/ Fi 02 (%) • Niedrigster p. H • Krampfanfälle • Urinausscheidung in ml/kg/h • Apgar • Geburtsgewicht • SGA < 3% • Eingabe in ein halbautomatisiertes scoring system • Bewertung: SNAP Score > 40: erwartete Mortalität > 10% Scoring systems for ICU and surgical patients: SNAP-II and SNAPPE II (Score for Neonatal Acute Physiology and SNAP Perinatal Extension) SFAR http: //www. sfar. org/scores 2/snap 22 -php

Haben Frühgeborene ein erhöhtes SIDS-Risiko? Datenerhebung Institut of SIDS NJ, USA , 2012 – 2013 SIDS Risiko • 24 – 27 SSW 2, 68 ‰ • 28 -31 1, 94 ‰ • 32 -33 1, 46 ‰ • 34 -36 1, 16 ‰ • 37 -38 0, 73 ‰ • 39 -42 0, 51 ‰ Weitere Risikofaktoren Rauchexposition Fehlende Schwangerschaftsvorsorge Niedriger sozioökonomischer Status Ped 2017

Verlauf der cognitiven Entwicklung von extremen Frühgeborenen und Reifgeborenen im Alter von 2. 5, 11 und 19 Jahren Linsell archdischild 2017

Psychosoziale Faktoren Positive Prädiktoren: • abgeschlossene Berufsausbildung der Mutter • 2 -Eltern-Haushalt Vohr, Pediatrics 2003 Ment, JAMA 2003

Kriterien für Neugeborenen-Intensivtherapie (Pflegeverhältnis 1: 1) • Endotracheale Beatmung • Nicht-invasive druckunterstützte Beatmung (z. B. NIPPV, NHFOV, CPAP) bei Frühgeborenen < 1. 000 g (an Tag 1 – 3) • Nabelvenen- oder Nabelarterienkatheter, peripherer Arterienkatheter • Kontinuierliche Insulin-, Prostaglandin-, Katecholamin- oder Opiat-Infusion (an Tag 1 – 3) • Therapeutische Hypothermie • Tag einer OP, einer Austauschtransfusion, einer Dialyse oder einer ECMO-Therapie • Thoraxdrainage, Schlürf- bzw. Replogle-Sonde bei Ösophagusatresie, intraoperativ gelegte Magensonde bei Korrektur einer Ösophagusatresie, inkompletter Bauchdeckenverschluss, externe Ventrikeldrainage (an Tag 1 – 3) • Barrierepflege bei multiresistenten Keimen, sofern keine Kohortierung möglich ist • Tag des Todes GNPI 2015

Kriterien für Neugeborenen-Intensivüberwachung (Pflegeverhältnis 1: 2) • Nichtinvasive druckunterstützte Beatmung (nicht Flow-Brille/Sonde) (nach Tag 3) • Zentraler Gefäßkatheter, Tracheostoma, suprapubischer Katheter, Nasochoanal- Röhrchen • Kontinuierliche Insulin-, Prostaglandin-, Katecholamin- oder Opiat-Infusion (nach Tag 3) • Thoraxdrainage, Schlürf- bzw. Replogle-Sonde, intraoperativ gelegte Magensonde nach Korrektur einer Ösophagusatresie, inkompletter Bauchdeckenverschluss, externe Ventrikeldrainage (nach Tag 3) • Kontinuierliches a. EEG-Monitoring (an Tag 1 – 3) • Medikamentös behandelter neonataler Drogenentzug • Barrierepflege, sofern eine Kohortierung möglich ist GNPI 2015

Kriterien für Neugeborenen-Spezialpflege (Pflegeverhältnis 1: 4) • Alle hospitalisierten Neugeborenen mit mindestens 4 -stündlicher Dokumentation der Vitalparameter • Kontinuierliches Monitoring von EKG, Atmung und/oder Sauerstoffsättigung • Sauerstofftherapie • Kontinuierliche Infusion über einen periphervenösen Zugang • Phototherapie • Magen-, Jejunalsonde • Stoma GNPI 2015

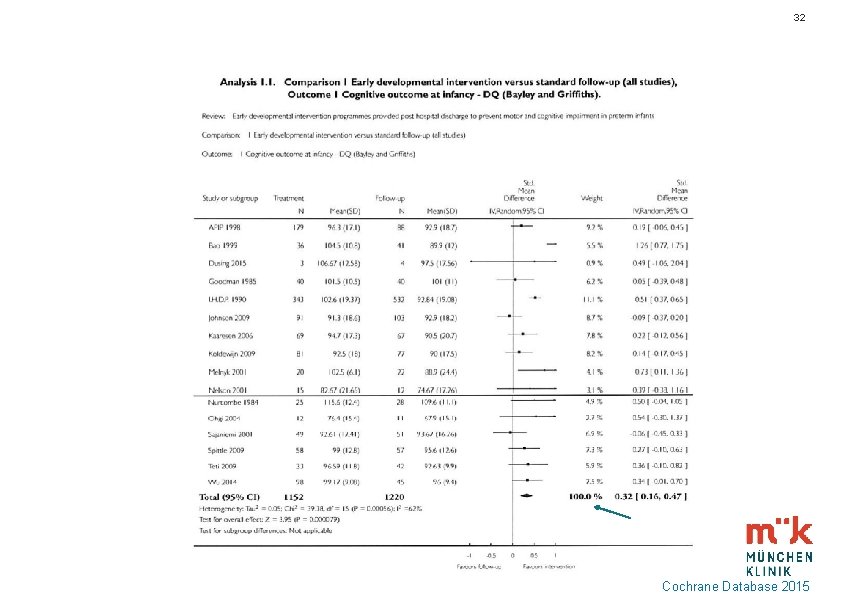
31 Was bringen Frühe Interventionsprogramme (EIP) bei Risikokindern? Vergleich präventive Interventionsprogramme (EIP (early intervention programme) ) (Physiotherapie, Ergotherapie, angeleitete Kleinkindgruppen, ) gegen übliches Vorsorgeprogramm bei Risikokindern < 1500 g Cognitive outcome (DQ) Kleinkindalter verbessert SMD 0, 32 * Vorschulalter verbessert SMD 0, 42 * Schulalter verbessert SMD 0, 18 * * Ergebnis signifikant Cochrane Database 2015

32 Cochrane Database 2015

33 Was bringen Frühe Interventionsprogramme (EIP) bei Risikokindern? Vergleich EIP (early intervention programme) (Physiotherapie, Ergotherapie, angeleitete Kleinkindgruppen, ) gegen übliches Vorsorgeprogramm bei Risikokindern < 1500 g Kleinkindalter Vorschulalter Cognitive outcome (DQ) Motor outcome CP verbessert SMD 0, 32 * SMD 0, 1 * Nicht signifikant (wenig Studien) verbessert Nicht signifikant (wenig Studien) SMD 0, 42 * Schulalter verbessert SMD 0, 18 * * Ergebnis signifikant Cochrane Database 2015