Ostra niewydolno nerek Zesp chorobowy spowodowany nagym upoledzeniem


Ostra niewydolność nerek

Zespół chorobowy spowodowany nagłym upośledzeniem czynności nerek, które prowadzi do retencji produktów przemiany materii w ustroju.



Postacie kliniczne ØPrzednerkowa niewydolność nerek – skąpomocz czynnościowy, spowodowana spadkiem przepływu krwi przez nerki ØNerkowa niewydolność nerek – uszkodzenie elementów budujących nerkę (kłębuszka, cewki lub śródmiąższu) ØZanerkowa niewydolność nerek – zablokowanie dróg wyprowadzających mocz

Najczęstsze przyczyny onn u dzieci ØNiedotlenienie/niedokrwienie – 33 - 40% ØZespół hemolityczno-mocznicowy – 15 – 20% ØKłębuszkowe zapalenie nerek – 10 - 15% ØPosocznica – do 10% ØWrodzone anomalie – do 10%

Patogeneza ostrej przednerkowej nn Spadek RR – nagły spadek przepływu krwi przez nerkę Utrata zdolności autoregulacyjnych w nerkach (zaburzenie sprzężenia cewkowo-kłebuszkowego wchłaniania zwrotnego Na i H 2 O przesączania kłębuszkowego ADH aldosteronu Oliguria, retencja produktów przemiany materii

Przyczyny onn Skąpomocz czynnościowy = przednerkowa nn Ogólnoustrojowe zaburzenia hemodynamiki • Krwawienia • Odwodnienie • Przemieszczenie płynów do trzeciej przestrzeni Zaburzenia krążenia miejscowe • Obustronne zakrzepy żył nerkowych • Obustronne zwężenie tętnic nerkowych i leczenie ACE inhibitorami • Obustronne zakrzepy tętnic nerkowych

Przyczyny przednerkowej nn c. d. Niedobór płynów w przestrzeni śródnaczyniowej • Utrata białka • Zespół wątrobowo-nerkowy Rozszerzenie/zwiększona przepuszczalność kapilar • Wstrząs septyczny • Anafilaksja • Działanie środków farmakologicznych (wazodilatatory, leki hipotensyjne)

Nerkowa ostra niewydolność nerek Z ostrą nerkową niewydolnością nerek mamy do czynienia, gdy uszkodzeniu ulega którykolwiek z elementów budowy nerki kłębuszki śródmiąższ cewki
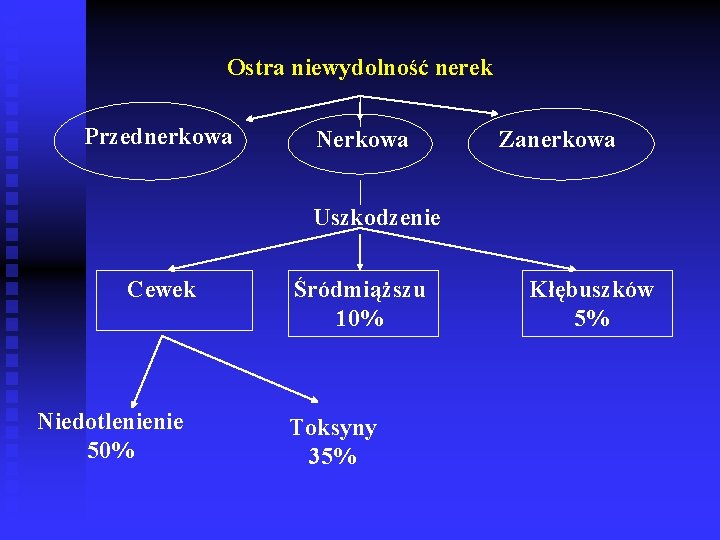
Ostra niewydolność nerek Przednerkowa Nerkowa Zanerkowa Uszkodzenie Cewek Niedotlenienie 50% Śródmiąższu 10% Toksyny 35% Kłębuszków 5%

Mechanizm powstawania ostrej niewydolności nerek (ostrej martwicy cewek nerkowych) • zaburzenia naczyniowe • zaburzenia cewkowe • zaburzenia zapalne


Patogeneza onnn Niedotlenienie, toksyny niedobór ATP, substancji odżywczych martwica, apoptoza, uszkodzenie aktynowego szkieletu komórek, redystrybucja integryn zaburzenie funkcji komórek, oddzielenie komórek cewkowych od błony podstawnej, zatkanie światła cewek, zwiększenie przepuszczalności błon filtracyjnych Rozpad ATP Skurcz naczyń, niedokrwienie nerki adenozyny, hipoksantyny Sprzyja powstawaniu wolnych rodników w okresie reperfuzji Reperfuzja – napływ leukocytów, płytek – uwalnianie cytokin, wolnych rodników tlenowych

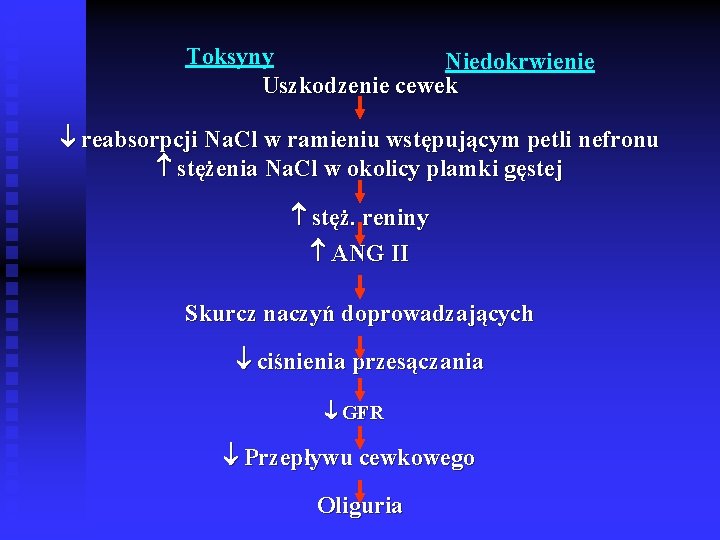
Toksyny Niedokrwienie Uszkodzenie cewek reabsorpcji Na. Cl w ramieniu wstępującym petli nefronu stężenia Na. Cl w okolicy plamki gęstej stęż. reniny ANG II Skurcz naczyń doprowadzających ciśnienia przesączania GFR Przepływu cewkowego Oliguria
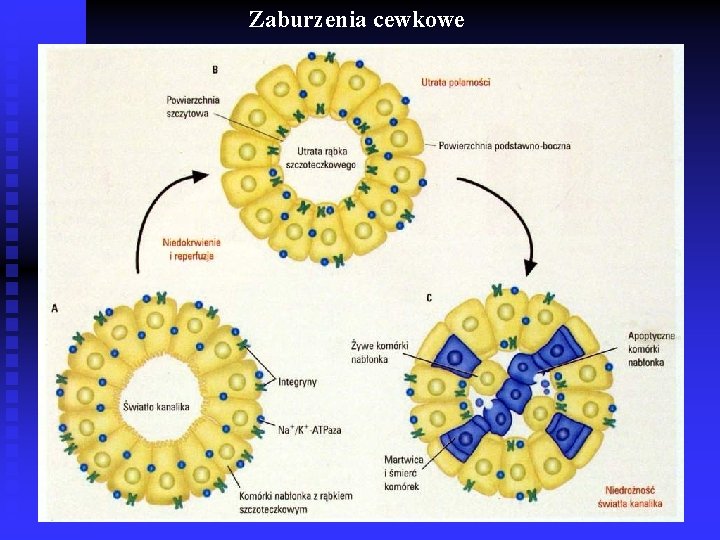
Zaburzenia cewkowe

Zaburzenia cewkowe c. d. Dodatkowe czynniki uszkadzające cewki Bierna dyfuzja przesączu kłębuszkowego do tkanki śródmiąższowej przez ściany uszkodzonych cewek („moczenie nerki do nerki”) Ø Zmiany martwicze w cewkach Ø Obrzęk i nacieczenie tkanki śródmiąższowej Ø Zaburzenia krzepnięcia Ø ØWysalanie się wałeczków

Przyczyny nerkowej nn Zapalenia naczyń (ziarniniak Wegenera, SLE i in. ) Zakrzepowe zapalenia drobnych naczyń • Zespół hemolityczno-mocznicowy • Rozsiane krzepniecie wewnątrznaczyniowe Kłębuszkowe zapalenia nerek Śródmiąższowe zapalenia nerek (często postacie nieoliguryczne) • Polekowe (często antybiotyki, niesterydowe przeciwzapalne) • Infekcyjne (bakteryjne, wirusowe, mykoplazmatyczne) • Z naciekania (nowotwory, sarkoidoza-b. rzadka u dzieci)

Nefrotoksyczność (głównie uszkodzenie cewek) Toksyny endogenne: • Mioglobina (z. zmiażdżenia, rabdomioliza) • Hemoglobina (reakcje poprzetoczeniowe, po zabiegach kardiochirurgicznych, jad węży) • Kwas moczowy, fosforany, ksantyna (zespół lizy guza) • Wapń • Szczawiany (hiperoksaluria, nadmiar witaminy C w pnn) Toksyny egzogenne • Środki anestetyczne (metoksyfluran) • Zatrucie metalami ciężkimi • Środki organiczne • leki: aminoglikozydy, amfoterycyna, cefalosporyny, tetracykliny, wankomycyna) • Środki kontrastowe

Ostra zanerkowa niewydolność nerek Mechaniczne zamknięcie dróg wyprowadzających mocz Wzrost ciśnienia w drogach wyprowadzających mocz Wyrównanie ciśnień po obu stronach błony podstawnej kłębuszków Ustanie filtracji

Przyczyny zanerkowej niewydolności nerek Obturacja anatomiczna n Wady wrodzone zaporowe (wady moczowodu i pęcherza, zastawka cewki tylnej, ureterocele) n Guzy Ciało obce n Kamienie n Skrzepliny Zaburzenia czynnościowe n Pęcherz neurogenny n Włóknienie zewnatrzotrzewnowe

Główne objawy Skąpomocz – u dzieci u niemowląt < 0, 5 ml/kg/godz < 1, 0 ml/kg/godz Lub wg. innej definicji oliguria < 300 ml/m 2/dzień Bezmocz u dzieci < 100 ml/m 2/dobę Retencja wody i elektrolitów Retencja produktów przemiany azotowej Kwasica metaboliczna Nadciśnienie tętnicze

Kryteria GFR Kryteria diurezy R – risk (ryzyko dysfunkcji nerek) Skrea x 1, 5 lub GFR > 25% D < 0, 5 ml/kg/godz x 6 godzin I - injury (uszkodzenie nerek) Skrea x 2 lub GFR > 50% D < 0, 5 ml/kg/godz x 12 godzin F – failure (niewydolność nerek) Skrea x 3 lub GFR > 75% lub Skrea 4 mg/dl Szybki wzrost o min. 0, 5 mg/dl Oliguria D < 0, 3 ml/kg/godz x 24 godz lub anuria x 12 godzin L – loss (utrata, przedłużajaca się ONN)* E – end-stage renal disease (schyłkowa niewydolność nerek)**

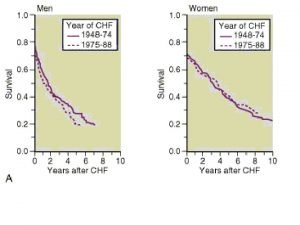
Różnicowanie przednerkowej niewydolności nerek z ostrą martwicą cewek Przednerkowa nn Ostra martwica cewek mocz Na w moczu FENa Umocznik Pmocznik > 500 m. Osm/kg < 350 m. Osm/kg < 20 mmol/L > 40 mmol/L < 1% < 2, 5% noworodki > 1% > 10 < 10 FENa = (UNa x Pkr x 100)/(Ukr x PNa)

Wskazania do leczenia nerkozastępczego Retencja płynów – obrzęk płuc, zastoinowa niewydolność krążenia, nadciśnienie tętnicze, brak możliwości właściwego żywienia n Objawowe zaburzenia elektrolitowe i kwasowo-zasadowe (niepoddające się leczeniu zachowawczemu) - - hiperkaliemia > 7 m. Eq/l, hipo- lub hipernatremia, hiperfosfatemia, kwasica metaboliczna n Toksyny : endogenne – mocznica (świąd, zapalenie opłucnej, osierdzia, obj. ze strony OUN); hiperurikemia n Toksyny egzogenne: salicylany, etanol, metanol, glikol etylenowy, aminoglikozydy n

Zachowawcze leczenie onn n Leczenie choroby podstawowej wg. obowiązujących zasad. Modyfikacja dawek leków wg. stopnia niewydolności Stosowanie odpowiedniej diety n Zwalczanie zaburzeń gospodarki wodnej, elektrolitowej, kwasowo-zasadowej oraz ich następstw n Leczenie ewentualnych powikłań

Leki stosowane w onn Diuretyki • Mannitol • Diuretyki pętlowe Dopamina w niskich dawkach „nerkowych” Blokery kanału wapniowego Przedsionkowy czynnik natriuretyczny Nie udowodniono skuteczności stosowania ww. leków w onn (ani w zakresie prewencji ani leczenia onn)

Diuretyki Mannitol 20% 0, 5 -1, 0 g/kg m. c. w ciągu 30 do 60 minut Diuretyki pętlowe Furosemid Jeśli pacjent jest przewodniony, a po podaniu wstępnej dawki 2 -3 mg/kg nie ma odpowiedzi diuretycznej, jest wskazane rozpoczęcie dializy Maksymalna dawka 10 mg/kg/dzień Obecnie preferowane podanie we wlewie, ze względu na wydłużony okres półtrwania i zwiększoną toksyczność w onn Edecrin (kwas etakrynowy) Dawka wstępna 1 mg/kg przez 20 min, potem 15 -25 mcg/kg/godz – wlew ciągły

Niskie dawki dopaminy, tradycyjnie „nerkowe” tj. 0, 5 -2, 0 mcg/kg/min Dopamina powoduje objawy ogólnoustrojowe (nawet po tzw. niskich dawkach, stężenie w surowicy 100 razy przekracza stężenia wynikające z sekrecji endogennej) Objawy uboczne: może hamować napęd oddechowy, zwiększa zużycie tlenu przez mięsień serca, niedokrwienie m. serca, powodować zaburzenia rytmu, sprzyjać niedokrwieniu jelit. Dopamina wpływa na homeostazę immunologiczną poprzez wpływ na gospodarkę hormonalną i funkcję limfocytów T

Próba uruchomienia diurezy Uzupełnienie strat płynów Płyn izotoniczny (5% glukoza + 0, 9% Na. Cl) 20 ml/kg przez 30 -60 min Po wypełnieniu łożyska można podać diuretyk

Gospodarka płynami n n Diureza dobowa (z doby poprzedniej) + straty pozanerkowe (straty skórno-płucne 10 -15 ml/kg/dobę (250 ml/m 2 pow. ciała) Pamiętać o endogennej wodzie oksydacyjnej w ilości 5 ml/kg m. c. Powstaje w wyniku procesów przemiany materii: metabolizm 1 g białka = 0, 41 ml; 1 g tłuszczów = 1, 07 ml, 1 g węglowodanów = 0, 55 ml + uwalnianie z rozpadłych komórek Dobra gospodarka płynami w okresie onn – dziecko traci 0, 5 -1% m. c. /dobę

Leczenie dietetyczne Hiperkatabolizm – czynnik ryzyka w onn Żywienie wysokokaloryczne Białko min 0, 6 g/kg/dobę Przy leczeniu nerkozastępczym 1, 5 g/kg/dobę Białko min 0, 6 g/kg/dobę (przeciętnie 1 -1, 5) 1 g białka = 0, 16 g N Współczynnik kcal/g N w onn = 400 -600 kcal/g N

Przykład Dziecko 10 kg białko 10 g = 1, 6 g N wymaga min 640 kcal niabiałkowych tj 1600 ml 10% glukozy lub 640 ml 25% glukozy Konieczność dobrego żywienia i pokrycia kalorycznego może stanowić dodatkowe wskazanie do rozpoczęcia dializoterapii Żywienie parenteralne – dojście centralne 25% glukoza, intralipid AA o rozgałęzionych łańcuchach (Aminosteril KENephro, Nephrotect zobojetniają kwaśne produkty w nerce, zmniejszają produkcję mocznika
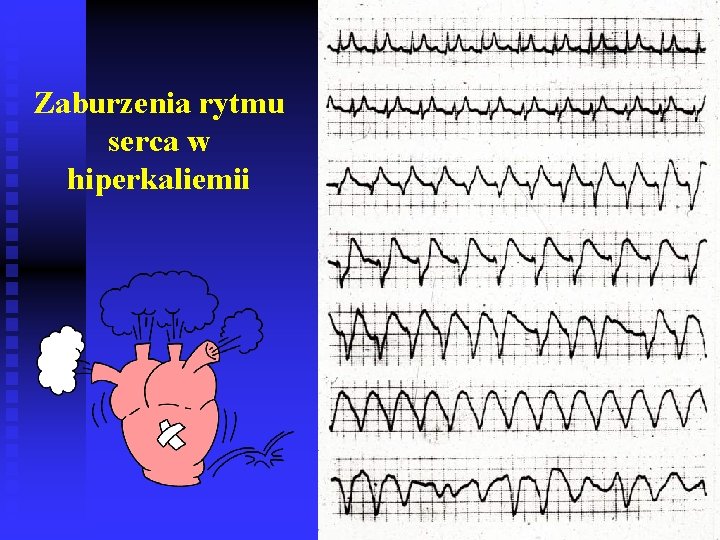
Zaburzenia rytmu serca w hiperkaliemii
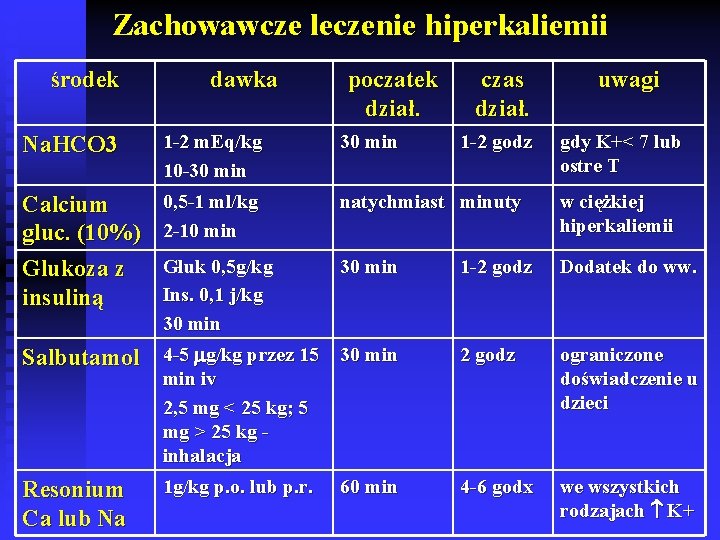
Zachowawcze leczenie hiperkaliemii środek dawka poczatek dział. czas dział. Na. HCO 3 1 -2 m. Eq/kg 10 -30 min Calcium gluc. (10%) Glukoza z insuliną 0, 5 -1 ml/kg 2 -10 min natychmiast minuty w ciężkiej hiperkaliemii Gluk 0, 5 g/kg Ins. 0, 1 j/kg 30 min 1 -2 godz Dodatek do ww. 2 godz ograniczone doświadczenie u dzieci 4 -6 godx we wszystkich rodzajach K+ Salbutamol 4 -5 g/kg przez 15 30 min 1 -2 godz uwagi min iv 2, 5 mg < 25 kg; 5 mg > 25 kg inhalacja Resonium Ca lub Na 1 g/kg p. o. lub p. r. 60 min gdy K+< 7 lub ostre T

Wyrównywanie zaburzeń jonowych i kwasowo-zasadowych w onn Wyrównywać kwasicę, dopiero gdy p. H < 7, 2, lub HCO 3 < 12 mmol/l (niewielka kwasica podnosi próg drgawkowy, co może mieć działanie ochronne, w przypadku niewyrównanej hipokalcemii) Hiponatremia najczęściej wynika z retencji płynów, wyrównywać niedobory sodu, gdy na pewno nie ma przewodnienia Hipokalcemia – chlorek wapnia 10% - 10 mg/kg (0, 1 ml roztworu/kg) - glukonolaktobionian wapnia 10% (Calcium Polfa 10%) - 15 -20 mg/kg/24 h (0, 15 -0, 2 ml/roztworu/kg/24 h)

Leczenie nerkozastępcze w onn

Rodzaje technik leczenia nerkozastępczego stosowane w ONN • Metoda przerywana - hemodializa Techniki ciągłe • Dializa otrzewnowa • Ciągła powolna ultrafiltracja • Ciągła żylno-żylna hemofiltracja • Ciągła tętniczo-żylna (żylno-żylna) hemodializa
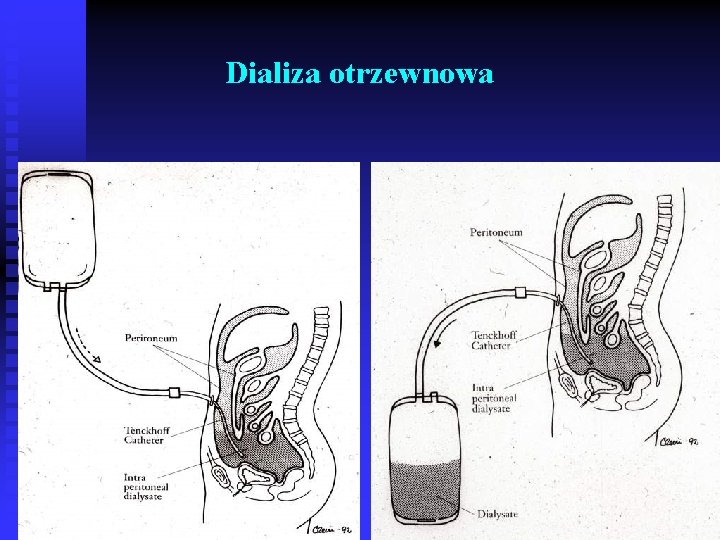
Dializa otrzewnowa
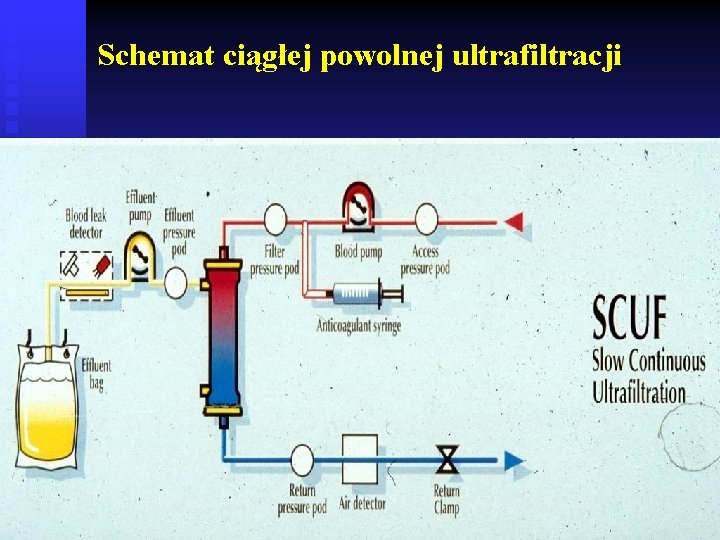
Schemat ciągłej powolnej ultrafiltracji




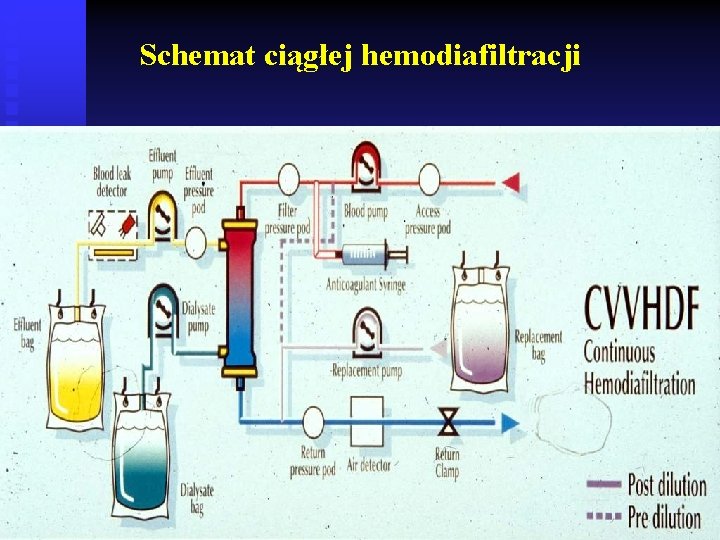
Schemat ciągłej hemodiafiltracji

Dostęp naczyniowy • < 3 kg - jednoświatłowy 2 - 5 Fr • 3 -15 kg - dwuświatłowy 6, 5 -7, 5 Fr • 9 -30 kg - dwuświatłowy 8, 0 - 9, 0 Fr • > 30 kg - dwuświatłowy 10 - 12, 0 Fr • Żylny-ż. sz. wewn. lub podobojczykowa

Dobór metody • SCUF, CVVH, CAVH - głównie intensywne odwadnianie • CAVHD, CVVHDF hiperkatabolizm (klirens mocznika o 300%) • CVVHDF, CAVHDF - posocznica

Inne wskazania do leczenia nerkozastępczego poza o. n. n. • Kontrola wolemii • Zastoinowa niewydolność krążenia • ARDS • Posocznica (usuwanie TNF- , IL-1, IL-6, IL-8)

Dziękuję za uwagę
- Slides: 51