wiadome decyzje okooporodowe Model relacji lekarz pacjent Ekspercki














- Slides: 15

Świadome decyzje okołoporodowe

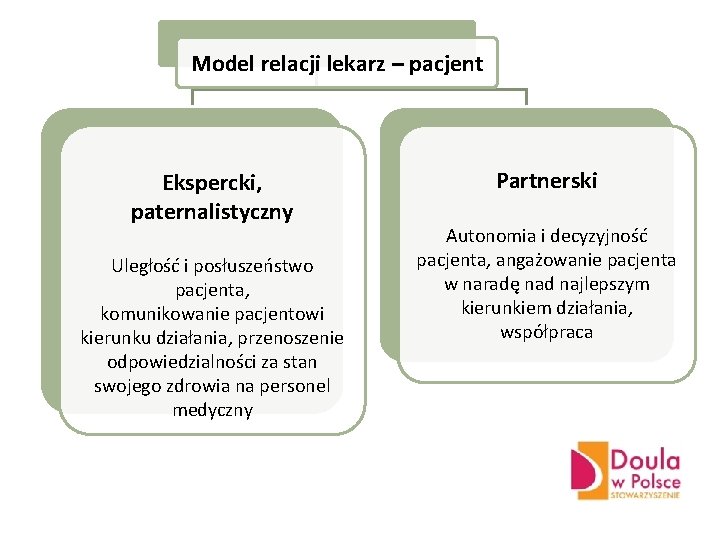
Model relacji lekarz – pacjent Ekspercki, paternalistyczny Uległość i posłuszeństwo pacjenta, komunikowanie pacjentowi kierunku działania, przenoszenie odpowiedzialności za stan swojego zdrowia na personel medyczny Partnerski Autonomia i decyzyjność pacjenta, angażowanie pacjenta w naradę nad najlepszym kierunkiem działania, współpraca

Modele położnictwa Tradycyjne położnictwo Poród aktywny • medykalizacja ciąży i porodu • pasywność, zależność kobiety, zdanie na autorytet personelu medycznego • konieczność posłusznego oddawania się różnym procedurom • utrata wiary w to, że poród naturalny jest możliwy • praktyka położnicza oparta na dowodach naukowych • ograniczenie nadmiernej medykalizacji • kobieta podmiotem wydarzeń • decyzyjność kobiety, wzięcie odpowiedzialności za rozwój wypadków

Konstytucja Rzeczypospolitej Polskiej Ustawa o prawach pacjenta i Rzeczniku Praw Pacjenta • Integralna część szeroko rozumianych praw człowieka • władze publiczne mają obowiązek stać na ich straży • dodatkowa ochrona prawna dla osób znajdujących się w szczególnej dla nich sytuacji (nierówność pozycji, asymetria wiedzy, stres) • dotyczą osób, które korzystają ze świadczeń zdrowotnych lub zwracają się o ich udzielenie (niezależnie od tego czy są chore) • nie są skierowane przeciwko pracownikom medycznym • realizacja większości z nich nie wymaga pieniędzy, ale dobrej komunikacji, życzliwości i zmiany sposobu myślenia o pacjentach.

Prawo do informacji • jedno z najważniejszych praw pacjenta, • wynika z konstytucyjnego prawa do stanowienia o sobie, • nakłada na personel medyczny obowiązek udzielania pełnej i zrozumiałej informacji o wszelkich planowanych badaniach, zabiegach i terapiach stosowanych w czasie pobytu w szpitalu, informacji o przebiegu porodu, o stanie dziecka itd. • w przypadku wątpliwości, co do diagnozy lekarskiej, bądź sposobu prowadzenia terapii - prawo zwrócenia się o inną, dodatkową opinię lub konsultację.

Świadoma zgoda • obowiązek uzyskania świadomej zgody to nie tylko obowiązek prawny (podpis na stosownym formularzu), którego spełnienie chroni personel przed zarzutem bezprawnego działania; • to proces komunikacyjny, którego celem jest dostarczenie pacjentowi pełnej i rzetelnej informacji na temat propozycji diagnostycznych i terapeutycznych, która umożliwi mu podjęcie autonomicznej i przemyślanej decyzji; • wolę pacjenta lekarz powinien traktować jako nadrzędną, o ile nie jest sprzeczna z zasadami etyki lekarskiej i nie oznacza żądania niewłaściwej opieki medycznej.

Informacja świadoma zgoda świadomy sprzeciw • Informacja powinna być zrozumiała, przystępna i wyczerpująca, obiektywna, rzetelna i zgodna z aktualna wiedzą medyczną. • Skutkiem niewłaściwego przekazania informacji może być udzielona przez pacjenta „zgoda nieobjaśniona”, która jest nieskuteczna i pozbawia ją znaczenia prawnego. • Informacja i uzyskanie zgody pacjenta powinien być zrealizowany przed rozpoczęciem procedur medycznych. Zgoda następcza nie ma mocy prawnej. • Poprzedzona informacją zgoda na kolejne, poszczególne czynności, a nie zgoda in blanco na wszystko.

Prawo dostępu do dokumentacji medycznej Prawo do ochrony naszych danych przed osobami przez nas nieupoważnionymi Prawo do zdobyczy medycyny Prawo do korzystania z aktualnych zdobyczy medycyny w diagnostyce i leczeniu. Wybór metody nie może wynikać z rutyny, czy środowiskowych standardów praktyki, które nie łączą się z naszym dobrem i nie mają poważnego uzasadnienia!

Główne przyczyny frustracji kobiet związane z komunikacją to: • brak informacji („nikt nic nie mówi”) • konieczność „wyciągania” informacji („odpowiadają tylko, jeśli sama zapytam”) • ośmieszanie dociekliwości, chęci dowiedzenia się czegoś – postrzegane jako wtrącanie się w pracę. (Najgorzej jak się trafi taka pacjentka, co się , , naczytała”. Nie będę tłumaczyć wszystkiego. Robimy, co należy. Jak pani chce szczegółów, trzeba było pójść na medycynę. )

Trudności podejmowania decyzji w porodzie celowe , , wyłączanie” się analitycznego umysłu stres, dyskomfort fizyczny i psychiczny łatwość zachwiania pewności siebie kobiety możliwość znalezienia się pod presją. W takiej sytuacji można powiedzieć wprost: • Proszę nie wywierać na mnie presji. • Proszę mnie zmuszać. • Co się stało, że nie mogę samodzielnie podjąć decyzji?

Czemu służy zadawanie pytań? • Zachęca lekarza, by brał pod uwagę nasze ryzyko indywidualne, nie tylko ryzyko względne oraz nasze wartości i oczekiwania. • Zmniejsza opory w relacjach. • Pozwala w pełni korzystać z prawa do samostanowienia. • To nie natarczywość, tylko wyraz troski o własne zdrowie.

Trafne pytanie jest połową mądrości. Warto wiedzieć o co pytać! Proste narzędzie – karteczka z pytaniami: PLUSY – jakie są korzyści? Świadoma MINUSY – działania niepożądane, skutki uboczne? zgoda INNE OPCJE – czy są inne możliwości? CZAS – czy mogę poczekać z decyzją? INTUICJA – co podpowiada mi intuicja?

Nie zagłuszajmy wewnętrznego dialogu! Realizujmy to, co przychodzi nam do głowy w odpowiedzi na pytanie: Co czuję, że jest dla mnie dobre?

Co powstrzymuje nas przed podejmowaniem decyzji? Potrzeba wybierania takich opcji, które dadzą nam pewność; lęk i to co mu towarzyszy: brak elastyczności, unikanie, negowanie własnych potrzeb, zamartwianie się o to, co pomyślą o nas inni, nadmierne skupianie się na uczuciach innych ludzi, trudność z wytyczeniem własnych granic; nadmiar informacji (konieczność ich poszukiwania, selekcja i ustalanie faktów).
