Puapki antybiotykoterapii Lekarz Dominik Wojtczak Klinika Chorb Wewntrznych

Pułapki antybiotykoterapii Lekarz Dominik Wojtczak Klinika Chorób Wewnętrznych, Diabetologii i Farmakologii Klinicznej UM w Łodzi 1

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracji do tkanek 4. Skala antybiotykooporności 5. Racjonalna antybiotykoterapia 6. Praktyka lekarska 7. Podsumowanie 2


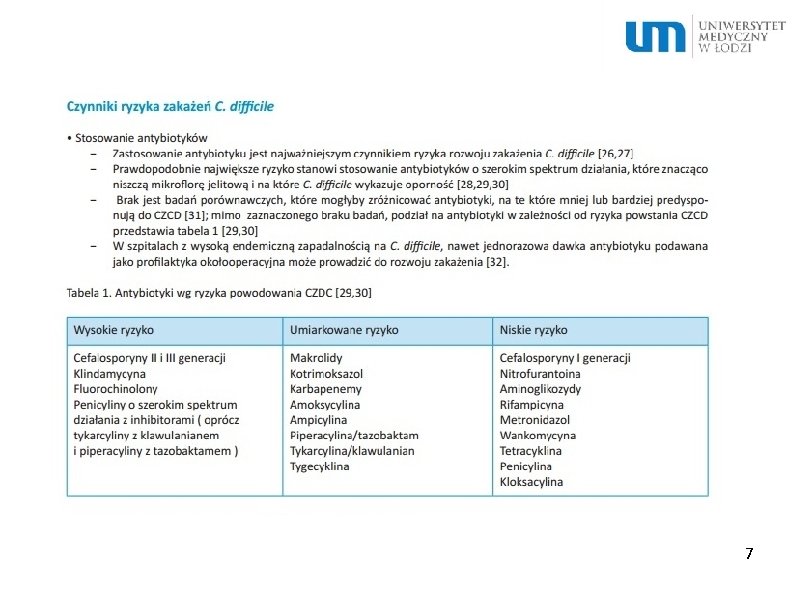
Chemioterapeutyki – leki przeciwdrobnoustrojowe, nie posiadające swojego odpowiednika w przyrodzie, otrzymywane na zasadzie całkowitej syntezy chemicznej. . Dla celów prezentacji nie będzie stosowane rozgraniczenie leków przeciwbakteryjnych, w zależności od występowania ich odpowiednika w przyrodzie. Chemioterapeutyki to min. fluorochinolony, linezolid, nitroimidazole (metronidazol, tynidazol), sulfonamidy, trimetoprim nitrofurantoina. 4

Pułapka nr 1 Pacjentka 82 letnia, przebywająca na stałe w ZOL została przywieziona na Izbę Przyjęć z powodu pogorszenia kontaktu, hipotensji, tachykardii, nasilonej. biegunki od dwóch dni. Na Izbie Przyjęć początkowo brak możliwości założenia dostępu naczyniowego, udało się nakłuć żyłę szyjną. W trakcie 1, 5 godzinnego pobytu na Izbie Przyjęć chora dwukrotnie oddała cuchnący luźny stolec. Według Karty przekazania z ZOL wypisanej przez pielęgniarkę z ośrodka chora od trzech tygodni leczona antybiotykami z powodu zakażenia układu moczowego – początkowo 10 dni preparatem amoksycyliny z kwasem klawulanowym, następnie 8 dni preparatem cefalosporyny III generacji, od dwóch dni równolegle ciprofloksacyna. 5
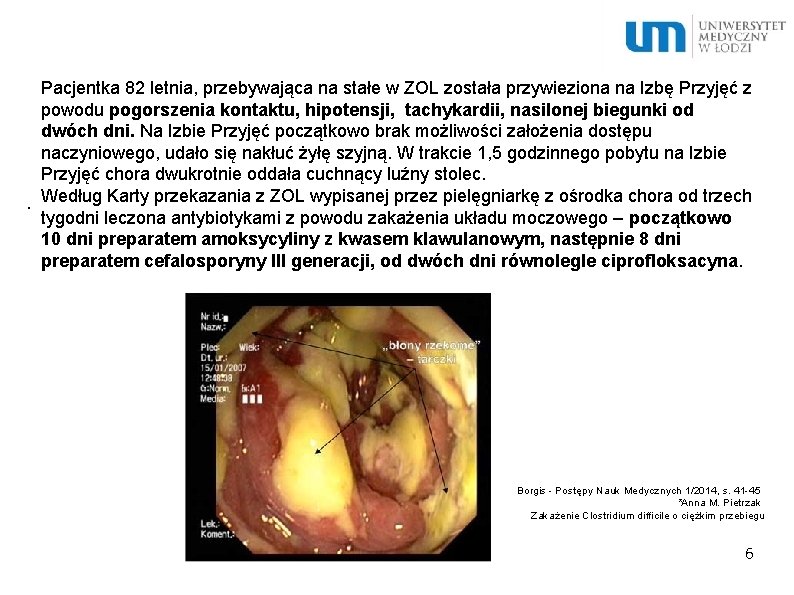
Pacjentka 82 letnia, przebywająca na stałe w ZOL została przywieziona na Izbę Przyjęć z powodu pogorszenia kontaktu, hipotensji, tachykardii, nasilonej biegunki od dwóch dni. Na Izbie Przyjęć początkowo brak możliwości założenia dostępu naczyniowego, udało się nakłuć żyłę szyjną. W trakcie 1, 5 godzinnego pobytu na Izbie Przyjęć chora dwukrotnie oddała cuchnący luźny stolec. . Według Karty przekazania z ZOL wypisanej przez pielęgniarkę z ośrodka chora od trzech tygodni leczona antybiotykami z powodu zakażenia układu moczowego – początkowo 10 dni preparatem amoksycyliny z kwasem klawulanowym, następnie 8 dni preparatem cefalosporyny III generacji, od dwóch dni równolegle ciprofloksacyna. Borgis - Postępy Nauk Medycznych 1/2014, s. 41 -45 *Anna M. Pietrzak Zakażenie Clostridium difficile o ciężkim przebiegu 6


Pułapka nr 2 Pacjentka 90 letnia hospitalizowana z powodu zakażenia dróg moczowych. Włączono ciprofloksacynę w dawce 200 mg i. v. co 12 godzin. W czwartej dobie. hospitalizacji w godzinach wieczornych u chorej pojawiły się objawy wytwórcze. Chora wyszła z łóżka, podawała iż widzi mężczyzn, którzy ciągle na nią patrzą. Była agresywna słownie oraz fizycznie wobec personelu pielęgniarskiego i lekarskiego. Związek przyczynowo skutkowy? 9

Pułapka nr 2 Pacjentka 90 letnia hospitalizowana z powodu zakażenia dróg moczowych. Włączono ciprofloksacynę w dawce 200 mg i. v. co 12 godzin. W czwartej dobie. hospitalizacji w godzinach wieczornych u chorej pojawiły się objawy wytwórcze. Chora wyszła z łóżka, podawała iż widzi mężczyzn, którzy ciągle na nią patrzą. Była agresywna słownie oraz fizycznie wobec personelu pielęgniarskiego i lekarskiego. Fluorochinolony, Z CHPL: Należy zachować ostrożność u chorych z miażdżycą tętnic mózgowych, chorobami OUN predysponującymi do drgawek, zaburzeniami rytmu serca, chorych z depresją lub psychozą (w przypadku wystąpienia psychozy leczenie należy przerwać), ze skłonnościami do zachowań samobójczych, chorych w podeszłym wieku, z myasthenia gravis, chorych z niewydolnością wątroby i/lub nerek. 10
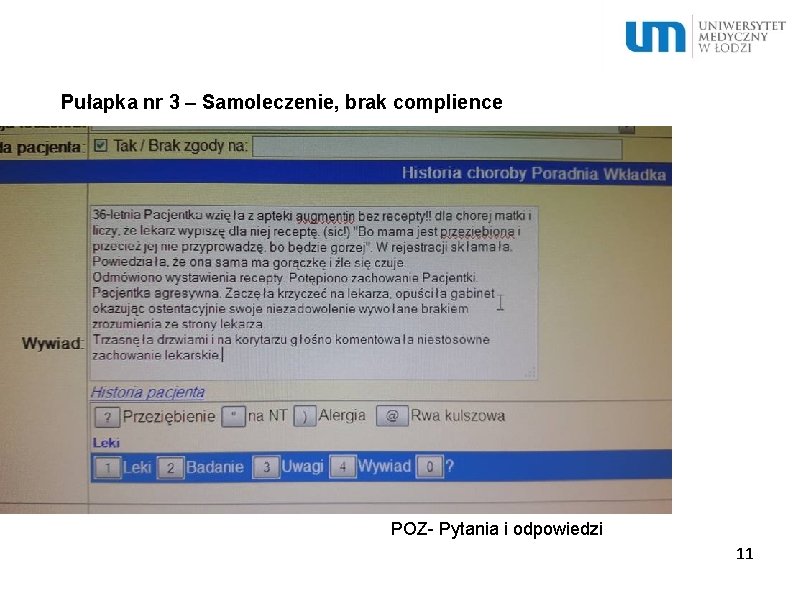
Pułapka nr 3 – Samoleczenie, brak complience POZ- Pytania i odpowiedzi 11

Polska jest jednym z niewielu krajów, który dopuścił stosowanie furaginy bez recepty. Pacjenci nadużywają nawet tych antybiotyków, które są dostępne wyłącznie na receptę; zażywają bowiem te, które pozostały im z poprzedniej kuracji. Wielu pacjentów przestaje brać antybiotyki zbyt wcześnie, tuż po ustąpieniu objawów, ale jeszcze przed usunięciem z organizmu drobnoustroju, który spowodował zakażenie. 12

13
Bacytracyna Neomycna Polimyksyna B 14

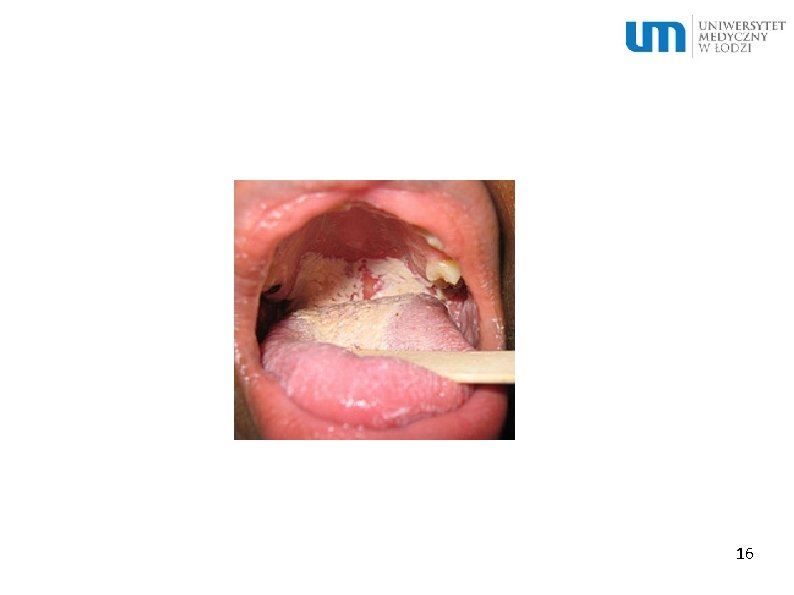
Pułapka nr 4 Pacjent 56 letni leczony przez 12 dni z powodu zapalenia płuc preparatem amoksycyliny z kwasem klawulanowym. Osłuchowo nad polami płucnymi bez zmian. Chory zgłasza postępujące osłabienie, metaliczny posmak i pieczenie w gardle i przełyku, 15
16

17
Probiotyki „lodówkowe” 18
. 19
. 20

Errare humanum est, sed in errare perseverare diabolicum. 21

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracji do tkanek 4. Skala antybiotykooporności 5. Racjonalna antybiotykoterapia 6. Praktyka lekarska 7. Podsumowanie 22

23
24
25

26

27

28

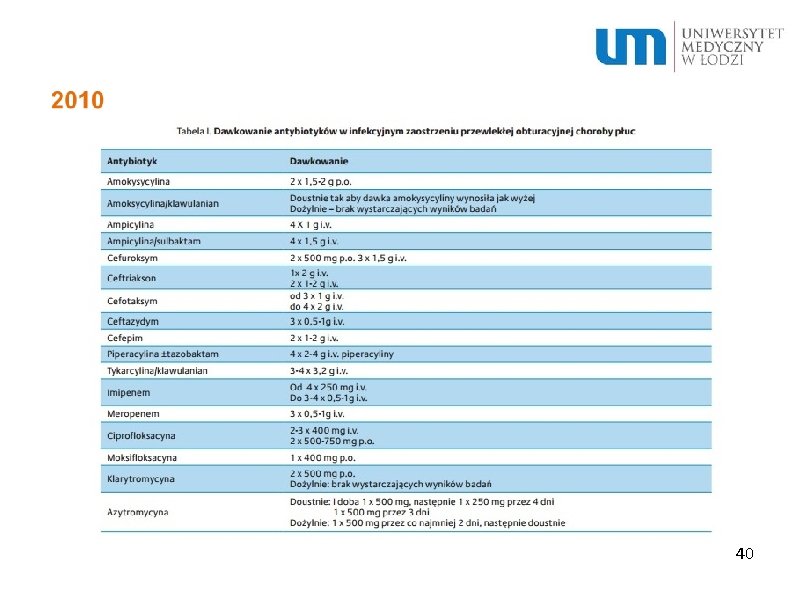
2010 29

Nowość 2016 (246 stron!!) 30
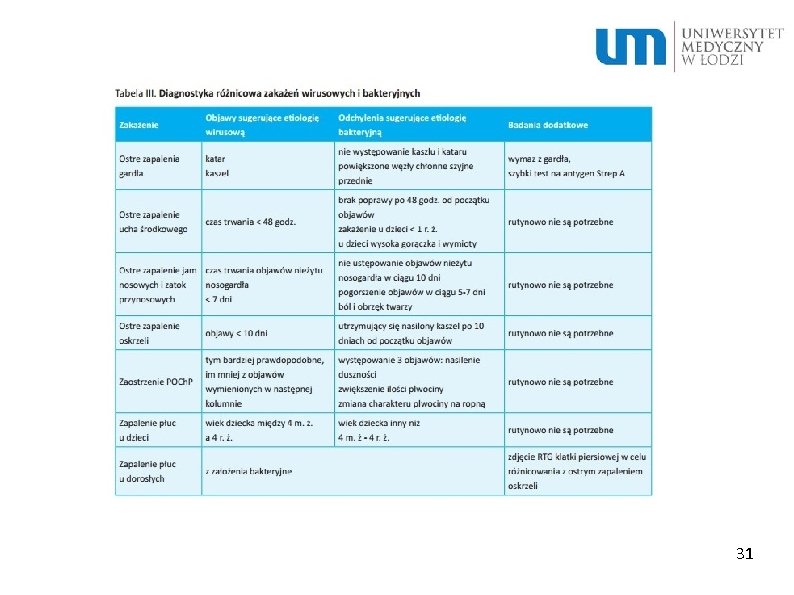
31

2016 2010 32

33

34

35

2010 36

37
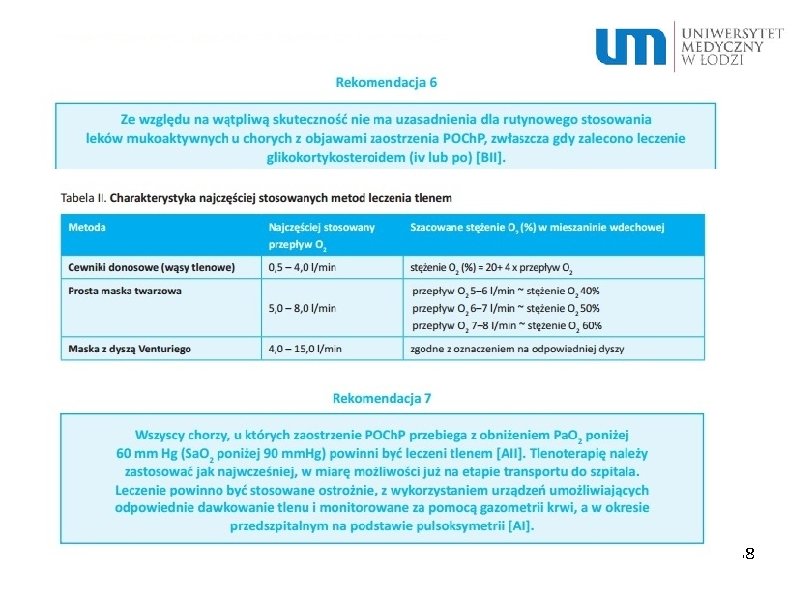
38
39
40
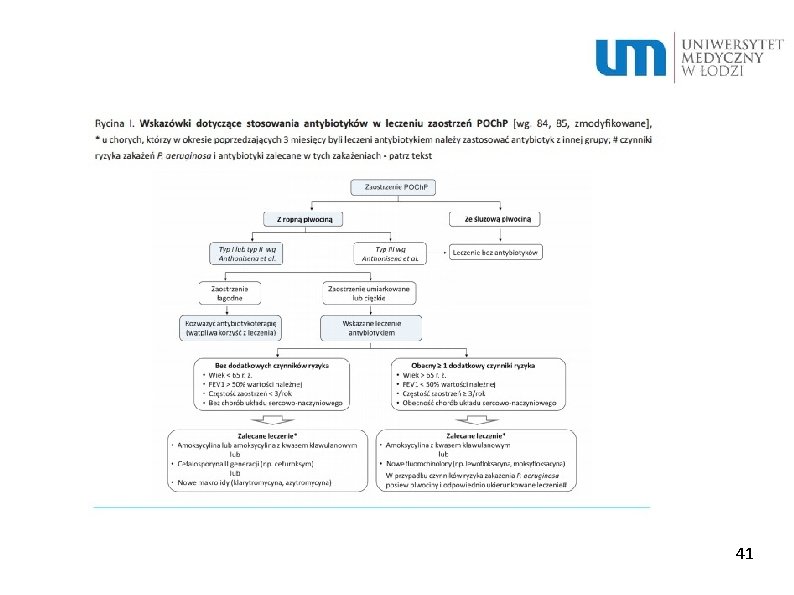
41

42

43

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracji do tkanek 4. Skala antybiotykooporności 5. Racjonalna antybiotykoterapia 6. Praktyka lekarska 7. Podsumowanie 44
Dawkowanie antybiotyków w PCh. N 45

Ch. PL 46

Amoksycylina z kwasem klawulanowym - Ch. PL 47

Amoksycylina z kwasem klawulanowym – według „Kompendium leków w nefrologii” 48

49

50
51

Antybiotyki najlepiej penetrujące do kości - linkozamidy (np. Dalacin) - kwas fusydowy (np. Fucidin maść, krem) - kloksacylina (np. Syntarpen p. o. , i. v. - cefalosporyny III generacji (np. Biotraxon i. v. ) 52

Antybiotyki najlepiej penetrujące do miąższu płucnego - beta laktamy - makrolidy nowej generacji (azytromycyna klarytromycyna, spiramycyna, roksytromacyna) 53

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i Dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracjido tkanek 4. Skala antybiotykooporności 5. Racjonalna antybiotykoterapia 6. Praktyka lekarska 7. Podsumowanie 54

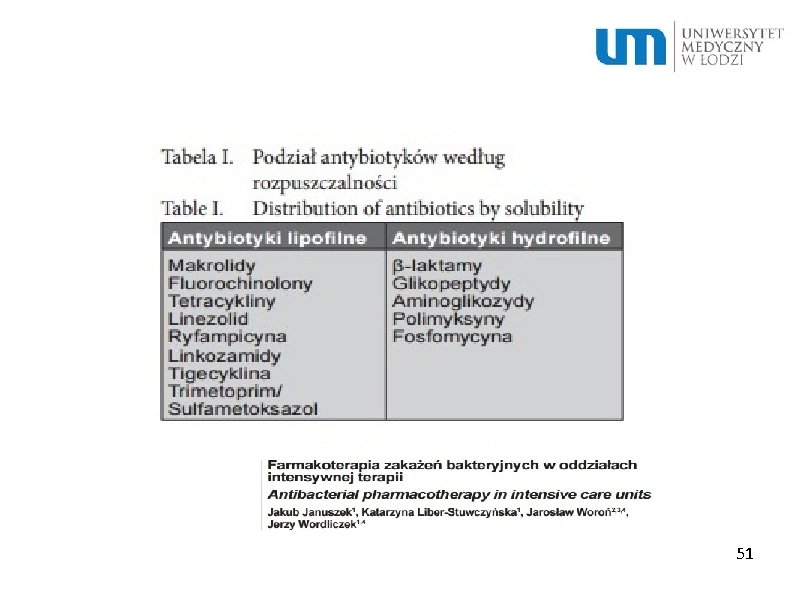
Β-laktamy (penicyliny, cefalosporyny i cefamycyny, karbapenemy , monobaktamy i inhibitory beta-laktamaz) Glikopeptydy (wankomycyna, teikoplanina, dalbawacyna i telawancyna) Inne leki działające na ścianę lub błonę komórkową (daptomycyna, fosfomycyna, bacytracyna, cykloseryna) Aminoglikozydy (amikacyna, gentamycyna, netilmycyna, streptomycyna, tobramycyna, neomycyna, kanamycyna i paromomycyna) Spektinomycyna (w preparacie łączonym z linkomycyną) Tetracykliny (chlortetracyklina, oksytetracyklina, doksycyklina, tetracyklina, minocyklina, demeklocyklina, metacyklina i tygecyklina) Makrolidy (erytromycyna, klarytromycyna, azytromycyna, spiramycyna, josamycyna, roksytromycyna, Ketolidy – telitromycyna Ansamycyny – rimfamycyna B) Linkozamidy (linkomycyna, klindamcyna) Oksazolidynony (linezolid, eprezolid) 55

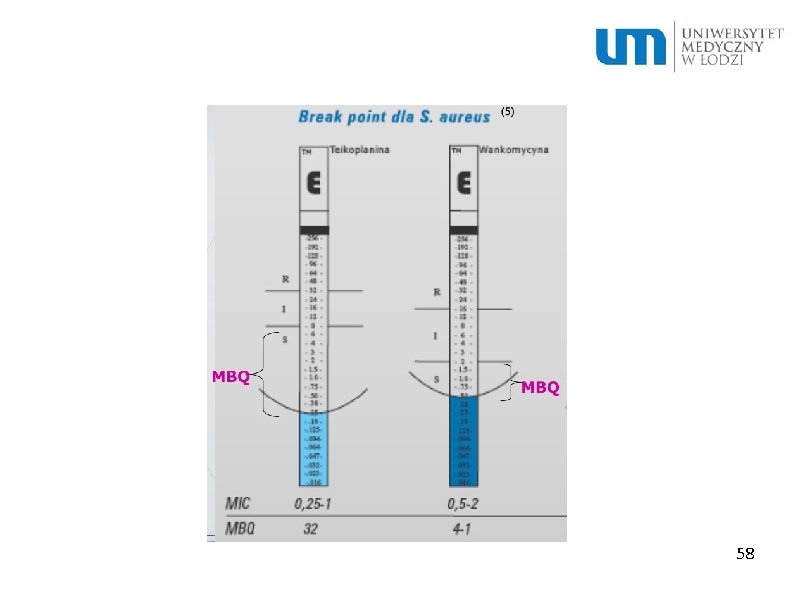
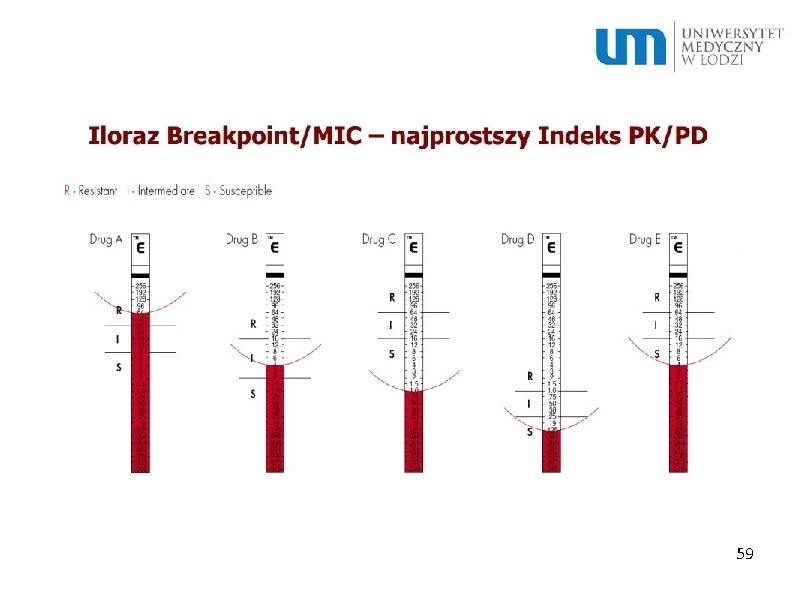
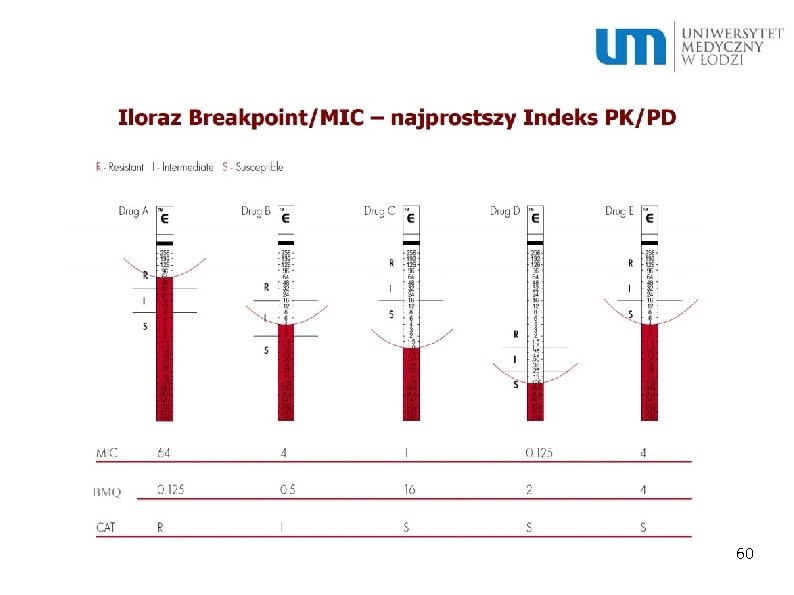
MBC – minimal bacteriocidal activity – najmniejsza ilość antybiotyku potrzebna do zabicia określonej bakterii MIC – minimal inhibitory concentration – najmniejsza ilość antybiotyku potrzebna do zahamowania wzrostu i wstrzymania procesów życiowych bakterii 56

MBQ –miara skuteczności antybiotyku w zwalczaniu drobnoustroju, jest to stosunek wartości granicznej stężenia antybiotyku dla szczepu wrażliwego (breakpoint) do wartości najmniejszego stężenia hamującego (MIC) Im wyższy MBQ tym większa skuteczność terapeutyczna antybiotyku 57
58
59
60
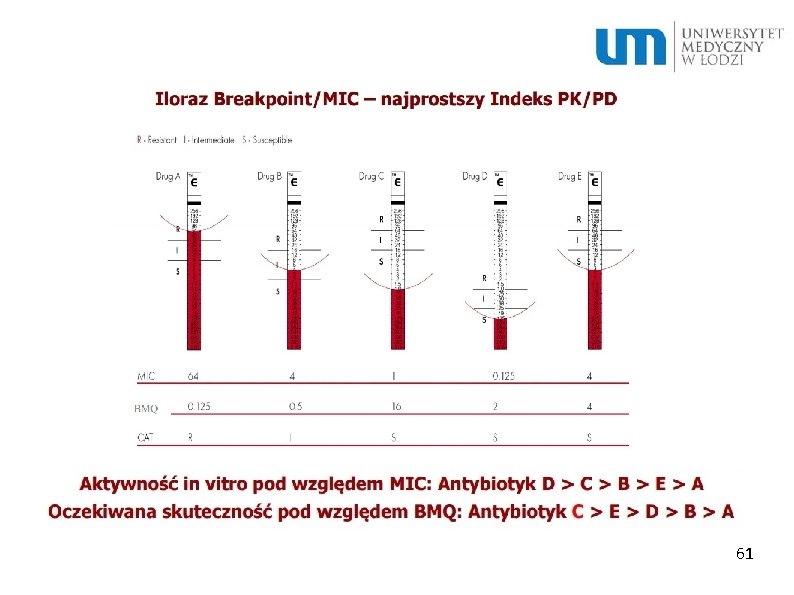
61

Aby zapewnić skuteczność terapii należy osiągnąć stężenie maksymalne leku min. 10 razy większe niż MIC. Żeby zredukować do minimum ryzyko selekcji lekooporności, stężenie w czasie całej doby (tzw AUC 24) powinno być ponad 100 razy wyższe niż MIC. 62
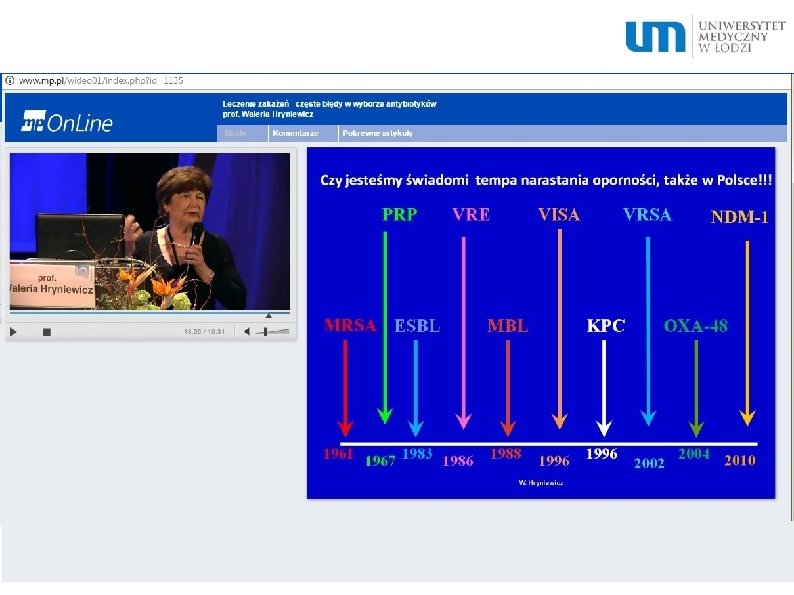
. 63

MRSA – gronkowiec złocisty niewrażliwy na metycylinę MSSA – gronkowiec złocisty wrażliwy na metycylinę VRSA- gronkowiec złocisty wrażliwy na wankomycynę VISA – szczep gronkowca złośliwego ze zmniejszoną wrażliwością na. wankomycynę PRP – pneumokoki odporne na penicylinę ESBL – pałeczki Gram ujemne wytwarzające beta laktamazy o rozszerzonym spektrum substratowym KPC (EESBL)– beta laktamazy o skrajnie rozszerzonym spektrum aktywności częściej stosowany jest skrót KPC (ang. Klebsiella pneumoniae carbapenemase — karbapenemaza Klebsiella pneumoniae), ponieważ po raz pierwszy ich obecność stwierdzono u szczepów tej bakterii opornych na karbapenemy). VRE - enterokoki niewrażliwe na glikopeptydy MBL – pałeczki Gram ujemne wytwarzające karbapenemazy MRCNS – gronkowcoujemny, koagulazoujemny paciorkowiec 64

. 65

. 66

. 67

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracji do tkanek 4. Pułapki antybiotykoterapii raz jeszcze 5. Skala antybiotykooporności 6. Racjonalna antybiotykoterapia 7. Praktyka lekarska 8. Podsumowanie 68

Celem antybiotykoterapii jest podanie takiego leku, który pozwoli na osiągnięcie maksymalnego sukcesu terapeutycznego przy jednoczesnym wywoływaniu jak najmniejszej liczby działań niepożądanych. W stosunku do pacjenta, jak również wobec drobnoustroju. W tym ostatnim przypadku chodzi o zdolność generowania oporności i jej transmisji w obecności danego leku. 69

Szpitalna polityka antybiotykowa 70
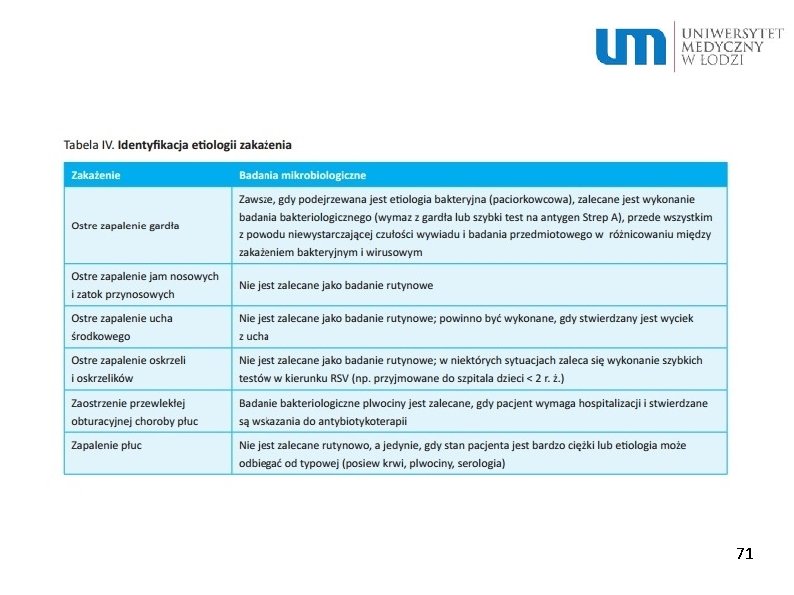
71

Szpitalna polityka antybiotykowa 72

Szpitalna polityka antybiotykowa 73

Plan ramowy prelekcji 1. Typowe błędy antybiotykoterapii w praktyce klinicznej 2. Skąd czerpać wiedzę o antybiotykoterapii? 3. Wybór i dostosowanie dawki antybiotyku do stopnia wydolności narządów, penetracji do tkanek 4. Pułapki antybiotykoterapii raz jeszcze 5. Skala antybiotykooporności 6. Racjonalna antybiotykoterapia 7. Praktyka lekarska 8. Podsumowanie 74

75

Wymaz z rany 28/10/2016 ---- MSSA Gentamycyna, Teikoplanina, Wankomycyna 76

Posiew krwi – tlenowo: MRCNS Linezolid, Wankomycyna 77

Posiew krwi 20/11/2016 – beztlenowo: ESBL Meropenem, Kolistyna 78

25. 11. 2016 Posiew tlenowy wymazu z dróg moczowych: Klebsiella ESBL Candida glabrata o obniżonej wrażliwości na flukonazol Meropenem, Imipenem 79

28. 11. 2016 Posiew tlenowy rany: Enterococcus faecium Szczep GRE Staphylococcus haemolyticus MRCNS Wankomycyna, Rifampicyna 80

Leczenie w trakcie hospitalizacji w Klinice Hematologii Biotrakson Dalacin Augmentin Wankomycyna Meronem Kolistyna ceftriakson - cefalosporyna III generacji klindamycna – linkozamidy amosycylina + kwas klawulanowy antybiobiotyk glikopeptydowy meropenem - karbapenemy polimyksyny 81

Jakie posiewy zlecić pacjentowi? 82

Jakie posiewy zlecić pacjentowi? 1. Posiew krwi – tlenowy 2. Posiew krwi – beztlenowy 3. Posiew krwi – w kierunku grzybów 4. Posiew moczu – tlenowy 5. Posiew moczu – w kierunku grzybów 6. Wymaz z rany – tlenowo 7. Wymaz z rany – beztlenowo 8. Posiew z końcówki wkłucia – tlenowo 9. Posiew z końcówki wkłucia – w kierunku grzybów 83

Gentamycyna 80 mg co 12 h i. v. PWE 500 ml 1 xdz. i. v. 84
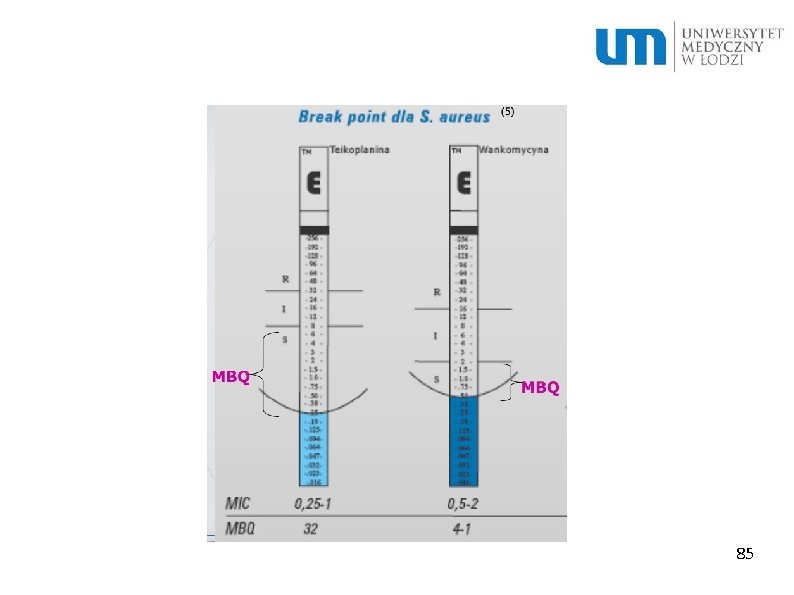
85

86

Piśmiennictwo: 1. Leczenie zakażeń – częste błędy w wyborze antybiotyków Waleria Hryniewicz Narodowy Instytut Leków Narodowy Program Ochrony Antybiotyków http: //infekcje. mp. pl/publikacje/wideo/92738, leczenie-zakazen-czeste-bledy-w-wyborze-antybiotykow-prof-waleriahryniewicz 2. Narodowy Program Ochrony Antybiotyków na lata 2016 -2020 http: //www. mz. gov. pl/wp-content/uploads/2016/04/skan-podpisanegoprogramu-z-aneksem-8. 04. pdf 3. Farmakoterapia zakażen bakteryjnych w oddziałach intensywnej terapii „Antibacterial pharmacotherapy in intenive care units” J. Januszek, K. Liber-Struwczyńska, J. Woroń, J. Wordliczek 4. Rekomendacje postepowania w pozaszpitalnych zakażeniach układu oddechowego. , 2016 5. Zakażenie bakteryjne u chorego z marskością wątroby K. Jurczyk, E. Karpińska, Ł. Laurans, M. Warzynowicz-Syczewska 87

Dla poszerzenia wiedzy polecam również
- Slides: 88