RADIOTHERAPIE ADJUVANTE DANS LE CANCER DU SEIN L














- Slides: 28

RADIOTHERAPIE ADJUVANTE DANS LE CANCER DU SEIN L. GEORGE R. RUCHAUD Service radiothérapie Clinique Claude Bernard METZ

PLAN • Techniques utilisées v Sein monoisocentrique v IMRT • Indications à la clinique • Actualités

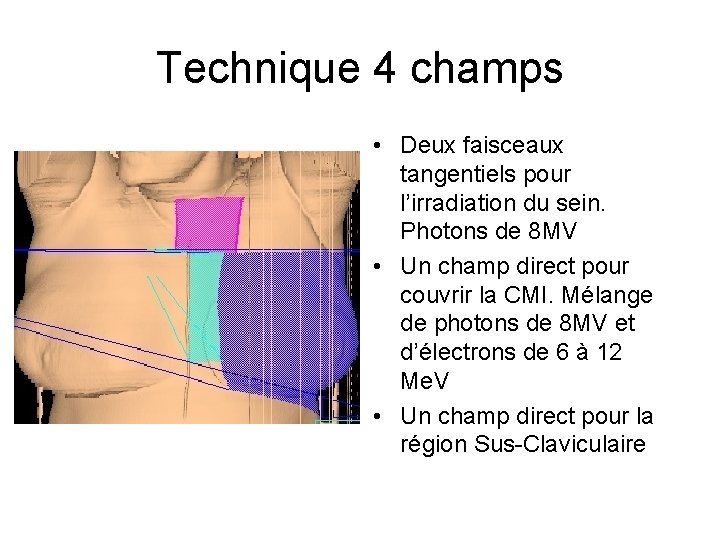
Technique 4 champs • Deux faisceaux tangentiels pour l’irradiation du sein. Photons de 8 MV • Un champ direct pour couvrir la CMI. Mélange de photons de 8 MV et d’électrons de 6 à 12 Me. V • Un champ direct pour la région Sus-Claviculaire

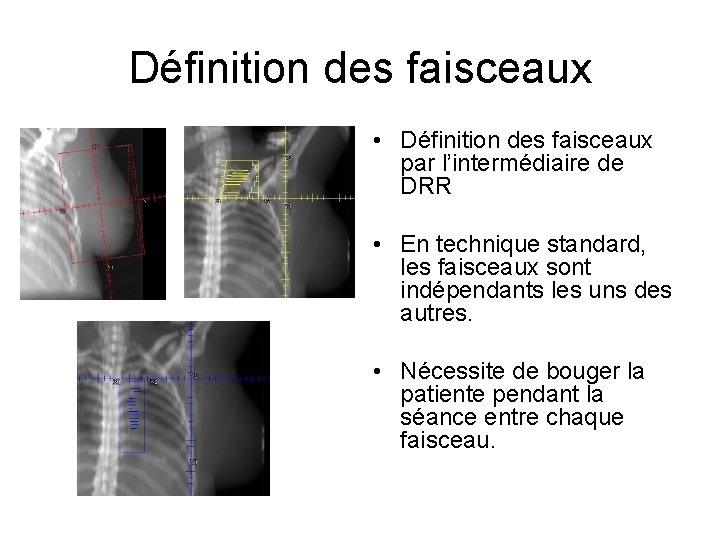
Définition des faisceaux • Définition des faisceaux par l’intermédiaire de DRR • En technique standard, les faisceaux sont indépendants les uns des autres. • Nécessite de bouger la patiente pendant la séance entre chaque faisceau.

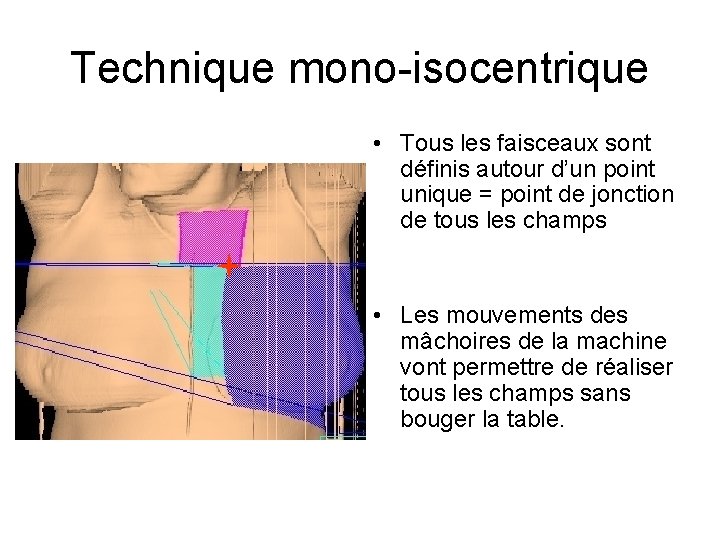
Technique mono-isocentrique • Tous les faisceaux sont définis autour d’un point unique = point de jonction de tous les champs • Les mouvements des mâchoires de la machine vont permettre de réaliser tous les champs sans bouger la table.

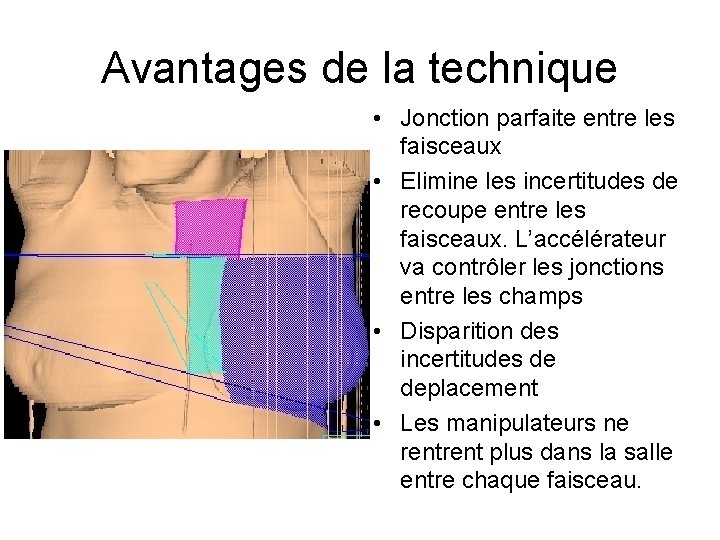
Avantages de la technique • Jonction parfaite entre les faisceaux • Elimine les incertitudes de recoupe entre les faisceaux. L’accélérateur va contrôler les jonctions entre les champs • Disparition des incertitudes de deplacement • Les manipulateurs ne rent plus dans la salle entre chaque faisceau.

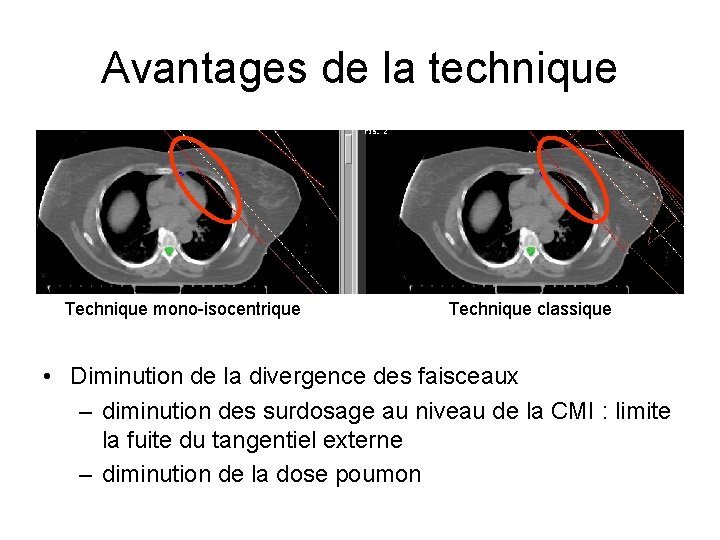
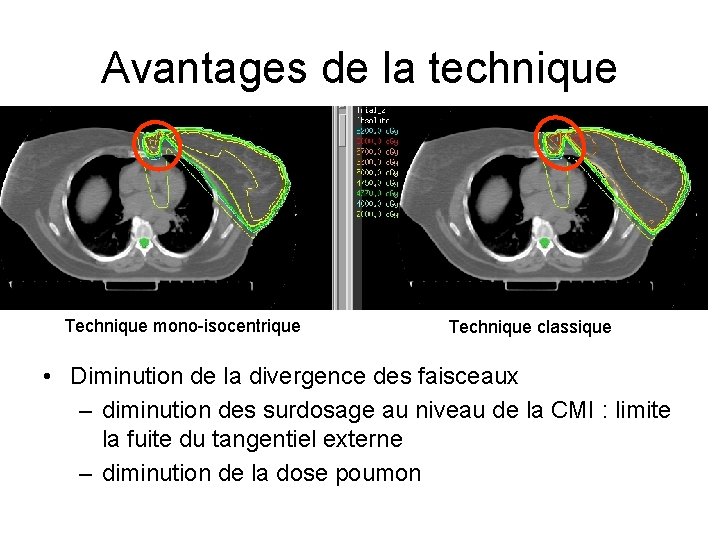
Avantages de la technique Technique mono-isocentrique Technique classique • Diminution de la divergence des faisceaux – diminution des surdosage au niveau de la CMI : limite la fuite du tangentiel externe – diminution de la dose poumon

Avantages de la technique Technique mono-isocentrique Technique classique • Diminution de la divergence des faisceaux – diminution des surdosage au niveau de la CMI : limite la fuite du tangentiel externe – diminution de la dose poumon

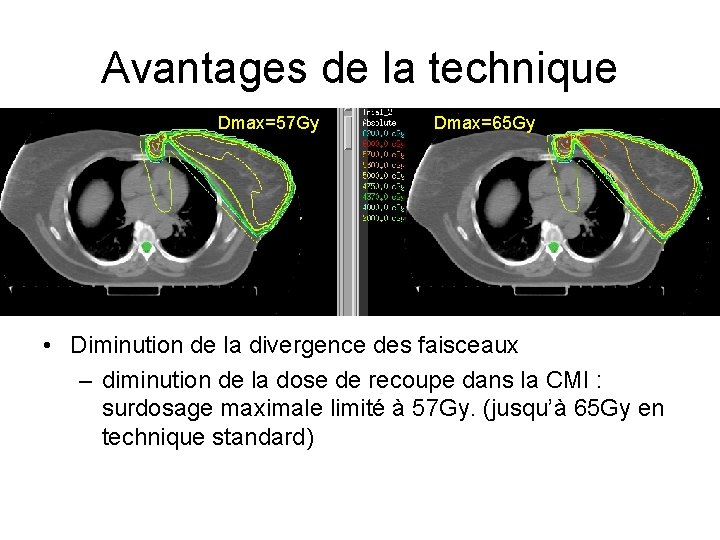
Avantages de la technique Dmax=57 Gy Dmax=65 Gy • Diminution de la divergence des faisceaux – diminution de la dose de recoupe dans la CMI : surdosage maximale limité à 57 Gy. (jusqu’à 65 Gy en technique standard)

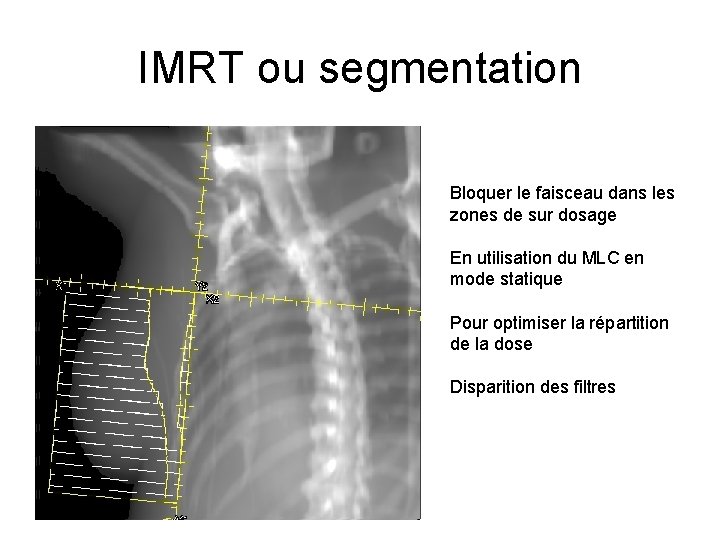
IMRT ou segmentation Bloquer le faisceau dans les zones de sur dosage En utilisation du MLC en mode statique Pour optimiser la répartition de la dose Disparition des filtres

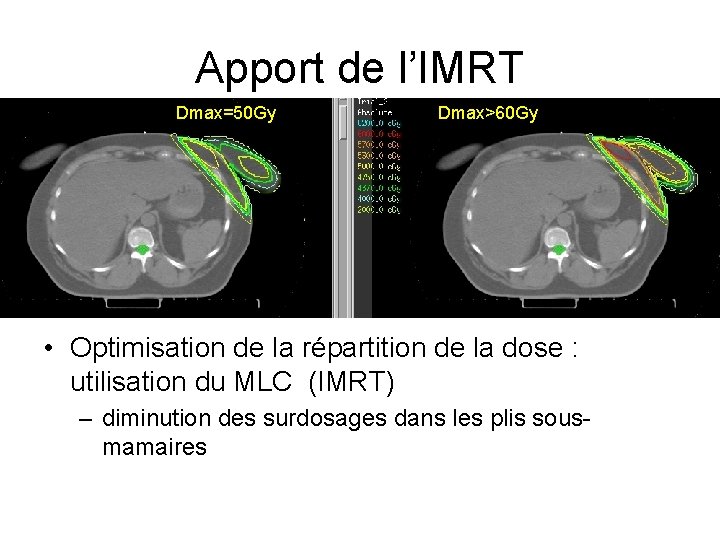
Apport de l’IMRT Dmax=50 Gy Dmax>60 Gy • Optimisation de la répartition de la dose : utilisation du MLC (IMRT) – diminution des surdosages dans les plis sousmamaires

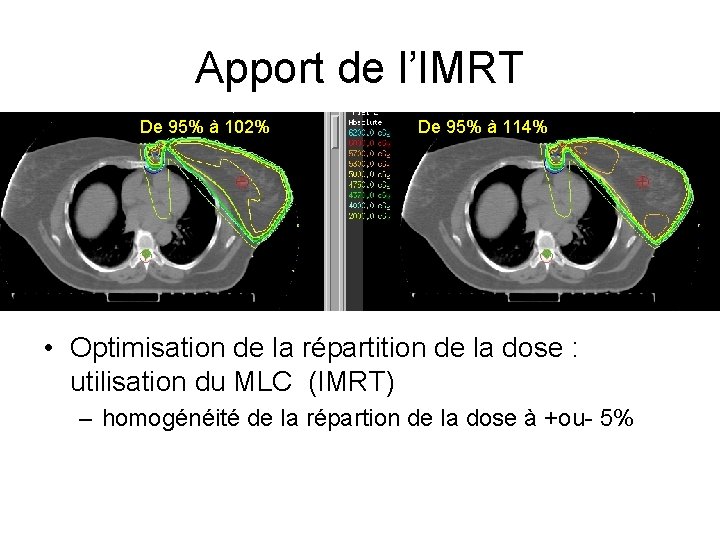
Apport de l’IMRT De 95% à 102% De 95% à 114% • Optimisation de la répartition de la dose : utilisation du MLC (IMRT) – homogénéité de la répartion de la dose à +ou- 5%

INDICATIONS

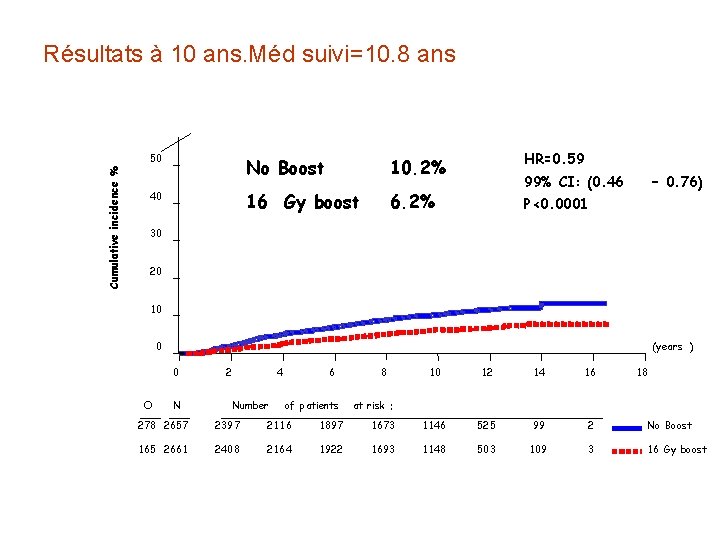
I)Traitement conservateur des cancers invasifs: 50 Gy/25 Fr et boost sur le lit tumoral • A) Surimpression du lit tumoral • EORTC "boost vs no boost" trial Bartelink et al. N Engl J Med 2001; Antonini et al. Radioth Oncol 2006 ü 1989 - 1996 ü 5318 pts. ü Tumorectomie + curage axillaire ü Radiothérapie du sein 50 Gy/ 25 f. ü Boost 16 Gy vs. No boost ü Suivi médian: 10. 8 ans

Résultats à 10 ans. Méd suivi=10. 8 ans Cumulative incidence % 50 40 No Boost 10. 2% HR=0. 59 16 Gy boost 6. 2% P<0. 0001 99% CI: (0. 46 – 0. 76) 30 20 10 0 (years ) 0 O N 2 4 Number 6 of patients 8 10 12 14 16 18 at risk : 278 2657 2397 2116 1897 1673 1146 525 99 2 No Boost 165 2661 2408 2164 1922 1693 1148 503 109 3 16 Gy boost

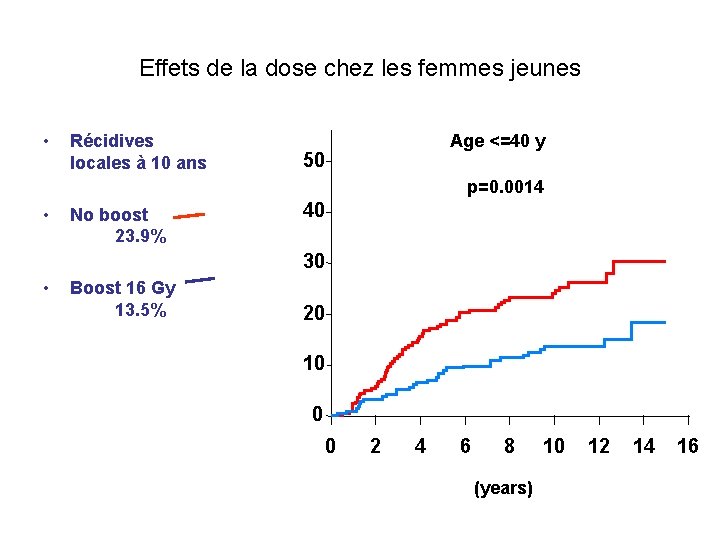
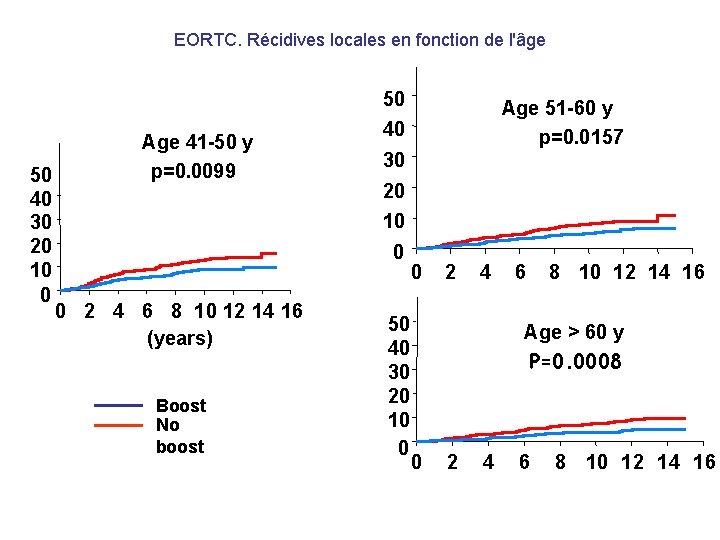
Effets de la dose chez les femmes jeunes • Récidives locales à 10 ans Age <=40 y 50 p=0. 0014 • No boost 23. 9% 40 30 • Boost 16 Gy 13. 5% 20 10 0 0 2 4 6 8 (years) 10 12 14 16

EORTC. Récidives locales en fonction de l'âge 50 50 40 30 20 10 0 Age 41 -50 y p=0. 0099 Age 51 -60 y p=0. 0157 40 30 20 10 0 0 2 4 6 8 10 12 14 16 (years) Boost No boost 50 40 30 20 10 0 0 2 4 6 8 10 12 14 16 Age > 60 y P=0. 0008 0 2 4 6 8 10 12 14 16

B)Irradiation des aires ganglionnaires: 46 Gy/23 Fr • N+ (Ax) : IRRADIATION CMI ET SUS CLAV • N- (Ax) : -Irradiation juste de la glande mammaire -Si Tumeurs des quadrants internes et centrales supérieures à 1 CM: IRRADIATION CMI ET SUS CLAV • Curage absent ou envahissement massif : -tous secteurs (cmi+axillo-susclav)

Preuves indirectes de l’utilité de l’irradiation de la CMI • Série de Milan, Zucali, J Clin Oncol 1998: • n=2396 • Quadrantectomie-curage-CMFsi N+, RT sein seul. • Analyse de la mortalité en fonction de la topographie de la tumeur • 1619 tumeurs externes et 38% de N+, 777 internes ou centrales et 26% N+ • Et pourtant, le risque de méta est augmenté de 30% dans le groupe des T internes et la mortalité de 20% !!

Preuves indirectes de l’utilité de l’irradiation de la CMI • Série du British Columbia, Lohrisch, J Clin Oncol. Aout 2000: • n= 6781 • Analyse de la mortalité en fonction de la topographie de la tumeur: interne et externe • Deux groupes: avec TRT général adjuvant, et sans • DFS à 5 ans: 66% vs 74% (p=0, 003) en faveur des tumeurs externes dans le groupe ayant reçu un traitement adjuvant

Preuves indirectes de l’utilité de l’irradiation de la CMI • Série du British Columbia, Lohrisch, J Clin Oncol. Aout 2000: • RR de décès de cancer du sein ou de survenue d’une dissémination métastatique: 0, 5 pour T externes • Mortalité spécifique diminue de 5% en valeur absolue!

Preuves directes de l’utilité de l’irradiation de la CMI • 1 -Essai Finlandais: 270 patients, CMI incluse ou non dans les Tg. Pas de différence de toxicité ni de récidive. • 2 -Essai Français: 1407 patientes, après mastectomie (52% de p. N 1), Pas de différence de survie. • 3 -Essai EORTC: 4004 patientes, p. N+ ou p. N 0 centraux ou internes, mastectomie ou conservation, CMI et Sus-Clav ensemble. Inclusions terminées.

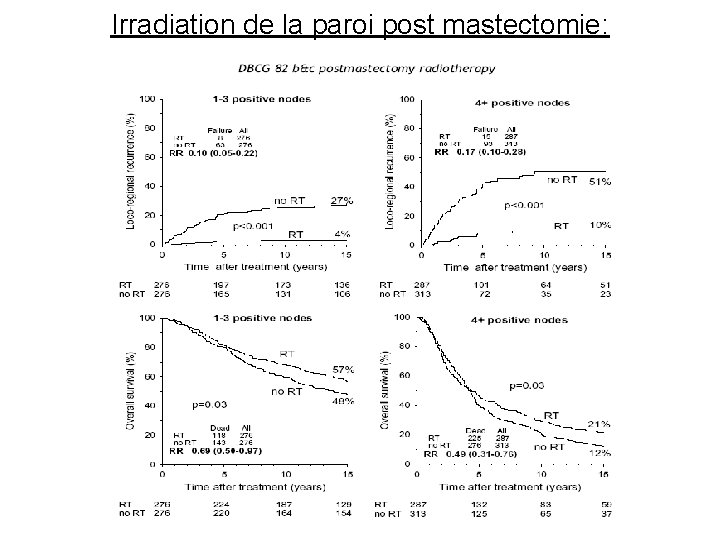
II)Irradiation de la paroi post mastectomie: 50 Gy/25 F • • envahissement axillaire Taille > 3 cm Tumeur inflammatoire Atteinte cutanée ou pectorale Tumeurs multiples Après chimio ou hormonothérapie néo-adj Grade III avec embols Age < 35 ans

Irradiation de la paroi post mastectomie:

Irradiation des aires ganglionnaires après mastectomie • Mêmes indications que celles pour la tumorectomie • Pas d’irradiation des aires ganglionnaires sans paroi

ACTUALITES 1. Irradiation concomitante avec l’ herceptin (plus précoce): Peu de donnés à l’heure actuelle sur les toxicites aigues et tardives. 2. Irradiation partielle du sein: • • • 80% des récidives locales surviennent dans ou à proximité du lit tumoral initial. Sélection très stricte des patients ( patiente âgée, sans envahissement ganglionnaire). Attente des résultats de phase III.

ACTUALITES 3. Radiotherapie hypofractionnée The START Trialists Group Lancet 2008 • • • 1105 patientes 50 Gy/25 F (75% N-) et 1110 patientes 40/15 F (72% N-) après tumorectomie. Pas d’irradiation de la chaîne mammaire interne. Suivi médian de 6 ans Taux de rechute locale à 5 ans de 3. 3% dans le bras 50 Gy et 2. 2% dans le bras 40 Gy avec une tendance à moins d’effets secondaires aigus cutanés Nécessité d’attendre 15 ans pour les effets tardifs

ACTUALITES 4. • CIS : Impact du complément du lit tumoral: Juste des analyses rétrospectives Omlin A Lancet oncology 2006 373 patientes, 166 RTE seule, 150 RTE avec complément. Taux de survie actuarielle sans rechute locale à 10 ans : 46% sans RTE , 72% sans boost et 86% avec boost. Réduction du risque de 66 % sans boost et 85 % avec boost. . • Pas d’essai prospectif randomisé • Mise en place d’un essai français (essais Bonbis)