Mikrobiologie antibiotik Antimikrobn ltky Klasifikace antibiotik Standardizace metod

Mikrobiologie antibiotik Antimikrobní látky Klasifikace antibiotik Standardizace metod Vyšetření citlivosti Disková metoda Diluční - MIC Interpretace Mechanismus účinku Resistence přirozená Resistence získaná Způsob přenosu Mechanismus resistence Modifikace cílové struktury Inaktivace antibiotika Jiné Genetika resistence Problémy resistence

Problémy resistence Resistence původců nosokomiálních a komunitních infekcí Nosokomiální S. aureus (ORSA) Enterococcus (VRE) Multiresistentní G-tyčky Salmonella spp Komunitní S. pneumoniae Enterococcus (VRE) S. pyogenes (Ery) S. aureus(ORSA) H. influenzae M. catarrhalis N. gonorrhoeae M. tuberculosis N. meningitidis

Stafylokoky – selekce antibiotik Selektivní sestava antibiotik pro vyšetření citlivosti

Stafylokoky - resistence Test indukce b-laktamázy Kolonie ze zony kolem disku s b-laktamázy (oxa). Buňky zde byly exponovány b-laktamu. Provede se rutinní test b-laktamázy

Stafylokoky - ORSA MIC mg/l Zona mm C R C I R S. aureus ≤ 2, 0 ≥ 4, 0 ≥ 13 11 -12 ≤ 10 koag- staf ≤ 0, 25 ≥ 0, 5 ≥ 18 - ≤ 17 Skrýning na agaru s oxacilinem a Na. Cl Homoresistentní kmen Heteroresistentní kmen

Stafylokoky – resistence BORSA Kmeny s hraniční koncentracíBORSA (borderline oxacillin resistant) • nemají mec. A • nejsou multiresistentní • nerostou na slané půdě • lze léčit b-laktamem s inhibitorem Možné mechanismy resistence BORSA: • produkce velkého množství b-laktamázy • modifikace PBP 1, 2, 4 – MODSA (modified [pnc binding protein])

Stafylokoky –MLS Resistence k erytromycinu a klindamycinu • erm geny kodují RNA metylázu, která modifikuje vazební místo na ribosomu pro ery, lin, stg …… MLS resistence geny erm A, erm B, erm C ; • u erm C bývá resistence ke klindamycinu indukována erytromycinem ery cli Test indukce resistence ke klindamycinu erytromycinem

Stafylokoky – makrolidy msr. A geny kodují effluxovou pumpu; • kmen je citlivý ke klindamycinu, • resistenci nelze indukovat ery; • resistentní k streptograminu (ne quinupristin/dalfopristinu) Profily resistence k erythromycinu a klindamycinu ery C R cli C R gen erm. B cli / indukce Ne - R C erm. C Ano R C msr. A Ne

Stafylokoky –MLS p r o f i l y r e ery C R cli C R gen erm. B cli/indukce Ne - R C erm. C Ano R C msr. A Ne
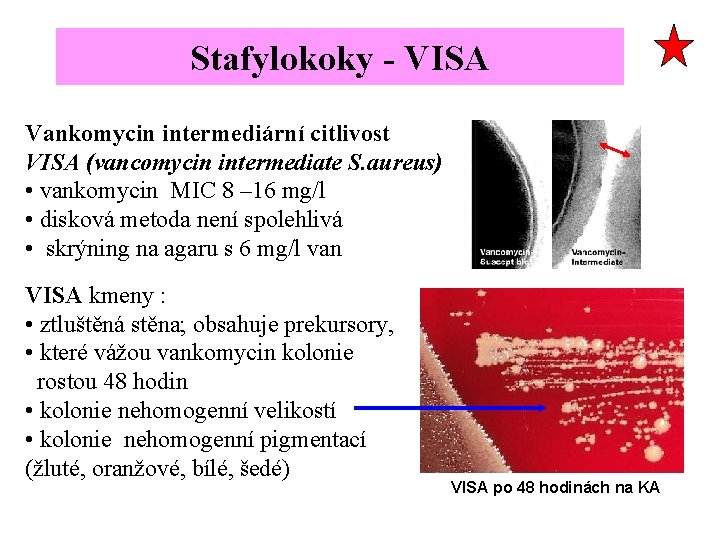
Stafylokoky - VISA Vankomycin intermediární citlivost VISA (vancomycin intermediate S. aureus) • vankomycin MIC 8 – 16 mg/l • disková metoda není spolehlivá • skrýning na agaru s 6 mg/l van VISA kmeny : • ztluštěná stěna; obsahuje prekursory, • které vážou vankomycin kolonie rostou 48 hodin • kolonie nehomogenní velikostí • kolonie nehomogenní pigmentací (žluté, oranžové, bílé, šedé) VISA po 48 hodinách na KA

Streptococcus pneumoniae - resistence Makrolidy, linkosamidy • metyláza ribosomu - gen erm. B resistence fenotypu MLSB • efflux gen mef • mutace genu pro r. RNA resistence fenotypu M (jen k makrolidů resistence fenotypu MS (k makrolidům, streptograminu) Fluorochinolony • Enzymy rozplétání a dělení DNA 1 Nízká resistence - mutace v par C, gyr A genech 2 Vysoká resistence – vícečetné mutace v par C, par E, gyr A, gyr B • Efflux

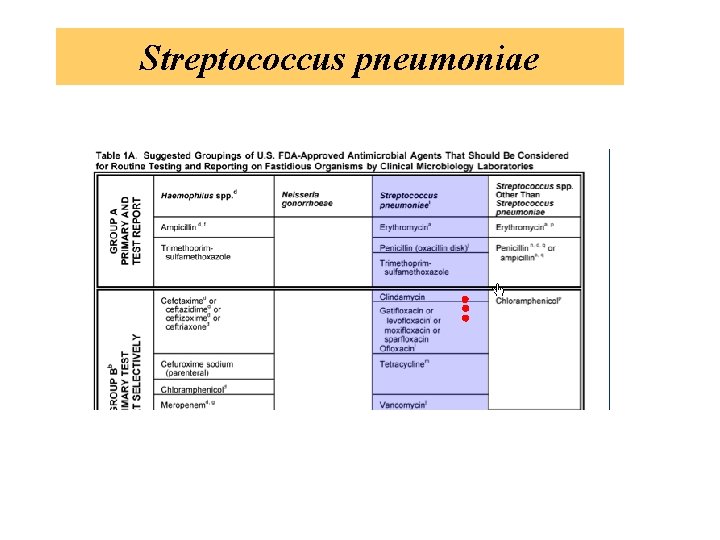
Streptococcus pneumoniae Skrýning resistence k penicilinu: disk 1 mg oxacilinu – zona < 20 mm → určení resistence pouze podle MIC penicilin *intermediární citlivý necitlivý* resistentní ≤ 0. 06 mg/l 0, 12 – 1, 0 mg/l ≥ 2 mg/l

Streptococcus pneumoniae Pneumokoky resistentní k penicilinu bývají resistentní i k dalším antibiotikům makrolidům, tetracyklinu, cotrimoxazolu, chloramfenikolu, obvykle kmeny typu 6, 14, 19, 23 F U meningitid jsou lékem volby: cefalosporiny 3. generace - cefotaxim ceftriaxon nebo meropenem, vankomycin ( jen dokud není známa citlivost k cef III) resistence alterací PBP, je v některých zemích vysoká – až 20%
Streptococcus pneumoniae
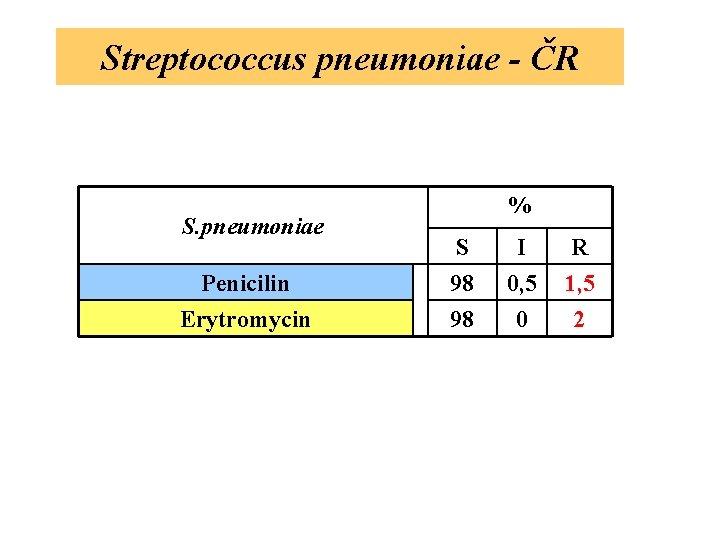
Streptococcus pneumoniae - ČR S. pneumoniae Penicilin Erytromycin % S 98 98 I 0, 5 0 R 1, 5 2
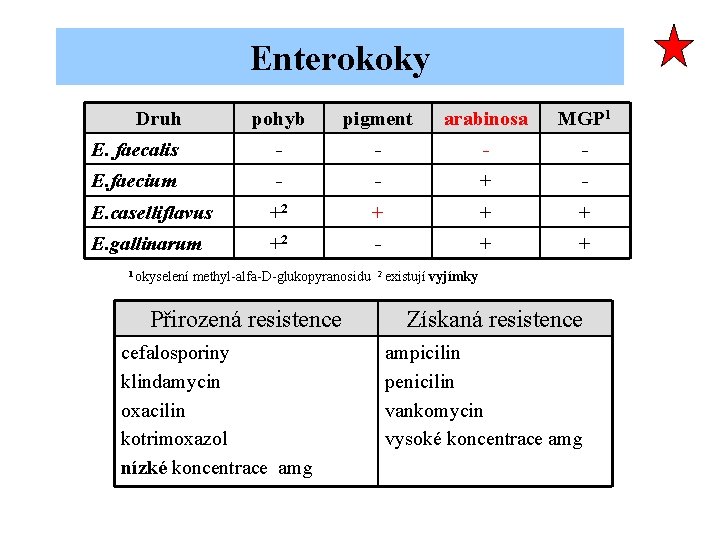
Enterokoky Druh pohyb pigment arabinosa MGP 1 E. faecalis - - E. faecium - - + - E. caselliflavus +2 + + + E. gallinarum +2 - + + 1 okyselení methyl-alfa-D-glukopyranosidu 2 existují vyjímky Přirozená resistence cefalosporiny klindamycin oxacilin kotrimoxazol nízké koncentrace amg Získaná resistence ampicilin penicilin vankomycin vysoké koncentrace amg

Enterokoky - resistence • Enterokoky jsou přirozeně resistentní k oxacilinu, klindamycinu, cefalosporinům a dalším antimikrobním látkám. • Lékem volby pro endokarditis jsou stěnová antibiotika v kombinaci s aminoglykosidy. Nekomplikované močové infekce se léčí ampicilinem nebo nitrofurantoinem. • Výskyt kmenů resistentních k ampicilinu a vankomycinu stoupá. Jsou resistentní k vysokým koncentracim aminoglykosidů-. • linezolid a chinupristin-dalfopristin (novější antimikrobní látky) se používají pro vankomycin-resistentní kmeny

Enterokoky – resistence k amp Resistence k ampicilinu je způsobena změněnými PBP, jež mají nižší afinitu k b-laktamům E. faecalis … je typicky citlivý k ampicilinu a penicilinu E. faecium …většinou resistentní Produkce b-laktámázy je vzácná.
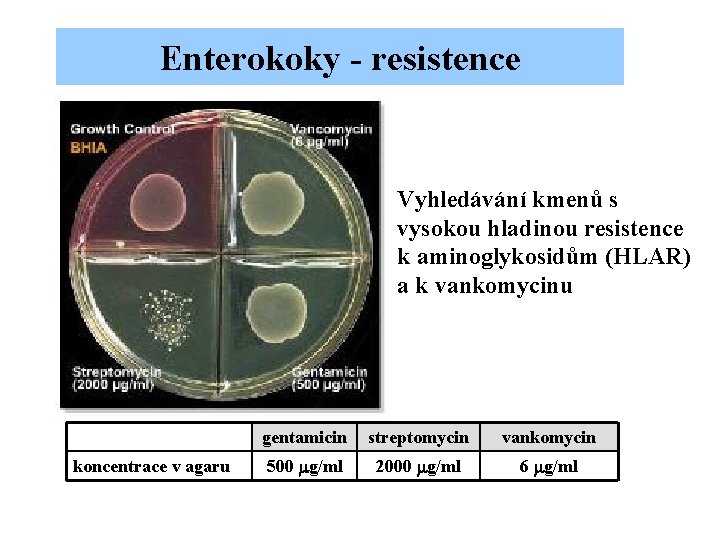
Enterokoky - resistence Vyhledávání kmenů s vysokou hladinou resistence k aminoglykosidům (HLAR) a k vankomycinu koncentrace v agaru gentamicin streptomycin vankomycin 500 mg/ml 2000 mg/ml 6 mg/ml
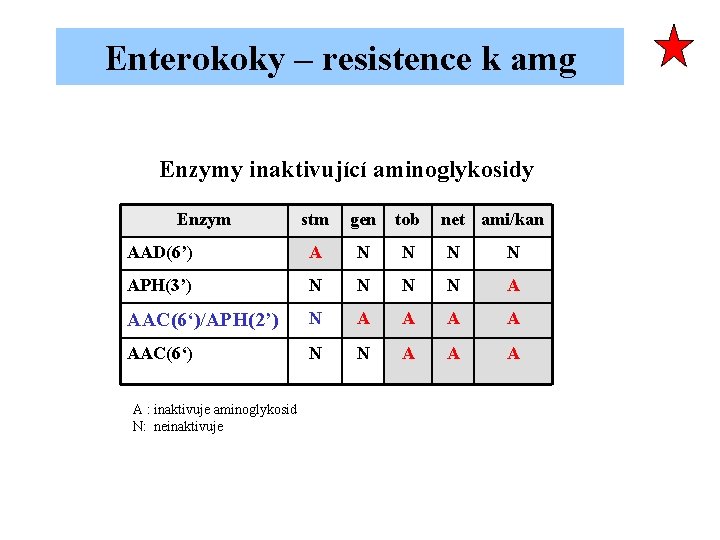
Enterokoky – resistence k amg Enzymy inaktivující aminoglykosidy Enzym stm gen tob AAD(6’) A N N APH(3’) N N A AAC(6‘)/APH(2’) N A A AAC(6‘) N N A A : inaktivuje aminoglykosid N: neinaktivuje net ami/kan

Enterokoky – resistence k amg Enterokoky, s vysokou hladinou resistence ke gentamycinu produkují bifunkční enzym AAC(6‘)/APH(2’), který inaktivuje všechny aminoglykosidy kromě streptomycinu. Proto se již nemusí vyšetřovat citlivost k tobramycinu a amikacinu. Při současné vysoké resistenci k streptomycinu, není s ampicilinem synergicky účinný žádný aminoglykosid. V těchto případech se musí terapie určovat na individuálním základě

Enterokoky – resistence v ČR 2003 Aminoglykosidy (vys) S. faecalis Glykopeptidy S. faecalis S. faecium S 55 % I 0 R 45 S 99, 6 96, 8 % I 0 0 R 0, 4 3, 2
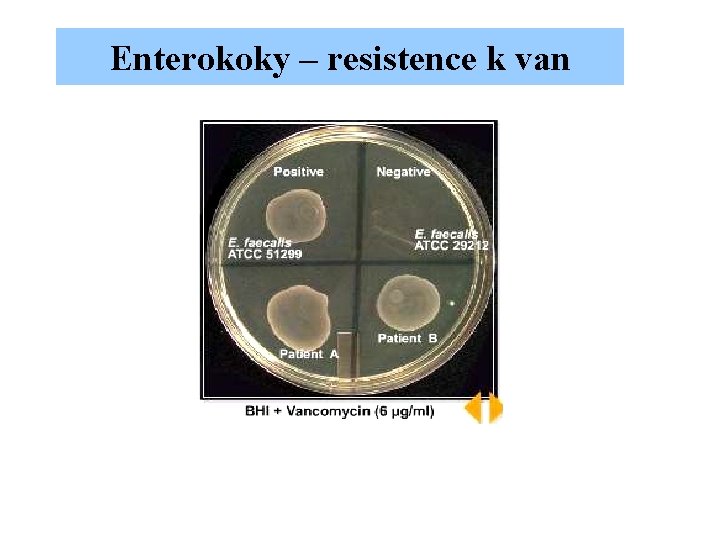
Enterokoky – resistence k van

Enterokoky – resistence k van Fenotyp a genotyp resistence k vankomycinu Genotyp Resistenci determinují van. A, van. B, van. C, van. E, van G a některé další geny. Přirozená resistence (o nízké úrovni) je determinována obvykle genem van. C, který inhibuje vazbu vankomycinu. Fenotyp je projev genové exprese. van. A určuje vysokou MIC k vankomycinu a teikoplaninu. Enterokoky s nízkou hladinou resistence nejsou epidemiologicky významné, nešíří se na oddělení.

Enterokoky – resistence k van Získaná resistence k vankomycinu VRE – (vancomycin resistant enterococci) označují se kmeny E. faecalis , E, faecium ( častěji) se získanou resistencí Kmeny enterokoků se mohou stát resistentní získáním genů van. A, van. B nebo méně často van. D van. E, van G. .

Enterokoky - profily resistence Typické profily resistence enterokoků E. faecalis -obvykle citlivý k penicilinu, ampicilinu -zřídka produkuje b-laktamázu -může získat resistenci - obvykle van. A a van. B E. faecium -obvykle resistentní k penicilinu, ampicilinu -může získat resistenci obvykle - van. A a van. B E. gallinarum, E. caselliflavus -přirozená nízká úroveň resistence van. C E. raffinosus, E. avium, E. durans - resistence získaná geny van. A a van. B, méně -často van. D a van. E, van. G

Enterokoky -VRE Pomocná terapie závažných infekcí VRE*: chloramfenikol erythromycin linezolid, quinuprostin/dalfopristin, rifampin, tetracyklin *na př. izoláty z krve po transplantaci jater
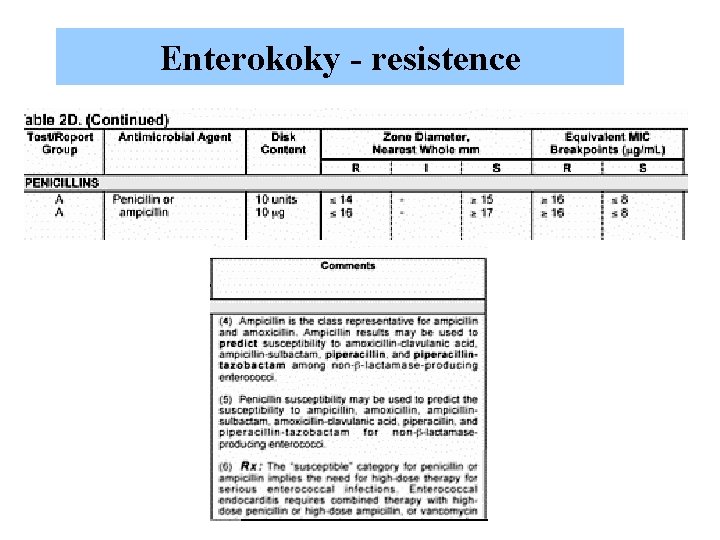
Enterokoky - resistence

Streptococcus pyogenes (sk. A) Vždy citlivý k penicilinu ! Resistence k makrolidům stoupá všude, kde se k místo penicilinu užívají makrolidy Resistence k makrolidům, linkosamidům, streptograminu: 1. produkce metylázy r. RNA; erm. B - resistence k makrolidům, linkosamidům, streptograminu - MLSB 2. efflux makrolidů; mef. A – resistence jen k makrolidům (fenotyp M) 3. mutace genů r. RNA resistence k makrolidům a streptograminu (fenotyp MS)

vyšetřuje Viridující se MIC u kmenůstreptokoky z normálně sterilních míst Terapie endokarditis MIC penicilinu mg/l Terapie ≤ 0, 1 pnc + gen ; ctr > 0, 1 – <0, 5 pnc + gen ≥ 0, 5 pnc/amp + gen ≥ 4, 0 van (+gen)

Enterobacteriaceae Hlavní význam v resistenci mají b-laktamázy (pojednané ve speciální presentaci)

H. influenzae vyšetření Postup vyšetření citlivosti 1. Test b-laktamázy 2. Diskový nebo diluční test u b-laktamáza neg kmene amp cef III, cmp, mer u infekcí ohrožujících život
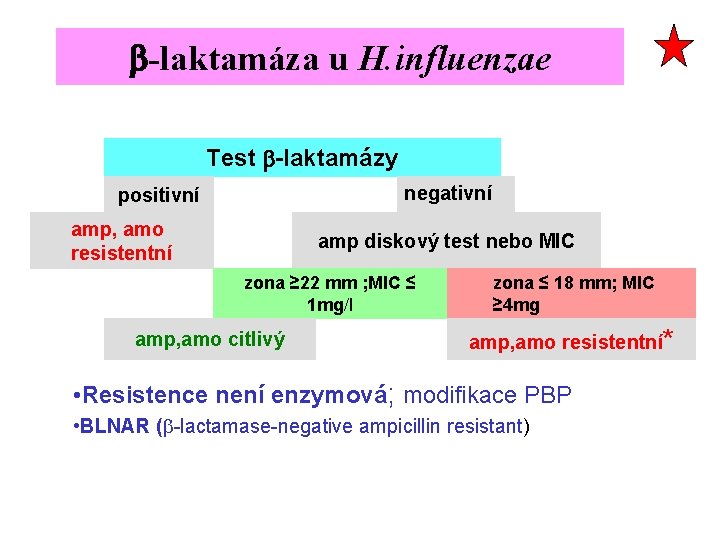
b-laktamáza u H. influenzae Test b-laktamázy negativní positivní amp, amo resistentní amp diskový test nebo MIC zona ≥ 22 mm ; MIC ≤ 1 mg/l amp, amo citlivý zona ≤ 18 mm; MIC ≥ 4 mg amp, amo resistentní* • Resistence není enzymová; modifikace PBP • BLNAR (b-lactamase-negative ampicillin resistant)

H. influenzae resistence • k amoxycilinu (ampicilinu) v některých zemích vysoká (USA až 40%) buď b-laktamáza +, nebo „neenzymová“ (PBP); BLNAR (b-lactamase negative, antibiotic resistance) • ke cotrimoxazolu kolem 10% • k makrolidům, cefalosporinům, fluorochinolonům, vzácná • k cef III prakticky neexistuje

Pseudomonas aeruginosa Selektivní sestava antibiotik pro vyšetření citlivosti

Pseudomonas aeruginosa - resistence Resistence k b-laktamům 1. 2. 3. 4. (karboxypeniciliny (ticarcilin), ureidopeniciliny (piperacilin)) b-laktamázy efflux změny bílkovin vnější membrány změny v PBP Resistence k aminoglykosidům 1. Nízká resistence způsobena sníženou permeabilitou vnější membrány 2. Vysoká resistence způsobena amg modifikujícími enzymy 3. Kombinace obou Kmeny resistentní pouze k amikacinu se prakticky nevyskytují



Acinetobacter spp. • Resistence je způsobena kombinací účinku blaktamáz, modifikací porinů a efflux systémem. • Resistence k imipenemu je způsobena karbapenemázami, modifikací porinů nebo oběma způsoby současně. • většinou u nemocničních kmenů
- Slides: 39