Kornelia Pruchnik Nadcinienie pucne Studenckie Koo Naukowe Anestezjologii



















- Slides: 25

Kornelia Pruchnik Nadciśnienie płucne Studenckie Koło Naukowe Anestezjologii, Intensywnej Terapii i Medycyny Ratunkowej Klinika Anestezjologii i Intensywnej Terapii USK im. WAM - CSW w Łodzi Opiekun Prof. dr hab. n. med. Waldemar Machała

Nadciśnienie płucne - definicja Nadciśnienie płucne jest stanem patofizjologicznym i hemodynamicznym, definiowanym jako wzrost średniego ciśnienia w tętnicy płucnej ≥ 25 mm. Hg w spoczynku, oznaczony w cewnikowaniu prawego serca Definicja wysiłkowego nadciśnienia płucnego, rozumianego jako średnie ciśnienie w tętnicy płucnej > 30 mm. Hg w cewnikowaniu prawego serca nie znajduje uzasadnienia w najnowszych danych

Rys historyczny q 1891 r. pierwszy opis patologiczny sklerozy naczyń płucnych (Ernst von Romberg) q 1965 -1970 r. epidemia zachorowań na tętnicze nadciśnienie płucne związane z przyjmowaniem leków zmniejszających łaknienie q 1970 r. wprowadzenie do użycia cewnika naczyniowego zakończonego balonikiem (Swan i Ganz) q 1973 r. I klasyfikacja PH zatwierdzona przez WHO q 1981 r. utworzenie pierwszego rejestru pacjentów z pierwotnym nadciśnieniem płucnym w USA q 1996 r. epoprostenol q 1998 r. nowa klasyfikacja

Epidemiologia • 5 -6 os. na 1 mln populacji światowej rocznie • 200 nowych przypadków rocznie w Polsce • I-VI 2011 r. 300 pacjentów hospitalizowanych w oddziałach w Polsce • Średni wiek zachorowania 26 -35 lat • Opóźnione leczenie średnio o 2, 5 roku

Klasyfikacja PH Dana Point, 2008

Czynniki ryzyka q Pewne: płeć żeńska, HIV, leki hamujące łaknienie q Prawdopodobne: nadciśnienie wrotne, choroby tkanki łącznej, uzależnienie od amfetaminy, ciąża q Możliwe: choroby tarczycy, asplenia, zespół mieloproliferacyjny, anemia sierpowata, rzadkie choroby metaboliczne

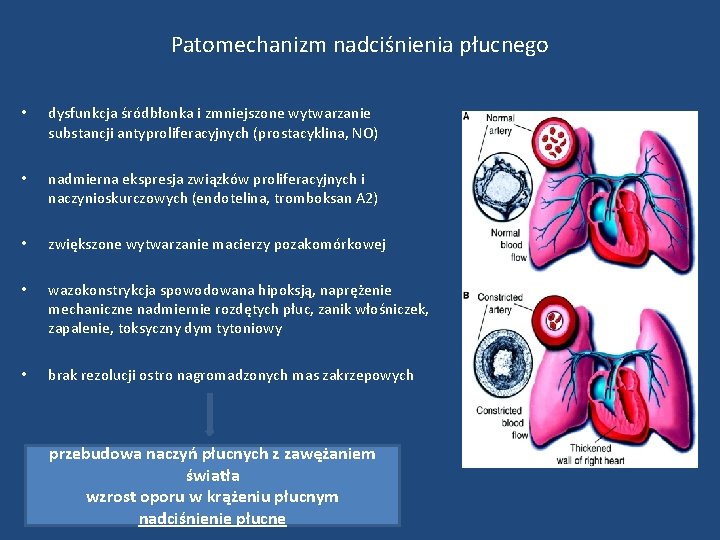
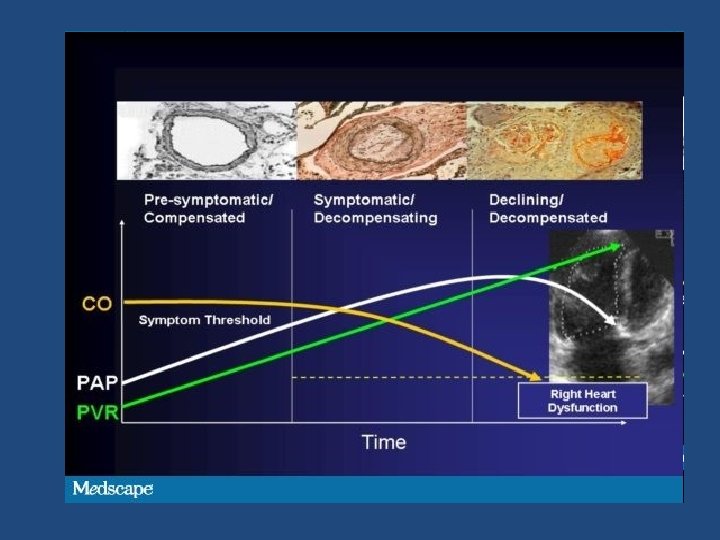
Patomechanizm nadciśnienia płucnego • dysfunkcja śródbłonka i zmniejszone wytwarzanie substancji antyproliferacyjnych (prostacyklina, NO) • nadmierna ekspresja związków proliferacyjnych i naczynioskurczowych (endotelina, tromboksan A 2) • zwiększone wytwarzanie macierzy pozakomórkowej • wazokonstrykcja spowodowana hipoksją, naprężenie mechaniczne nadmiernie rozdętych płuc, zanik włośniczek, zapalenie, toksyczny dym tytoniowy • brak rezolucji ostro nagromadzonych mas zakrzepowych przebudowa naczyń płucnych z zawężaniem światła wzrost oporu w krążeniu płucnym nadciśnienie płucne

Obraz kliniczny Objawy przedmiotowe Objawy podmiotowe q q q Duszność (60%) Osłabienie (19%) Nietolerancja wysiłku (29%) Omdlenie (4%) Ból dławicowy (17%) q q q chrypka kaszel z krwiopluciem obj. Raynauda objawy prawokomorowej niewydolności serca szmer niedomykalności zastawki trójdzielnej lub zastawki pnia płucnego szmer naczyniowy w okolicy międzyłopatkowej głośny II ton serca impuls skurczowy prawej komory sinica centralna palce pałeczkowate obj. przewlekłej niewydolności żylnej w zakrzepowo- zatorowym nadciśnieniu płucnym

Diagnostyka

Nieprawidłowości w badaniach pomocniczych EKG q wczesne stadium NP- obraz prawidłowy q późniejsze stadia NP: § dekstrogram § p pulmonale § blok prawej odnogi pęczka Hisa § cechy przerostu i przeciążenia prawej komory RTG klatki piersiowej q poszerzenia płucnego i t. pośredniej q amputacja naczyń obwodowych q powiększenie prawej komory i prawego przedsionka q cechy ch. śródmiąższowej lub rozedmy

Nieprawidłowości w badaniach pomocniczych Gazometria krwi tętniczej • Hipoksemia i hiperkapnia Badania czynnościowe płuc: q Spirometria § często prawidłowa lub cechy restrykcji i/ lub obturacji q Pletyzmografia § Granica 60% dla TLC, poniżej którą to ch. śródmiąższową uważa się za dominującą w rozwoju PH. q Pojemność dyfuzyjna tlenku węgla § Zmniejszona w idiopatycznym PH, szczególnie mała w śródmiąższowych ch. płuc

Badania pomocnicze Echokardiografia • powiększenie prawej komory • Poszerzenie pnia płucnego • TRV > 2, 8 m/s Scyntygrafia perfuzyjna płuc • prawidłowy • subsegmentarne ubytki perfuzji (PAH) • segmentarne i większe ubytki perfuzji (CTEPH)

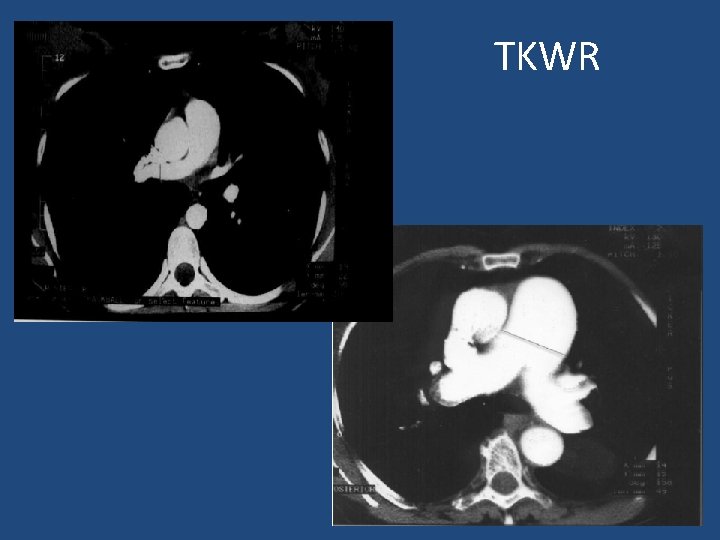
Badania pomocnicze q TKWR, TK ze wzmocnieniem kontrastowym, arteriografia płucna q obrazowanie serca w MRI q badania krwi i badania immunologiczne • • • Morfologia krwi obwodowej Hormony tarczycy Przeciwciała przeciwjądrowe Czynnik reumatoidalny Przeciwciała anty-HIV

TKWR

Cewnikowanie prawego serca- „złoty standard” q PAP § skurczowe 18 -25 mm. Hg § rozkurczowe 6 -10 mm. Hg § średnie 12 -16 mm. Hg q ciśnienie w prawym przedsionku q PWP PRV =PAP– PAOP) x 80 / CO q ciśnienie w prawej komorze q rzut serca q wysycenie tlenem krwi w ŻGG, PA i obwodowej krwi tętniczej Chorzy z PAH powinni być poddani ostrej próbie hemodynamicznej podczas cewnikowania prawego serce i tętnicy płucnej


Ocena rokowania i wybór metody leczenia q Grupa etiopatologiczna PH q Wydolność czynnościowa chorego wg klasyfikacji WHO q Test 6 minutowego marszu Leczenie niefarmakologiczne, inwazyjne

Farmakoterapia nadciśnienia płucnego q q q q q Leczenie p/krzepliwe (INR 2, 5 -4, 0) Tlenoterapia (Sp. O 2 90 -92%) NO Diuretyki Glikozydy naparstnicy (niewydolność lewej komory) Blokery kanału wapniowego (Nifedypina, Diltiazem) Blokery receptora endotelinowego (Bosentan, Sitaksentan, Ambrisentan) Cytrynian sildenafilu i dipridamol Analogi prostacykliny (Epoprostenol, Treprostinil, Iloprost)

Leczenie inwazyjne q Septosomia przedsionkowa q Trombendarterektomia q Transplantacja płuc i serca § Transplantacja obu płuc § Transplantacja płuc i serca § Transplantacja serca – przeszczep serca większego – przeszczep „domino heart”

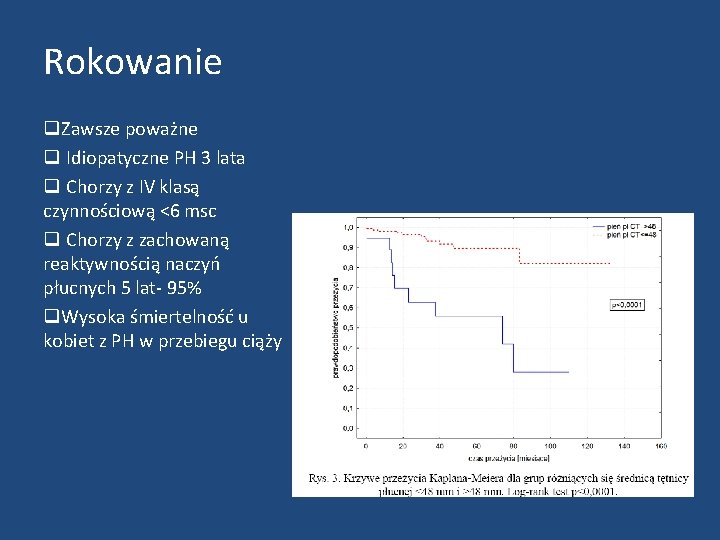
Rokowanie q. Zawsze poważne q Idiopatyczne PH 3 lata q Chorzy z IV klasą czynnościową <6 msc q Chorzy z zachowaną reaktywnością naczyń płucnych 5 lat- 95% q. Wysoka śmiertelność u kobiet z PH w przebiegu ciąży

Anestezja w przebiegu PH Postępowanie przedoperacyjne § kontynuacja leczenia blokerami kanału wapniowego, analogi prostacyklin, NO, inhibitory receptora endotelinowego, inhibitory fosfodiesterazy 5 § pacjenci z świeżo rozpoznanym PAH (L-Arginina, sildenafil) § testy diagnostyczne i wizyta przedoperacyjna § wybór metody znieczulenia Premedykacja § tzw. „slight sedation” (Midazolam)

Anestezja w przebiegu PH Indukcja znieczulenia § § Opioidy (Fentanyl, Alfentanyl, Sufentanyl, Remifentanyl) Lidocaina 1 mg/kg Propofol 1 -2 mg/kg Tiopental 1 -2 mg/kg Etomidat 0, 2 -04 mg/kg Depolaryzujące i niedepolaryzujące środki zwiotczające Kondukcja znieczulenia § Anestetyki wziewne, opioidy, depolaryzujące i niedepolaryzujące środki zwiotczające ( za wyjątkiem śr. uwalniających histaminę) § Zapobieganie hipotensji (płynoterapia, noradrenalina) § Poprawa kurczliwości mięśnia sercowego (Milrynon)

Anestezja w przebiegu PH Monitoring § wkłucie tętnicze § wkłucie centralne § cewnikowanie tętnicy płucnej § TEE § ciśnienie krwi metodą krwawą Podczas monitorowania zwracać uwagę na stosunek skurczowego ciśnienia w PK do skurczowego ciśnienia systemowego <0, 66 - umiarkowane PH, jeśli >0, 66 – ciężkie PH Cele : § § utrzymać naczyniowy opór obwodowy uniknąć tachykardii uniknąć spadku ciśnienia / nadciśnienia uniknąć wszelkich czynników, które zwiększają PVR: hipoksja, hiperkapnia, kwasica, ból / szkodliwe bodźce

Anestezja w przebiegu PH Okres pooperacyjny § wysoka śmiertelność i wysoki odsetek powikłań § optymalna kontrola bólu § inwazyjne monitorowanie hemodynamiczne w OIT Hipoksja, hiperkapnia, kwasica, ból i lęk powodują podwyższenie naczyniowych oporów płucnych. Destabilizacja hemodynamiczna w tej grupie chorych pojawia się niespodziewanie i postępuje bardzo szybko. Z tych powodów hipotensję i zaburzenia rytmu serca należy leczyć natychmiast i w sposób zdecydowany.

Dziękuję za uwagę
 Tbri engagement strategies
Tbri engagement strategies Ivan koo
Ivan koo 1koo
1koo Zus praktyki studenckie
Zus praktyki studenckie Pucne
Pucne Pucne
Pucne Pucne
Pucne Connie tnp
Connie tnp Przykładowy dziennik praktyk ekonomia
Przykładowy dziennik praktyk ekonomia Zeszyty naukowe politechniki śląskiej
Zeszyty naukowe politechniki śląskiej Flavonmax.com
Flavonmax.com Władze uczelni hierarchia
Władze uczelni hierarchia Stypendium naukowe wat
Stypendium naukowe wat Youtbut
Youtbut St patrick's college peter skrzynecki
St patrick's college peter skrzynecki Zewnątrzszkolne
Zewnątrzszkolne Kornelia reifenberg
Kornelia reifenberg Mag kornélia
Mag kornélia






































