Dose de hidrocortisona para a hipotenso nos recmnascidos







































- Slides: 41

Dose de hidrocortisona para a hipotensão nos recém-nascidos: Menos é mais Hydrocortison. E Dosing for Hypotension in Newborn Infants: Less Is More Kristi L. Watterberg Pediatr. 2016 May 4. pii: S 0022 -3476(16)30037 -3. doi: 10. 1016/j. jpeds. 2016. 04. 005. [Epub ahead of print] Universidade Católica de Brasília-6ª Série-Neonatologia-HMIB/SES/DF Apresentação: Luana Dantas e Raquel Scafuto Coordenação: Paulo R. Margotto www. paulomargotto. com. br Brasília, 4 de junho de 2016

INTRODUÇÃO Aspectos em debate: (1, 2) Definiçãoda hipotensão nos recém nascidos; Se e quando tratá-la; Escolha de tratamentos; Possíveis benefícios e riscos. Ainda não há estudos randomizados que avaliem riscos e benefícios a longo prazo em nenhuma das possíveis estratégias de tratamento. (3) A despeito disto, a hidrocortisona tem sido amplamente usada para tratar hipotensão em recémnascidos doentes em estado crítico. (3)

INTRODUÇÃO Baixas concentrações de cortisol em recém- nascidos doentes em estado crítico têm sido associados com vários marcadores da doença: (4 -7) Uso de surfactante; Ventilação com pressão positiva; Uso de vasopressores; Hipotensão vasopressora-resistente.

DISCUSSÃO O tratamento com hidrocortisona em recém-nascidos com hipotensão resulta em um aumento da pressão arterial. Etiologia da hipotensão nesses recém-nascidos pode estar associada a uma relativainsuficiência adrenal. (7 -10) Tratamento com hidrocortisona seria mais adequado para estes pacientes do que com vasopressores. Aumento da pressão arterial especialmente dos pacientes com hipotensão vasopressora-resistente. (8 -10) Apesar de incertezas a respeito dos benefícios e riscos a longo prazo, a eficácia demonstrada da hidrocortisona tem sido um forte estímulo para o seu uso.

DISCUSSÃO Embora a hidrocortisona possa ser uma escolha terapêutica razoável, dados para orientar a dosagemda hidrocortisona nos recém-nascidos são bastante limitados. Vários fatores interferem na obtenção de dados úteis: A hidrocortisona é idêntica ao cortisol endógeno=> limitando a diferenciação do hormônio endógeno do exógeno; Apenas o cortisol livre é ativo, mas apenas o cortisol total é mensurado; O cortisol é secretado de forma pulsátil =>concentrações séricas variáveis durante um curto período de tempo; As concentrações séricas de cortisol são resultados de eliminação e produção do hormônio =>altas concentrações podem ser resultantes de produção aumentada, metabolismo diminuído e/ou excreção diminuída.

DOSES UTILIZADAS A escassez de dados farmacocinéticos resultou no uso de uma ampla gama de “stress doses” a fim de tratar os recém-nascidos. Variaçãode 20 a 100 mg/m²/d. (11, 12) Ex 1: dosede 45 mg/m²/d =>3 X a dose aceita como fisiológica na prática geral. (13) Ex 2: dose de 1 mg/kg a cada 8 horas=>simula a secreção endógena fisiológica de cortisol em situações de estresse=>1. 22 +/- 0. 22 mg/kg/d de secreção fisiológica de cortisol X [3 -5 vezes] para pacientes sob estresse. (8)

DOSES UTILIZADAS A administração dessas “stress doses” pode resultar em uma exposição desnecessária ao excesso de hidrocortisona nos recém-nascidos. Particularmente nos recém-nascidos prematuros extremos; Podendo gerarconsequências adversas. Linhas de evidênciaque apoiam esta afirmação : 1. Os humanos têm uma taxa de produção de cortisol menor do que se pensava; 2. A hidrocortisona tem uma meia-vida prolongada nos recém-nascidos; 3. “Stress doses” de hidrocortisona resultam em altas concentrações séricas de cortisol; 4. A administração de baixas doses de hidrocortisol tem mostrado resultados no aumento da pressão arterial; 5. A exposição excessiva a glicocorticoides apresenta efeitos adversos.

Os humanos parecem apresentar uma menor taxa de produção endógena de cortisol do que antes se pensava. Tanto basal, quanto em resposta a doenças críticas. Kenny et AL 1966 (14) descreveram a taxa da produção basal de cerca de 12 mg/m²/d em crianças e adultos, e maior em recém nascidos. Estudos utilizando novas técnicas: taxa de produção basal é cerca de 5 -7 mg/m²/d em adultos e crianças, e de 2 -5 mg/m²/d em recém-nascidos prematuros com menos de 30 semanas de gestação. (15 -17) Estudo utilizando um traçador isotópico em adultos em estágios avançados de doenças mostrou que o aumento da produção de cortisol pode ser menor que 2 vezes a produção basal, ao invés de 3 a 5 vezes como estimado anteriormente. (18) Concentrações séricas elevadas: ▪ Devido à diminuição do clearance em detrimento do aumento da produção. (18 ) ▪ Inativação reduzida do cortisol no fígado e rim; ▪ Este fenômeno poderia ser particularmente relevante em recém-nascidos.

A meia vida da hidrocortisona sérica nos RN é maior do que nas crianças e adultos. Dados anteriores indicavam uma meia-vida sérica prolongada após a administração de hidrocortisona: RN a termo: aproximadamente 3. 5 – 4 horas; RN pré-termos: 2 vezes maior que em RN a termo; Adultos: menor que 2 horas. (19 -22)

Estudo populacional farmacocinético de hidrocortisona em recém-nascidos tratados para hipotensão vasopressora-resistente mostrou: (13) (Neste estudo as concentrações de hidrocortisona livre foram medidas em 62 recém-nascidos (RN) com uma idade gestacional mediana de 28 semanas (variando de 23 -41 semanas) e idade pós-natal de 5 dias (variando de 1 -65 dias). Os autores relataram: Meia-vida típica da hidrocortisona livre: 2. 9 horas; Observado um incisivo e contínuo aumento no clearance de hidrocortisona livre às 35 semanas de idade gestacional =>recém-nascidos mais velhos tenham uma meia-vida de hidrocortisona livre menor. Meia-vida da hidrocortisona livre nos RN (2, 9 horas-174 minutos): foi 3 vezes maior que a média de 61 minutos em adultos normais após supressão com dexametasona. (23) Estes dados não surpreendentes, uma vez que os RN comumente têm ‘meiasvidas’ maiores que adultos para drogas que sofrem clearance hepático e/ou renal. (24)

3) “Stress doses” = altas concentraçõesde cortisol O uso de “stress doses” aumenta substancialmente as concentrações séricas de cortisol tanto em adultos com em RN. Cortisol sérico em adultos saudáveis: Adultos criticamente doentes => concentrações elevadas e perda do ciclo circadiano. valores médios no intervalo de 20 – 30 mcg/d. L. (18, 25, 26) RN pré-termos, com menos de 31 semanas de gestação, na primeira semana pósnatal: Reguladas por um ciclo circadiano; Pico matutino de 10 -20 mcg/d. L. (25) Clinicamente bem: valores médios 5 – 9 mcg/d. L. (27, 28) Doentes com valores médios entre 8 – 12 mcg/d. L. (28, 29) RN doentes com extremo baixo peso ao nascer: Menos de 48 horas pós-natal (n=265): valores médios de 16 mcg/d; , Fim da primeira semana pós-natal (n=124): valores médios de 13 mcg/d. L. (10)

3) “Stress doses” = altas concentraçõesde cortisol Estudos com RN a termo e RN pré-termos tardios: média de 5 – 13 mcg/d. L. (6, 30) Infusão de hidrocortisona a 10 mg/h (dose diária total de 240 mg , semelhante a 3 mg/kg) em pacientes adultos criticamente doentes: Aumento de cortisol sérico a partir de um basal (pré- infusão) de 30 mcg/d. L para 121 mcg/d. L. (26) Administrada dose de 100 mg de hidrocortisona em voluntários normais após supressão com dexametasona: Valores com picos de aproximadamente 100 mcg/d. L. (22)

3) “Stress doses” = altas concentraçõesde cortisol Dose única de 5 mg/kg de RN a termo: Picos médios de 577 mcg/d. L de concentração sérica de cortisol (intervalo entre 507 -675 mcg/dl). (19) O tempo de meia-vida da hidrocortisona considerada neste estudo foi de 3. 5 horas; Concentrações séricas podem ter permanecido acima de 20 por quase 18 horas. Dados semelhantes em RN pré-termos extremos. Dose de 0. 4 – 0. 8 mg/kg/dose em RN com extremo baixo peso ao nascer: Concentrações acima de 20 mcg/d. L por 8 -12 horas. (20)

3) “Stress doses” = altas concentraçõesde cortisol Estudo farmacocinético de hidrocortisona livre mostrou que hidrocortisona livre basal para a população foi de 1. 37 ng/ml; Valores em variados momentos após dose de 45 mg/m²/d dividido por 6 horas foram maiores que 10 vezes o valor basal na maioria dos RN. (13) Estudo randomizado com tratamento precoce com hidrocortisona para prevenção de displasia broncopulmonar: RN com extremo baixo peso ao nascer (140 RN) receberam dose de 0. 5 mg/kg/dose a cada 12 horas (semelhante a 8 -10 mg/m²/d). Após 5 ou mais doses, o valor medianode cortisol de 18 mcg/d. L (12 -40) 5 mcg/d. L maior do que o valor mediano nos RN tratadas com placebo (124 RN) (10 )

A administração de baixas doses de hidrocortisona tem mostrado resultados no aumento da pressão arterial. Estudo controlado randomizado (ECR) de 48 prematuros com muito baixo peso ao nascer e hipotensão por resistência à vasopressina mostrou: (8) Aumento na pressão arterial com dose de 3 mg/kg/d e muitos passaram a usar esta dose, embora doses menores tem mostrado serem efetivas ECR de hidrocortisona para prevenção de hipotensão em crianças de extremo baixo peso ao nascer, com dose de 2 mg/kg/d mostrou: (9) Segundo dia de pós-natal apenas 7% do grupo da hidrocortisona recebeu vasopressor e 39% do grupo placebo (P <. 05). ECR de hidrocortisona para prevenir displasia broncopulmonar mostrou (10) Dose de 0, 5 mg/kg a cada 12 horas; Pressão arterial significativamente maior no grupo tratado com hidrocortisona comparado com o placebo (P =. 02 para a área abaixo da curva).

Claras consequências adversas a exposições sustentadas de altas doses de glicocorticóide, torna prudente o uso da dose mínima efetiva. Adultos em terapia prolongada com hidrocortisona para insuficiência pituitária: Doses altas de hidrocortisona (> 30 mg/d ou > 0, 36 mg/kg/d); Associados a um risco aumentado de mortalidade. (31, 32) RN pré-termo e tratamento precoce com dexametasona para displasia broncopulmonar. Associado a sérios efeitos adversos a curto e longo prazo com restrição no crescimento e deficiência no desenvolvimento neural. (33)

Altas doses de hidrocortisona podem também ter efeitos adversos: 54 RN com muito baixo peso ao nascer tratadas para hipotensão ou dependência ventilatória. (34) Média da dose inicial de hidrocortisona de 2, 8 +/- 1 mg/kg/d; Alta incidência de oligúria (24%) => maiores doses e maior tempo de terapia sugerindo supressão adrenal; Baixa pressão arterial durante o desmame de hidrocortisona Em contraste: dose de 0, 5 mg/kg a cada 12 h por 12 dias seguida de 0, 5 mg/kg/d por 3 dias não suprimiu a função adrenal(35) ECR utilizando baixas doses de hidrocortisona (1 -2 mg/kg/d): 411 crianças: Não mostrou efeitos adversos no crescimento ou neurodesenvolvimento nas idades de 18 -22 meses. (36, 37) ECR em 35 crianças em idade escolar mostrou Correlação não-significativa entre tratamento precoce com hidrocortisona e deficiência neurocognitiva posterior; Enfatiza a necessidade continuada de acompanhamento a longo prazo. (38)

CONCLUSÃO Os dados ainda são limitados. Os estudos clínicos randomizados de terapia ‘anti-hipotensiva’ são difíceis de serem conduzidos. (39) Clínico que escolhe o uso da hidrocortisona para tratar insuficiência cardiovascular ou hipotensão vasopressora-resistente em RN pré-termos encara a necessidade de decisão da dose, a frequência de administração e determina quando parar ou não com a terapia.

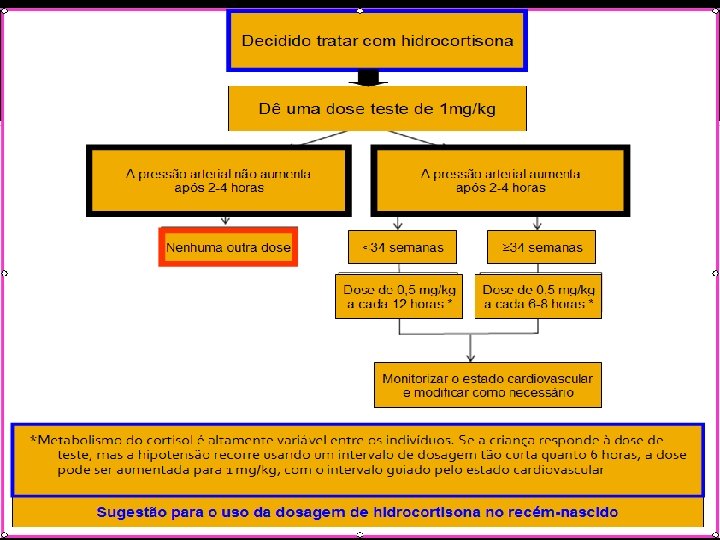
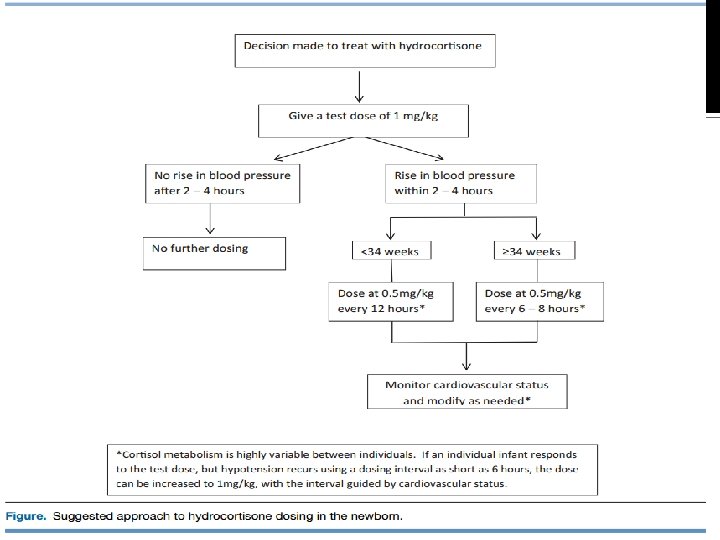
CONCLUSÃO Após esta revisão: Indícios de que a dose de 0. 5 mg/kg é suficiente para se obter uma resposta em 2 -4 horas. Sugestões do artigo: Realizar uma dose teste de 1 mg/kg; Nenhuma resposta em 2 -4 horas após =>dose adicional não se justifica. (40) Aumento da pressão arterial do RN e melhora da função cardiovascular =>doses subsequentes de 0. 5 mg/kg ▪ RN pré-termos extremos : intervalo inicial entre as doses de 12 horas. ▪ RN pré-termos tardios e RN a termo intervalo inicial de 6 -8 horas. O intervalo de dosagem escolhido deve ser guiado pelo status cardiovascular do RN.

CONCLUSÃO Responde à dose teste mas experimenta insuficiência cardiovascular recorrente com uma dose de 0, 5 mg/kg a um intervalo de dose a cada 6 horas =>uma segunda dose de 1 mg/kg e a terapia pode ser continuada nessas doses caso a criança responda ao tratamento. Desmame => guiado pela condição clínica da criança. Opções: Desmamar a hidrocortisona depois que os vasopressores estivessem sido descontinuados; Começar o desmame quando os vasopressores tiverem sido reduzidos a uma baixa dose => reduzir a exposição à hidrocortisona.

CONCLUSÃO Crianças a termo e pré-termo tardias são mais propensas a resolverem a insuficiência cardiovascular em alguns dias; Crianças extremamente pré-termo podem desenvolver insuficiência adrenal que pode permanecer por um maior período de tempo. Terapia pode ser reiniciada se sinais de insuficiência adrenal recorram: Oligúria, hiponatremia ou hipotensão. Utilizar doses menores e menos frequentes deverá reduzir a supressão da função adrenal e a dificuldade do desmame. (35)

CONCLUSÃO Para hipotensão neonatal ou insuficiência cardiovascular, como em tantas situações clínicas, os profissionais devem tratar seus pacientes na presença de informações imperfeitas e limitadas. Tratar somente as crianças com sinais sistêmicos de insuficiência cardiovascular, tais como acidose metabólica, oligúria ou má perfusão e utilizando uma dose menor de hidrocortisona, deve ajudar a minimizar a exposição à hidrocortisona, enquanto também atinge o resultado terapêutico desejado. (consultem a Figura a seguir)





Nota do Editor do site, Dr. Paulo R. Margotto Consultem Aqui e Agora! Estudando juntos! USO DA HIDROCORTISONA EM NEONATOLOGIA

2004 CORTICOSTERÓIDES PÓSPaulo R. Margotto NATAIS PARA A DISPLASIA BRONCOPULMONAR: PARA ONDE DEVEMOS IR A PARTIR DE AGORA PROFILAXIA DA INSUFICIÊNCIA ADRENAL PRECOCE PARA A PREVENÇÃO DA DISPLASIA BRONCOPULMONAR: ENSAIO MULTICÊNTRICO (Prophylaxis of early adrenal insufficiency to prevent BPD: Multicenter trial) Kristi L Watterberg University of New Mexico, Albuquerque, NM Pediatr Res 465 A, 2004 O estudo foi interrompido 360 pacientes devido ao aumento de perfuração espontânea gastrintestinal no grupo que recebeu hidrocortisona (9, 4% versus 2, 2%-p<0, 01). O peso de nascimento e a idade gestacional foram semelhantes entre os dois grupo. A sobrevivência sem DBP foi semelhante, definida clinicamente (35, 2% no grupo da hidrocortisona x 33, 7% no grupo placebo) ou fisiologicamente (42, 6% no grupo da hidrocortisona x 41, 6% no grupo placebo), assim como a mortalidade (16, 7% no grupo da hidrocortisona x 18, 3% no grupo placebo), perímetro cefálico e peso com 36 semanas de idade pós-concepção (31, 2+-1, 5 cm no grupo da hidrocortisona x 30, 9+-1, 6 no grupo placebo; 2014 +-318 g no grupo da hidrocortisona x 2034+-351 g no grupo placebo). A incidência de sepse foi semelhante entre os dois grupos (44% no grupo da hidrocortisona x 42, 0% no grupo placebo). Também não houve diferença na incidência de sepse fúngica (16% no grupo da hidrocortisona x 24% no grupo placebo) e leucomalácia periventricular (8% no grupo da hidrocortisona x 7% no grupo placebo) entre os dois grupos. Para os pacientes com corioamnionite histológica (149 RN), a hidrocortisona aumentou significativamente a sobrevivência sem displasia broncopulmonar (DBP clínica: 38, 4% no grupo da hidrocortisona x 23, 7% no grupo placebo p <0, 005; DBP fisiológica: 46, 3% no grupo da hidrocortisona x 35, 4% no grupo placebo). Após o tratamento, os valores basais de cortisol e a resposta à estimulação com ACTH foram semelhantes entre os dois grupos. O aumento da perfuração espontânea gastrintestinal pareceu ser devido à interação com o uso precoce (<48 horas de vida) de indometacina (p<0, 01). O desenvolvimento neurológico será avaliado aos 2 anos de idade. Conclusões 1 -Profilaxia da insuficiência adrenal precoce não melhora a sobrevivência sem DBP em toda a população estudada. No entanto, o tratamento dos RN expostos a corioamnionite histológica significativamente melhorou a sobrevivência sem displasia broncopulmonar. 2 -Baixa dose de hidrocortisona não suprime a função adrenal e não compromete o crescimento com 36 semanas de idade pós-concepção e não está associado com aumento de sepse fúngica 3 - A combinação de indometacina precoce e hidrocortisona deve ser evitada.

2016 Ensaio randomizado do uso precoce de hidrocortisona demonstra potenciais efeitos indesejáveis no neurodesenvolvimento na idade préescolar Peltoniemi OM et al. Realizado por Paulo R. Margotto Clicar aqui com o eslide em Apresentação Este é o primeiro estudo de acompanhamento de crianças na idade pré-escolar que avaliou os efeitos a longo prazo de um estudo randomizado com o tratamento precoce pós-natal com a hidrocortisona no recém-nascido muito prematuro. Os autores detectaram um risco aumentado de distúrbios do desenvolvimento neurológico em crianças tratadas com hidrocortisona, incluindo QI de desempenho e a necessidade de cuidado especial. Houve uma tendência preocupante para os níveis mais baixos de QI verbal e QI funcional e duas crianças no grupo da hidrocortisona foram classificados como retardo mental em comparação com nenhum no grupo placebo.

Vários estudos randomizados foram publicados sobre a influência do tratamento com glucocorticóide durante o início primeira semana de vida na prevenção da DBP em prematuros. O uso precoce de dexametasona diminuiu a incidência de DBP, persistência do canal do arterial e retinopatia da prematuridade. No entanto, o uso precoce de dexametasona tem sido associado com os efeitos colaterais, incluindo hemorragia gastrintestinal e perfuração intestinal, hiperglicemia, hipertensão, cardiomiopatia hipertrófica e restrição do crescimento. O tratamento com hidrocortisona de início precoce pode diminuir a gravidade da doença do pulmão entre os recémnascidos de alto risco, mas tem sido associado com um aumento do risco de perfurações intestinais agudas isoladas, principalmente naqueles pacientes com valores de cortisol endógeno alto e baixo risco de DBP


ESTUDOS QUE ESTÃO OCORRENDO NA DETERMINAÇÃO DA EFICÁCIA E SEGURANÇA DA HIDROCORTISONA NA DISPLASIA BRONCOPULMONAR Atualmente há dois grande estudos randomizados e controlados com placebo ocorrendo (EUA-10 dias de hidrocortisona; Holanda: 22 dias de alta dose de hidrocortisona) em prematuros dependentes da ventilação mecânica, com a finalidade de determinar a eficácia e segurança da administração pós-natal de hidrocortisona na redução combinada de mortalidade e displasia broncopulmonar (Holanda/EUA) e no neurodesenvolvimento com 2226 meses de idade gestacional (EUA) Conheçam os ensaios

ESTUDO MULTICÊNTRICO RANDOMIZADO PLACEBO COM A HIDROCORTISONA NA PREVENÇÃO DA DBP (estudo STo. P-BPD) EM ANDAMENTO (Holanda) Systemic Hydrocortisone To Prevent Bronchopulmonary Dysplasia in preterm infants (the STo. P-BPD study); a multicenter randomized placebo controlled trial. Onland W, Offringa M, Cools F, De Jaegere AP, Rademaker K, Blom H, Cavatorta E, Debeer A, Dijk PH, van Heijst AF, Kramer BW, Kroon AA, Mohns T, van Straaten HL, te Pas AB, Theyskens C, van Weissenbruch MM, van Kaam AH. BMC Pediatr. 2011 Nov 9; 11: 102. Artigo Completo O esudo incluirá 400 RN de muito baixo peso ao nascer (idade gestacional <30 semanas e / ou peso de nascimento <1. 250 gramas), que são dependentes do ventilador em uma idade pós-natal de 7 -14 dias. Hidrocortisona (dose cumulativa de 72, 5 mg / kg) ou placebo é administrado durante 22 dias (5 mg / kg / dia durante 7 dias, seguido de 3. 75 mg / kg / dia durante 5 dias, subsequentemente reduzindo a frequência de uma dose a cada 5 dias; sto leva a uma duração total do tratamento de 22 dias e uma dose cumulativa de 72, 5 mg / kg de hidrocortisona). Desfecho primário é o resultado combinado de mortalidade ou DBP às 36 semanas de idade pós-concepção. Os desfechos secundários são efeitos de curto prazo sobre a condição pulmonar, efeitos adversos durante a hospitalização, e sequelas no desenvolvimento neurológico a longo prazo avaliadas aos 2 anos de idade gestacional corrigida.

Estudo randomizado controlado do NICHD (EUA) em andamento https: //neonatal. rti. org/index. cfm? CFID=544121&CFTOKEN=84439922 Clicar Aqui! www. clinicaltrials. gov/ct 2/show/NCT 01353313 - A Randomized Controlled Trial of the Effect Of Hydrocortisone on Survival Without Bronchopulmonary Dysplasia and on Neurodevelopmental Outcomes at 22 - 26 Months of Age in Intubated Infants < 30 Weeks Gestation Age Hidrocortisona para a Displasia broncopulmonar (DBP) - Ensaio randomizado controlado do efeito da hidrocortisona na sobrevivência sem DBP e no neurodesenvolvimento com 22 -26 meses de idade gestacional nos recém-nascidos intubados<30 semanas de idade gestacional (4 mg/kg/dia¸ cada 6 h por 2 dias, então, 2 mg/kg/dia¸ cada 6 h por 3 dias; então, 1 mg/kg/dia¸ cada 12 h por 3 dias; então 0. 5 mg/kg/d como dose única por 2 dias. Recrutamento: teve início em setembro de 2011. Data estimada para o estudo completo: dezembro de No de pacientes: 800 2018

HIDROCORTISONA NO CHOQUE

2006 Estudo duplo-cego, randomizado, Ng PC, et al. Apresentação: Érica controlado sobre a dose de Nascimento Coelho, Saulo estresse de hidrocortisona para Ribeiro Cunha, Paulo R. Margotto tratamento de resgate na hipotensão refratária em recémnascidos prematuros Neste estudo foi usado o omeprazol, pois o uso de esteróide + indometacina propiciam a perfuração gastrintestinal e o omeprazol, por diminuir a produção de ácido gástrico, pode conferir proteção a mucosa contra perfuração. Este estudo não teve poder para avaliar a proteção do omeprazol na perfuração gastrintestinal

2008 Márcia Pimentel, Paulo R. Insuficiência adrenal relativa no choque séptico: Margotto um problema identificável que requer tratamento Em suma, o tratamento do choque neonatal deve ser guiado pela informação hemodinâmica e clínica, assim como pela patogênese do choque. Nos RN, o fator patogênico predominante é a DIMINUIÇÃO DA RESISTENCIA VASCULAR. Então, o uso de somente inotrópicos (dobutamina, milrinona) deve ser desencorajado. No entanto, os RN com choque séptico podem apresentar baixo débito cardíaco e alta resistência vascular periférica e pulmonar. Nestes casos, se a terapia pressora não melhora o desempenho cardiovascular, a adicionar dobutamina ou, em pacientes com deficiente função diastólica, considerar o uso de milrinona. As doses devem ser aquelas para manter o débito cardíaco e pressão arterial na faixa do normal. O uso de esteróide em baixa dose (hidrocortisona) melhora a sobrevivência no choque séptico de crianças e adultos com insuficiência adrenal relativa. Não há dados disponíveis do efeito da administração do esteróide na mortalidade no choque neonatal. No entanto, os RN, especialmente pré-termos parece ter uma insuficiência supra-renal relativa (contribui com a hipotensão refratária aos vasopressores: dopamina >=10 g/Kg/min) que se beneficiam com doses fisiológicas de hidrocortisona (1 mg/Kg/dose cada 8/8 horas por 5 dias). Não se tem respostas quantos aos efeitos colaterais a longo prazo. Se possível, embora discutível, checar o cortisol sérico pré-hidrocortisona (<5 g/d. L) para a definição da insuficiência adrenal relativa. Não há dados disponíveis sobre o uso de hormônios tireoidianos no choque séptico neonatal, assim como o uso de mineralocorticóides, como o 9 -alfa-fluorhidrocortisona. Na ausência de ensaios clínicos apropriadamente desenhados para o manuseio do choque séptico neonatal, este manuseio deve ser muito mais baseado na experiência do que na evidência. Há muito que aprender de futuros estudos clínicos adequadamente desenhados: faltam dados de mortalidade e morbidade (incluindo o desenvolvimento neurocomportamental a longo prazo) associado com a hipotensão neonatal e seu manuseio; evidência de que o uso do ecocardiograma funcional melhora o prognóstico do choque neonatal; estudo da fisiopatologia e as respostas hemodinâmicas associadas com o tratamento do choque neonatal. Os pacientes que deveriam receber doses fisiológicas de esteróide seriam aqueles pacientes com choque séptico vasopressores dependentes.

Hidrocortisona na Síndrome Pós-Ligação da 2013 PCA hemodinamicamente significativa Ligation of the patent ductus arteriosus in preterm infants: understanding the physiology. El-Khuffash AF, Jain A, Mc. Namara PJ. J Pediatr. 2013 Jun; 162(6): 1100 -6 Os autores desenvolveram uma abordagem padronizada, começando com uma rápida resposta hormônio adrenocorticotrófico ao teste de estresse realizado no pré-operatório para avaliar o desempenho da glândula supra-renal, a qual pode ser comprometida secundária à hipoperfusão sistêmica. Uma inadequada resposta ao estresse secundária à hipoperfusão crônica da glândula supra-renal de uma PCA (persistência do canal arterial) hemodinamicamente significativa pode ser um fator que contribui para Síndrome Cardíaca Pós-Ligação. Recém -nascidos com uma resposta inadequada, definida como aumento do cortisol de <500 nmol / L, devem ser considerados para utilização precoce de hidrocortisona; especificamente, na configuração de baixa pressão diastólica e instabilidade hemodinâmica no pós-operatório refratário.

Hypotension following patent ductus arteriosus ligation: the role of adrenal hormones. Clyman RI, Wickremasinghe A, Merritt TA, Solomon T, Mc. Namara P, Jain A, Singh J, Chu A, Noori S, Sekar K, Lavoie PM, Attridge JT, Swanson JR, Gillam-Krakauer M, Reese J, De. Mauro S, Poindexter B, Aucott S, Satpute M, Fernandez E, Auchus RJ; Patent Ductus Arteriosus. Ligation/Hypotension Trial Investigators. 2014 J Pediatr. 2014 Jun; 164(6): 1449 -55. e 1. Artigo Integral! De 95 crianças inscritas, 43 (45%) desenvolveram hipotensão e 14 (15%) desenvolveram hipotensão resistente à catecolamina. Os níveis de cortisol no pósoperatório baixos não foram associados com a incidência global de hipotensão após a ligação da PCA hemodinamicamene significativa. No entanto, os baixos níveis de cortisol foram associados com a refratariedade da hipotensão ao tratamento com catecolamina Em uma análise multivariada: a OR para o desenvolvimento de hipotensão resistente à catecolamina foi OR 36, 6, 95% Cl 2, 8 -476, P = 0, 006. Baixos níveis de cortisol (em crianças com hipotensão resistente à catecolamina) não eram atribuíveis à imaturidade ou deficiência da adrenal; as suas concentrações precursoras cortisol eram baixas ou inalteradas, e a sua resposta a cosintropina foi semelhante às crianças sem hipotensão resistente à catecolamina. Conclusão: Crianças com baixas concentrações de cortisol após a ligação da PCA são propensos a desenvolver hipotensão resistente á catecolamina no pósoperatório. Os autores especulam que a diminuição da estimulação adrenal, em vez de uma resposta prejudicada à estimulação adrenal, pode contribuir para a diminuída produção

Protocolo para o canal arterial Autor(es): Paulo R. Margotto e Equipe Neonatal do HRAS/HMIB/SES/DF Síndrome cardíaca pós-ligação Abordagem -se PAM>30 mm. Hg: milrinona: 0, 33µg/kg/min -se PAM<30 mm. Hg e VCI ingurgitada: dobutamina com aumento da dose até melhora da PAM. Com PAM >30 mm. Hg, introduzir milrinona. Se necessário: -hidrocortisona (se dose de dobutamina >15µg/kg/min): ataque com 1 mg/kg e manutenção de 0, 5 mg/kg/dose cada 12 horas por 48 horas. -adrenalina na dose de 0, 1µg/kg/min, ajustando dose até PAM >30 mm. Hg, para a introdução da milrinona.

OBRIGADO! Ddas. Cynthia, Luana, Fillipe, (Dr. Paulo R. Margotto), Breno, Raissa e Raquel