Bronchopneumnia Bronchopneumnia aktny zpal pcneho parenchmu pomerne ast
Bronchopneumónia



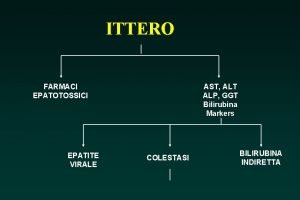
Bronchopneumónia • akútny zápal pľúcneho parenchýmu • pomerne časté ochorenie • najmä deti a starí ľudia • patogenéza: druh a virulencia mikroorganizmu imunologický stav organizmu

Prípad dnešného cvičenia • Zavolali Vás ku 54 - ročnému pacientovi, ktorý od včera leží, je schvátený, sucho dráždivo kašle, bolí ho hlava, potí sa a ťažko sa mu dýcha. • Udáva, že pred 3 dňami ho zastihla búrka. Zmokol a bolo mu zima. Na druhý deň ráno sa cítil slabý a malátny, boleli ho lýtka. Poobede dostal zimnicu, začal dráždivo kašlať a pri nádychu ho teraz pichá vpravo dolu v chrbte. Mal teplotu 38, 6, ktorá večer vystúpila na 39, 4. • Pacient neudáva iné ochorenia, neužíva dlhodobo žiadne lieky. • Pri auskultácii počujete oslabené dýchanie a trecí šelest v pravom dolnom pľúcnom poli.

Terapia bronchopneumónie • iniciálna empirická antiinfekčná terapia • spektrom účinku pokrývajúca najvýznamnejšie prevažujúce patogény so zohľadnením jednotlivých rizikových faktorov • epidemiologická situácia + rezistencia respiračných patogénov na ATB v danom regióne • antimikrobiálna terapia cielená = nevyhnutnosť určiť etiológiu a citlivosť mikroorganizmov!! • po identifikácií patogénu iniciálna terapia adekvátne upravená • bronchodilatanciá mukolytiká expektoranciá antitusiká • + pokoj na lôžku + zvlhčený vzduch + príjem tekutín, kalórií a vitamínov

Etiologické agens podľa frekvencie výskytu Pľúca Priedušky �respiračné vírusy �str. pneumonie �s. aureus �klebsiella speciei �m. pneumoniae �str. pyogenes �h. influenzae �str. pneumoniae �h. influenza �str. pyogenes �s. aureus �escherichia coli




Antimikrobiálne liečivá • MÚ: narušenie štruktúry alebo funkcie buniek mikroorganizmov • pôsobenie na bb. mikroorganizmov: vplyv na syntézu bunk. steny – baktericídny účinok • vplyv na syntézu proteínov a NK + inhibícia metabolických pochodov – bakteriostatický účinok

Rozdelenie antimikrobiálnych látok baktericídne: beta-laktámové ATB aminoglykozidy bacitracín metronidazol chinolóny teikoplanín rifampicín izoniazid vankomycín bakteriostatické: makrolidy sulfonamidy tetracyklíny trimetoprim chloramfenikol linkomycín klindamycín etambutol nitrofurantoin

Zásady antimikrob. terapie pri respiračných ochoreniach • racionálna indikácia • charakter a závažnosť infekcie • celkový klinický stav pacienta • individuálna voľba prípravku • zamedziť nárast rezistencie: nesprávna preskripcia nepresné dávkovanie nedodržanie optimálnej dĺžky liečby

Výber správneho antibiotika cielené podanie po identifikácií pôvodcu � zváženie farmakokinetických vlastností � najvhodnejšia cesta a miesto podania � závažné infekcie - úvodné i. v. podanie � obmedzená funkcia eliminačných orgánov úprava dávky a dávkovacieho intervalu � zníženie rizika podania odhalením predispozičných faktorov - lieková alergia � stanovenie rizikových skupín pacientov

Ideálne antibiotikum • Široké spektrum účinku • Rýchle pôsobenie • Baktericídne • Vysoká selektivita voči patogénu • Nealergizujúce • Bez možnosti vzniku rezistencie • Žiadne NÚL • Vysoká biologická dostupnosť • Dobrá penetrácia do tkanív • Dlhý biologický polčas • Nízka cena

Problematika rezistencie • väčšina mikroorganizmov - krátky reprodukčný čas, kt. umožňuje evolučnú adaptáciu • vážny klinický problém - viaceré kmene baktérií, pri ktorých sú z dôvodu tzv. multirezistencie možnosti ich inhibície veľmi obmedzené Rezistencia sa šíri najčastejšie: • prenosom rezistentných baktérií medzi ľuďmi • prenosom génov rezistencie medzi baktériami (zvyčajne plazmidmi) ! citlivé používanie existujúcich antibiotík + vývoj nových antibakteriálnych látok = WHO pravidelne aktualizuje zásady používania antibiotík - prevencia rezistencie !

Mechanizmus rezistencie. produkcia enzýmov, ktoré degradujú alebo inaktivujú podané antibiotikum. alterácia (zmena) miesta zodpovedného za citlivosť alebo väzbu antibiotika. zníženie hromadenia antibiotika v bakteriálnej bunke . rozvoj alternatívnych metabolických ciest, ktoré obchádzajú reakcie inhibované antibiotikami

Rezistencia na viaceré antimikrobiálne látky Skrížená rezistencia na antimikrobiálne látky podobného chemického zloženia � Čiastočne skrížená rezistencia stupeň rezistencie voči jednému preparátu nie je taký vysoký u všetkých ostatných antimikrobiálnych preparátoch podobného chemického zloženia � Združená rezistencia súčasná rezistencia baktérií u chemicky odlišných antibiotík � Multirezistencia súčasná rezistencia na 3 -6 antibiotík rôzneho druhu Rezistencia viac ako 6 antibiotík = polyrezistencia � Multirezistentné bakteriálne kmene veľmi ťažko liečebne zvládnuteÍné, závažné nozokomiálne infekcie!

Možnosti spomalenia vzniku rezistencie • správnou voľbou antimikrobiálnej látky • optimálnou a dostatočne dlhou dobou používania • správnym dávkovaním • v špeciálnych prípadoch ustálenými kombináciami napr. liečba TBC

Produkcia inaktivačných enzýmov - betalaktámové ATB • Enzýmy beta-laktamázy • cieľovou štruktúrou je beta-laktámový kruh penicilínov (penicilináza) a cefalosporínov (cefalosporináza). • Vďaka rôznej preferencii beta-laktamáz k penicilínom a cefalosporínom je skrížená rezistencia je neúplná. • Stafylokoky = najvýznamnejším bakteriálnym kmeňom, ktorý produkuje beta-laktamázy. Prenáša sa transdukciou plazmidov. • Expresia penicilinázy je indukovateľná = v neprítomnosti lieku sa neexprimuje. • K naštartovaniu expresie stačí krátkodobá expozícia subinhibičných dávok antibiotika.

Mechanizmy rezistencie stafylokokov na rôzne ATB beta-laktámy citlivé na betalaktamázu = zvýšená expresia beta-laktamáz beta-laktámy odolné voči beta-laktamáze (protistafylokokové penicilíny) = chromoz. podmien. zmena cieľovej štruktúry streptomycín = chromoz. podm. zmena cieľ. štruktúry aminoglykozidy = zmena cieľového miesta a plazmidmi podmien. tvorba inaktivujúcich enzýmov chloramfenikol + makrolidy = plazmidmi podmienené enzýmy chinolóny = chromozomálne podmien. znížené vychytávanie rifampicín = chromozomálne a plazmidmi podmien. zvýšený eflux antibiotika

Vývoj aktuálnej rezistencie • Penicilíny rezistentné pneumokoky (PRP) • Meticilín rezistentné stafylokoky (MRSA) • CA-MRSA (Community-Associated Methicillin Resistant Staphylococcus Aureus) • Streptococcus pyogenes/makrolidy • Chinolóny rezistentné E. coli

Rezistencia pneumokokov nárast rezistencie pneumokokov na prirodzené penicilíny, cefalosporíny, makrolidy, doxyciklín = drug-resistant Streptococcus pneumonae �rizikové faktory vzniku: vek nad 65 rokov ATB terapia v posledných 3 mesiacoch imunodeficiencia komorbidity



Pôvodcovia pneumónie st. pneumoniae h. influenzae k. pneumoniae bronchopneumónia: st. pneumoniae st. aureus l. pneumophilla atypická: vírusy influenzy, RSV, adenovírusy HZV mykoplazma pn. chlamýdia pneumoniae

Protiinfekčná ambulantná terapia bronchopneumónie Iniciálne podanie ATB empiricky Interval od kontaktu s lekárom k začiatku liečby do 8 h. + odber na mikrobiologické vyšetrenie = spútum na mikroskopické vyšetrenie a kultiváciu + usmerniť liečbu cielene, ak je treba V prípade pretrvávania problémov je vhodné ďalšie vyšetrenie pacienta za 2 až 4 dni, keď sa dajú opakovať mikrobiologické testy, či vyšetriť zápalové markery (krvný obraz, CRP)

Dĺžka antimikrobiálnej terapie 7 - 10 dní typické agens min. 10 až 14 dní atypické agens až 21 dní infekcia legionelami v poslednej dobe sa liečba skracuje štúdie o ekvivalencii účinku pri podávaní niektorých makrolidov (azitromycín) 3 až 5 dní v pľúcnom tkanive - terapeutické hladiny minimálne 10 dní!

Farmakoterapia bronchopneumónie v komunite Empirická ambulantná liečba Nerizikoví pacienti: Amoxicillín + inhibítor betalaktamáz Makrolidy Doxycyklín Cefalosporíny 2. generácie Respiračné fluorochinolóny Starší pacienti alebo pacienti s komorbiditami: Betalaktámové ATB + makrolid Respiračné fluorochinolóny

Terapia hospitalizovaných pacientov závažné infekcie - hospitalizácia - urýchlene podať empiricky ATB - do 2 až 4 hodín + určenie patogénu = na základe cielených odberov usmerniť iniciálnu antimikrobiálnu terapiu ATB i. v. 2 až 5 dní - neskôr p. o. podľa klinického zlepšenia - iniciálne podávanie kombinácie antibiotík! Zvyčajne zlepšenie alebo pokles teploty do 3 dní Regresia laboratórnych hodnôt - ďalšie 1 -2 dni Prognostický významný je pokles CRP !posluchový nález – dlhšie pretrváva! !RTG - najprv môže byť aj zhoršený nález. . . pretrváva mesiac!

Terapia hospitalizovaných pacientov kombinácia betalaktámových antibiotík + makrolid = skrátenie hospitalizácie + zníženie mortality podobná účinnosť - monoterapia respiračnými fluorochinolónmi /pri skrátenej dĺžke hospitalizácie/ mladší pacienti makrolid + aminopenicilín + inhibítor betalaktamáz makrolid + cefalosporín Il. generácie rizikoví pacienti - aminopenicilín + inhibítor betalaktamáz cefalosporíny III. generácie + makrolid (cefotaxim, ceftriaxon)

Betalaktámové antibiotiká v štruktúre betalaktámový kruh - baktericídne - brzdia syntézu bunkovej steny mikroorganizmov v poslednej fáze jej spevňovania peptidoglykánom - hydrofílne nízka priama toxicita - nízky výskyt NÚ - spektrum účinku závisí od látky - penicilíny cefalosporíny monobaktamy karbapenémy

Penicilíny od r. 1941, derivát kyseliny amínopenicilánovej �absorpcia acidorezistentných PNC po podaní lepšia z prázdneho žalúdka - nejesť 1 h. pred a 2 h. po použití �G-penicilín - benzylpenicilín, meticilín, tikarcilín, karbenicilín ureidopenicilíny - piperacilín, mezlocilín, azlocilín - nestabilné v kyslom prostredí žalúdka - intracelulárne neprechádzajú - metabolizujú sa málo, no biologický polčas je krátky: 30 -90 min. vylučujú sa nezmenené glomer. filtráciou aj tubulárnou sekréciou = vysoké koncentrácie v moči minimálne NÚ, aj vo vysokých dávkach netoxické alergia 5 -8% rezistencia: enzýmový typ - betalaktamázy mutácie - znemožnenie rozpoznanie receptorového miesta

Penicilíny sa delia do 4 hlavných skupín: základné penicilíny (s úzkym spektrom) protistafylokokové penicilíny (odolné voči stafylokokovej beta-laktamáze) aminopenicilíny (širokospektrálne) protipseudomonádové penicilíny (karboxypenicilíny a ureidopenicilíny) Častá rezistencia spôsobená aktivitou betalaktamáz = kombinácia s inhibítormi betalaktamáz = zosilnenie účinku a rozšírenie spektra sulbaktam kys. klavulánová tazobaktam indikácia základných PNC - ľahšie /streptokokové/ infekcie tonzilitída, tonzilofaryngitída, šarlach, erysipelas dávkovanie á 6 h. , penamecilín á 8 h.

Cefalosporíny podobný MÚ ako PNC, baktericídne, inhibícia syntézy steny baktérií �široké použitie, perorálne podanie, v pediatrii a geriatrii �dobrá účinnosť a nízka toxicita �dobrý prienik do tkanív �vylučovanie obličkami glom. filtr. aj tub. sekréciou nezmenené �podľa farmakodynamiky rozdelenie do 5 generácií = spektrum účinnosti, schopnosť penetrovať cez membránu do bakteriálnych bb. , stabilita voči účinkom betalaktamáz


Cefalosporíny 1. a 2. generácie 1. generácia 1. úzke spektrum účinnosti podobné ampicilínu, oxacilínu najmä proti G+ baktériam /+ aj stafylokoky/ G- paličky infekcie dýchacie, močové, kožné 2. generácia rozšírené spektrum na G-baktérie, odolné voči betalaktamázam, h. influensae, proteus, klebsiella niektoré anaeróby, menej však na stafylokoky

Cefalosporíny 3. a 4. generácie aj pseudomonas, ale G+ a anaeróby menej empirická liečba ťažkých život ohrozujúcich infekcií cielená liečba mikroorganizmov rezistentných na PNC a cefalosporíny nižších generácií 4. generácia cefepim, cefpirom - len parenterálne! vystupňovaný účinok proti stafylokokom streptokokom a pseudomonádam ťažké nozokomiálne infekcie - rezervované ATB menej častá rezistencia a lepší prienik membránami

Makrolidy Pomerne rozšírená skupina antibiotík, dobrá penetrácia do bb. = účinok aj na intracelulárne patogény! 1. generácia - erytromycín + spiramycín+ josamycín+ oleandomycín 2. generácia = lepšia farmakokinetika a širšie spektrum účinnosti roxitromycín, klaritromycín, azitromycín, diritromycín 3. generácia = telitromycín – aj streptokoky rezistentné na bežné makrolidy Bakteriostatický účinok, ale vo vyšších koncentráciách aj baktericídny Alkalické prostredie zvyšuje aktivitu Blokujú proteosyntézu baktérií Postantibiotický efekt = pretrvávanie aktivity ATB aj po významnom znížení plazmatických koncentrácií a jeho vylúčení z tela umožňuje dávkovací interval 24 h. Betahemolytické streptokoky, stafylokoky, streptokoky nárast rezistencie zmenou na ribizomálnom receptore

Makrolidy Dobrý prienik do pľúc a mäkkých tkanív Liečba intracelulárnych patogénov - legionella chlamydia mycoplasma Ľahšie a stredne závažné infekcie G+ baktériami: alternatíva penicilínu a cefalosporínov u alergických pacientov - streptokoky, stafylokoky, pneumokoky, Helicobacter pylori Zo všetkých ATB najmenej alergizujúce Novšie generácie menej NÚ v GIT

Atypické bronchopneumónie • priebeh ochorenia a nenápadný fyzikálny nález na pľúcach nekorešponduje s rozsiahlym nálezom na RTG pľúc, ale časť z nich má naopak ťažký akútny priebeh s možným rozvojom závažných komplikácií /ARDS/ • 30 - 40% bronchopneumónií • pôvodca intracelulárne parazity Mycoplasma pneumonie, Chlamydia pneumoniae, Legionella pneumophila, Coxiella burnetii + respiračné vírusy častý výskyt v kolektívoch mladých ľudí antimikrobiálna terapia ktorá penetruje intracelulárne a interferujúca s proteosyntézou atypických mikroorganizmov
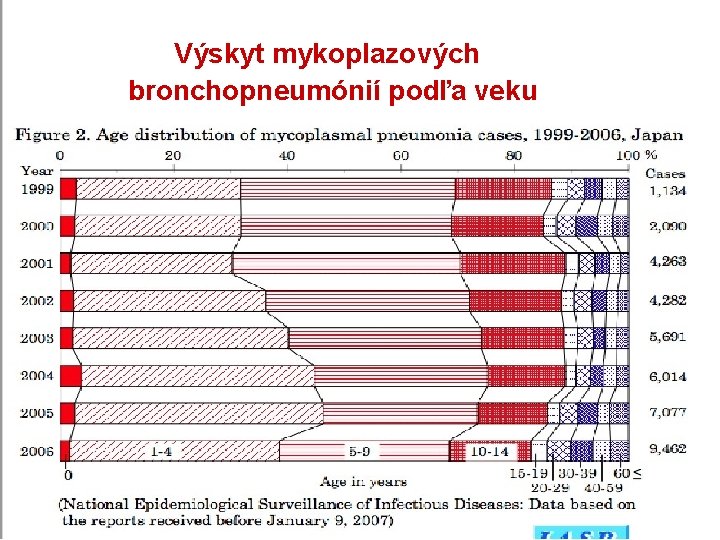
Výskyt mykoplazových bronchopneumónií podľa veku

Farmakoterapia atypických pneumónií �Makrolidy /erytromycín, klaritromycín, azitromycín/ �Tetracyklíny /doxycyklín/ �Fluorochinolóny /antipneumokokové/

Fluorochinolóny • 2. generácia chinolónov • norfloxacín, ciprofloxacín, príp. pefloxacín • molekula fluóru zabezpečuje podstatne vyššiu systémovú biologickú dostupnosť • liečba uroinfekcií, ochorenia iných systémov vrátane dýchacích ciest • väzba fluóru zvyšuje penetráciu chinolónov do bb. , ale aj silnejšiu väzbu na DNA gyrázu, čo významne zvyšuje ich účinnosť • 3. generácia levofloxacín a moxifloxacín = s rozšíreným spektrom (vyššia účinnosť aj na Gram-pozitívne baktérie) • 4. generácia = trovafloxacín - bol stiahnutý z trhu kvôli NÚL zvýšená účinnosť voči rezistentným pneumokokom + intracelulárnym patogénom

Fluorochinolóny • širokospektrálne antimikrobiálne látky. • do ich spektra patria G- bakteriálne kmene (Escherichia coli, Shigella spp. , Salmonella spp. , Enterobacter spp. , Klebsiella spp. , Proteus spp. , Serratia spp. , Providencia spp. , Citrobacter spp. , Morganella morganii, Vibrio spp. , Haemophilus spp. , Neisseria spp. , Pasteurella spp. , Pseudomonas spp. , Legionella spp. , Brucella spp. , Listeria spp. ) + G+ aeróbne baktérie (Staphylococcus spp. ) • citlivé aj na také kmene, u ktorých sa rozvinula rezistencia na prvogeneračné fluórochinolóny. • fluórochinolóny 3. a 4. generácie veľmi účinné voči pneumokokom + účinnejšie od druhogeneračných voči intracelulárnym patogénom (Chlamydia spp. , Mycoplasma spp. , Mycobacterium tuberculosis, rýchlorastúce atypické mykobaktérie – napr. Mycobacterium avium) ako aj voči niektorým anaeróbnym baktériám (moxifloxacín).

Fluorochinolóny • veľmi účinné pri infekciách horných a dolných dýchacích ciest = “respiračné” fluórochinolóny • aj závažné infekty, vrátane nozokomiálnych pneumónií, systémových infekcií (septické stavy, pseudomonádové infekcie a infekcie imunodeficientných pacientov) + liečba infekcií gastroiontestinálneho traktu (týfus, šigelóza, salmonelóza, yersinióza, cholera), pri antraxe i intraabdominálnych a pelvických infekciách (vrátane urogynekologických) kedy je vhodné ich kombinovať s antibiotikami účinnými voči anaeróbnym baktériám • ako rezervné antibiotiká v liečbe rezistentných foriem tuberkulózy, pri očných infekciách, infekciách kože a mäkkých tkanív, kvapavke, prípadne pri meningitídach spôsobených G- baktériami

Tigecyklín • širokospektrálne antibiotikum novej skupiny glycylcyklínov, • odvodené od TTC, od r. 2005 • parenterálna aplikácia, dobrá penetrácia do tkanív • ochranné pôsobenie na ribozómy = predchádzajú rozvoju rezistencie • spektrum účinku: G+ a G- vrátane multirezistentných �meticilín/oxacilín rezistentné kmene S. aureus �penicilín rezistentné streptokoky �vankomycín rezistentné enterokoky �baktérie produkujúce tzv. širokospektrálne betalaktamázy �anaeróby (skupina Bacteroides) �mykoplazmy, chlamýdie �rýchlo rastúce mykobaktérie

Tigecyklín • liečba komplikovaných kožných a intraabdominálnych infekcií, ktoré sú často spôsobené naraz viacerými baktériami a nezriedka multirezistentnými kmeňmi • možno ho použiť v liečbe dokumentovaných infekcií, ako aj v iniciálnej empirickej liečbe pred definitívnou identifikáciou patogénu • NÚ: GIT

Oxazolidinóny • novšie syntetické ATB • linezolid, torezolid, eperezolid, posizolid a radezolid • liečbe G+ infekcií, vrátane MRSA, vankomycín rezistentných enterokokov (VRE), penicilín-rezistentných kmeňov Streptococcus pneumoniae = liečba nozokomiálnych infekcií + liečba infekcií anaeróbnych – klostrídie • MÚ: inhibícia ribozomálnej podjednotku 50 S a inhibícia proteosyntézy • Na rozdiel od iných inhibítorov bránia úvodnej časti translácie, pričom nepôsobia na peptidyltransferázu ani na koncovú translačnú reakciu = zatiaľ nie skrížená rezistencia • linezolid sa aplikuje perorálne aj parenterálne • tzv. rezervné antibiotikum • NÚL menej závažné- GIT nauzea, zvracanie, hnačka, menej často bolesti hlavy

Linezolid • perorálna forma dosahuje rovnaké farmakologické parametre ako parenterálna (sérové a tkanivové koncentrácie) • dosahuje vysoké hladiny v kostiach, cerebrospinálnom moku a najmä v pľúcnom tkanive • biologická dostupnosť je výborná, čo umožňuje podávanie aj iniciálne v p. o. forme alebo ako follow-on liečbu – p. o. po úvodnej i. v. terapii

Novšie peptidové ATB - daptomycín, oritavanacín, ramoplanín • Oritavanacín - účinný aj voči enerokokom rezistentým na vankomycín, dlhý biologický polčas = aplikácia raz týždenne • Daptomycín - lipopeptidové ATB, spôsobuje depolarizáciu bakteriálnej membrány a rýchlu smrť baktérií, dlhší postantibiotický efekt, spektrum G+ okrem enterokokov, liečba infektov kože a mäkkých tkanív, potenciál v liečbe katétrových infekcií • Ramoplanín - lokálna terapia infekcie spôsobenou rezistentými G+ baktériami, parenterálne podanie spojené s výraznou toxicitou

Antitusiká • znižujú intenzitu a trvania kašľa, symptomatická terapia • nevyhnutná liečba základného ochorenia, ktoré kašeľ sprevádza • • Antitusiká kodeínového typu Kodeín Etylmorfín Folkodín Dextrometorfán • • • Antitusiká nekodeínového typu Butamitrát Dropropizín Pentoxyverín Prenoxidiazín Klobutinol

Expektoranciá • uľahčenie vykašliavania, mnohé majú aj protizápalové a antitusické účinky • dobre tolerované, priazniý profil NÚL • mukolytiká znižujú viskozitu hlienu zásahom do jeho molekulárnej štruktúry • sekretomotoriká stimulujú sekréciu riedkeho hlienu • • • N-acetylcysteín Mesna Karbocysteín Ambroxol Bromhexín • Guaifenezín • Emetín mukolytiká sekretomotoriká
- Slides: 53