A leggyakoribb brgygyszati allergolgai s immunolgiai krkpek Dr

A leggyakoribb bőrgyógyászati allergológai és immunológiai kórképek Dr. Gál Mónika DE OEC Bőr- és Nemikórtani Klinika
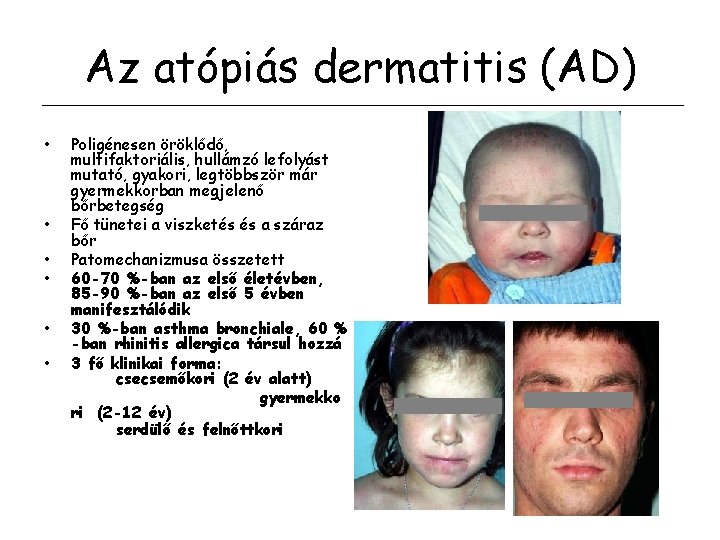
Az atópiás dermatitis (AD) • • • Poligénesen öröklődő, multifaktoriális, hullámzó lefolyást mutató, gyakori, legtöbbször már gyermekkorban megjelenő bőrbetegség Fő tünetei a viszketés és a száraz bőr Patomechanizmusa összetett 60 -70 %-ban az első életévben, 85 -90 %-ban az első 5 évben manifesztálódik 30 %-ban asthma bronchiale, 60 % -ban rhinitis allergica társul hozzá 3 fő klinikai forma: csecsemőkori (2 év alatt) gyermekko ri (2 -12 év) serdülő és felnőttkori
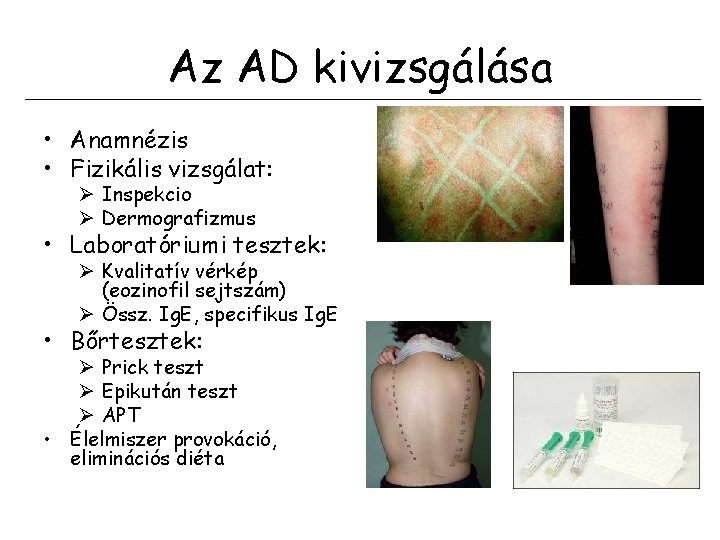
Az AD kivizsgálása • Anamnézis • Fizikális vizsgálat: Ø Inspekcio Ø Dermografizmus • Laboratóriumi tesztek: Ø Kvalitatív vérkép (eozinofil sejtszám) Ø Össz. Ig. E, specifikus Ig. E • Bőrtesztek: Ø Prick teszt Ø Epikután teszt Ø APT • Élelmiszer provokáció, eliminációs diéta
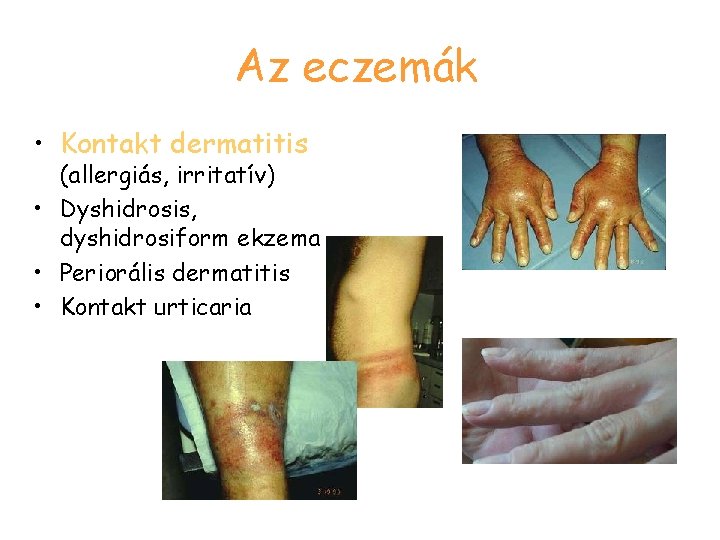
Az eczemák • Kontakt dermatitis (allergiás, irritatív) • Dyshidrosis, dyshidrosiform ekzema • Periorális dermatitis • Kontakt urticaria
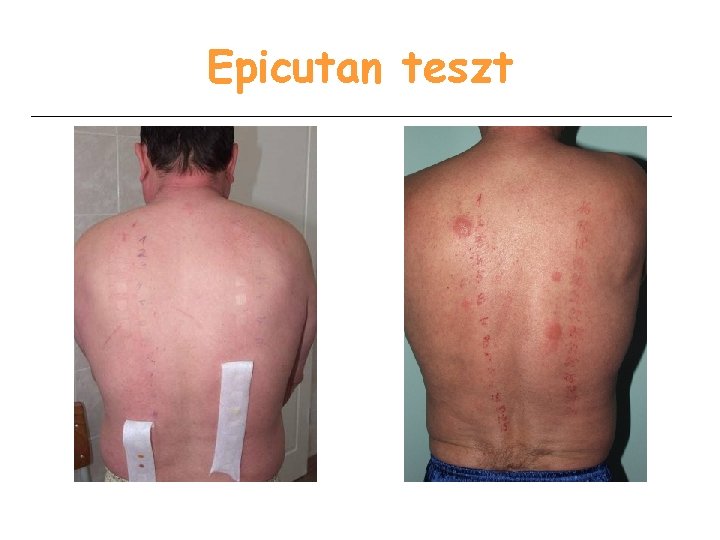
Epicutan teszt
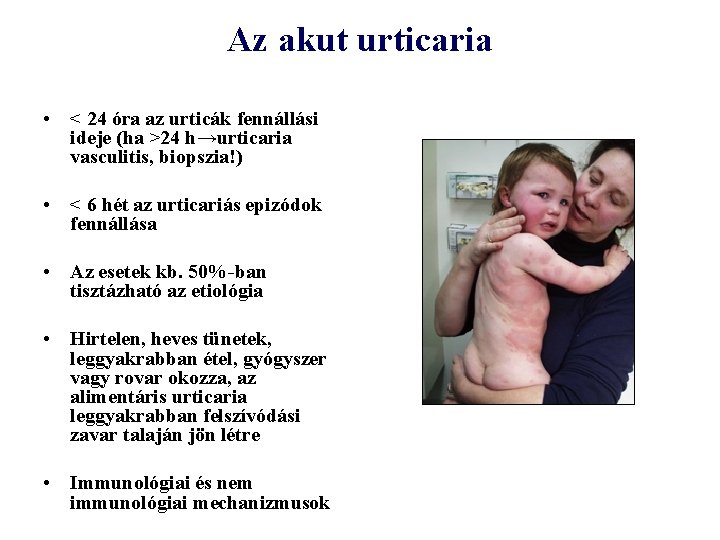
Az akut urticaria • < 24 óra az urticák fennállási ideje (ha >24 h→urticaria vasculitis, biopszia!) • < 6 hét az urticariás epizódok fennállása • Az esetek kb. 50%-ban tisztázható az etiológia • Hirtelen, heves tünetek, leggyakrabban étel, gyógyszer vagy rovar okozza, az alimentáris urticaria leggyakrabban felszívódási zavar talaján jön létre • Immunológiai és nem immunológiai mechanizmusok

Az akut urticaria etiologiája I. • Leggyakrabban allergizáló gyógyszerek: antibiotikumok (penicillin!), analgetikumok, lázcsillapítók, szedatívumok, altatók, diuretikumok • Közvetlen hisztamin felszabadulást okozó szerek: Morfin és származékai, kinin, szalicilátok, NSAID, radiológiai kontrasztanyagok • Leggyakoribb Ig. E-mediált reakciót kiváltó élelmiszerek: Tej, hal, gabonafélék, bizonyos zöldségek, gyümölcsök • Direkt hisztamin liberátorok: Tojásfehérje, sajt (tiamin), földieper • Vazoaktív amin tartalmú ételek: Sajtok, sörök, konzervek, paradicsom, avokádó, ananász, halfélék, bor Valódi ételallergia vs. additívumok okozta allergia vagy intolerancia!

Az akut urticaria etiológiája II. • Rovar • Bizonyos fertőzések Bakt. , vírus, gomba, rovar (ritka!) • Inhalációs allergének Pollen, állati szőrök, poratka • Ismeretlen (gyakori)

Diagnózis • Anamnézis • Specifikus Ig. E, Prick-teszt (gyógyszer- és tünetmentes) • LTT-IV. típusú r. (sz. provokációs próba) • Diéta és beépítéses étrend →double blind food challenge • Epicutan teszt contact urticariában • Élelmiszer napló vezetése

Az acut urticaria kezelése H 1 antagonisták az érfal receptorok kompetitív antagonistái, a vazodiltacációt és az érfal permeábilitás fokozódását gátolják. I. generációs (szedatív) és II. generációs (nem szedatív) antihiszt. Kortikoszteroidok antiallergiás és antiexsudatív hatás, fokozzák a hízósejtek membránjának stabilitását→csökkenő mediátor felszabadulás, gátolják az arachidonsav metabolizmust Lokálisan szteroid externa és hűsítő rázókeverék Hashajtás, diéta
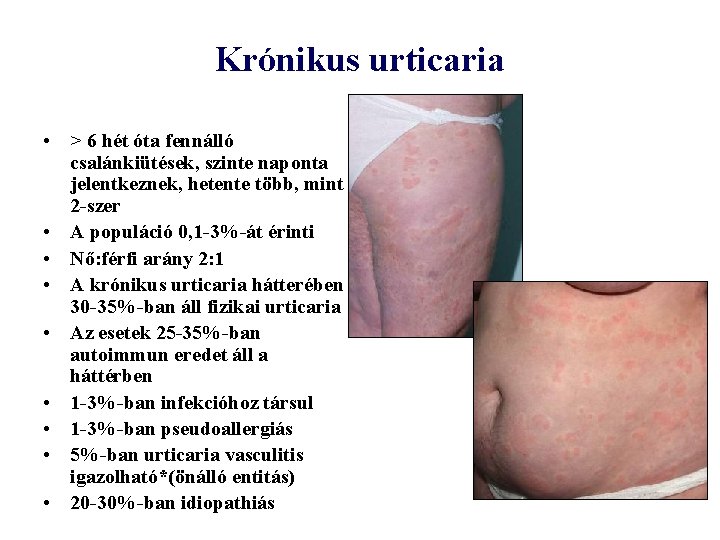
Krónikus urticaria • > 6 hét óta fennálló csalánkiütések, szinte naponta jelentkeznek, hetente több, mint 2 -szer • A populáció 0, 1 -3%-át érinti • Nő: férfi arány 2: 1 • A krónikus urticaria hátterében 30 -35%-ban áll fizikai urticaria • Az esetek 25 -35%-ban autoimmun eredet áll a háttérben • 1 -3%-ban infekcióhoz társul • 1 -3%-ban pseudoallergiás • 5%-ban urticaria vasculitis igazolható*(önálló entitás) • 20 -30%-ban idiopathiás

Nemkívánatos gyógyszerhatások Megjósolható gyógyszerártalmak 1. Toxikus reakciók • • • Túladagolás: abszolút, relatív Kumulatív reakció Fototoxikus reakció 2. Ismert gyógyszermellékhatások 3. Másodlagos gyógyszerhatások 4. Gyógyszer interakciók 5. Egyéb: pl. Jarish-Herxheimer Előre nem látható gyógyszerártalmak 1. Gyógyszer intolerancia (pszeudoallergiás reakció ) 2. Idiosyncrasia 3. Valódi gyógyszerallergia 4. Koincidencia 5. Pszichogén effektus reakció 1. Baló-Banga JM: Háziorv. Továbbk. Szle 1: 397 -400, 1996 2. Gál M, Szegedi A, Hunyadi J: Családorv. F 4: 20 -26, 2004

A valódi gyógyszerallergiák általános jellemzői • Immunpathomechanizmus (Coombs-Gell séma-lásd táblázat) • Létrejöttük feltétele a szenzibilizáció • Nem dózisfüggő a reakció • Komplett antigén v. haptén • Vivő-és adalékanyagok szerepe! • Nincsenek gyógyszerspecifikus bőrtünetek • Az atópia nem rizikófaktor

A gyógyszerallergiák legjellegzetesebb bőrtünetei • Urticaria, angiooedema • Skarlatiniform, rubeoliform, morbilliform maculák és papulák • Erythema exsudativum multiforme • Fix gyógyszerexanthema • Vasculitis allergica • Erythema nodosum • Erythroderma • Lyell-szindróma
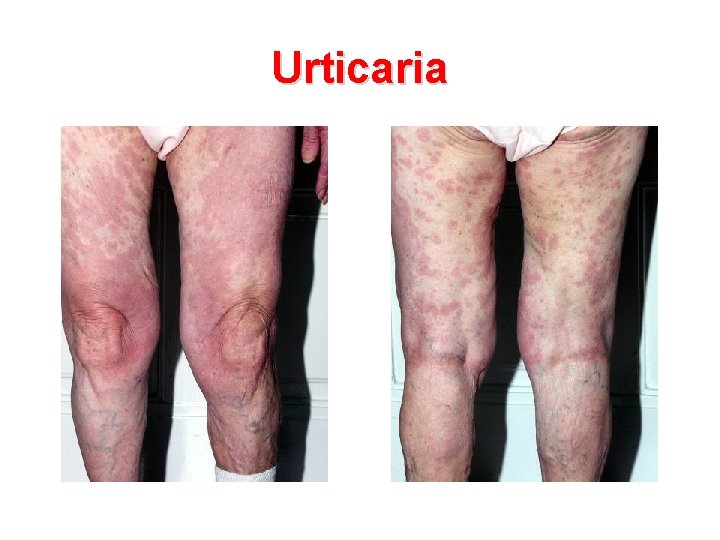
Urticaria
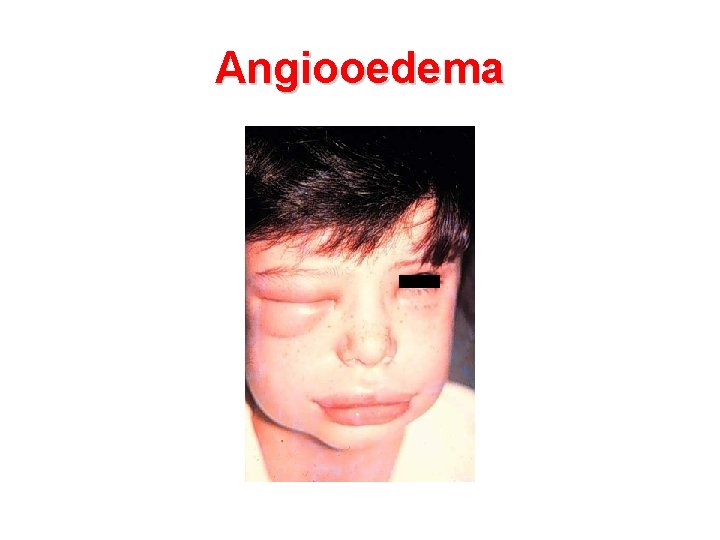
Angiooedema
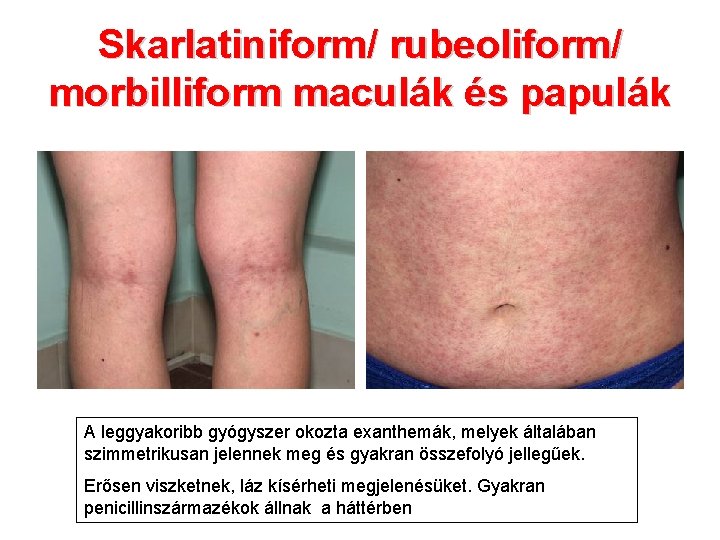
Skarlatiniform/ rubeoliform/ morbilliform maculák és papulák A leggyakoribb gyógyszer okozta exanthemák, melyek általában szimmetrikusan jelennek meg és gyakran összefolyó jellegűek. Erősen viszketnek, láz kísérheti megjelenésüket. Gyakran penicillinszármazékok állnak a háttérben
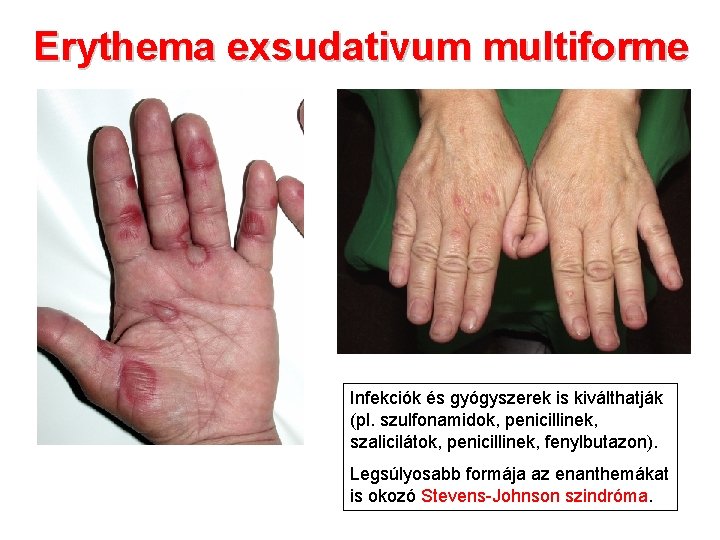
Erythema exsudativum multiforme Infekciók és gyógyszerek is kiválthatják (pl. szulfonamidok, penicillinek, szalicilátok, penicillinek, fenylbutazon). Legsúlyosabb formája az enanthemákat is okozó Stevens-Johnson szindróma.
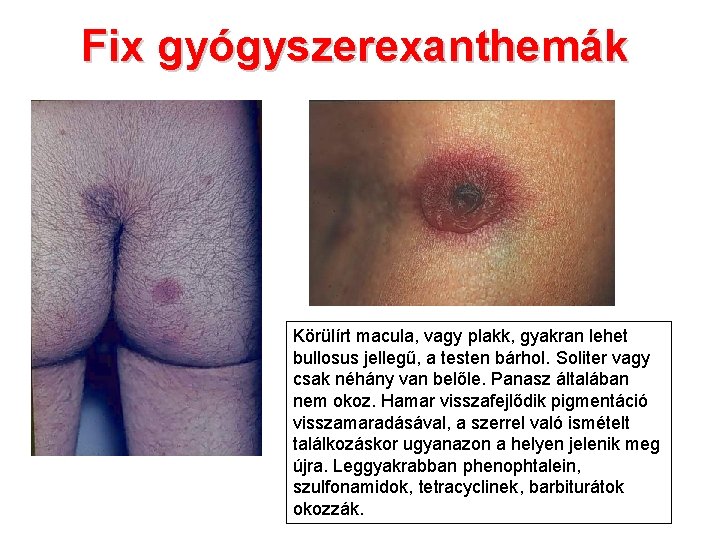
Fix gyógyszerexanthemák Körülírt macula, vagy plakk, gyakran lehet bullosus jellegű, a testen bárhol. Soliter vagy csak néhány van belőle. Panasz általában nem okoz. Hamar visszafejlődik pigmentáció visszamaradásával, a szerrel való ismételt találkozáskor ugyanazon a helyen jelenik meg újra. Leggyakrabban phenophtalein, szulfonamidok, tetracyclinek, barbiturátok okozzák.
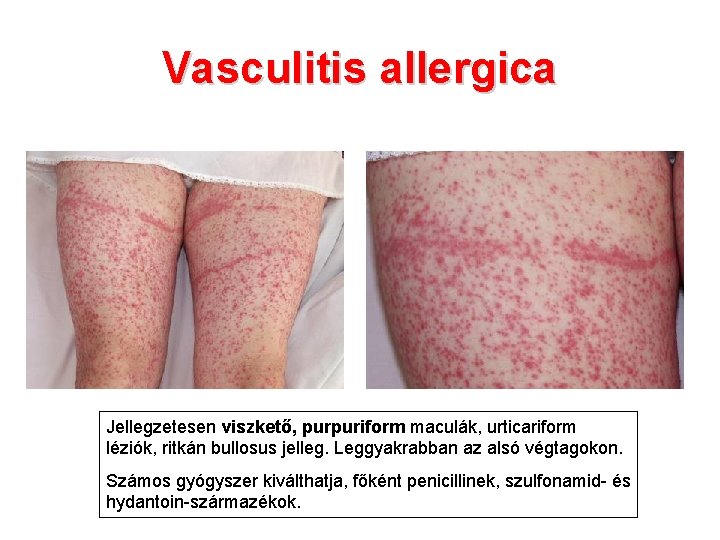
Vasculitis allergica Jellegzetesen viszkető, purpuriform maculák, urticariform léziók, ritkán bullosus jelleg. Leggyakrabban az alsó végtagokon. Számos gyógyszer kiválthatja, főként penicillinek, szulfonamid- és hydantoin-származékok.
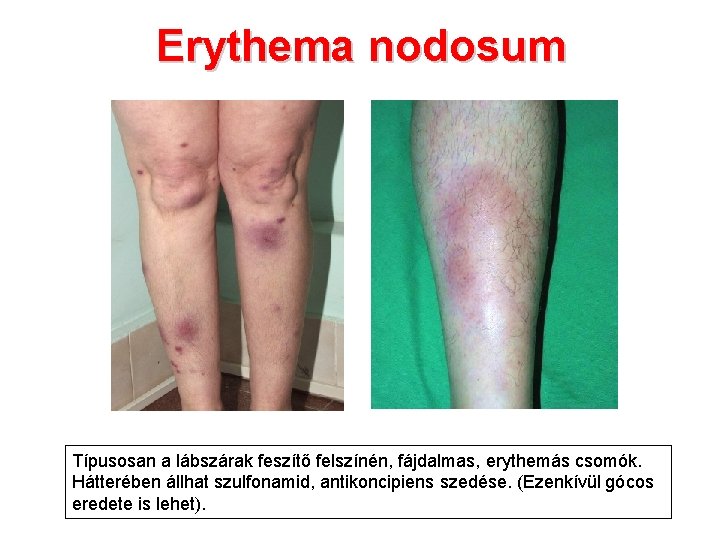
Erythema nodosum Típusosan a lábszárak feszítő felszínén, fájdalmas, erythemás csomók. Hátterében állhat szulfonamid, antikoncipiens szedése. (Ezenkívül gócos eredete is lehet).
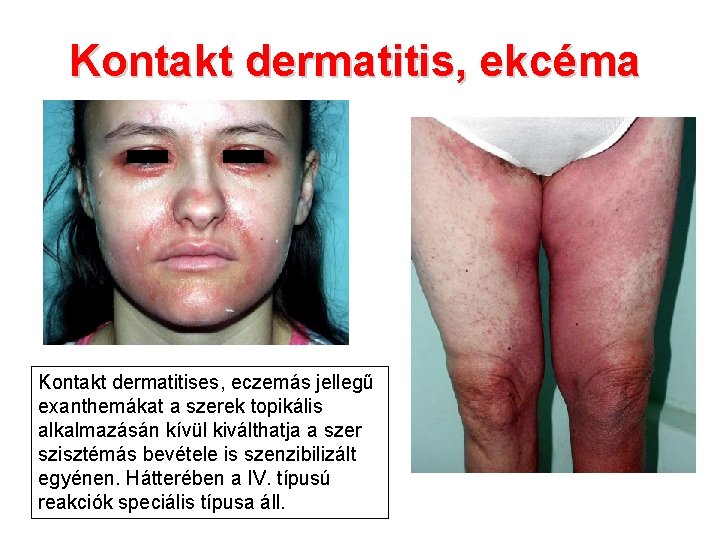
Kontakt dermatitis, ekcéma Kontakt dermatitises, eczemás jellegű exanthemákat a szerek topikális alkalmazásán kívül kiválthatja a szer szisztémás bevétele is szenzibilizált egyénen. Hátterében a IV. típusú reakciók speciális típusa áll.
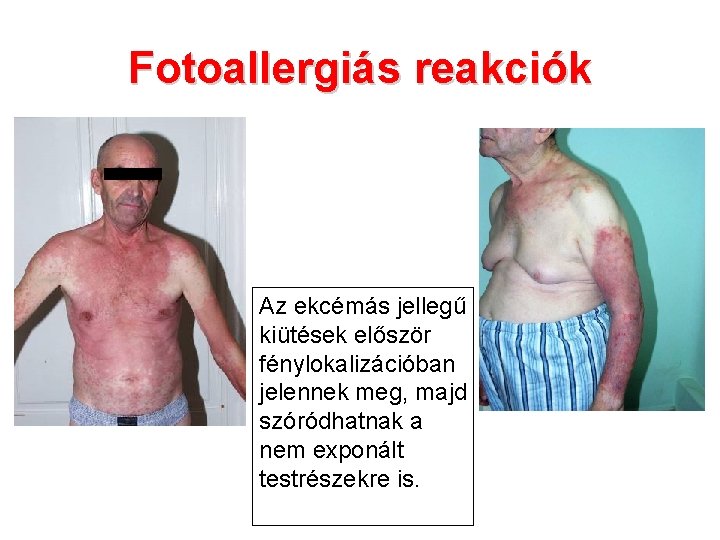
Fotoallergiás reakciók Az ekcémás jellegű kiütések először fénylokalizációban jelennek meg, majd szóródhatnak a nem exponált testrészekre is.
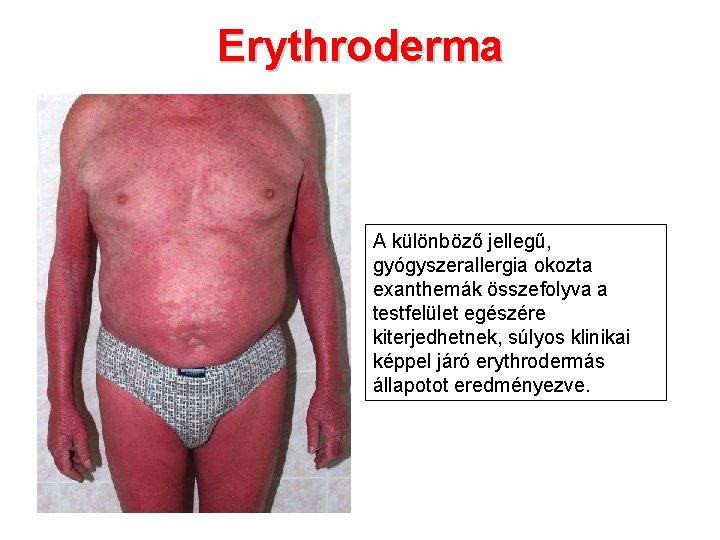
Erythroderma A különböző jellegű, gyógyszerallergia okozta exanthemák összefolyva a testfelület egészére kiterjedhetnek, súlyos klinikai képpel járó erythrodermás állapotot eredményezve.
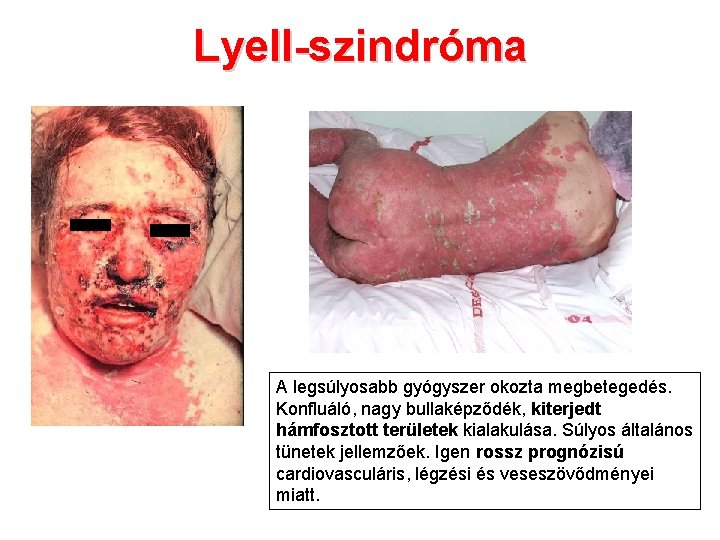
Lyell-szindróma A legsúlyosabb gyógyszer okozta megbetegedés. Konfluáló, nagy bullaképződék, kiterjedt hámfosztott területek kialakulása. Súlyos általános tünetek jellemzőek. Igen rossz prognózisú cardiovasculáris, légzési és veseszövődményei miatt.

A gyógyszerallergiák diagnosztikája • Anamnézis • Klinikai kép • • Bőrpróbák Szerológiai próbák Sejtközvetített reakciók (LTT) Egyéb tesztek: hisztamin felszabadulás mérés, CD 63 bazofil aktivációs teszt • Provokációs tesztek

Terápia • A gyanúba vett gyógyszer azonnali elhagyása, lecserélése • Hashajtás • Kortikoszteroid (sze. iv. , per os, lokális) • Antihisztaminok • Súlyos esetben klinikai felvétel, Lyell szindrómában intenzív osztályos kezelés • Felvilágosítás
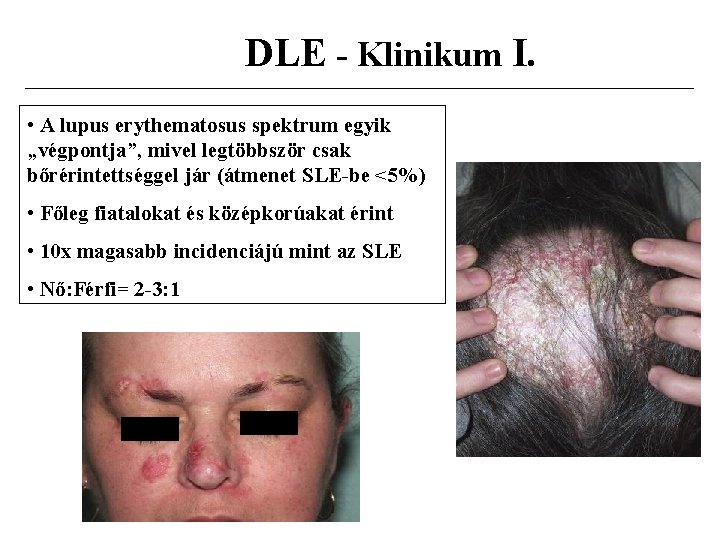
DLE - Klinikum I. • A lupus erythematosus spektrum egyik „végpontja”, mivel legtöbbször csak bőrérintettséggel jár (átmenet SLE-be <5%) • Főleg fiatalokat és középkorúakat érint • 10 x magasabb incidenciájú mint az SLE • Nő: Férfi= 2 -3: 1
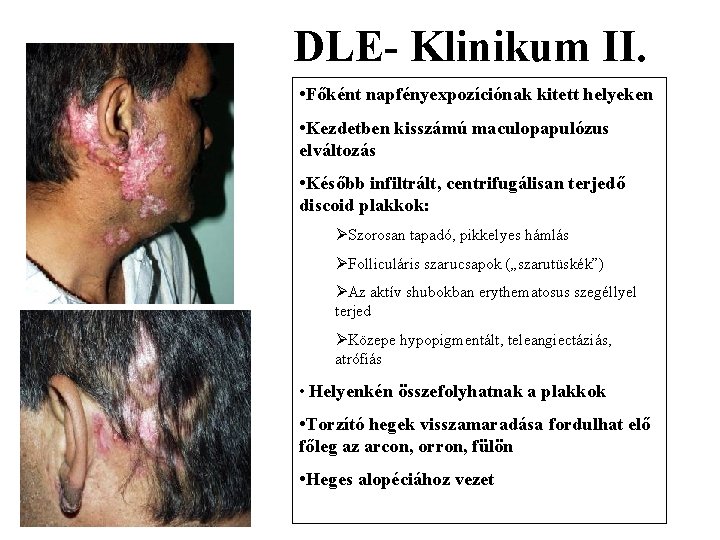
DLE- Klinikum II. • Főként napfényexpozíciónak kitett helyeken • Kezdetben kisszámú maculopapulózus elváltozás • Később infiltrált, centrifugálisan terjedő discoid plakkok: ØSzorosan tapadó, pikkelyes hámlás ØFolliculáris szarucsapok („szarutüskék”) ØAz aktív shubokban erythematosus szegéllyel terjed ØKözepe hypopigmentált, teleangiectáziás, atrófiás • Helyenkén összefolyhatnak a plakkok • Torzító hegek visszamaradása fordulhat elő főleg az arcon, orron, fülön • Heges alopéciához vezet
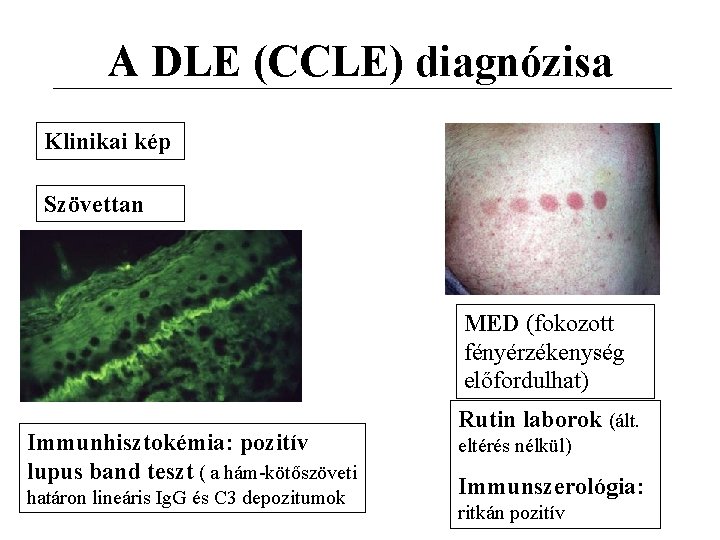
A DLE (CCLE) diagnózisa Klinikai kép Szövettan MED (fokozott fényérzékenység előfordulhat) Immunhisztokémia: pozitív lupus band teszt ( a hám-kötőszöveti határon lineáris Ig. G és C 3 depozitumok Rutin laborok (ált. eltérés nélkül) Immunszerológia: ritkán pozitív

DLE (CCLE) - kezelés Lokális: Fényvédők, lokális és intralézionális szteroidok, krioterápia, calcineurin inhibitorok Szisztémás: antimaláriás szerek, szteroid, dapsone, thalidomide, retinoidok, interferon, arany, MTX, azathioprin, ciclosporin, cyclophosphamid
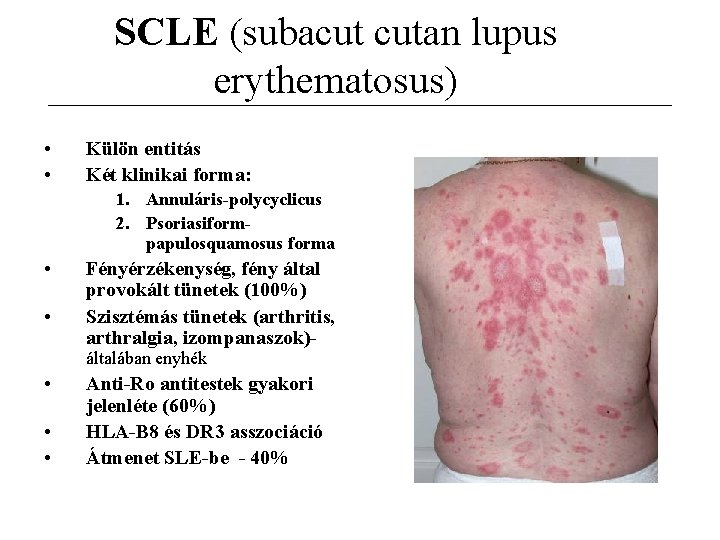
SCLE (subacut cutan lupus erythematosus) • • Külön entitás Két klinikai forma: 1. Annuláris-polycyclicus 2. Psoriasiformpapulosquamosus forma • • Fényérzékenység, fény által provokált tünetek (100%) Szisztémás tünetek (arthritis, arthralgia, izompanaszok)általában enyhék • • • Anti-Ro antitestek gyakori jelenléte (60%) HLA-B 8 és DR 3 asszociáció Átmenet SLE-be - 40%

Az SLE ARA kritériumai 1. Arc erythema (vespertilio) 2. Discoid lupus 3. Fényérzékenység 4. Nyálkahártyafekély 5. Arthritis 6. Veseérintettség 7. Serositis (pleuritis, pericarditis) 8. Neuro-pszichiátriai tünetek (epilepszia, pszichózis) 9. Hematológiai eltérések (leukopenia, lymphopenia, Legalább 4 kritériumnem feltétlenül egyidejűfennállása szükséges (ill. a jelenlévő tünetek más etiológiájának kizárása fontos) thrombocytopenia, AIHA) 10. Immunológiai eltérések (anti-ds. DNS, Anti-Sm, antifospholipid)) 11. ANA pozitivitás
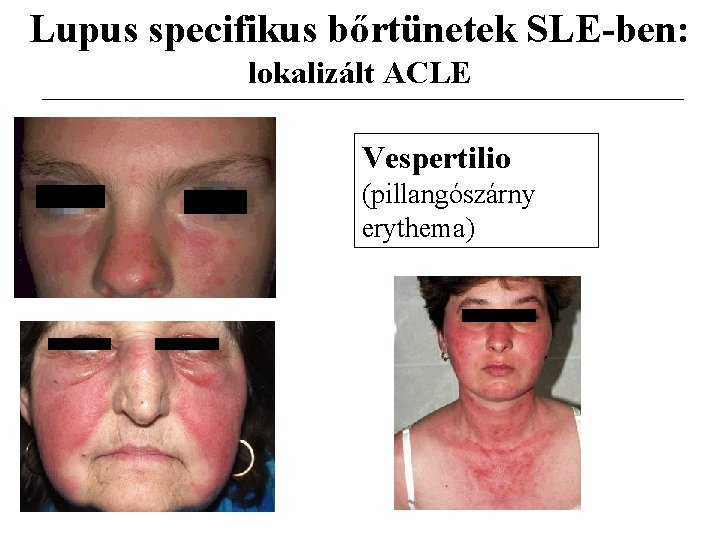
Lupus specifikus bőrtünetek SLE-ben: lokalizált ACLE Vespertilio (pillangószárny erythema)
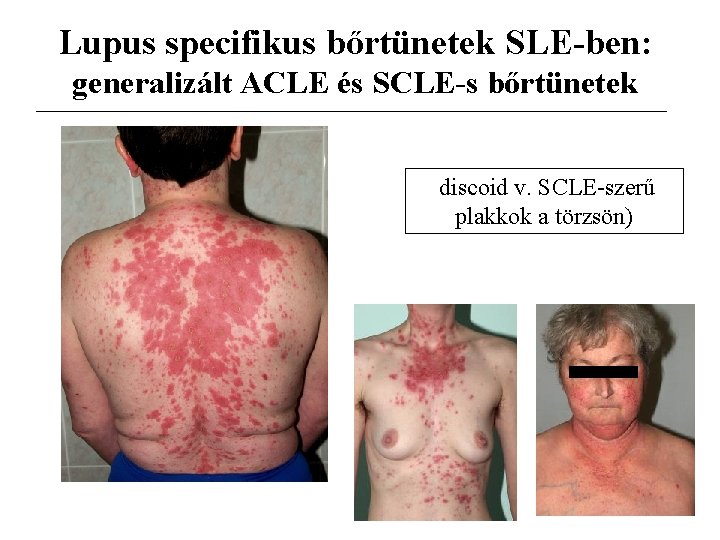
Lupus specifikus bőrtünetek SLE-ben: generalizált ACLE és SCLE-s bőrtünetek discoid v. SCLE-szerű plakkok a törzsön)
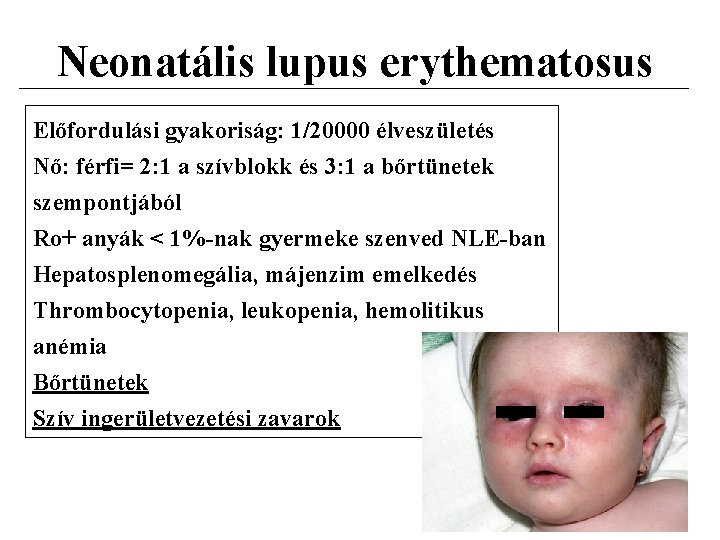
Neonatális lupus erythematosus Előfordulási gyakoriság: 1/20000 élveszületés Nő: férfi= 2: 1 a szívblokk és 3: 1 a bőrtünetek szempontjából Ro+ anyák < 1%-nak gyermeke szenved NLE-ban Hepatosplenomegália, májenzim emelkedés Thrombocytopenia, leukopenia, hemolitikus anémia Bőrtünetek Szív ingerületvezetési zavarok
A scleroderma különböző formái 1. Lokális formák: • Morphea • Lineáris scleroderma 2. Szisztémás sclerosis • Diffúz cutan szisztémás sclerosis • Limitált cutan szisztémás sclerosis • CREST szindróma 3. Átfedő kórképek: • Pl. : sclerodermatomyositis 4. Pszeudosclerodermák
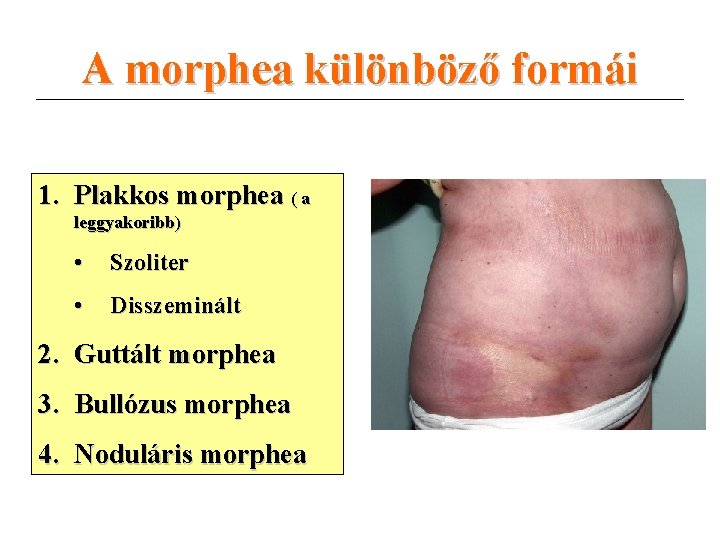
A morphea különböző formái 1. Plakkos morphea ( a leggyakoribb) • Szoliter • Disszeminált 2. Guttált morphea 3. Bullózus morphea 4. Noduláris morphea
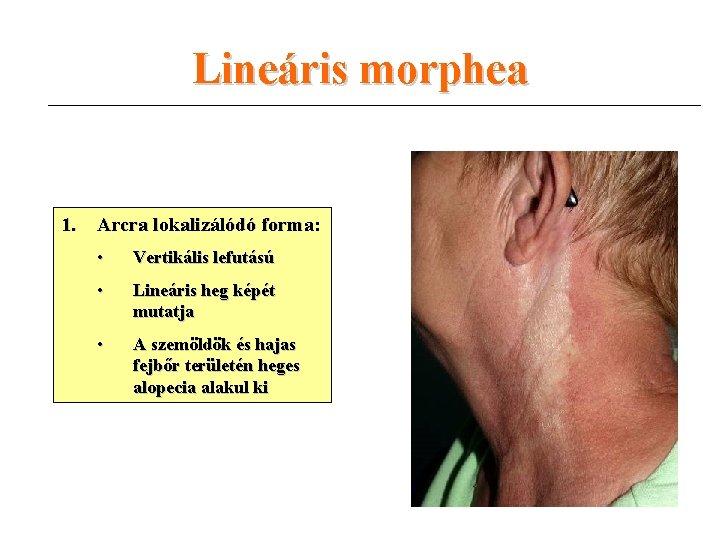
Lineáris morphea 1. Arcra lokalizálódó forma: • Vertikális lefutású • Lineáris heg képét mutatja • A szemöldök és hajas fejbőr területén heges alopecia alakul ki
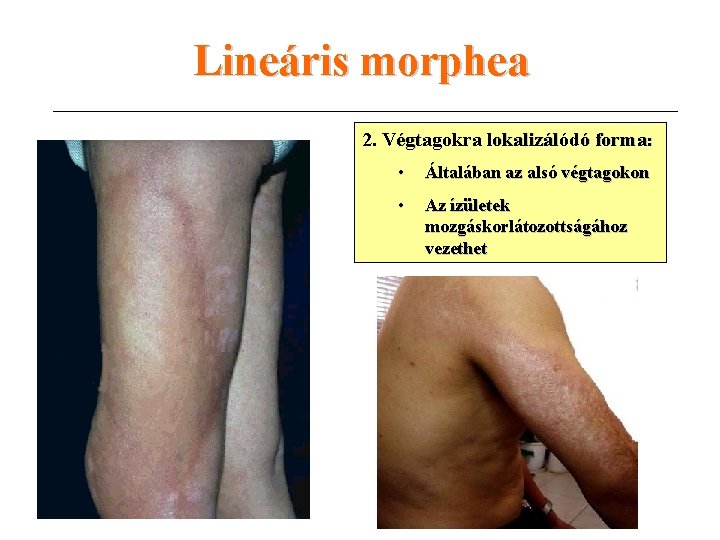
Lineáris morphea 2. Végtagokra lokalizálódó forma: • Általában az alsó végtagokon • Az ízületek mozgáskorlátozottságához vezethet

I. Autoimmun hólyagos kórképek Ø Intraepidermalis hólyagképződéssel járó kórképek (pemphigus csoport) Pemphigus vulgaris Pemphigus foliaceus Pemphigus seborrhoicus seu erythematosus Pemphigus vegetans Fogo selvagem (brazíliai pemphigus) Paraneoplasticus pemphigus Pemphigus herpetiformis Ig. A pemphigus Ø Subepidermalis hólyagképződéssel járó kórképek Bullosus pemphigoid Cicatrizáló (hegesedő) pemphigoid Herpes gestationis SLE-hez társuló hólyagos bőrtünetek Lineáris Ig. A dermatosis Gyermekkori chronicus bullosus dermatosis Epidermolysis bullosa aquisita

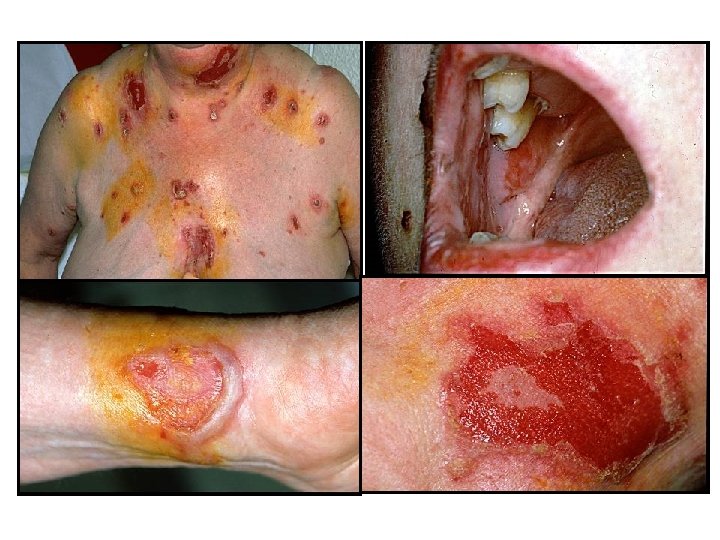
Pemphigus vulgaris • Klinikum: - a csoport leggyakoribb formája - 40 -60 éves életkorban, férfi: nő arány egyenlő - bőr- és nyálkahártya tünetek (gyulladásmentes környezetben ülő petyhüdt falú szalmasárga bennékű hólyagok, erosiók, pörkképződés) - progresszív, kezelés nélkül halálhoz vezet - mortalitás: 5 -10% • Pathogenesis: - hám ellenes antitestek az érintett bőrterületeken és a betegek szérumában: döntően Ig. G 1 és Ig. G 4 (utóbbi aktív stádiumban) - HLA-DR 4 és DQ 1 allél asszociáció - PV antigének: desmosomalis cadherinek desmoglein 3 (130 k. D) desmoglein 1 (160 k. D) cholinerg receptor Dsg 3 – csak nyálkahártya tünetek (conjunctiva, orr, vulva, anus, cervix, esophagus) Dsg 1 és Dsg 3 – nyálkahártya- és bőrtünetek

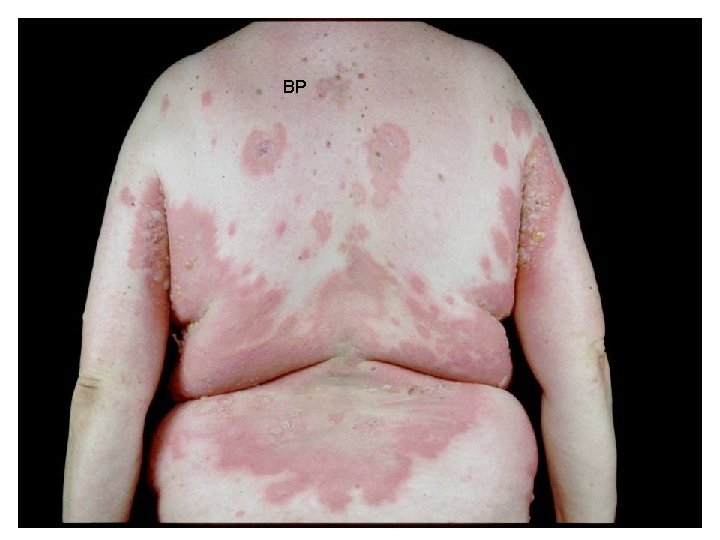
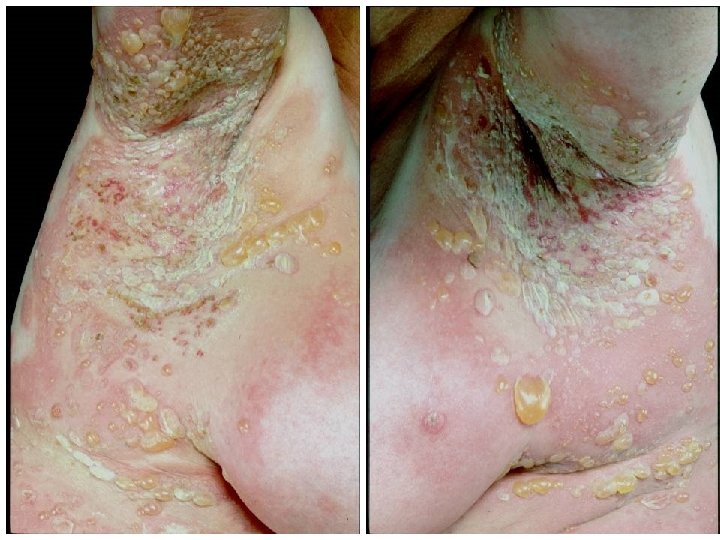
Bullosus pemphigoid • • Klinikum: - leggyakoribb AI hólyagos bőrbetegség - idősebb korban (60 év felett) - bőrtünetek (gyulladt alapon feszes, kemény falú hólyagok) erősen viszketnek - ritkán nyálkahártya tünetek Pathogenesis: - hemidesmosomális antigének elleni antitestek az érintett bőrterületeken és a betegek szérumában (Ig. G 4 > Ig. G 1, Ig. E) Antigének: - Bullosus pemphigoid antigén 1 (230 k. D) (hemodesmosómák citokeratin filamentumokhoz való kötődése) - Bullosus pemphigoid antigén 2 (180 k. D)= Kollagén XVII (transmembrán glikoprotein, extracellularis része BM lamina lucida zónába nyúlik) ►NC 16 A domain: extracellularisan legtöbb antigenikus epitóp - desmoplakin, plektin • Mechanizmus: ellenanyag kötődés + komplement aktiválás→ cytokinek→ leukocytosis→ proteolitikus enzimek, mediátorok→subepidermalis hólyagképződés
BP
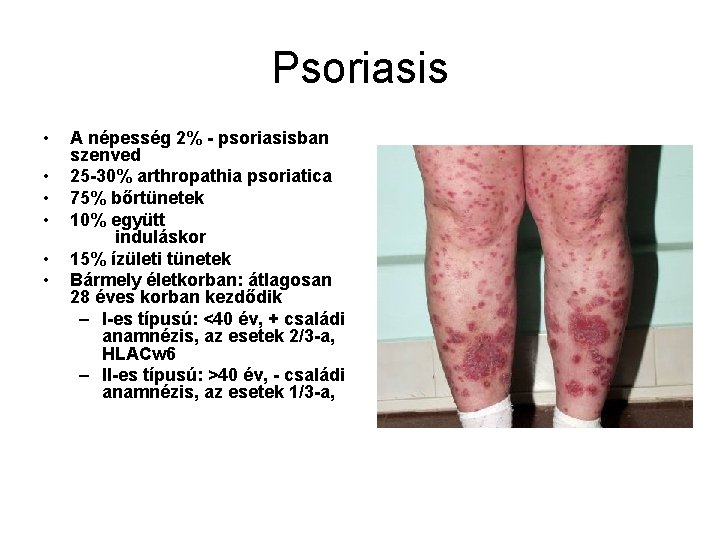
Psoriasis • • • A népesség 2% - psoriasisban szenved 25 -30% arthropathia psoriatica 75% bőrtünetek 10% együtt induláskor 15% ízületi tünetek Bármely életkorban: átlagosan 28 éves korban kezdődik – I-es típusú: <40 év, + családi anamnézis, az esetek 2/3 -a, HLACw 6 – II-es típusú: >40 év, - családi anamnézis, az esetek 1/3 -a,
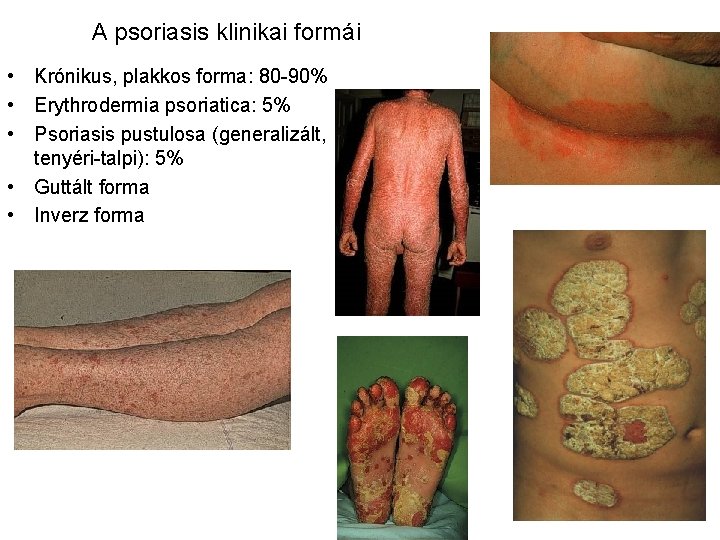
A psoriasis klinikai formái • Krónikus, plakkos forma: 80 -90% • Erythrodermia psoriatica: 5% • Psoriasis pustulosa (generalizált, tenyéri-talpi): 5% • Guttált forma • Inverz forma

Szekvenciális terápia 1. lépés: Gyors tünetmentesítő fázis 2. lépés: Átmeneti fázis 3. lépés: Fenntartó fázis 1. Cs. A 3 -5 mg/kg/nap 2. Neotigason 10 -25 mg/nap és emelni fokozatosa, Cs. A fokozatos csökkentése 0, 05 mg/kg/nap 3. Neotigason 25 mg/nap, ha szükséges PUVA vagy UVB 1. Calcipotriol és erős lokális szteroid naponta 2 x – 1 hónapig 2. Calcipotriol 2 x naponta, hétköznap és erős lokális szteroid 2 x naponta hétvégén 3. Calcipotriol 2 x majd 1 x minden nap 1. Etanercept 50 mg sc. hetente 2 x 2. és 3. Etanercept 50 mg sc. 1 x hetente

Köszönöm a figyelmet!
- Slides: 50