AUA American Urological Association 2018 Annual Meeting in
































- Slides: 49

AUA American Urological Association 2018 Annual Meeting in San Francisco 1

HARNBLASENKARZINOM 2

WAS GIBT ES NEUES BEIM NICHT MUSKELINFILTRATIVEN HARNBLASENKARZINOM (NMIBC)? 3

Efficiency of bladder wash cytology during surveillance of nonmuscle invasive bladder cancer: Analysis in a contemporary patient cohort Kranzbühler et al. MP 08 -06 • positive Zytologie • • Strikt positive Analyse - maligne Zellen detektiert erweiterte Analyse - suspekte, atypische und maligne Zellen detektiert • höhere Sensitivität der erweiterten Analyse, bei gleicher Spezifität → Hinweis auf Praxiserfahrung und mögliche Überdiagnostik • Frage nach Spezifität, die tatsächlich in der Praxis beobachtet wird • Diagnostik intensiver (inklusive oberer Harntrakt)? 4

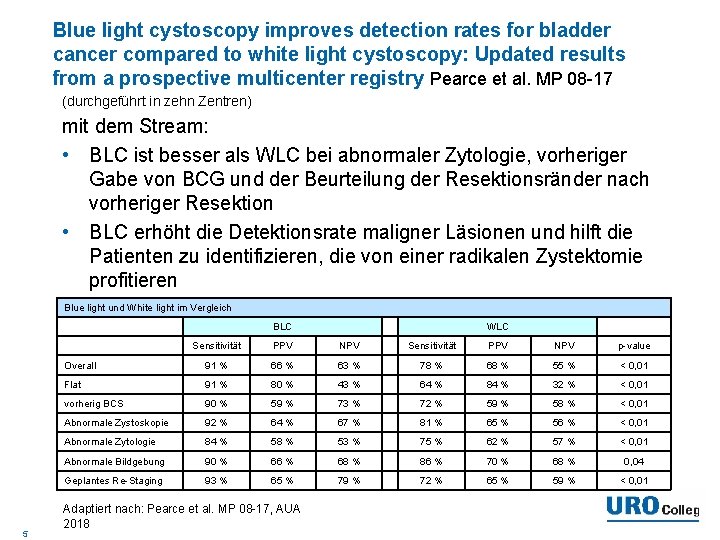
Blue light cystoscopy improves detection rates for bladder cancer compared to white light cystoscopy: Updated results from a prospective multicenter registry Pearce et al. MP 08 -17 (durchgeführt in zehn Zentren) mit dem Stream: • BLC ist besser als WLC bei abnormaler Zytologie, vorheriger Gabe von BCG und der Beurteilung der Resektionsränder nach vorheriger Resektion • BLC erhöht die Detektionsrate maligner Läsionen und hilft die Patienten zu identifizieren, die von einer radikalen Zystektomie profitieren Blue light und White light im Vergleich BLC 5 WLC Sensitivität PPV NPV p-value Overall 91 % 66 % 63 % 78 % 68 % 55 % < 0, 01 Flat 91 % 80 % 43 % 64 % 84 % 32 % < 0, 01 vorherig BCS 90 % 59 % 73 % 72 % 59 % 58 % < 0, 01 Abnormale Zystoskopie 92 % 64 % 67 % 81 % 65 % 56 % < 0, 01 Abnormale Zytologie 84 % 58 % 53 % 75 % 62 % 57 % < 0, 01 Abnormale Bildgebung 90 % 66 % 68 % 86 % 70 % 68 % 0, 04 Geplantes Re-Staging 93 % 65 % 79 % 72 % 65 % 59 % < 0, 01 Adaptiert nach: Pearce et al. MP 08 -17, AUA 2018

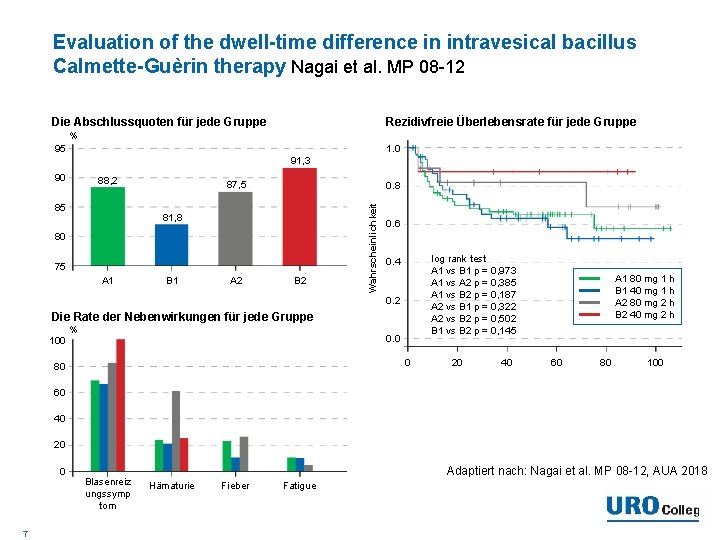
Evaluation of the dwell-time difference in intravesical bacillus Calmette-Guèrin therapy Nagai et al. MP 08 -12 • 40 mg über 2 h mit dem besten Outcome und dem höchsten Therapieabschluss (nach Protokoll) • allerdings auch mit der höchsten Rate an unerwünschten Ereignissen Empfehlung • Anticholinergikum geben (mit mindestens drei Wochen Vorlaufzeit) 6

Evaluation of the dwell-time difference in intravesical bacillus Calmette-Guèrin therapy Nagai et al. MP 08 -12 Rezidivfreie Überlebensrate für jede Gruppe Die Abschlussquoten für jede Gruppe % 1. 0 95 91, 3 88, 2 85 87, 5 0. 8 81, 8 80 75 A 1 B 1 A 2 B 2 Wahrscheinlichkeit 90 0. 6 log rank test A 1 vs B 1 p = 0, 973 A 1 vs A 2 p = 0, 385 A 1 vs B 2 p = 0, 187 A 2 vs B 1 p = 0, 322 A 2 vs B 2 p = 0, 502 B 1 vs B 2 p = 0, 145 0. 4 0. 2 Die Rate der Nebenwirkungen für jede Gruppe 100 % 0. 0 0 80 20 40 A 1 80 mg 1 h B 1 40 mg 1 h A 2 80 mg 2 h B 2 40 mg 2 h 60 80 100 60 40 20 0 7 Blasenreiz ungssymp tom Adaptiert nach: Nagai et al. MP 08 -12, AUA 2018 Hämaturie Fieber Fatigue

WAS GIBT ES NEUES ZUR NEOADJUVANTEN CHEMOTHERAPIE DES OBEREN UND UNTEREN HARNTRAKTES? 8

Incidence of Lower Pathologic Stage in Patients Treated with Neoadjuvant Chemotherapy for High-Risk Upper Tract Urothelial Carcinoma Liao et al. MP 18 -01 Macht die Neoadjuvante Chemotherapie Sinn beim Urothelkarzinom des Oberen Harntrakts? Fokus der Studie • high risk Patienten 9

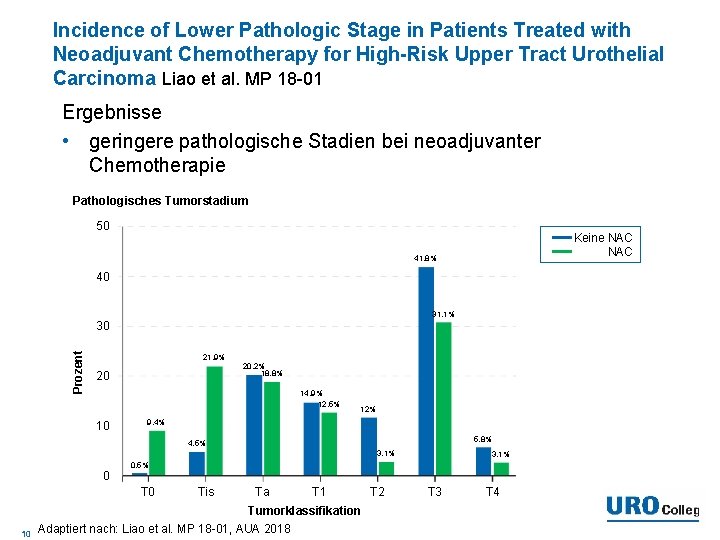
Incidence of Lower Pathologic Stage in Patients Treated with Neoadjuvant Chemotherapy for High-Risk Upper Tract Urothelial Carcinoma Liao et al. MP 18 -01 Ergebnisse • geringere pathologische Stadien bei neoadjuvanter Chemotherapie Pathologisches Tumorstadium 50 Keine NAC 41, 8% 40 31, 1% Prozent 30 21, 9% 20, 2% 18, 8% 20 14, 9% 12, 5% 10 12% 9, 4% 5, 8% 4, 5% 3, 1% 0, 5% 0 Tis Ta T 1 Tumorklassifikation 10 Adaptiert nach: Liao et al. MP 18 -01, AUA 2018 T 2 T 3 T 4

Multimodal Treatment with Chemotherapy and Radical Nephroureterectomy may Improve Overall Survival in Patients with Clinically Lymph Node Disease Anastos et al. MP 18 -04 Macht die Neoadjuvante Chemotherapie Sinn beim Urothelkarzinom des Oberen Harntrakts? Fokus der Studie • N+ Patienten 11

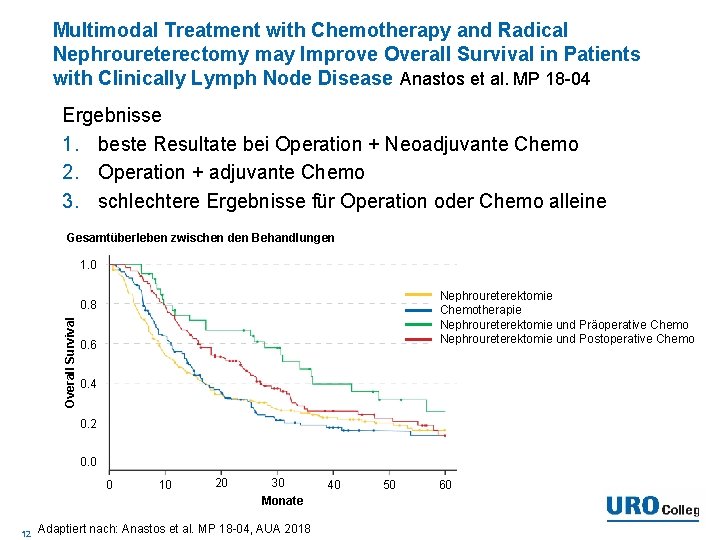
Multimodal Treatment with Chemotherapy and Radical Nephroureterectomy may Improve Overall Survival in Patients with Clinically Lymph Node Disease Anastos et al. MP 18 -04 Ergebnisse 1. beste Resultate bei Operation + Neoadjuvante Chemo 2. Operation + adjuvante Chemo 3. schlechtere Ergebnisse für Operation oder Chemo alleine Gesamtüberleben zwischen den Behandlungen 1. 0 Nephroureterektomie Chemotherapie Nephroureterektomie und Präoperative Chemo Nephroureterektomie und Postoperative Chemo Overall Survival 0. 8 0. 6 0. 4 0. 2 0. 0 0 10 20 30 Monate 12 Adaptiert nach: Anastos et al. MP 18 -04, AUA 2018 40 50 60

Efficacy of Preoperative Chemotherapy on Outcomes of High. Risk UTUC Foerster et al. MP 18 -02 Macht die Neoadjuvante Chemotherapie Sinn beim Urothelkarzinom des Oberen Harntrakts? Fokus der Studie • bis c. T 4, c. N 0 -3, c. M 0 • Patienten mit höchster Tumorlast inkludiert Ergebnisse • MVAC (inkl. dd. MVAC) statistisch besser gegen GC für CPR und PPR, alle anderen Parameter nicht signifikant besser • es müssen Modelle erstellt werden, die Patienten identifizieren, die für Neoadjuvante Chemotherapie in Frage kommen 13

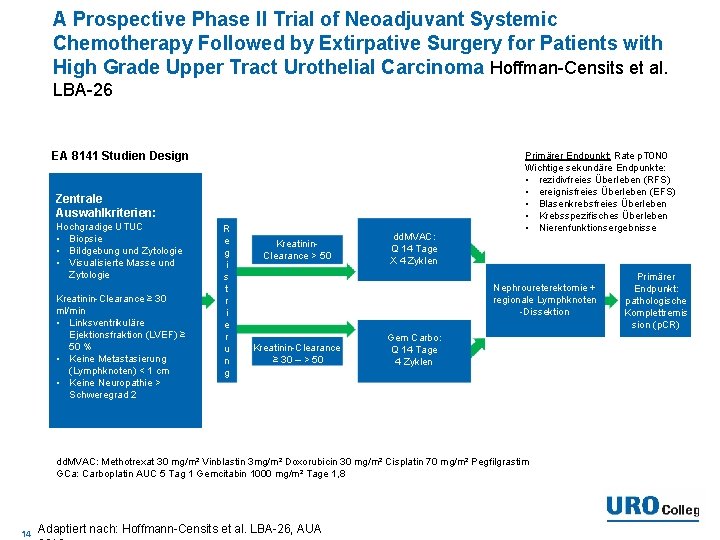
A Prospective Phase II Trial of Neoadjuvant Systemic Chemotherapy Followed by Extirpative Surgery for Patients with High Grade Upper Tract Urothelial Carcinoma Hoffman-Censits et al. LBA-26 EA 8141 Studien Design Zentrale Auswahlkriterien: Hochgradige UTUC • Biopsie • Bildgebung und Zytologie • Visualisierte Masse und Zytologie Kreatinin-Clearance ≥ 30 ml/min • Linksventrikuläre Ejektionsfraktion (LVEF) ≥ 50 % • Keine Metastasierung (Lymphknoten) < 1 cm • Keine Neuropathie > Schweregrad 2 R e g i s t r i e r u n g Kreatinin. Clearance > 50 dd. MVAC: Q 14 Tage X 4 Zyklen Primärer Endpunkt: Rate p. T 0 N 0 Wichtige sekundäre Endpunkte: • rezidivfreies Überleben (RFS) • ereignisfreies Überleben (EFS) • Blasenkrebsfreies Überleben • Krebsspezifisches Überleben • Nierenfunktionsergebnisse Nephroureterektomie + regionale Lymphknoten -Dissektion Kreatinin-Clearance ≥ 30 – > 50 Gem Carbo: Q 14 Tage 4 Zyklen dd. MVAC: Methotrexat 30 mg/m² Vinblastin 3 mg/m² Doxorubicin 30 mg/m² Cisplatin 70 mg/m² Pegfilgrastim GCa: Carboplatin AUC 5 Tag 1 Gemcitabin 1000 mg/m² Tage 1, 8 14 Adaptiert nach: Hoffmann-Censits et al. LBA-26, AUA Primärer Endpunkt: pathologische Komplettremis sion (p. CR)

A Prospective Phase II Trial of Neoadjuvant Systemic Chemotherapy Followed by Exstirpative Surgery for Patients with High Grade Upper Tract Urothelial Carcinoma Hoffman-Censits et al. LBA-26 Einschluss ab April 2015 • dd. MVAC Arm hat mit 30 Patienten Ziel erreicht und ist seit Mai 2017 geschlossen • Gemcitabine/Carboplatin Arm hat bisher nicht das Ziel erreicht, wurde nach sechs Einschlüssen im Januar 2018 geschlossen 15 Patienteneinschluss Kooperative-Gruppe 23 ECOG-ARIN 8 SWOG 3 Alliance 2 NRG Adaptiert nach: Hoffmann-Censits et al. LBA-26, AUA

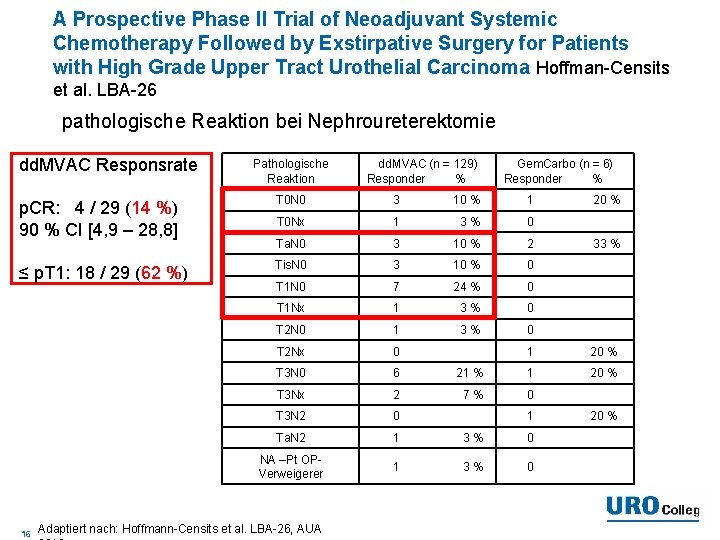
A Prospective Phase II Trial of Neoadjuvant Systemic Chemotherapy Followed by Exstirpative Surgery for Patients with High Grade Upper Tract Urothelial Carcinoma Hoffman-Censits et al. LBA-26 pathologische Reaktion bei Nephroureterektomie dd. MVAC Responsrate Pathologische Reaktion dd. MVAC (n = 129) Responder % Gem. Carbo (n = 6) Responder % p. CR: 4 / 29 (14 %) 90 % CI [4, 9 – 28, 8] T 0 N 0 3 10 % 1 T 0 Nx 1 3% 0 Ta. N 0 3 10 % 2 ≤ p. T 1: 18 / 29 (62 %) Tis. N 0 3 10 % 0 T 1 N 0 7 24 % 0 T 1 Nx 1 3% 0 T 2 N 0 1 3% 0 T 2 Nx 0 T 3 N 0 6 T 3 Nx 2 T 3 N 2 0 Ta. N 2 1 3% 0 NA –Pt OPVerweigerer 1 3% 0 16 Adaptiert nach: Hoffmann-Censits et al. LBA-26, AUA 20 % 33 % 1 20 % 21 % 1 20 % 7% 0 1 20 %

A Prospective Phase II Trial of Neoadjuvant Systemic Chemotherapy Followed by Exstirpative Surgery for Patients with High Grade Upper Tract Urothelial Carcinoma Hoffman-Censits et al. LBA-26 Schlussfolgerung 17 • EA 8141 demonstrierte die Durchführbarkeit einer prospektiven multizentrischen Studie einer neoadjuvanten, cisplatinbasierten Chemotherapie im Urothelkarzinom des oberen Harntraktes • dd. MVAC war sicher und gut verträglich ohne neue Sicherheitserwägungen • Die Rate der p. CR und das abschließende pathologische Stadium ≤ p. T 1 nach dd. MVAC waren vielversprechend und sollte in weiteren Studien von NAC für UTUC untersucht werden • Der Arm von Gemcitabine/Carboplatin erwies sich als nicht durchführbar, was wahrscheinlich zum Teil auf das enge Cr. Cl. Fenster zurückzuführen ist

WAS GIBT ES NEUES BEIM MUSKELINVASIVEN HARNBLASENKARZINOM (MIBC)? 18

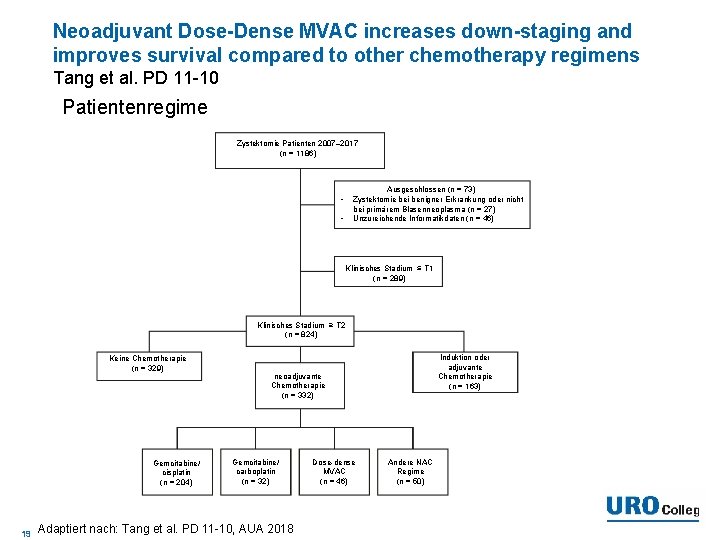
Neoadjuvant Dose-Dense MVAC increases down-staging and improves survival compared to other chemotherapy regimens Tang et al. PD 11 -10 Patientenregime Zystektomie Patienten 2007– 2017 (n = 1186) • • Ausgeschlossen (n = 73) Zystektomie bei benigner Erkrankung oder nicht bei primärem Blasenneoplasma (n = 27) Unzureichende Informatikdaten (n = 46) Klinisches Stadium ≤ T 1 (n = 289) Klinisches Stadium ≥ T 2 (n = 824) Keine Chemotherapie (n = 329) Gemcitabine/ cisplatin (n = 204) 19 Induktion oder adjuvante Chemotherapie (n = 163) neoadjuvante Chemotherapie (n = 332) Gemcitabine/ carboplatin (n = 32) Adaptiert nach: Tang et al. PD 11 -10, AUA 2018 Dose-dense MVAC (n = 46) Andere NAC Regime (n = 50)

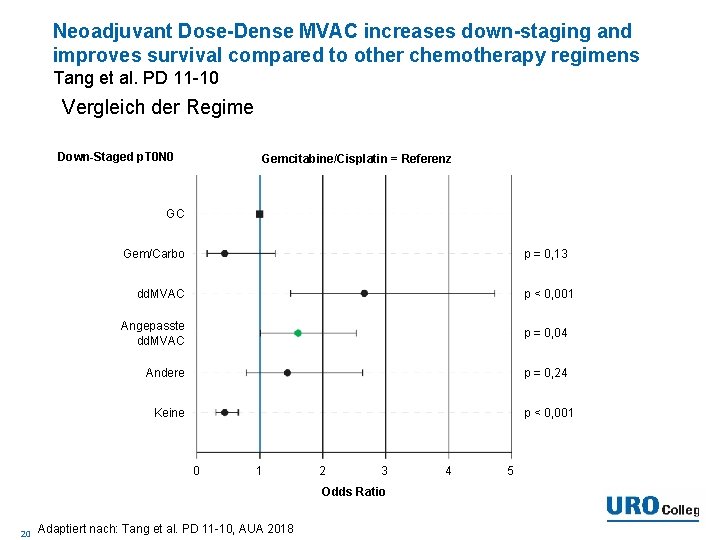
Neoadjuvant Dose-Dense MVAC increases down-staging and improves survival compared to other chemotherapy regimens Tang et al. PD 11 -10 Vergleich der Regime Down-Staged p. T 0 N 0 Gemcitabine/Cisplatin = Referenz GC p = 0, 13 Gem/Carbo p < 0, 001 dd. MVAC Angepasste dd. MVAC p = 0, 04 Andere p = 0, 24 p < 0, 001 Keine 0 1 2 3 Odds Ratio 20 Adaptiert nach: Tang et al. PD 11 -10, AUA 2018 4 5

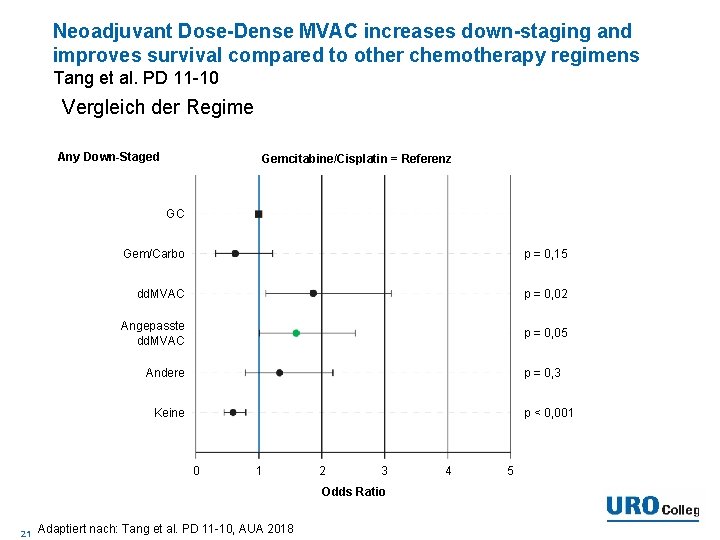
Neoadjuvant Dose-Dense MVAC increases down-staging and improves survival compared to other chemotherapy regimens Tang et al. PD 11 -10 Vergleich der Regime Any Down-Staged Gemcitabine/Cisplatin = Referenz GC Gem/Carbo p = 0, 15 dd. MVAC p = 0, 02 Angepasste dd. MVAC p = 0, 05 p = 0, 3 Andere p < 0, 001 Keine 0 1 2 3 Odds Ratio 21 Adaptiert nach: Tang et al. PD 11 -10, AUA 2018 4 5

Neoadjuvant Dose-Dense MVAC increases down-staging and improves survival compared to other chemotherapy regimens Tang et al. PD 11 -10 Zusammenfassung • NAC dd. MVAC und anschließende radikale Zystektomie sind mit einer höheren Responserate und Krankheitskontrolle hinterlegt (Vergleich zu GC p. T 0 41 % zu 23 %) • dd. MVAC ist mit längerem OS und geringerem Todesrisiko hinterlegt als andere Behandlungen (HR ohne statistische Signifikanz) 22

Interim Results from PURE-01: A Phase 2, Open-Label Study of Neoadjuvant Pembrolizumab (Pembro) Before Radical Cystectomy for Muscle-Invasive Urothelial Bladder Carcinoma (MIUC) Necchi et al. PD 11 -11 Ausgangslage • > 40 % Rezidive nach Zystektomie; Cispaltinbasierte NAC erhält, trotz Evidenzlevel 1, nur eine Minderheit der Patienten (u. a. Cisplatin-”unfit” oder refraktär) Studienziel • Evaluation der Aktivität, der med. / chirurgischen Sicherheit und der immun-modulatorischen Effekte von Pembrolizumab neoadjuvant vor radikaler Zystektomie Methodik • geplant 80 Patienten ≤ c. T 3 b N 0, unabhängig der “Cisplatin-Fähigkeit”, Med: 3 x 200 mg Pembro wöchentlich Primärer Endpunkt: T 0 -Stadium 23

Interim Results from PURE-01: A Phase 2, Open-Label Study of Neoadjuvant Pembrolizumab (Pembro) Before Radical Cystectomy for Muscle-Invasive Urothelial Bladder Carcinoma (MIUC) Necchi et al. PD 11 -11 Ergebnisse von 24 Patienten auswertbar (02 – 11 /2017) – 22 M / 2 F • Histologie: 17 c. T 3, 7 c. T 2, 6 mit Hydronephrose • Nebenwirkungen: 20 Patienten auswertbar • ir. AEs: 1 Pat (4, 7 %) wg G 3 -ir. AE (ALT Anstieg) vorzeitig ausgeschlossen, 3 Patienten (15 %) mit reversiblen G 2 -ir. AE • Clavien-Dindo Komplikationen: 3 IIIa und 1 IIIb • Onkologisches Interimsergebnis: 14 Patienten auswertbar • 4/14 yp. T 0 (28, 6 %) • 3/14 yp. Ta/is (21, 4 %) • Gesamt-Ansprechrate: 50 % Schlussfolgerung der Interimsanalyse • Pembrolizumab neoadjuvant ist sicher und wirksam (“potential effect”) 24

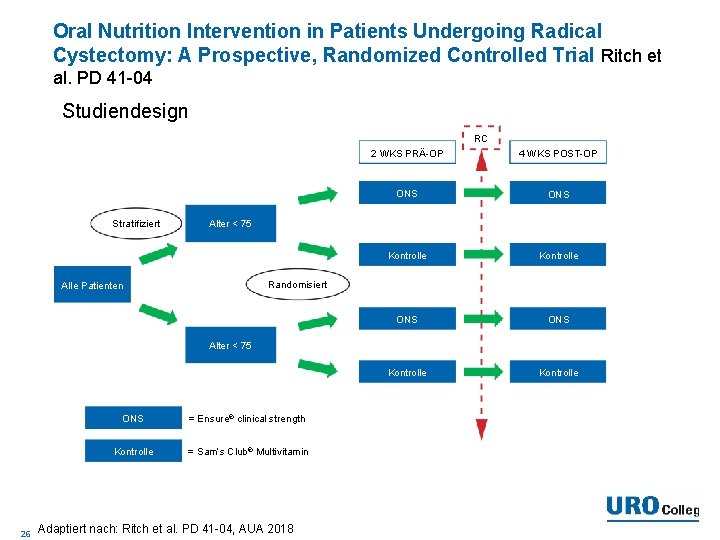
Oral Nutrition Intervention in Patients Undergoing Radical Cystectomy: A Prospective, Randomized Controlled Trial Ritch et al. PD 41 -04 Fragestellung • hat eine proteinreiche Kost (ONS), präoperativ RC gegeben, einen positiven Effekt auf das postoperative Ergebnis? Primärer Endpunkt • HFDs innerhalb von 30 Tagen (HFDs – Hospital-free days) 25

Oral Nutrition Intervention in Patients Undergoing Radical Cystectomy: A Prospective, Randomized Controlled Trial Ritch et al. PD 41 -04 Studiendesign RC Stratifiziert 2 WKS PRÄ-OP 4 WKS POST-OP ONS ONS Kontrolle Alter < 75 Randomisiert Alle Patienten Alter < 75 26 ONS = Ensure® clinical strength Kontrolle = Sam’s Club® Multivitamin Adaptiert nach: Ritch et al. PD 41 -04, AUA 2018

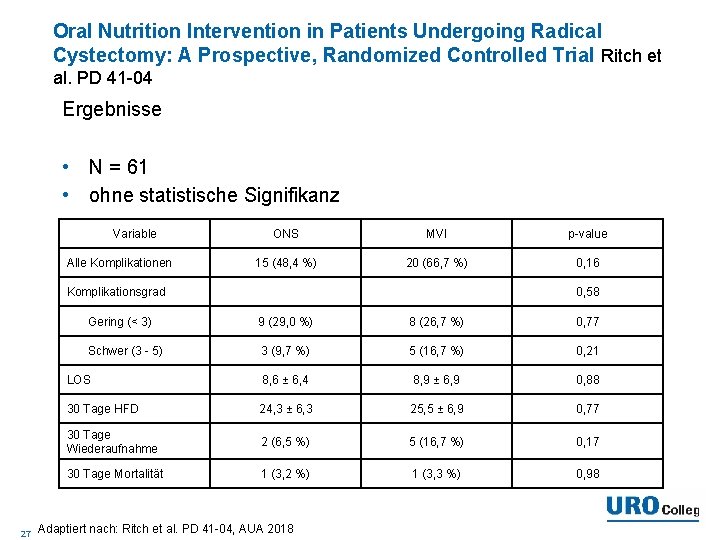
Oral Nutrition Intervention in Patients Undergoing Radical Cystectomy: A Prospective, Randomized Controlled Trial Ritch et al. PD 41 -04 Ergebnisse • N = 61 • ohne statistische Signifikanz Variable Alle Komplikationen ONS MVI p-value 15 (48, 4 %) 20 (66, 7 %) 0, 16 Komplikationsgrad 27 0, 58 Gering (< 3) 9 (29, 0 %) 8 (26, 7 %) 0, 77 Schwer (3 - 5) 3 (9, 7 %) 5 (16, 7 %) 0, 21 LOS 8, 6 ± 6, 4 8, 9 ± 6, 9 0, 88 30 Tage HFD 24, 3 ± 6, 3 25, 5 ± 6, 9 0, 77 30 Tage Wiederaufnahme 2 (6, 5 %) 5 (16, 7 %) 0, 17 30 Tage Mortalität 1 (3, 2 %) 1 (3, 3 %) 0, 98 Adaptiert nach: Ritch et al. PD 41 -04, AUA 2018

Oral Nutrition Intervention in Patients Undergoing Radical Cystectomy: A Prospective, Randomized Controlled Trial Ritch et al. PD 41 -04 Schlussfolgerung • Vorteil für ONS ohne statistische Signifikanz • Weniger Komplikationen und geringere Rate von Wiederaufnahmen → ohne statistische Signifikanz • Weniger Verlust von Skelettmuskelmasse bei RC Patienten (signifikant – klinische Relevanz? ) 28

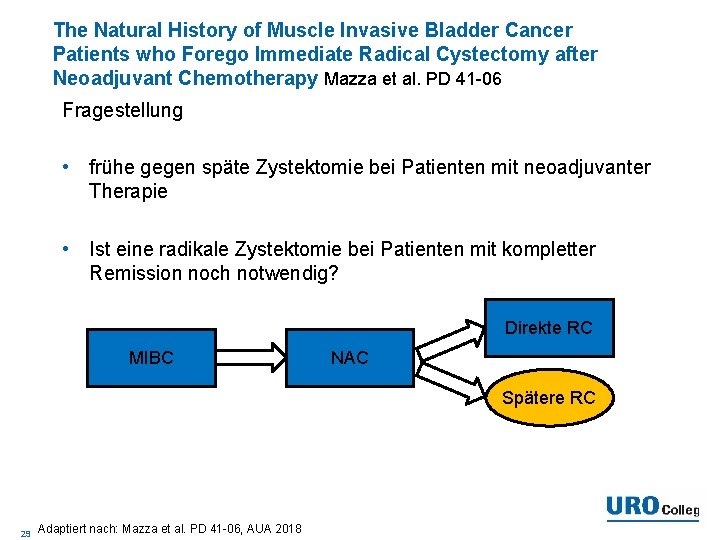
The Natural History of Muscle Invasive Bladder Cancer Patients who Forego Immediate Radical Cystectomy after Neoadjuvant Chemotherapy Mazza et al. PD 41 -06 Fragestellung • frühe gegen späte Zystektomie bei Patienten mit neoadjuvanter Therapie • Ist eine radikale Zystektomie bei Patienten mit kompletter Remission noch notwendig? Direkte RC MIBC NAC Spätere RC 29 Adaptiert nach: Mazza et al. PD 41 -06, AUA 2018

The Natural History of Muscle Invasive Bladder Cancer Patients who Forego Immediate Radical Cystectomy after Neoadjuvant Chemotherapy Mazza et al. PD 41 -06 Studiendesign • • 59 Patienten 49 mit Active Surveillance • • alle mit kompletter Response 10 wurden behandelt; nicht mit radikaler Zystektomie • 3 mit Behandlung trotz CR Ergebnisse medianes follow-up 36 Monate • 15 klinisch progredient mit Indikation für Salvage • 13/15 histologisch progredient mit Tumornachweis • 2/15 verstorben • • 30 AS kann angeboten werden mit kompletter Response auf Neoadjuvanz mit guten Ergebnissen (auch bei Salvage)

NIERENZELLKARZINOM 31

MACHT DIE PARTIELLE NEPHREKTOMIE BEI JUNGEN PATIENTEN SINN? 32

Association of Partial and Radical Nephrectomy on Survival in Young Patients with non-Clear Cell Renal Cell Carcinoma Stensland et al. PD 12 -03 Hintergrund • Genetische Abklärung sollte bösartigen RCC-Patienten unter 46 Jahren angeboten werden • wenn technisch möglich sollte für RCC T 1 partielle Nephrektomie durchgeführt werden • diese ist bei Patienten unter 46 Jahren (mit nicht klarzelligen Karzinomen) aber wenig untersucht Primärer Endpunkt • Überleben der Patienten unter 46 Jahren mit klarzelligem RCC c. T 1 nach partieller vs. radikaler Nephrektomie 33

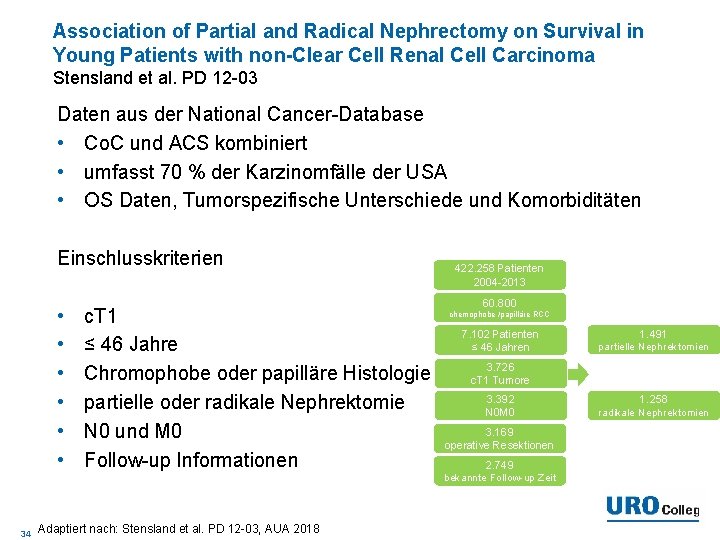
Association of Partial and Radical Nephrectomy on Survival in Young Patients with non-Clear Cell Renal Cell Carcinoma Stensland et al. PD 12 -03 Daten aus der National Cancer-Database • Co. C und ACS kombiniert • umfasst 70 % der Karzinomfälle der USA • OS Daten, Tumorspezifische Unterschiede und Komorbiditäten Einschlusskriterien • • • 34 c. T 1 ≤ 46 Jahre Chromophobe oder papilläre Histologie partielle oder radikale Nephrektomie N 0 und M 0 Follow-up Informationen Adaptiert nach: Stensland et al. PD 12 -03, AUA 2018 422. 258 Patienten 2004 -2013 60. 800 chemophobe /papilläre RCC 7. 102 Patienten ≤ 46 Jahren 1. 491 partielle Nephrektomien 3. 726 c. T 1 Tumore 3. 392 N 0 M 0 3. 169 operative Resektionen 2. 749 bekannte Follow-up Zeit 1. 258 radikale Nephrektomien

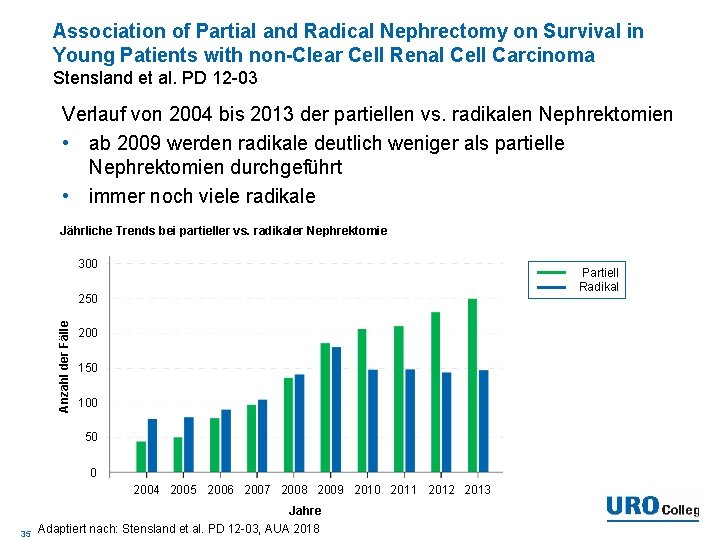
Association of Partial and Radical Nephrectomy on Survival in Young Patients with non-Clear Cell Renal Cell Carcinoma Stensland et al. PD 12 -03 Verlauf von 2004 bis 2013 der partiellen vs. radikalen Nephrektomien • ab 2009 werden radikale deutlich weniger als partielle Nephrektomien durchgeführt • immer noch viele radikale Jährliche Trends bei partieller vs. radikaler Nephrektomie 300 Partiell Radikal Anzahl der Fälle 250 200 150 100 50 0 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 Jahre 35 Adaptiert nach: Stensland et al. PD 12 -03, AUA 2018

Association of Partial and Radical Nephrectomy on Survival in Young Patients with non-Clear Cell Renal Cell Carcinoma Stensland et al. PD 12 -03 Zusammenfassung • nur 54 % der jungen Patienten bekommen bei einem RCC c. T 1 eine partielle Nephrektomie • immer noch 46 % mit radikaler • OS besser für Patienten mit partieller Nephrektomie Empfehlung • Partielle Nephrektomie als first line Therapie für Patienten mit c. T 1, wenn technisch machbar, besonders bei jungen Patienten 36

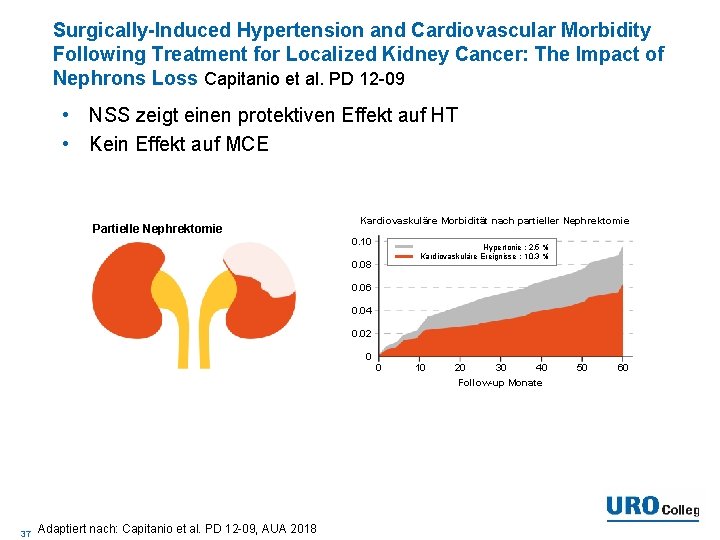
Surgically-Induced Hypertension and Cardiovascular Morbidity Following Treatment for Localized Kidney Cancer: The Impact of Nephrons Loss Capitanio et al. PD 12 -09 • NSS zeigt einen protektiven Effekt auf HT • Kein Effekt auf MCE Partielle Nephrektomie Kardiovaskuläre Morbidität nach partieller Nephrektomie 0. 10 Hypertonie : 2. 5 % Kardiovaskuläre Ereignisse : 10. 3 % 0. 08 0. 06 0. 04 0. 02 0 0 10 20 30 40 Follow-up Monate 37 Adaptiert nach: Capitanio et al. PD 12 -09, AUA 2018 50 60

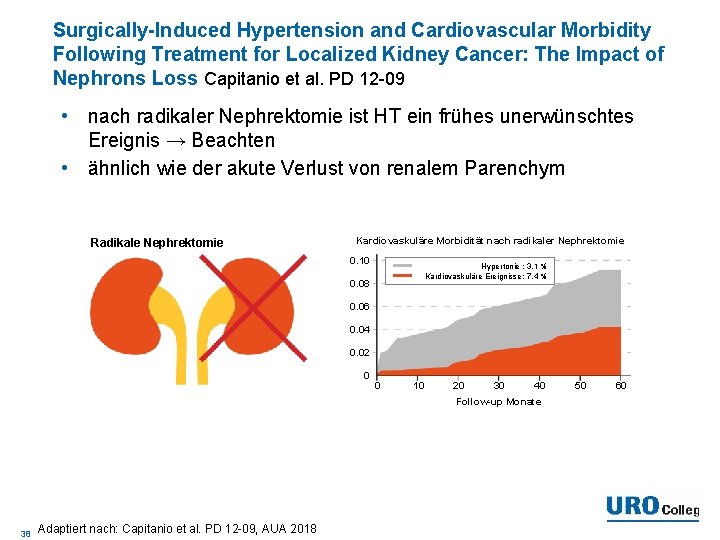
Surgically-Induced Hypertension and Cardiovascular Morbidity Following Treatment for Localized Kidney Cancer: The Impact of Nephrons Loss Capitanio et al. PD 12 -09 • nach radikaler Nephrektomie ist HT ein frühes unerwünschtes Ereignis → Beachten • ähnlich wie der akute Verlust von renalem Parenchym Radikale Nephrektomie Kardiovaskuläre Morbidität nach radikaler Nephrektomie 0. 10 Hypertonie : 3. 1 % Kardiovaskuläre Ereignisse: 7. 4 % 0. 08 0. 06 0. 04 0. 02 0 0 10 20 30 40 Follow-up Monate 38 Adaptiert nach: Capitanio et al. PD 12 -09, AUA 2018 50 60

MEDIKAMENTÖS 39

Survival Following Upfront Cytoreductive Nephrectomy Versus Targeted Therapy for Metastatic Renal Cell Carcinoma Bhindi et al. PD 24 -03 Fragestellung • Wie ist die optimale Sequenz der zytoreduktiven Nephrektomie (CN) und der Targeted Therapie (TT) für Patienten mit metastasierten Nierenzellkarzinom (m. RCC) • Vergleich des OS der beiden Gruppen (Datenbasis: NCDB 2006 -2013) Ergebnisse • 15. 069 Patienten • 6. 731 CN • 8. 337 TT • OS 16, 5 M (CN) vs. 9, 2 M (TT) 40

Survival Following Upfront Cytoreductive Nephrectomy Versus Targeted Therapy for Metastatic Renal Cell Carcinoma Bhindi et al. PD 24 -03 Schlussfolgerung • Initiale zytoreduktive Operation (adjuvante Therapie) besser als TT (neoadjuvante Therapie) • Klärung der Sequenz 41

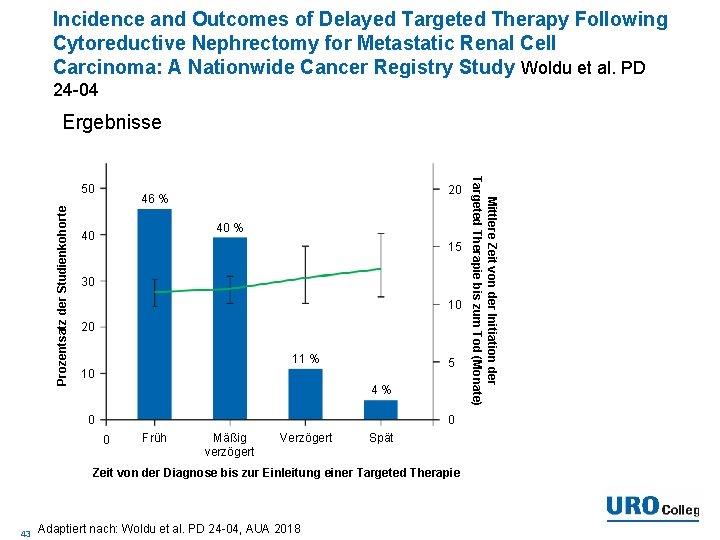
Incidence and Outcomes of Delayed Targeted Therapy Following Cytoreductive Nephrectomy for Metastatic Renal Cell Carcinoma: A Nationwide Cancer Registry Study Woldu et al. PD 24 -04 Ergebnisse • Adjuvante Therapie kann verzögert gegeben werden • Hinweise bei anderen Tumorentitäten, dass Verzögerung negative Auswirkungen haben kann → daher ist Vorsicht geboten 42

Incidence and Outcomes of Delayed Targeted Therapy Following Cytoreductive Nephrectomy for Metastatic Renal Cell Carcinoma: A Nationwide Cancer Registry Study Woldu et al. PD 24 -04 Ergebnisse Prozentsatz der Studienkohorte 20 46 % 40 15 30 10 20 11 % 5 10 4% 0 0 0 Früh Mäßig verzögert Verzögert Spät Zeit von der Diagnose bis zur Einleitung einer Targeted Therapie 43 Adaptiert nach: Woldu et al. PD 24 -04, AUA 2018 Mittlere Zeit von der Initiation der Targeted Therapie bis zum Tod (Monate) 50

HODENTUMOREN 44

Quality of Life and long-term toxicities after Testicular Cancer Kaßmann et al. MP 37 -03 Einleitung • Hodentumoren sind die häufigsten soliden Tumoren bei jungen Männern mit gutem Langzeitüberleben • Klinisch relevant sind die Langzeitdaten der Therapie Methode • therapie-assoziierte und Langzeit-Toxizitäten unter der Behandlung der Hodentumoren • 625 Patienten zwischen 1975 und 2004 diagnostiziert • 218 Patienten in Studie eingegangen 45

Quality of Life and long-term toxicities after Testicular Cancer Kaßmann et al. MP 37 -03 Ergebnisse • 14 Jahre nach Therapie zufriedene Patienten mit einer guten Lebensqualität • Patienten nach Bestrahlung mit den häufigsten Gastrointestinalen Nebenwirkungen Medianes Alter 33, 2 [15 - 66] Median Follow-up (Monate) 166 [12 - 371] Therapien Hodentumor Rezidiv 7 % (n = 19) Sekundäre Tumoren 6 % (n = 16) Bluthochdruck 19 % (n = 51) Erhöhte Blutfettwerte 19 % (n = 51) Todesursache 46 39 % (n = 105) Chemotherapie 29 % (n = 78) Bestrahlung 5 % (n = 13) Chemotherapie + Bestrahlung 27 % (n = 72) Surveillance 3 % (n = 8) Hodentumor 5 % (n = 13) andere Gründe, z. B. kardiovaskuläre Erkrankungen, sekundäre Tumoren Adaptiert nach: Kaßmann et al. PD 37 -03, AUA 2018

Late Relapse of Testicular Cancer – Update of the MSKCC Experience Mano et al. MP 37 -09 Empfehlung • Langzeit Follow-up auch nach zehn Jahren • 38 % der Rezidive erst nach mehr als zehn Jahren aufgetreten • Rezidive häufiger bei Teratomen, Yolk Sac Tumoren und SMT (Zweittumoren, meist Adenokarzinom) • Daten sprechen bei Lokalrezidiv für eine radikale Operation • Chemo-naive Patienten bekommen früher ein Rezidiv und sprechen besser auf Behandlung an 47

Vielen Dank für Ihre Aufmerksamkeit! 48

Copyright-Hinweis Slidekit Die Inhalte des Slidekits basieren auf wissenschaftlichen Vorträgen, Symposien und Poster Sessions des AUA, San Francisco 2018. Die Veröffentlichung im Rahmen der Post Congress Meetings erfolgt unter Berücksichtigung aller Urheberrechte und erfolgt ausdrücklich nur zu Fort- und Ausbildungszwecken. 49