Skuten problmy eskho zdravotnictv a nvrhy politickch stran

Skutečné problémy českého zdravotnictví a návrhy politických stran na jejich řešení PAVEL HROBOŇ Olomouc HOSPITAL MANAGEMENT 2017 1. 11. 2017

Agenda dnešní prezentace a diskuse • Řešení nedostatku kvalifikovaného personálu a restrukturalizace nemocnic • Integrace péče o chronicky nemocné • Dostupnost moderních léků a zdravotnických prostředků –otázky nadstandardu a HTA 2
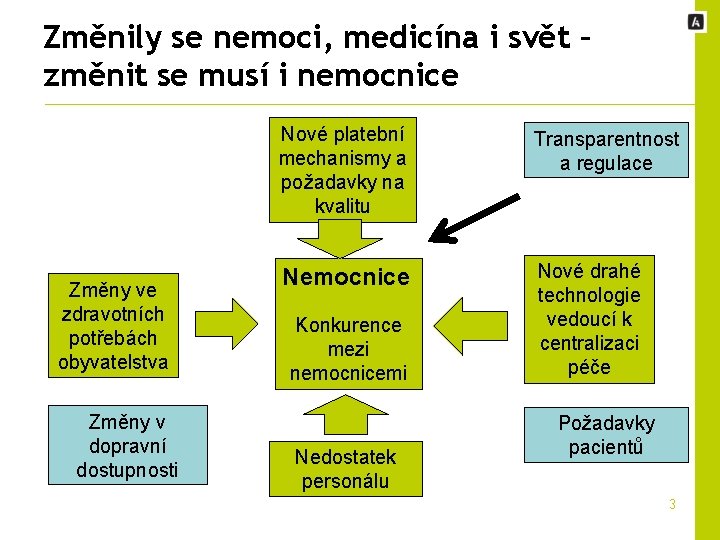
Změnily se nemoci, medicína i svět – změnit se musí i nemocnice Změny ve zdravotních potřebách obyvatelstva Změny v dopravní dostupnosti Nové platební mechanismy a požadavky na kvalitu Transparentnost a regulace Nemocnice Nové drahé technologie vedoucí k centralizaci péče Konkurence mezi nemocnicemi Nedostatek personálu Požadavky pacientů 3

Změny procesů a organizační struktury –okresní nemocnice • Tradiční organizační struktura založená na jednotlivých primariátech s vlastními lůžky a případně JIP a ambulancemi je neudržitelná • Zřízení společných JIP a společného lůžkového fondu (například pro interní obory, chirurgické obory a matku a dítě) dokáže snížit potřebu personálu i náklady. Podobně může zafungovat zavedení jednodenní chirurgie • Vnitřní změny jsou neoddělitelné od otázky omezení počtu odborností a spektra výkonů a úzké spolupráce s dalšími nemocnicemi v regionu 4

Regionální sítě spolupracujících nemocnic • Přirozenou jednotkou pro zajištění nemocniční péče není v dnešní době okres (tedy cca 120 000 obyvatel), ale kraj/region (od cca 300 000 po milion či více obyvatel) • Zejména v případě větších regionů jde jak o vertikální spolupráci, tedy nemocnice různé velikosti, zaměření a úrovně specializace, tak o horizontální spolupráci –tedy více nemocnic podobné velikosti, ale s odlišnou specializací • Cílem je vhodné nastavení pohybu pacientů, ale i sdílení, školení a motivace personálu • Z dělby práce, vyšší specializace a sdílení administrativních i komplementárních služeb (například laboratoře) plynou významné úspory 5

Agenda dnešní prezentace a diskuse • Řešení nedostatku kvalifikovaného personálu a restrukturalizace nemocnic • Integrace péče o chronicky nemocné • Dostupnost moderních léků a zdravotnických prostředků –otázky nadstandardu a HTA 6

Proč nás musí zajímat chronické nemoci? • Jsou největším zdravotním a ekonomickým problémem dneška – odhady ukazují na 75% podíl na nákladech na zdravotní péči • Jejich výskyt bude dále stoupat se stárnutím obyvatelstva • Dnešní zdravotní systémy je neumí efektivně řešit – ani na straně koordinace a integrace péče, ani na straně motivace pacientů • Tento problém si začínáme uvědomovat i v České republice –viz Zdraví 2020: Národní strategie ochrany a podpory zdraví a prevence nemocí a – pravděpodobně důležitější – zohlednění chronických nemocí v přerozdělení mezi zdravotními pojišťovnami 7
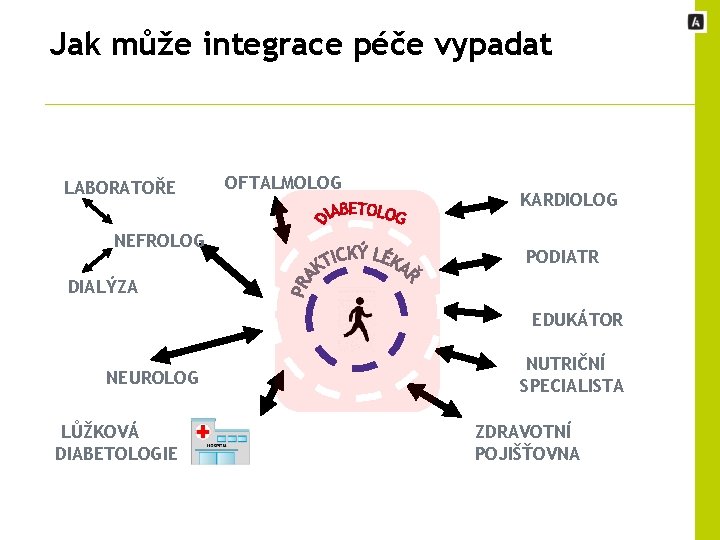
Jak může integrace péče vypadat LABORATOŘE NEFROLOG OFTALMOLOG KARDIOLOG PODIATR DIALÝZA EDUKÁTOR NEUROLOG LŮŽKOVÁ DIABETOLOGIE NUTRIČNÍ SPECIALISTA ZDRAVOTNÍ POJIŠŤOVNA

Co potřebujeme pro integraci péče a jaké budou její důsledky? • Koordinující subjekt –v českých podmínkách nejspíše poskytovatel, vyloučena ale není ani zdravotní pojišťovna nebo jiný specializovaný subjekt • Nový platební mechanismus a další podporu ze strany zdravotních pojišťoven • Výměnu informací mezi poskytovateli • Doporučené klinické postupy • Měření procesů a výsledků • Edukaci a motivaci pacientů 9

Agenda dnešní prezentace a diskuse • Řešení nedostatku kvalifikovaného personálu a restrukturalizace nemocnic • Integrace péče o chronicky nemocné • Dostupnost moderních léků a zdravotnických prostředků –otázky nadstandardu a HTA 10

Dostupnost moderních léčiv a zdravotnických prostředků v ČR • Dnešní dostupnost moderních léčivých přípravků a zdravotnických prostředků v ČR je v průměru velmi dobrá a to nejen ve srovnání s ostatními postkomunistickými zeměmi, ale i s řadou zemí západní Evropy • Jak se ale bude vyvíjet po oslabení současného hospodářského růstu s nyní nastavovanou úrovní příjmů zdravotníků, obzvláště, pokud nedojde k restrukturalizaci dnešní sítě poskytovatelů? • Z hlediska potenciálních legislativních a praktických změn vystupuje do popředí otázka uplatnění možnosti volby ze strany pacienta („nadstandardu“) a systematizace HTA (health technology assessment) 11

Podmínky uplatnění možnosti volby pacienta • Současná právní úprava (dle názoru mnohých odborníků) umožňuje uplatnění volby (tedy výběru a doplatku rozdílu oproti plně hrazené variantě), Ústavní soud se každopádně nevyslovil negativně k principu, ale jen k jeho konkrétnímu uplatnění výčtem ve vyhlášce • Podmínkou je omezení úhrady na ekonomicky nejvýhodnější variantu (varianty) nejen u léčivých přípravků, ale i zdravotnických přípravků a případně samotných zdravotních služeb • Oblast pro uplatnění možnosti volby není nutno (ani možno) vymezovat v zákonu jinak než obecně nebo „agregovaně“ –a la příloha číslo 2 určující skupiny LP, ve kterých musí být alespoň jeden přípravek plně hrazen • Významná je role klinických doporučených postupů • Klíčová je ochrana pacienta – zajištění dostupnosti plně hrazené varianty a zajištění informovanosti 12

HTA – hodnocení nákladové efektivity • Dnes v ČR uplatňováno (na poměrně chabém právním základu) pouze u inovativních léčivých přípravků • HTA je možno uplatnit v relativním nebo absolutním smyslu: • Relativní uplatnění je založeno právě na úhradě ekonomicky nejvýhodnější varianty –tu ale musíme umět definovat • Absolutní uplatnění znamená, že léčivo (zdravotnický přípravek, zdravotní službu), jehož poměr nákladů a přínosů (ICER, obvykle vyjádřený jako cena za rok života v plné kvalitě – QALY) překročí určitou mez, prostě nehradíme • Je naše společnost připravena toto akceptovat? • Jak dlouho dokážeme podobná eticky sporná opatření odkládat? • Jak podobná rozhodnutí učinit co nejpřijatelnější a nejférovější? 13
- Slides: 13