POWIKANIA ZAKRZEPOWOZATOROWE W CHOROBIE NOWOTWOROWEJ Zakrzepica u chorych

POWIKŁANIA ZAKRZEPOWOZATOROWE W CHOROBIE NOWOTWOROWEJ

Zakrzepica u chorych na nowotwory • Najczęstsze powikłanie i druga przyczyna zgonów w tej grupie • U ok. 15% chorych występują kliniczne objawy zakrzepicy, w badaniach autopsyjnych nawet u 90% chorych z ch. nowotworową zakrzepica, a u ok. 50% zatorowość płucna • W chorobach rozrostowych ukł. krwiotwórczego: gł. krwawienia, w guzach litych: gł. powikłania zakrzepowo-zatorowe

Zakrzepica u chorych na nowotwory • Zespoły paraneoplastyczne pod postacią idiopatycznej zakrzepicy żylnej mogą wyprzedzać rozpoznanie nowotworu o miesiące lub lata (w okresie 6 -24 mies. po epizodzie DVT u 10 -20% wykrywany jest nowotwór) • Prowadzenie intensywnej diagnostyki u chorych z idiopatyczną DVT nie ma uzasadnienia zarówno pod względem korzyści klinicznych, ekonomicznych jak i psychologicznych

Zakrzepica u chorych na nowotwory • Okresowe badania kontrolne zaleca się w przypadkach gdy zakrzepica idiopatyczna: – wystąpiła u osoby > 50 rż. – miała charakter wieloogniskowy lub nawracający – miała nietypową lokalizację (wędrujące zapalenie żył powierzchownych, zakrzepica małych tętnic mózgowych i palców, zator płucny) • Badania: rtg kl. piersiowej, USG j. brzusznej, mammografia, kał na krew utajoną, markery: CEA, PSA, LDH

Zakrzepica u chorych na nowotwory • Nowotwory w przebiegu których najczęściej pojawiają się zaburzenia krzepnięcia: – – – – rak trzustki - ok. 30% rak płuca - ok. 30% rak żołądka - ok. 15% rak jelita grubego - od 3 do 16% rak jajnika - ok. 7% rak macicy - ok. 7% rak prostaty - od 2 do 7%

Zakrzepica u chorych na nowotwory • Ze strony gospodarza na częstość zaburzeń hemostazy wpływają: – – – stan odżywienia wydolność wątroby i nerek stan hormonalny organizmu wydolność fizyczna mobilność chorego

Patomechanizmy zakrzepicy w chorobie nowotworowej • Triada Virchowa - wystąpienie zakrzepicy jest konsekwencją: – zaburzeń przepływu krwi – nieprawidłowości dotyczących ściany naczyniowej – niewłaściwego składu krwi

Triada Virchowa w aspekcie powikłań zakrzepowo-zatorowych w chorobie nowotworowej

Droga aktywacji krzepnięcia w chorobie nowotworowej • komórki nowotworowe wytwarzają cz. tkankowy (tissue factor - TF), tworzy się kompleks TF-VIIa – aktywacja toru zewnątrzpochodnego krzepnięcia • prokoagulant nowotworowy (Cancer procoagulant –CP) bezpośrednio aktywuje cz. X niezależnie od cz. VII

Droga aktywacji krzepnięcia w chorobie nowotworowej • komórki nowotworowe aktywują kaskadę krzepnięcia na drodze pośredniej przez sekrecję czynnika martwicy nowotworu (TNF alfa) i IL 1, cytokiny te aktywują monocyty i komórki nabłonka naczyń do wytwarzania czynnika tkankowego i aktywacji cz. VIIa • krążące komórki nowotworowe, monocyty i komórki nabłonka naczyń z aktywnością prokoagulacyjną indukują adhezję płytek krwi i powstawanie małych ilości trombiny na błonie komórek nowotworowych

Postacie zakrzepicy w chorobie nowotworowej • zakrzepica żył głębokich kończyn dolnych najczęściej – zwłaszcza nowotwory w miednicy małej i jamie brzusznej, często powikłana zatorowością płucną • zakrzepica żył kończyn górnych - znacznie rzadziej – sprzyja - powiększenie pachowych węzłów chłonnych (np. chłoniaki), guzy śródpiersia, cewniki centralne – powikłania - zatorowość płucna-8 -36%, przewlekła niewydolność żylna 20 -50%

Postacie zakrzepicy w chorobie nowotworowej • wędrujące zakrzepowe zapalenie żył powierzchownych (zespół Trousseau) – często nietypowa lokalizacja, np. klatka piersiowa – oporność na leczenie antykoagulacyjne – możliwe spontaniczne regresje – najczęściej nowotwory trzustki i inne p. pokarmowego

Postacie zakrzepicy w chorobie nowotworowej • niebakteryjne zakrzepowe zapalenie wsierdzia (endocarditis marantica ) – głównie gruczolaki p. pokarmowego produkujące śluz, rak płuca, nowotwór rozsiany – zmiany wytwórcze na zastawkach – osłuchowo: nowe szmery nad zastawką mitralną i aortalną – powikłania - rozsiana zatorowość tętnic mózgowych, sercowych, śledzionowych, nerkowych, kończyn dolnych (martwica)

Postacie zakrzepicy w chorobie nowotworowej • Zakrzepica żył wątrobowych - zespół Budd-Chiari – objawy - szybko narastające wodobrzusze, powiększenie wątroby i śledziony, bóle brzucha, zespół nadciśnienia wrotnego, niewydolność wątroby, zagrożenie życia – najczęściej w zespołach mieloproliferacyjnych, hepatoma, w rakach i mięsakach nerki i nadnercza, w raku płuca

Postacie zakrzepicy w chorobie nowotworowej • zakrzepica żyły wrotnej, śledzionowej, trzewnych, nerkowych – objawy – splenomegalia, wodobrzusze, bóle brzucha, żylaki przełyku – występuje najczęściej w przebiegu przewlekłych zespołów mieloproliferacyjnych oraz w nowotworach wątroby, nerki, nadnerczy, także przy ucisku guza na żyłę wrotną oraz w przypadku zatoru żyły wrotnej komórkami nowotworowymi

Postacie zakrzepicy w chorobie nowotworowej • zakrzepica drobnych tętnic mózgowych – objawy przemijającego niedokrwienia oun • zakrzepica drobnych naczyń palców – pieczenie dłoni i stóp, bóle, rumień, martwica – najczęściej w zespołach mieloproliferacyjnych • mikroangiopatia zakrzepowa oraz pojawienie się antykoagulanta toczniowego – niedokrwistość hemolityczna mikroangiopatyczna – TTP/HUS (przyczyną jest agregacja płytek z powodu braku metaloproteinazy osoczowej rozkładającej wielkocząsteczkowe multimery cz. v. Willebranda)

Jatrogenne przyczyny zaburzeń hemostazy u chorych na nowotwory • leczenie chirurgiczne 3 -5 x prawdopodobieństwo zakrzepicy u chorych operowanych z powodu nowotworu w stosunku do pacjentów operowanych z przyczyn nienowotworowych – rozległość zabiegu – czas unieruchomienia • chemio-, hormono- i radioterapia ryzyko zakrzepicy – uwolnienie prokoagulantów i cytokin, aktywność fizjologicznych inhibitorów (AT III, białko C), upośledzenie fibrynolizy, zab. metabolizmu wit. K w wątrobie, toksyczne uszkodzenie śródbłonka

Jatrogenne przyczyny zaburzeń hemostazy u chorych na nowotwory – np. zsp. Budd-Chiari po ARA-C, dakarbazynie – mikroangiopatia zakrzepowa po mitomycynie, doksorubicynie, napromienianiu całego ciała – VOD - gł. po zabiegach transplantacji szpiku (busulfan, napromienianie całego ciała) – połączenie hormono- i chemioterapii: ryzyko zakrzepicy 10% • stosowanie czynników wzrostu (G-CSF, erytropoetyny) oraz cewników żylnych

Profilaktyka p-zakrzepowa u chorych na nowotwory • Wskazania: – okres okołooperacyjny do pełnego uruchomienia – chorzy leżący poddawani chemioterapii – chorzy z przebytym w przeszłości epizodem zakrzepowo-zatorowym – gdy masa guza upośledza odpływ żylny z dolnych partii ciała – chorzy z cewnikami centralnymi

Leczenie zakrzepicy u chorych na nowotwory • heparyna – niefrakcjonowana 7 -10 dni: 5000 j. bolus, potem 30000 j. /24 h pod kontrolą APTT (> 1, 5 do 2 x). Po 5 -6 dniach antykoagulanty pod kontrolą INR z uwzględnieniem pwskazań – heparyny niskocząsteczkowe • leczenie trombolityczne – do tygodnia od wystąpienia objawów

Zespół wykrzepiania śródnaczyniowego • Występuje u 10 -75% chorych na nowotwory • Szczególna skłonność w przebiegu: – chłoniaków immunoblastycznych, czerniaka, ostrych białaczek (promielocytarna, mielomonocytowa) raka jajnika, płuca (zwł. drobnokomórkowego), piersi, żołądka

DIC - PATOGENEZA Czynniki powodujące masywną aktywację krzepnięcia i produkcję trombiny: • uwalnianie lub ekspresja cz. tkankowego (tissue factor) z powodu: – Wnikania do krążenia tromboplastyn tkankowych, rozległego uszkodzenia śródbłonków powodującego odsłonięcie cz. tkankowego, ekspresji cz. tkankowego przez monocyty w odpowiedzi na endotoksyny lub działanie cytokin

DIC - PATOGENEZA • Wtórna aktywacja fibrynolizy: – Uszkodzenie tkanek uwalnianie t-PA produkcja plazminy wtórna aktywacja fibrynolizy rozpuszczanie fibryny ale też czynników krzepnięcia oraz produkcja FDP, które zaburzają polimeryzację fibryny i upośledzają funkcję płytek krwawienie



OSTRY DIC – OBRAZ KLINICZNY • Krwawienie – Wybroczyny, krwiaki, krwawienie z ran, wkłuć dożylnych, z p. pokarmowego, do OUN, po operacjach – krwawienie wokół drenów, cewników, tracheostomii, do jam ciała • Ostra niewydolność nerek u 25 -40% – Mechanizmy: mikrozakrzepy w naczyniach nerkowych powodujące niedokrwienie i martwicę kory, spadek ciśnienia i sepsa mogą powodować ostrą martwicę cewek nerkowych

OSTRY DIC – OBRAZ KLINICZNY • Uszkodzenie wątroby – u 19% – Często żółtaczka z powodu uszkodzenia wątroby i hemolizy • Powikłania pulmonologiczne – u 16% – Krwotok płucny, krwioplucie, duszność, ARDS • Zajęcie OUN – u 2% – Drgawki, śpiączka objawy ogniskowe – Krwawienie do OUN szczególnie częste w M 3 (u 40%)

PRZEWLEKŁY DIC – OBRAZ KLINICZNY • Pacjenci często bezobjawowi • Powikłania zakrzepowe: – Żylne: zakrzepica żył kończyn dolnych – Wędrujące zapalenie żył powierzchownych (zsp. Trousseau) – Tętnicze: w obrębie kończyn, naczyń nerkowych, OUN • Rzadko krwawienia, gł. śluzówkowe

OSTRY DIC - ROZPOZNANIE • Małopłytkowość • Anemia hemolityczna mikroangiopatyczna • Badania układu krzepnięcia wykazujące zarówno powstawanie trombiny jak i pobudzenie fibrynolizy – D-dimer (ELISA)– najczęstszy nieprawidłowy parametr u pacjentów z DIC – FDP – PT i APTT – fibrynogen – poziom fizjologicznych inhibitorów krzepnięcia: – AT III ( aktywność na początku wstrząsu septycznego zły czynnik prognostyczny), białko C i S

INNE STANY PRZEBIEGAJĄCE ZE WZROSTEM FDP LUB D-DIMERÓW • Zatorowość płucna • Zawał serca • Niektóre choroby nerek • Zakrzepica żył kończyn dolnych • Uszkodzenie wątroby • Doustne leki antykoncepcyjne
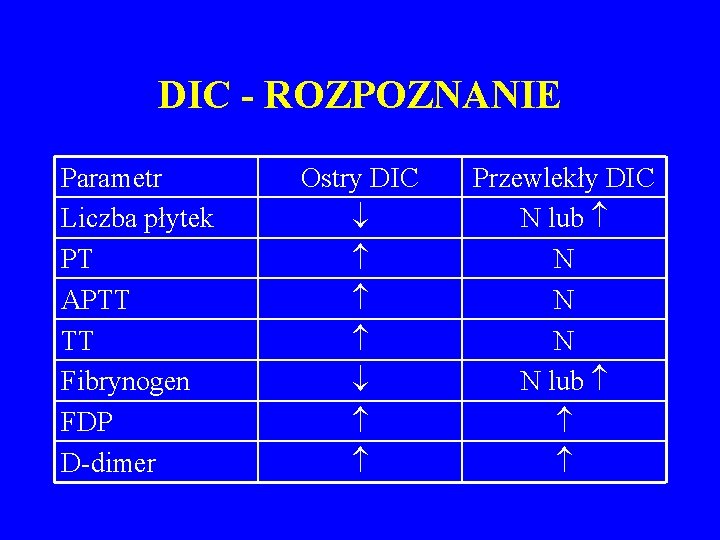
DIC - ROZPOZNANIE Parametr Liczba płytek PT APTT TT Fibrynogen FDP D-dimer Ostry DIC Przewlekły DIC N lub N N lub

DIC - LECZENIE • Część pacjentów nie wymaga szczególnego leczenia koagulopatii ze względu na krótki czas jej trwania lub małe ryzyko krwawienia lub zakrzepicy • Zasadnicze znaczenie ma leczenie przyczynowe • Koncentraty krwinek płytkowych i czynników krzepnięcia – Nie jest celowe ich podawanie u pacjentów, którzy nie krwawią – Wskazane u chorych krwawiących lub poddawanych procedurom inwazyjnym – Wskazane utrzymywanie stężenia fibrynogenu na poziomie > 100 mg/dl

DIC - LECZENIE Heparyna • Teoretycznie podawanie w celu przerwania wykrzepiania logiczne • Ograniczenia: nasilenie krwawienia, niedostateczny efekt p-zakrzepowy ze względu na brak AT III • Praktycznie brak kontrolowanych badań wykazujących jej skuteczność w hamowaniu wykrzepiania i mało dowodów, że poprawia funkcję narządów wewnętrznych

DIC - LECZENIE Heparyna – dawkowanie: • iv – Aktywność AT III powinna być blisko normy (tj. 80 -100%) – Bez bolusu – Dawka początkowa 500 j / h APTT ok. 45 s. Gdy widoczny efekt uzupełnienie czynników krzepnięcia • Heparyny niskocząsteczkowe: skuteczność podobna, mniejsze ryzyko krwawień

DIC - LECZENIE Koncentrat aktywowanego białka C • Aktywność przeciwzapalna i przeciwzakrzepowa • Przeciwzapalna: poprzez bezpośredni wpływ na komórki śródbłonka i hamowanie ekspresji cząstek adhezyjnych • Wskazane gł. we wstrząsie septycznym • Drotrekogin alfa (Xigris), dawka 24 g/kg mc. /h Antytrombina III • Oprócz działania p-zakrzepowego może mieć też działanie p-zapalne poprzez poziomu interleukiny 6 i TNF

DIC - ROKOWANIE • Ostry DIC – śmiertelność 40 – 80% w zależności od choroby podstawowej • Czynniki ryzyka zgonu: wiek, stopień niewydolności narządowej
- Slides: 36

























